La preeclampsia es considerada una enfermedad multisistémica mediada por lesión del endotelio materno, que se modifica por características como la edad, la obesidad y las enfermedades cardiovasculares, entre otros factores.
Caso clínicoSe describe el caso de una mujer de 33 años de edad que durante su estancia en el Hospital General Regional Lic. Emilio Sánchez Piedras desarrolló eclampsia complicada con síndrome de HELLP, durante el internamiento desarrollo lesión renal aguda (LRA) (AKIN 3), ameritando uso de terapia reemplazo renal lenta continua (TRRC), y por tomografía se detectó un hematoma subcapsular hepático contenido.
ConclusionesEl uso de TRRC es novedoso en pacientes embarazadas o puérperas que desarrollan LRA, coexistiendo con sobrecarga de líquidos en presencia de anuria e inestabilidad hemodinámica, incrementado la morbimortalidad materna.
Preeclampsia is considered a maternal multisystemic disease mediated by injury to the endothelium, which could be modified by characteristics such as: age, obesity, and cardiovascular disease, among other factors.
Case reportThe case is presented of a 33 year-old pregnant woman, who during her stay at Hospital General Regional, Lic. Emilio Sánchez Piedras, developed eclampsia and HELLP syndrome during hospital admission. She also progressed to kidney injury (AKIN 3), which required treatment with slow continuous renal replacement therapy (CRRT). She also acquired a hepatic subcapsular haematoma, diagnosed by abdominal tomography.
ConclusionsThe use of CRRT is a novel treatment in pregnant or post-partum patients, who develop AKI, co-existing with fluid overload in the presence of anuria and haemodynamic instability problems, which increase maternal morbidity and mortality.
El síndrome de HELLP, descrito por Weinstein en 1982, se definió por la presencia de hemólisis, elevación de enzimas hepáticas y reducción en el conteo plaquetario. aunque probablemente representa una forma de preeclampsia (PE) en su forma severa, esta relación es aun controvertida, ya que del 15 al 20% de estas mujeres no tienen antecedentes de hipertensión o proteinuria1. La importancia del diagnóstico y tratamiento oportuno radica en la elevada mortalidad materna (1-24%) y fetal (7-34%)2. El desarrollo de LRA (AKIN 3) se asocia a una significativa morbimortalidad, por lo que guarda un efecto significativo en el pronóstico de las pacientes en la unidad de cuidados intensivos (UCI); en la actualidad, se ha demostrado que incrementos tan pequeños de 0.3 a 0.5mg/dl en las cifras de creatinina se asocian a un riesgo de muerte del 36 al 70%, por lo que la instauración temprana de la terapia de sustitución renal (TSR) constituye un factor importante en el pronóstico de estas pacientes3.
Caso clínicoSe trata de una mujer de 33 años de edad, que ingresa a urgencias (módulo Mater.) en el Hospital General Regional Lic. Emilio Sánchez Piedras, perteneciente a la Secretaría de Salud del Estado de Tlaxcala, con los siguientes antecedentes ginecoobstétricos de importancia: primigesta y embarazo 34.1 semanas de gestación por fecha de ultima menstruación, control prenatal irregular. En su valoración inicial refiere epigastralgia de intensidad 8/10, de 3 h de evolución, náuseas y vómitos de contenido biliar en una ocasión, con adecuada percepción de la motilidad fetal y sin datos de encefalopatía hipertensiva; ingresa a la unidad de tococirugía con presión arterial 180/110mmHg, abdomen doloroso a la palpación en el epigastrio, fondo uterino 29cm, frecuencia cardiaca fetal 132 latidos por minuto, sin edema, reflejos miotáticos aumentados +++/+++, edema facial y pretibial ++; se inició infusión de solución Hartman 1,000 cc en carga 30min e hidralazina 5mg IV, y sulfato de magnesio (esquema de Zuspan); súbitamente presenta crisis convulsivas tónico-clónicas generalizadas; se transfiere a quirófano para interrupción del embarazo por vía abdominal; los hallazgos transoperatorios reportaron hemoperitoneo de 200ml y se obtuvo un recién nacido femenino con datos indicativos de restricción en el crecimiento intrauterino. En los exámenes paraclínicos destacaron datos de hemoconcentración Hb 15.6g/dl, Hto 49.1% y trombocitopenia 49,000/mm3, y en el examen general de orina, proteinuria 600mg/dl y bacterias abundantes.
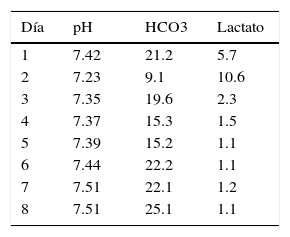
A su ingreso a la UCI, bajo sedación y apoyo mecánico ventilatorio, la gasometría inicial mostró acidemia metabólica de componente láctico (5.7 mmol/l), normoxémica e hipercalemia (K 9 mEq/l), glucosa 149mg/dl, BT 1.7mg/dl, AST 2,182 UI/l, ALT 1,032 UI/l FA 220 UI/l, azoados normales, a pesar de anuria, por lo que realiza corrección hídrica con cristaloides. En las primeras 24h de estancia en la UCI persiste con acidosis láctica (10.3 mmol/l) y oliguria, integrando el diagnóstico de lesión renal aguda (LRA) (AKIN 3), desequilibrio hidroelectrolítico, sobrecarga hídrica con datos de anasarca y síndrome de fuga capilar. Se agregó ictericia y descenso de los niveles de Hb (6g/dl), trombocitopenia y elevación de azoados, creatinina 1.6mg/dl; bilirrubina total 9.9mg/dl, bilirrubina directa 6.7mg/dl, AST 4,868 UI/l ALT 1,065 UI/l, FA 199 UI/l, deshidrogenasa láctica 5,093 UI/l e hipoalbuminemia 1.2g/dl (tablas 1 y 2).
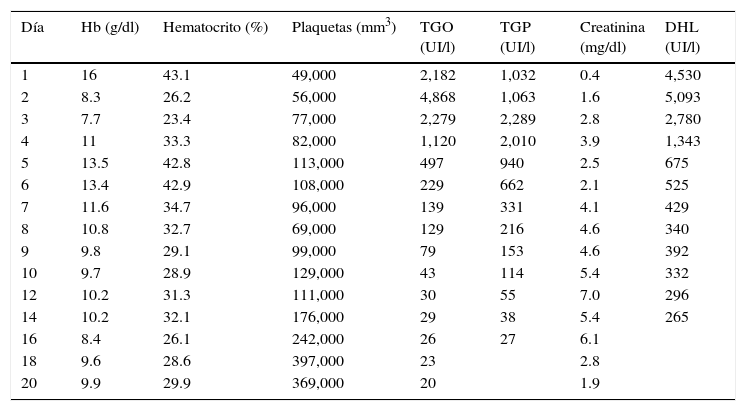
Evolución bioquímica paciente de síndrome de HELLP
| Día | Hb (g/dl) | Hematocrito (%) | Plaquetas (mm3) | TGO (UI/l) | TGP (UI/l) | Creatinina (mg/dl) | DHL (UI/l) |
|---|---|---|---|---|---|---|---|
| 1 | 16 | 43.1 | 49,000 | 2,182 | 1,032 | 0.4 | 4,530 |
| 2 | 8.3 | 26.2 | 56,000 | 4,868 | 1,063 | 1.6 | 5,093 |
| 3 | 7.7 | 23.4 | 77,000 | 2,279 | 2,289 | 2.8 | 2,780 |
| 4 | 11 | 33.3 | 82,000 | 1,120 | 2,010 | 3.9 | 1,343 |
| 5 | 13.5 | 42.8 | 113,000 | 497 | 940 | 2.5 | 675 |
| 6 | 13.4 | 42.9 | 108,000 | 229 | 662 | 2.1 | 525 |
| 7 | 11.6 | 34.7 | 96,000 | 139 | 331 | 4.1 | 429 |
| 8 | 10.8 | 32.7 | 69,000 | 129 | 216 | 4.6 | 340 |
| 9 | 9.8 | 29.1 | 99,000 | 79 | 153 | 4.6 | 392 |
| 10 | 9.7 | 28.9 | 129,000 | 43 | 114 | 5.4 | 332 |
| 12 | 10.2 | 31.3 | 111,000 | 30 | 55 | 7.0 | 296 |
| 14 | 10.2 | 32.1 | 176,000 | 29 | 38 | 5.4 | 265 |
| 16 | 8.4 | 26.1 | 242,000 | 26 | 27 | 6.1 | |
| 18 | 9.6 | 28.6 | 397,000 | 23 | 2.8 | ||
| 20 | 9.9 | 29.9 | 369,000 | 20 | 1.9 |
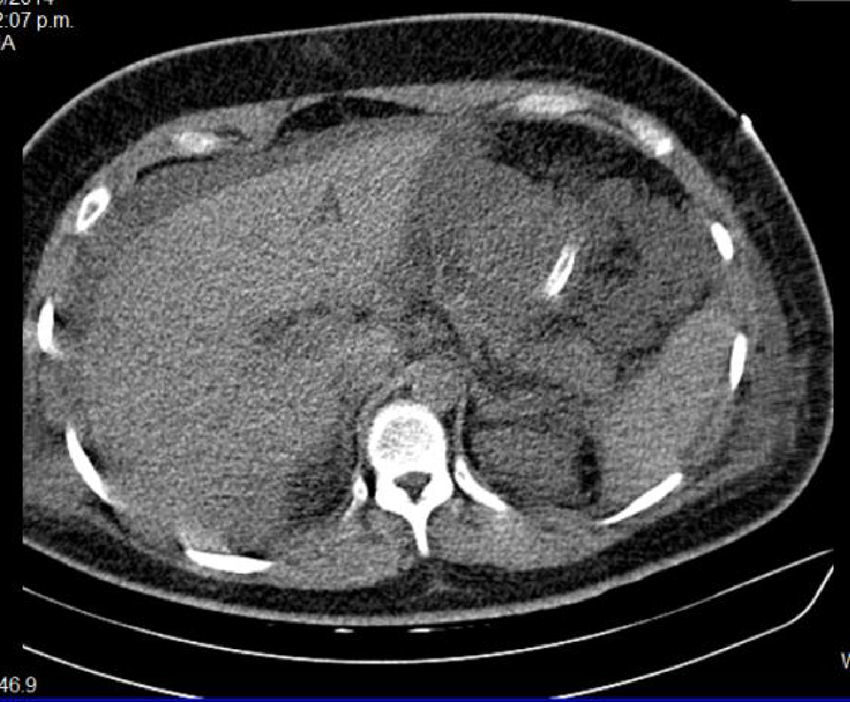
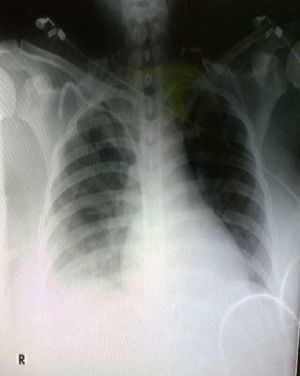
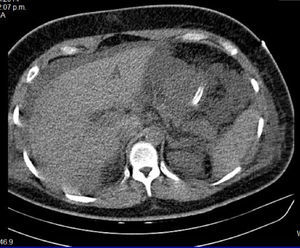
Se realizó tomografía toracoabdominal con evidencia de derrame pleural bilateral de predominio izquierdo y líquido perihepático, indicativo de hematoma subcapsular hepático (figs. 1 y 2). Se agregó deterioro de la oxigenación por PaO2/FiO2 < 200, asociado a sobrecarga hídrica, se mantiene bajo ventilación mecánica controlada en modo volumen; se instalan medidas de protección alveolar de acuerdo con lo establecido por la ARDs net; se indica prueba de estrés con furosemida, que resulta negativa. A pesar de ello, inició infusión de diurético de asa sin obtener respuesta, motivo por el cual se decide iniciar TRRC en modalidad hemodiafiltración venovenosa continua (HDFVVC), con los siguientes parámetros: flujo sanguíneo (QS) 100ml/min, flujo del dializante (QD) 1500ml/h, tasa de extracción 125ml/h, tasa de reinfusión 500ml/h, y se transfunde un concentrado eritrocitario (CE), 10 concentrados plaquetarios (CP) y un plasma fresco congelado (PFC).
Después de 48h presenta mejoría posterior a la HDFVVC realizando un ultrafiltrado de 11 l. Favoreciendo redistribución hídrica y descenso en los niveles de azoados, se considera reiniciar la infusión de diurético de asa; se logra extubación, manteniendo adecuada oxigenación y sin datos de falla cardiaca; gasométricamente (alcalosis metabólica), se mantuvo con descontrol hipertensivo, el cual mejoró al reajustar tratamiento con prazocin, hidralazina y nifedipino de liberación prolongada; bioquímicamente con descenso de transaminasas AST 229 UI/l, ALT 662 UI/l, bilirrubinas (2mg/dl) y niveles de azoados (creatinina 2.13mg/dl).
Al décimo día presentó mejoría en el recuento plaquetario, sin datos de sangrado activo y optimización del ultrafiltrado renal con uso de diurético; es egresada de la UCI por mejoría, con una estancia de 14 días. El servicio de nefrología en el seguimiento consideró el uso transitorio de hemodiálisis intermitente (HDI), por un periodo 96 h, lo que condicionó adecuado control de cifras tensionales, y uresis de 80 cc/h, motivo por el que se decide alta de la unidad hospitalaria a los 6 días posteriores. Los controles bioquímicos Hb 9.9g/dl, Hto 29.4%, plaquetas 368,000mm3, glucosa 90mg/dl, BUN 24mg/dl, urea 51.36mg/dl, creatinina 1.23mg/dl, ácido úrico 6mg/dl, Na 142 mEq/l, K 4.4 mEq/l y Cl 107 mEq/l (tabla 3).
Evolución de azoados durante la estancia en UCI y hasta egreso del hospital
| Día | Urea (mg/dl) | Creatinina (mg/l) | Ác. úrico (mg/dl) | Potasio (mEq/l) |
|---|---|---|---|---|
| 1 | 14.9 | 0.5 | 5.6 | 6.4 |
| 2 | 32.1 | 1.1 | 6.4 | 4.9 |
| 3 | 38.5 | 1.6 | 6.1 | 6.5 |
| 4 | 33.0 | 2.8 | 7.3 | 6.4 |
| 5 | 42.0 | 3.2 | 8.0 | 6.0 |
| 6 | 55.0 | 3.9 | 8.6 | 5.7 |
| 7 | 59.9 | 2.1 | 4.3 | 5.2 |
| 8 | 94.1 | 3.1 | 6.4 | 3.7 |
| 9 | 107.0 | 5.4 | 7.4 | 4.0 |
| 10 | 62.0 | 3.6 | 4.9 | 4.3 |
| 12 | 109.1 | 7.0 | 8.1 | 3.7 |
| 14 | 74.9 | 5.8 | 6.4 | 3.9 |
| 16 | 55.6 | 2.3 | 5.9 | 3.7 |
La PE es una patología multisistémica del embarazo, caracterizada por aparición de hipertensión y proteinuria posterior a la semana 20 de gestación; la fisiopatología se considera que se debe a una placentación anómala y liberación de factores que desarrollan disfunción en endotelial1,2. En 1982, Westein acuñó el acrónimo HELLP (H: hemolysis, EL: elevated liver enzymes, y LP: low platelets), la presencia de este síndrome altera el pronóstico materno y fetal. Un 20% de todos los embarazos suelen complicarse con PE severa y evolucionar hacia este síndrome; los picos de máxima incidencia se presentan en las semanas 27 y 37 de gestación. El 10% del total se manifiesta previo a la 27 semana; la importancia de realizar un diagnóstico y tratamiento temprano de esta complicación es la elevada mortalidad materna (24%) y fetal (34%)3. No se conoce con exactitud cómo inicia el síndrome de HELLP; sin embargo, muchas de sus características son similares a las de la PE. Fisiopatológicamente, los datos de hemólisis microangiopática, trombocitopenia y disfunción hepática, mediados por efectos de endoglina soluble, suelen acompañarse de disfunción orgánica de intensidad variable4-6. Cuando se acompaña de LRA, suele requerirse de TSR con hemodiálisis en diversas modalidades, ya sean terapias lentas continuas o intermitentes. Las principales indicaciones para inicio de TRRC en la población general son la sobrecarga hídrica acompañada de inestabilidad hemodinámica y retención de azoados; en el estudio PICARD, en pacientes internados en la UCI, la mortalidad asociada con LRA y necesidad de terapia sustitutiva fue mayor, que en los que no lo requirieron (45 vs. 25%); en presencia de lesión hepática y enfermedades hematológicas la ocurrencia de LRA con necesidad de TSR se asoció a un pronóstico extremadamente malo, con una mortalidad del 89 y el 88% respectivamente7. Alrededor del 40% de las LRA durante el embarazo se asocian a PE y síndrome de HELLP con incidencias variables reportadas del 1 y del 3 al 15%, respectivamente; suelen aparecer antes del parto o en el puerperio temprano. Existe poca experiencia en el tratamiento de la LRA, con el uso de terapias lentas continuas, en el contexto del embarazo, incrementando el riesgo de disfunción orgánica múltiple y modificando el pronóstico funcional8,9.
Entre las causas intrarrenales asociadas al estado gestacional destacan la isquemia, las enfermedades hipertensivas del embarazo (PE, eclampsia y síndrome de HELLP, microangiopatías trombóticas y el hígado graso agudo del embarazo)8-11. En un estudio de cohortes publicado por Hildebrand et al. en 2015, de 1,918,789 embarazos, 188 se complicaron con LRA, demostrando que la incidencia de requerimientos de diálisis es de apenas uno por cada 10,000 embarazos que la desarrollaron, y hasta el 62% estaba relacionado con enfermedades hipertensivas del embarazo, síndrome de HELLP y sepsis12.
ConclusiónSe presentó el caso de una mujer en la cuarta década de la vida, que desarrollo, eclampsia y síndrome de HELLP, y desarrolló concomitante de LRA.
La falla cardiaca acompañada de edema agudo pulmonar y LRA fueron las condicionantes de la extrema gravedad en esta paciente, por lo que se consideró el inicio temprano de la sustitución de la función renal (TRRC), observando como principal ventaja que el realizar un ultrafiltrado lento favorece la estabilidad cardiovascular; el desarrollo de la LRA (7%) se asocia con el incremento de la mortalidad por presencia de disfunción orgánica, ya que esta puede favorecer la eliminación de citocinas proinflamatorias, como el factor de necrosis tumoral, interleucina-1 y factor activador de plaquetas. Por otra parte, también se presentó una complicación rara pero mortal; el hematoma subcapsular hepático (1%) debido a que su rotura puede condicionar choque hemorrágico y, en consecuencia, la muerte de manera inmediata; en nuestro caso, durante la realización de la operación cesárea se detectó liquido libre de aspecto vinoso, y posterior a la realización de tomografía se confirmó hematoma subcapsular contenido.
En nuestra experiencia, siendo hospital de referencia del estado de Tlaxcala, México, se recomienda mantener un alto índice de sospecha en pacientes con signos y síntomas como se han descrito anteriormente. La ausencia de hipertensión no descarta la posibilidad de desarrollo de este síndrome como una presentación atípica, y cabe considerar de manera temprana la interrupción del embarazo posterior a una adecuada valoración por el médico obstetra y estabilización de la paciente en la UCI.
A nivel internacional, la mortalidad materna se considera un indicador de injusticia social, inequidad de género y pobreza, es decir, como un evento centinela que vigila la calidad de los sistemas de salud en los estados y los países del mundo. En el año 2014, en el estado de Tlaxcala, México, se presentaron 18 muertes derivadas de esta condición médica, por lo que es necesario redoblar esfuerzos en la detección y el tratamiento oportuno en este tipo de mujeres.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.