La encefalopatía hipóxico-isquémica (EHI) es una disfunción neurológica aguda y afecta a 5/1,000 recién nacidos a término a nivel mundial. La mortalidad oscila entre el 25 y el 85%. El tratamiento de la EIH moderada y severa es la hipotermia terapéutica. La literatura en Colombia es limitada sobre el manejo sobre la EHI.
ObjetivoDescribir las características clínicas, paraclínicas y demográficas de los pacientes con asfixia perinatal moderada a severa con protocolo de hipotermia terapéutica.
MetodologíaEstudio observacional de una cohorte. Se utilizó estadística descriptiva para presentar las características de los pacientes, se calculó la frecuencia del desenlace fatal como muerte y desenlaces no fatales como estancia prolongada e intubación prolongada.
ResultadosSe incluyó a 64 pacientes; la mortalidad fue del 6.25% (n=4); el 54% fueron masculinos; la edad promedio de inicio de protocolo fue de 6 h y el desenlace fatal se asoció a la edad inicio del protocolo y alteración en: línea plaquetaria, lactato, glucemia, enzimas hepáticas y cardiacas (p: 0.01). La intubación prolongada se asoció con alteraciones en la base exceso, la función renal y el pH (p: 0.01).
ConclusiónLa mortalidad se relacionó con la edad de inicio del protocolo de hipotermia y la alteración en enzimas hepáticas, cardiacas, plaquetas, glucemia y del lactato. La intubación prolongada se asoció a alteración en la función renal, el pH y la base exceso.
Hypoxic-ischaemic encephalopathy (HIE) is an acute neurological dysfunction, and affects 5/1000 term newborns worldwide. Mortality due to HIE ranges from 25% to 85%. The treatment of moderate and severe HIE is therapeutic hypothermia. The literature in Colombia is limited on the management of HIE.
ObjectiveThe aim of this study is to describe the clinical, para-clinical, and demographic characteristics of patients with moderate to severe perinatal asphyxia treated using a therapeutic hypothermia protocol from January 2016 to July 2017.
MethodologyObservational study of a cohort. Descriptive statistics were used to present the characteristics of the patients, including calculating the frequency of fatal outcomes, and non-fatal outcomes, such as prolonged stay and prolonged intubation.
ResultsIn the total of 64 patients, mortality was 6.25% (n=4). Just over half (54%) were male. The mean age on starting the protocol was 6hours. The fatal outcomes were associated with: the age on starting the protocol, changes in coagulation, lactate, glycaemia, liver and cardiac enzymes (P=.01). The non-fatal outcome of prolonged stay was associated with: an abnormal base excess, renal function, and pH (P=.01).
ConclusionThe fatal outcome was associated with the age on starting the hypothermia protocol, alterations in liver and cardiac enzymes, coagulation times, glycaemia and increased lactate. The non-fatal outcome of prolonged intubation was associated with impaired renal function, pH, and abnormal base excess.
La encefalopatía hipóxico-isquémica (EHI) es el síndrome clínico de disfunción neurológica aguda de gravedad variable con compromiso multisistémico; su espectro de enfermedad puede ir desde leve, moderada o severa de acuerdo con el grado de compromiso de los órganos del recién nacido. Esta afectación es desencadenada por un evento centinela que se puede presentar antes, durante o después del momento de nacer. La incidencia de la EHI varía en los diferentes reportes a nivel mundial, con las tasas más altas en los países subdesarrollados. La Organización Mundial de la Salud (WHO, por sus siglas en inglés) estima que hasta un 25% de los recién nacidos y un 8% de todas las muertes por debajo de 5 años se relacionan con asfixia alrededor del nacimiento. La EHI afecta a 5/1,000 recién nacidos a término a nivel mundial; el riesgo de muerte se encuentra entre el 25 y el 85% en la asfixia perinatal moderada a severa, con una importante comorbilidad, como son: parálisis cerebral o alteración del neurodesarrollo en un largo plazo hasta en el 70% de los pacientes con asfixia perinatal1,2. En Colombia, la prevalencia de asfixia perinatal es 3/1,000 nacidos vivos, con una mortalidad del 40% y con discapacidad del 70% de la parte neurológica3. Hay varias escalas para predecir la mortalidad en los recién nacidos que ingresan en la unidad de cuidados intensivos, como es el índice de SNAPE II (puntuación para fisiología aguda neonatal); no hay estudios a nivel mundial donde se describa la asociación entre asfixia perinatal y el índice de SNAPE II4. El manejo más efectivo para EIH moderada y severa es la hipotermia terapéutica y según reporte de la literatura su efecto benéfico aumenta si se realiza en las primeras 6 h de vida del recién nacido5,6, pero en la actualidad se ha evidenciado un efecto beneficio sobre la mortalidad y la morbilidad al iniciar la hipotermia terapéutica entre las primeras 24 h de nacido en pacientes con asfixia perinatal moderada y severa6. Por eso se realiza este estudio para describir una cohorte de pacientes con asfixia perinatal moderada o severa y describir las características clínicas, paraclínicas y demográficas de los pacientes con asfixia perinatal moderada a severa con protocolo de hipotermia terapéutica por tipo de desenlace fatal y no fatal.
Materiales y métodosSe realizó un estudio observacional para describir las características de una cohorte de pacientes neonatos con diagnóstico de asfixia perinatal moderada o severa, tratados con hipotermia terapéutica durante el periodo de enero del 2016 a julio del 2017 en la Fundación Cardioinfantil. Se incluyó a 64 pacientes que ingresaron a unidad de cuidados intensivos neonatal (UCIN) con diagnóstico de asfixia perinatal moderada o severa, tratados con hipotermia terapéutica. El periodo de seguimiento fue desde el inicio del protocolo de hipotermia terapéutica hasta que egresara de la UCIN o fallezca durante el periodo del protocolo de hipotermia.
Se definió asfixia perinatal severa según la Academia Americana de Pediatría como: acidemia metabólica o mixta (pH <7.0) en muestra de sangre de vena de cordón umbilical obtenida en el momento de nacer, con Apgar a 1 min <3, con Apgar a los 5 min <5, con secuelas neurológicas (incluye convulsiones, hipotonía, coma), evidencia de compromiso de múltiples órganos (p. ej., riñón, pulmón, hígado, corazón e intestino). Se definió asfixia perinatal moderada según la Academia Americana de Pediatría como: acidemia metabólica o mixta (< pH 7.2) en muestra de sangre venosa de cordón umbilical, obtenida en el momento de nacer, o con Apgar de 4 a 6 al minuto, o Apgar <5 min 6-7, o con secuelas neurológicas neonatales (incluye convulsiones, hipotonía, coma), o evidencia de compromiso de múltiples órganos (p. ej., riñón, pulmón, hígado, corazón, intestino). Se definió protocolo de hipotermia terapéutica como el procedimiento para mantener la temperatura entre 33.5 y 34 °C, por medio de un colchón de agua donde circula agua a diferente temperatura con un servocontrol para mantener la temperatura previamente descrita, por un tiempo de 72 h; luego se realiza recalentamiento controlado, con aumento gradual de la temperatura 0.5 °C cada hora hasta lograr temperatura 36 °C.
Los criterios de exclusión fueron: paciente con malformaciones mayores, tales como cardiopatía congénita, ductus dependiente, ano imperforado, gastrosquisis, paciente pretérmino (< 37 semanas), paciente con peso al momento de nacer <2,300 g. Se definió desenlace fatal como muerte o fallecimiento durante el tiempo de aplicación del protocolo de hipotermia terapéutica en la UCIN. Se definieron desenlaces no fatales: la intubación prolongada y estancia prolongada. La definición de intubación prolongada fue la ventilación mecánica invasiva por más de 7 días y la definición de estancia prolongada es la permanencia en UCIN por más de 7 días.
Para describir las características demográficas, clínicas y paraclínicas de los pacientes, se utilizó estadística descriptiva, reportando las medidas de resumen y dispersión de acuerdo con la naturaleza de las mismas. Para las variables categóricas se calcularán proporciones e intervalos de confianza. Para las variables numéricas, si sigue una distribución normal, mediante la prueba estadística de Kolmogorov-Smirnov se reportaron en promedios y desviaciones estándar; aquellas que no tengan un comportamiento normal se reportaron con la mediana y los cuartiles. Se realizó un análisis univariado con base en los desenlaces fatales como mortalidad y desenlace no fatales: intubación prolongada y estancia prolongada, con la utilización de las pruebas de la chi al cuadrado o el test exacto de Fisher, cumpliendo los supuestos para la correcta utilización de cada una de ellas. Las pruebas estadísticas se evaluaron con un nivel de significación del 5% (p <0.05). Se revisaron las historias clínicas de los pacientes ingresados en el periodo de estudio, previa aprobación del comité de ética de la Fundación Cardioinfantil. Se utilizó un instrumento tipo cuestionario que contenía las variables de estudio, como la edad en horas del inicio del protocolo de hipotermia, el sexo del paciente, la clasificación de la asfixia perinatal en moderada o severa, y Apgar a 1min, a los 5min y los 10 min, antecedente de control prenatal, edad de la madre en el momento del nacimiento y nivel educativo, vía del parto, causa de la asfixia perinatal, resultado de resonancia magnética, ecografía cerebral y videotelemetría por 24 h, presencia de convulsiones y qué medicación se utilizó, mortalidad del paciente.
Se midieron al ingreso, a las 24, 48 y 72 h el pH, el lactato, el bicarbonato, la base exceso, la alanina aminotransferasa, la aspartato aminotransferasa, la creatina-cinasa y las proteínas troponina i, creatinina, el tiempo de protrombina, el tiempo parcial de tromboplastina y las plaquetas.
Se calculó índice de SNAPE II al ingreso a la unidad de cuidados intensivos. Se definió el índice de SNAPE II como las características clínicas, fisiológicas y paraclínicas del recién nacido, como lo son la presión arterial media, la temperatura, el peso al nacer, la diuresis, el Apgar a los 5 min, la presencia de convulsiones clínicas, el pH y la fracción inspirada de oxígeno (PAO2/FIO2); de acuerdo con los valores de las variables referenciadas, se tabulan en simuladores como http://www.sfar.org/scores2/snap22.php y se calcula el porcentaje de la mortalidad de cualquier enfermedad en los recién nacidos. El índice de SNAPE II se calculó durante las primeras 12 h de vida del recién nacido.
ResultadosSe siguió a un total de 64 pacientes. La mayoría de los pacientes fueron masculinos (53%), la mediana de edad de la cohorte fue de 6 h (RIQ=3). La mediana del tiempo de seguimiento de la cohorte fue de 13.5 días (RIQ=10.0). El desenlace de mortalidad fue del 6.25% (n=4), con una mediana de edad de 9 h (RIQ=9) (tabla 1).
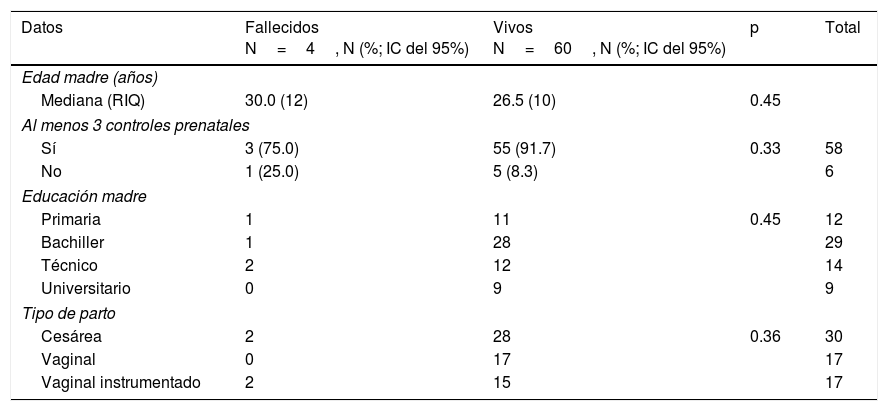
Características demográficas de las madres de pacientes con encefalopatía hipóxico-isquémica moderada a severa según desenlace fatal (N=64)
| Datos | Fallecidos N=4, N (%; IC del 95%) | Vivos N=60, N (%; IC del 95%) | p | Total |
|---|---|---|---|---|
| Edad madre (años) | ||||
| Mediana (RIQ) | 30.0 (12) | 26.5 (10) | 0.45 | |
| Al menos 3 controles prenatales | ||||
| Sí | 3 (75.0) | 55 (91.7) | 0.33 | 58 |
| No | 1 (25.0) | 5 (8.3) | 6 | |
| Educación madre | ||||
| Primaria | 1 | 11 | 0.45 | 12 |
| Bachiller | 1 | 28 | 29 | |
| Técnico | 2 | 12 | 14 | |
| Universitario | 0 | 9 | 9 | |
| Tipo de parto | ||||
| Cesárea | 2 | 28 | 0.36 | 30 |
| Vaginal | 0 | 17 | 17 | |
| Vaginal instrumentado | 2 | 15 | 17 | |
En la mayoría de los pacientes con asfixia perinatal las madres tenían una edad menor de 30 años, la mayor parte de las madres se realizaron un adecuado control prenatal, el grado de educación de la madre no presentó una diferencia significativa para el desenlace de la muerte en los pacientes con asfixia perinatal. En la gran mayoría de los recién nacidos la vía del parto fue cesárea (tabla 1).
Se realizó en índice de SNAPE II en los pacientes con asfixia perinatal moderada o severa; se distribuyeron en 2 grupos: el primer grupo con puntuaciones iguales o mayores de 40, que fueron un total de 31 (48%); dentro de este grupo se encontraron los 4 pacientes fallecidos; el segundo grupo presentó una puntuación menor de 40, con un total de 33 pacientes (52%). No se reportaron efectos secundarios del protocolo de hipotermia.
Se registró la estancia hospitalaria prolongada en los pacientes con asfixia moderara o severa con desenlace no fatal en 54 pacientes (tabla 2), la causa más frecuente de estancia prolongada fue: trastorno de succión con 41 pacientes (76%), síndrome convulsivo en 6 pacientes (11%), sepsis y laringotraqueítis en 3 pacientes, respectivamente (5.5%), y diálisis peritoneal en un paciente (1.8%).
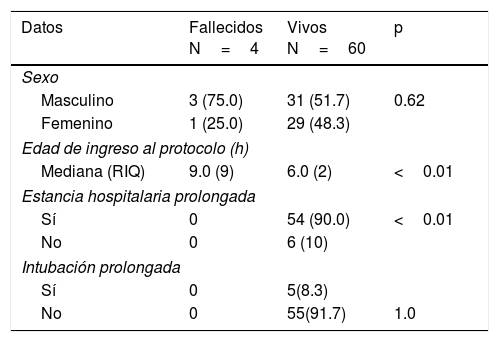
Características clínicas de las recién nacidos con encefalopatía por desenlace fatal (N=64)
| Datos | Fallecidos N=4 | Vivos N=60 | p |
|---|---|---|---|
| Sexo | |||
| Masculino | 3 (75.0) | 31 (51.7) | 0.62 |
| Femenino | 1 (25.0) | 29 (48.3) | |
| Edad de ingreso al protocolo (h) | |||
| Mediana (RIQ) | 9.0 (9) | 6.0 (2) | <0.01 |
| Estancia hospitalaria prolongada | |||
| Sí | 0 | 54 (90.0) | <0.01 |
| No | 0 | 6 (10) | |
| Intubación prolongada | |||
| Sí | 0 | 5(8.3) | |
| No | 0 | 55(91.7) | 1.0 |
Las unidades entre paréntesis son porcentajes (%).
La intubación prolongada se presentó solo en 5 pacientes (8.3%) (tabla 2).
Del total de los 64 pacientes, 50 pacientes (78%) se clasificaron como asfixia perinatal severa. De estos pacientes, se inició el protocolo de hipotermia en 35 pacientes antes de las 6 h, sin mortalidad en ninguno de estos pacientes, y en 15 pacientes se inició entre 7 h hasta 13 h de nacido, evidenciando en 4 pacientes mortalidad. El total de pacientes con asfixia perinatal moderada fue de 14 (22%). En 9 pacientes se inició el protocolo de hipotermia antes de las 6h y en 5 pacientes entre las 7 h hasta 13 h de nacido. No hubo diferencia significativa (p=0.79) en la edad de inicio respecto a la severidad. Los 4pacientes que fallecieron tuvieron EHI severa.
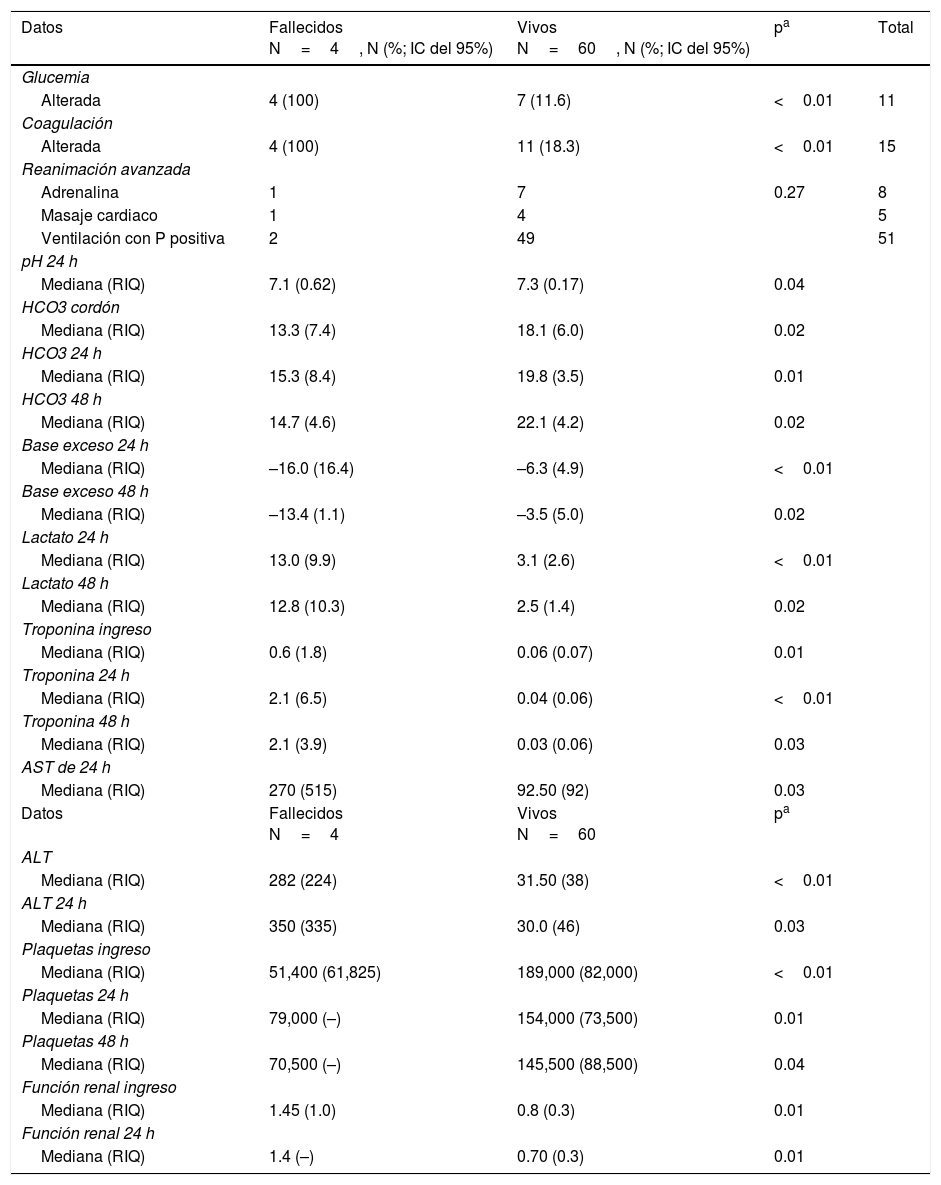
Las variables asociadas con el desenlace de mortalidad en los pacientes con asfixia perinatal que fueron significativas son: alteración en la glucemia, tanto hiperglucemia como hipoglucemia en el momento de ingreso; trombocitopenia al ingreso, a las 24 y a las 48 h; elevación de la alanina aminotransferasa al ingreso y a las 24 h; elevación de aspartato aminotransferasa a las 24 h; disminución del pH al ingreso a la unidad y disminución del bicarbonato al ingreso, a las 24 y a las 48 h; elevación de la base exceso a las 24 h y elevación del lactato a las 24 y las 48h; elevación de las troponinas a las 24 y las 48 h, y alteración de las pruebas de función renal al ingreso y a las 24 h (tabla 3).
Características clínicas y paraclínicas de los pacientes con encefalopatía hipóxico-isquémica moderada a severa según desenlace fatal (N=64)
| Datos | Fallecidos N=4, N (%; IC del 95%) | Vivos N=60, N (%; IC del 95%) | pa | Total |
|---|---|---|---|---|
| Glucemia | ||||
| Alterada | 4 (100) | 7 (11.6) | <0.01 | 11 |
| Coagulación | ||||
| Alterada | 4 (100) | 11 (18.3) | <0.01 | 15 |
| Reanimación avanzada | ||||
| Adrenalina | 1 | 7 | 0.27 | 8 |
| Masaje cardiaco | 1 | 4 | 5 | |
| Ventilación con P positiva | 2 | 49 | 51 | |
| pH 24 h | ||||
| Mediana (RIQ) | 7.1 (0.62) | 7.3 (0.17) | 0.04 | |
| HCO3 cordón | ||||
| Mediana (RIQ) | 13.3 (7.4) | 18.1 (6.0) | 0.02 | |
| HCO3 24 h | ||||
| Mediana (RIQ) | 15.3 (8.4) | 19.8 (3.5) | 0.01 | |
| HCO3 48 h | ||||
| Mediana (RIQ) | 14.7 (4.6) | 22.1 (4.2) | 0.02 | |
| Base exceso 24 h | ||||
| Mediana (RIQ) | –16.0 (16.4) | –6.3 (4.9) | <0.01 | |
| Base exceso 48 h | ||||
| Mediana (RIQ) | –13.4 (1.1) | –3.5 (5.0) | 0.02 | |
| Lactato 24 h | ||||
| Mediana (RIQ) | 13.0 (9.9) | 3.1 (2.6) | <0.01 | |
| Lactato 48 h | ||||
| Mediana (RIQ) | 12.8 (10.3) | 2.5 (1.4) | 0.02 | |
| Troponina ingreso | ||||
| Mediana (RIQ) | 0.6 (1.8) | 0.06 (0.07) | 0.01 | |
| Troponina 24 h | ||||
| Mediana (RIQ) | 2.1 (6.5) | 0.04 (0.06) | <0.01 | |
| Troponina 48 h | ||||
| Mediana (RIQ) | 2.1 (3.9) | 0.03 (0.06) | 0.03 | |
| AST de 24 h | ||||
| Mediana (RIQ) | 270 (515) | 92.50 (92) | 0.03 | |
| Datos | Fallecidos N=4 | Vivos N=60 | pa | |
| ALT | ||||
| Mediana (RIQ) | 282 (224) | 31.50 (38) | <0.01 | |
| ALT 24 h | ||||
| Mediana (RIQ) | 350 (335) | 30.0 (46) | 0.03 | |
| Plaquetas ingreso | ||||
| Mediana (RIQ) | 51,400 (61,825) | 189,000 (82,000) | <0.01 | |
| Plaquetas 24 h | ||||
| Mediana (RIQ) | 79,000 (–) | 154,000 (73,500) | 0.01 | |
| Plaquetas 48 h | ||||
| Mediana (RIQ) | 70,500 (–) | 145,500 (88,500) | 0.04 | |
| Función renal ingreso | ||||
| Mediana (RIQ) | 1.45 (1.0) | 0.8 (0.3) | 0.01 | |
| Función renal 24 h | ||||
| Mediana (RIQ) | 1.4 (–) | 0.70 (0.3) | 0.01 | |
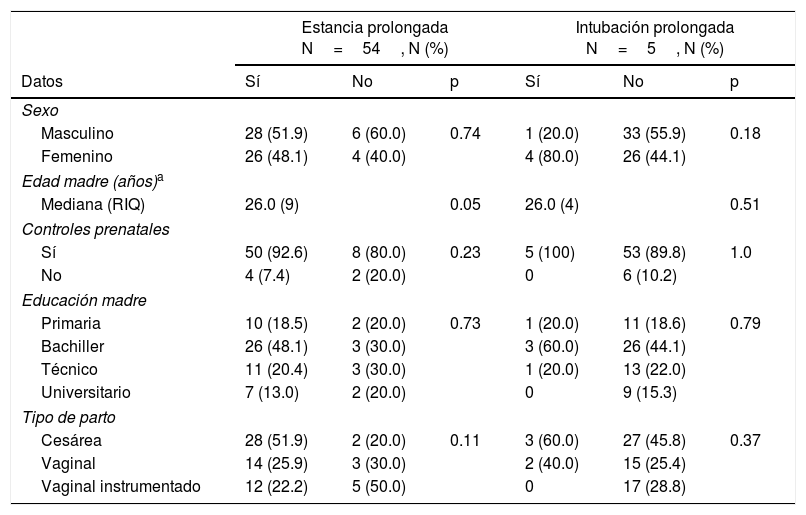
En la tabla 4 se observa que la mayoría de los pacientes presentaron estancia prolongada, sin haber diferencia entre sexos. No se registró ningún paciente con traqueostomía ni gastrostomía asociada a la estancia prolongada. No se evidenció resultado estadísticamente significativo entre las edades de la madre y el nivel educativo con los desenlaces no fatales. Pero hay que resaltar que la edad de la madre podría tener una asociación con los desenlaces no fatales (tabla 4).
Características demográficas de los recién nacidos según desenlace no fatal (N=60)
| Estancia prolongada N=54, N (%) | Intubación prolongada N=5, N (%) | |||||
|---|---|---|---|---|---|---|
| Datos | Sí | No | p | Sí | No | p |
| Sexo | ||||||
| Masculino | 28 (51.9) | 6 (60.0) | 0.74 | 1 (20.0) | 33 (55.9) | 0.18 |
| Femenino | 26 (48.1) | 4 (40.0) | 4 (80.0) | 26 (44.1) | ||
| Edad madre (años)a | ||||||
| Mediana (RIQ) | 26.0 (9) | 0.05 | 26.0 (4) | 0.51 | ||
| Controles prenatales | ||||||
| Sí | 50 (92.6) | 8 (80.0) | 0.23 | 5 (100) | 53 (89.8) | 1.0 |
| No | 4 (7.4) | 2 (20.0) | 0 | 6 (10.2) | ||
| Educación madre | ||||||
| Primaria | 10 (18.5) | 2 (20.0) | 0.73 | 1 (20.0) | 11 (18.6) | 0.79 |
| Bachiller | 26 (48.1) | 3 (30.0) | 3 (60.0) | 26 (44.1) | ||
| Técnico | 11 (20.4) | 3 (30.0) | 1 (20.0) | 13 (22.0) | ||
| Universitario | 7 (13.0) | 2 (20.0) | 0 | 9 (15.3) | ||
| Tipo de parto | ||||||
| Cesárea | 28 (51.9) | 2 (20.0) | 0.11 | 3 (60.0) | 27 (45.8) | 0.37 |
| Vaginal | 14 (25.9) | 3 (30.0) | 2 (40.0) | 15 (25.4) | ||
| Vaginal instrumentado | 12 (22.2) | 5 (50.0) | 0 | 17 (28.8) | ||
a No se encontró una relación estadísticamente significativa entre las variables referenciadas.
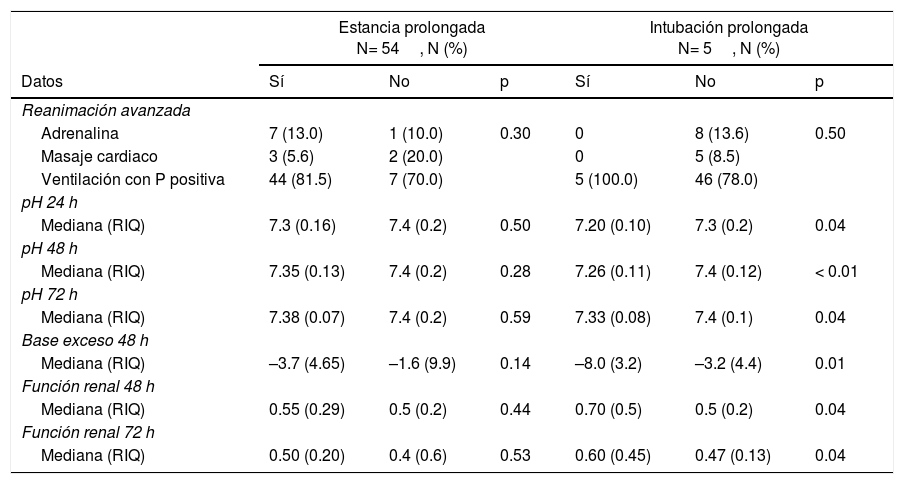
Se evidenció que la alteración del pH a las 24 y las 48 h, de la base exceso a las 48 h y de la función renal a las 48 y las 72 h tenía una relación estadísticamente significa con favorecer la intubación prolongada en estos pacientes (tabla 5).
Características clínicas y paraclínicas de pacientes con encefalopatía hipóxico-isquémica moderada a severa según desenlaces no fatales (N = 60)
| Estancia prolongada N= 54, N (%) | Intubación prolongada N= 5, N (%) | |||||
|---|---|---|---|---|---|---|
| Datos | Sí | No | p | Sí | No | p |
| Reanimación avanzada | ||||||
| Adrenalina | 7 (13.0) | 1 (10.0) | 0.30 | 0 | 8 (13.6) | 0.50 |
| Masaje cardiaco | 3 (5.6) | 2 (20.0) | 0 | 5 (8.5) | ||
| Ventilación con P positiva | 44 (81.5) | 7 (70.0) | 5 (100.0) | 46 (78.0) | ||
| pH 24 h | ||||||
| Mediana (RIQ) | 7.3 (0.16) | 7.4 (0.2) | 0.50 | 7.20 (0.10) | 7.3 (0.2) | 0.04 |
| pH 48 h | ||||||
| Mediana (RIQ) | 7.35 (0.13) | 7.4 (0.2) | 0.28 | 7.26 (0.11) | 7.4 (0.12) | < 0.01 |
| pH 72 h | ||||||
| Mediana (RIQ) | 7.38 (0.07) | 7.4 (0.2) | 0.59 | 7.33 (0.08) | 7.4 (0.1) | 0.04 |
| Base exceso 48 h | ||||||
| Mediana (RIQ) | –3.7 (4.65) | –1.6 (9.9) | 0.14 | –8.0 (3.2) | –3.2 (4.4) | 0.01 |
| Función renal 48 h | ||||||
| Mediana (RIQ) | 0.55 (0.29) | 0.5 (0.2) | 0.44 | 0.70 (0.5) | 0.5 (0.2) | 0.04 |
| Función renal 72 h | ||||||
| Mediana (RIQ) | 0.50 (0.20) | 0.4 (0.6) | 0.53 | 0.60 (0.45) | 0.47 (0.13) | 0.04 |
La asfixia perinatal moderada y severa es una enfermedad frecuente, siendo una de las primeras 5 causas de mortalidad en la UCIN de la Fundación Cardioinfantil. El índice de SNAPE II es una herramienta útil para predecir la mortalidad de los pacientes con asfixia perinatal; el protocolo de hipotermia iniciado durante las primeras 12 h disminuye el riesgo de la mortalidad. Esta se puede relacionar con alteración del pH, las enzimas hepáticas y el lactato. Los resultados de este estudio nos ayudan a utilizar el protocolo de hipotermia terapéutica en pacientes con asfixia perinatal moderada o severa hasta las primeras 12 h, disminuyendo la mortalidad, la intubación prolongada y la ventilación prolongada.
La asfixia perinatal moderada a severa es una urgencia médica debido a su gran mortalidad y morbilidad7. Esta enfermedad en nuestro país, Colombia, se encuentra entre las primeras 5 causas de mortalidad y morbilidad en el periodo neonatal3,8. El total de pacientes admitidos en la UCIN durante el periodo estudiado fue de 676 neonatos; de estos, 64 pacientes con diagnóstico de asfixia perinatal moderada a severa, que equivale al 9.4%. Este porcentaje se duplica con respecto a lo reportado en otros estudios de la ciudad de Bogotá3, lo cual se explica por ser un centro de referencia para manejo de recién nacido con asfixia perinatal.
La mortalidad fue 4 pacientes, que equivale al 6.2% de la mortalidad de la UCIN, siendo una de las principales causa de muerte en la UCIN. El protocolo de hipotermia en los 4 pacientes fallecidos se inició luego de las 6 h de nacido, lo cual se correlaciona con lo descrito en la literatura mundial, que la efectividad de la hipotermia terapéutica aumenta si se realiza durante las primeras 6 h de nacido1,6,9. Las principales causas de no inicio del protocolo de hipotermia durante la primeras 6 h fueron: falta de equipos médicos extrahospitalarios para el traslado de pacientes y falta de personal paramédico lo suficientemente entrenado para el traslado extrahospitalario de pacientes con asfixia perinatal de una forma eficaz y segura. Hay que tener en cuenta que la Fundación Cardioinfantil es centro de referencia a nivel local para el manejo de la hipotermia y todos los pacientes admitidos vienen referidos de diferentes centros médicos de la ciudad, lo cual se correlaciona con las dificultades que se reportan a nivel mundial, principalmente en países en vía de desarrollo como Colombia7,10,11.
Se utilizó el índice SNAPE II para el cálculo de la mortalidad en pacientes con asfixia perinatal, dividido en 2 grupos: el primero con porcentajes iguales o mayores del 40%, y el segundo grupo menores de 40%. En el grupo número uno que presente una puntuación igual o mayor de 40 tiene mayor mortalidad, con una sensibilidad del 82% y una especificidad del 67%12,13, lo cual se evidenció en este estudio, donde los 4 pacientes fallecidos presentaron una puntuación mayor del 40%. No hay estudios descritos donde se asocie el índice SNAPE II y asfixia perinatal; este sería el primer estudio donde se utiliza este índice SNAPE II para hacer una aproximación sobre el riesgo de mortalidad de una manera cuantitativa.
En la literatura está reportada la efectividad de la hipotermia terapéutica en el grupo de paciente con asfixia perinatal moderada o severa durante el periodo de ventana terapéutica, que es descrito en las primeras 6 h con relación a la mortalidad y las comorbilidades7, lo cual se correlaciona en nuestro estudio, donde no se evidenció mortalidad en los pacientes en que se inició el protocolo en las primeras 6 h de vida. En los 4 pacientes fallecidos el protocolo de hipotermia se inició luego de las primeras 6 h de nacido. Sin embargo, se han reportado estudios sobre el resultado de la utilización de la hipotermia terapéutica entre las 6 h hasta las 24 h de nacido, con una disminución del 60 al 72% de la mortalidad y la comorbilidad en comparación con el grupo que no se realizó hipotermia terapéutica14. En nuestro estudio se evidenció una supervivencia del 81% en los pacientes en que se inició el protocolo de hipotermia entre las primeras 6 h hasta las 13 h de nacido, pero se deben hacer estudios multivariados con una muestra de pacientes más grande para confirmar esta teoría.
Las características demográficas, como son la edad materna, la vía del parto por cesárea y los controles prenatales, no tienen una asociación directa con asfixia perinatal moderada o severa15, lo cual se correlacionó con el reporte de nuestro estudio, donde ninguna de estas variables fueron estadísticamente significativas. Las principales causas de asfixia perinatal intraparto reportadas en este estudio son la detención de la dilatación y el estado fetal insatisfactorio, que se correlacionaron con las reportadas en estudios a nivel mundial16,17.
La hipoglucemia, la hiperglucemia y la alteración de la coagulación se asociaron con mortalidad en las primeras 48 h, con resultados estadísticamente significativos, lo que se correlaciona con los reportes de la literatura mundial18,19.
La alteración de base exceso, bicarbonato y lactato en las primeras 24 h tiene una asociación directa con la mortalidad de los pacientes, con resultados estadísticamente significativos, lo cual se correlaciona con estudios a nivel mundial20-25.
La alteración de enzimas hepáticas y cardiacas y de la función renal durante las primeras 48 h se asoció a la mortalidad en los pacientes con asfixia perinatal, con resultados estadísticamente significativos, lo que se correlaciona con los estudios citados26-30; no hay estudios que muestren que la asociación entre alteración de las enzimas hepáticas y la función renal aumente la mortalidad, lo que sí se correlaciono en este estudio.
La trombocitopenia menor de 100,000 se ha asociado con mayor mortalidad en este estudio, con resultados estadísticamente significativos, lo que se correlaciona con los estudios a nivel internacional7,8.
El desenlace no fatal, como la estancia hospitalaria prolongada31,32, se presentó en el 90% de los pacientes con asfixia perinatal, la cual se explica por la apoptosis neuronal, que se evidencia tempranamente con trastorno de succión en los recién nacidos7, como se evidenció en nuestro estudio como la primera causa de estancia hospitalaria prolongada. No se encontró estudio a nivel mundial donde se asocie asfixia perinatal con estancia hospitalaria prolongada, siendo este el primer estudio que asocia estas 2características.
La alteración en la función renal, el pH y la base exceso se asoció con las intubaciones prolongadas, lo cual es congruente con lo reportado en la literatura mundial25,27,33,34.
La principal limitación de este estudio fue el tamaño de la muestra, lo que posiblemente no permitió identificar diferencias significativas entre las características paraclínicas y clínicas de los pacientes con asfixia perinatal moderada y severa; además, su modelo descriptivo no permite identificar asociación causal entre las características clínicas y paraclínicas de los pacientes con asfixia perinatal y los desenlaces fatales y no fatales. Finalmente, la principal fortaleza fue que el estudio es el primero en utilizar el índice SNAPE II para predecir la mortalidad en pacientes con asfixia perinatal moderada y severa; la utilización de la hipotermia terapéutica durante las primeras 12 h disminuyo la mortalidad en pacientes con asfixia perinatal.
ConclusionesEste es el primer estudio de cohortes descriptivas en la UCIN de la Fundación Cardioinfantil sobre asfixia perinatal moderada o severa en pacientes manejados con hipotermia terapéutica y el primero en asociar el índice SNAPE II y asfixia perinatal moderada y severa. El desenlace de muerte en los pacientes con asfixia perinatal moderada o severa se asoció a edad de inicio de hipotermia terapéutica, enzimas hepáticas, enzimas cardiacas, elevación del lactato, alteración de la glucemia y alteración de la coagulación. El desenlace no fatal de intubación prolongada se asoció a la alteración en la función renal, el pH y la base exceso.
FinanciaciónLa presente investigación no ha recibido ninguna beca.
Conflicto de interesesNinguno de los autores presenta conflicto de intereses.
Los autores expresan su agradecimiento a la Fundación Cardioinfantil de Bogotá y a la Universidad del Rosario, por su colaboración para realizar satisfactoriamente esta investigación y producción de conocimiento.