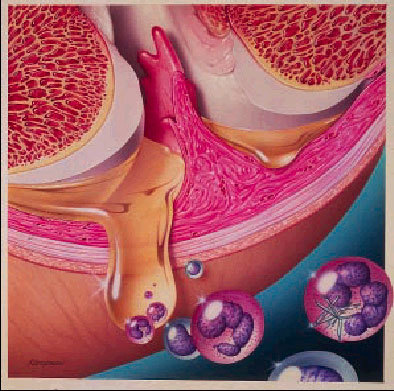
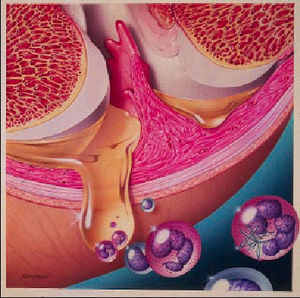
La artritis reumatoide (AR) es una enfermedad inflamatoria crónica de carácter autoinmune y etiología desconocida que tiene como órgano diana principal las articulaciones diartrodiales. En la mayoría de los casos produce destrucción articular progresiva con distintos grados de deformidad e incapacidad funcional. Con frecuencia tiene manifestaciones extraarticulares en las que puede resultar afectado cualquier órgano o sistema.
La artritis reumatoide tiene distribución universal y su incidencia varía entre el 0,68 y el 2,9%, con una prevalencia que oscila entre el 0,3 y el 3% de la población, según los distintos países. Las mujeres sufren la enfermedad tres veces más que los hombres; sin embargo, en las formas seropositivas y erosivas de la enfermedad esta desigualdad desaparece. La artritis reumatoide puede aparecer a cualquier edad, pero es más frecuente entre la cuarta y la sexta décadas de la vida.
Etiopatogenia
Se considera que la artritis reumatoide es el resultado de la interacción de un antígeno desencadenante y una base genética predisponente.
La naturaleza del factor desencadenante es desconocida. A pesar de que se ha buscado con tenacidad la posible responsabilidad de un agente bacteriano o vírico, hasta el momento no hay ninguna prueba definitiva que confirme esta posibilidad. Se ha logrado producir una artritis experimental semejante a la artritis reumatoide humana mediante la inoculación de diversos microorganismos, pero no hay razones firmes para identificar estas artritis experimentales con la artritis reumatoide humana.
Existe una predisposición genética a padecer la enfermedad. Así lo indica la tendencia a la agregación familiar, la elevada concordancia para la AR en los gemelos monocigóticos y la asociación significativa con algunos antígenos de histocompatibilidad. La asociación más significativa en los enfermos de raza blanca es con el HLA-DR4, el cual se considera además un marcador de gravedad de la enfermedad. En otros grupos étnicos están implicados otros antígenos HLA. Con seguridad, la contribución genética a la AR es más amplia que la atribuida a los genes ligados al complejo mayor de histocompatibilidad. La activación de los linfocitos T implica el reconocimiento del antígeno asociado al HLA. Este reconocimiento está supeditado a la formación de un complejo entre el antígeno, las moléculas del HLA de clase II y los receptores de los linfocitos T.
Se considera que la artritis reumatoide es el resultado de la interacción de un antígeno desencadenante
y una base genética predisponente
El antígeno provoca una respuesta inmune en el huésped, de la cual se deriva una reacción inflamatoria. Los macrófagos y las células dendríticas tienen, entre otras, la función de procesar el antígeno y presentarlo a los linfocitos T, que a su vez activan clonas de linfocitos B. Como consecuencia de su activación, tales células proliferan y estimulan a las células plasmáticas, secretoras de anticuerpo. Entre los anticuerpos formados destacan el factor reumatoide y los anticuerpos anticolágeno. Al propio tiempo la activación de los linfocitos T induce la producción de linfocinas como la interleucina 2, interleucina 4, interferon gamma, factor inhibidor de la migración de los macrófagos, factor quimiotáctico de los monocitos y el factor inhibidor de la migración de los leucocitos. En el líquido sinovial se halla la interleucina 1, citocina derivada de los macrófagos, con un amplio espectro de funciones, inmunológicas y de otro tipo que explican algunas manifestaciones locales y sistémicas de la artritis reumatoide.
En la reacción desencadenada por la respuesta inmune en el medio sinovial se activan numerosos procesos que perpetúan la inflamación: sistemas del complemento, cininas, coagulación y fibrinólisis. El resultado de la activación de la coagulación es la formación de fibrina. Los mediadores de la inflamación estimulan las células sinoviales, las cuales proliferan, y en las capas profundas activan los fibroblastos para producir más tejido conjuntivo. Asimismo, se estimula la proliferación vascular; la angiogénesis (desarrollo de nuevos vasos a partir del lecho microvascular) influye en la destrucción del cartílago y del hueso. El hueso yuxtaarticular se reabsorbe por acción de los osteoclastos activados por las prostaglandinas o por productos solubles de las células mononucleadas.
Los polimorfonucleares, atraídos por factores quimiotácticos liberados en el proceso de activación del complemento (C5a), por las linfocinas de las células T y por el leucotrieno B4, atraviesan el endotelio y emigran hacia el líquido sinovial, donde fagocitan los complejos inmunes y se autodestruyen. Las moléculas de adhesión juegan un papel importante en la migración de las células inflamatorias hacia la sinovial. La liberación de enzimas lisosómicos perpetúa la respuesta inflamatoria. También se liberan radicales de oxígeno. Las prostaglandinas tienen una gran influencia en el desarrollo del proceso inflamatorio, aunque algunas, como la PGE2, inhiben la proliferación de las células sinoviales y la formación de radicales libres.
Sintomatología
Las características clínicas de la artritis reumatoide incluye no solamente las manifestaciones articulares sino un notable número de signos y síntomas extraarticulares, como corresponde a una conectivopatía.
Desde un punto de vista expositivo, diferenciaremos la clínica articular de la general o extraarticular.
Sintomatología articular
Como ya se ha dicho, la AR es una poliartritis que suele afectar a las extremidades superiores, produciendo una artritis simétrica del carpo y de las articulaciones interfalángicas proximales. Ello no excluye otras localizaciones, de modo que puede estar afectada cualquier articulación diartrodial. Suelen aparecer dolor y rigidez matutina (siendo éste un dato muy típico cuando se prolonga por más de 10 minutos y aparece tras el reposo prolongado o tras el descanso nocturno), tumefacción y sensibilidad anormal de las articulaciones enfermas. En ocasiones podemos observar un derrame sinovial fusiforme, lo que le confiere a la articulación un aspecto «en huso» muy característico. Hallaremos también signos inflamatorios como enrojecimiento y aumento del calor local, característico de una artritis (las artritis se «tocan» no se ven) debido bien al derrame o bien a la existencia de hipertrofia sinovial ya establecida («sinovitis fría» en este último caso en el que puede faltar la elevación de la temperatura). En la mano pueden quedar afectadas todas las articulaciones existentes, aunque es característica la afectación de las metacarpofalángicas y de las interfalángicas proximales. Ello puede suponer, en el avance de la enfermedad, la aparición posterior de subluxaciones, desviaciones cubitales de los dedos, facilitados por la debilidad y la atrofia de los músculos intrínsecos de la mano e incluso por roturas tendinosas. También es posible el desarrollo de una deformidad en boutonnière, con luxación dorsal de la articulación, o una deformidad «en cuello de cisne», con flexión de las interfalángicas distales e hiperextensión de las proximales, o bien la deformidad del primer dedo, en «Z», con aducción excesiva del primer metacarpiano, flexión de la metacarpofalángica e hiperextensión de la interfalángica. No suele existir afectación interfalángica distal ni nódulos de Heberden (nódulos que aparecen en las caras laterales de los dedos, en las articulaciones interfalángicas distales, en el caso de existencia de artrosis). Cuando aparecen nódulos en las interfalángicas proximales, en el caso de que sea una artrosis, éstos son duros (nódulos de Bouchard). Los nódulos de la AR suponen una tumefacción más blanda y más fluctuante. De cualquier modo, siendo la artrosis extremadamente frecuente, no es raro la coexistencia de ambas.
Siendo la AR una enfermedad sistémica, en su evolución puede verse implicado la casi totalidad
del organismo, además de las alteraciones articulares
La hipertrofia de la sinovial, cuando se localiza en el canal carpiano, puede producir un síndrome compresivo del nervio mediano, presentando parestesias nocturnas dolorosas, y evolucionando a veces hacia una atrofia de la eminencia tenar.
La afectación de las extremidades inferiores se localiza fundamentalmente en el pie. El tobillo (que duele al explorar la pronosupinación) puede verse afectad0 con mayor frecuencia, aunque no tanto como la alteración del antepie, donde suelen aparecer las primeras erosiones. Pueden aparecer entonces luxación de las cabezas de los metatarsianos, hallux valgus, y dedos «en martillo»; todo ello con la consiguiente alteración cutánea y de la marcha que supone la aparición de cambios en los apoyos naturales del pie. En ocasiones pueden afectarse los tendones del tibial anterior, peroneos o el tendón de Aquiles cuando se desarrollan nódulos reumatoides en su seno, pudiendo incluso llegar a romperse.
La afectación del hombro y del codo suponen una importante limitación para el paciente. La sinovitis en el hombro es difícil de apreciar, siendo frecuente la lesión del manguito de los rotadores, apreciándose subluxación superior de la glenohumeral.
La rodilla y la cadera pueden presentar signos y síntomas de artritis, refiriéndonos al ritmo (inflamatorio) del dolor y a la existencia de derrame sinovial, muy aparente y accesible a la evacuación en el caso de la rodilla, y más complejo en el caso de la cadera. La rodilla, sometida a la presión de la sinovial puede ser objeto de una evaginación posterior de la membrana, originándose un quiste de Baker, que puede ser muy doloroso y se puede romper, cayendo su contenido (líquido sinovial) a lo largo de la porción posterior de la pierna, y produciendo un cuadro que remeda a una tromboflebitis. Obviamente, no hay que anticoagular a estos enfermos.
En la columna podemos hallar alteraciones de los segmentos que presentan membrana sinovial, y debemos ser cuidadosos en este aspecto, ya que puede afectarse la articulación atloaxoidea, que en ocasiones se puede luxar, presentando entonces un cuadro grave y de difícil solución. Cuando aparece sintomatología neurológica que hace sospechar la existencia de compresión nodular, obligándonos entonces a establecer la indicación de cirugía descompresiva.
Tanto sobre la cara dorsal como sobre la cara palmar de la muñeca, en ocasiones se producen roturas tendinosas, de flexores o de extensores. Esto sucede en las AR muy evolucionadas, acompañándose habitualmente de un engrosamiento sinovial prominente bien en el dorso, bien en la región palmar. La clínica es de impotencia funcional absoluta, requiriendo en la mayoría de las ocasiones la reparación quirúrgica. También es posible observar la existencia de un «dedo en resorte», por engrosamiento de la vaina tendinosa o por la existencia de un nódulo reumatoide en el espesor del tendón; pudiéndose palpar un nódulo que bloquea la extensión del dedo afectado.
La destrucción articular progresiva a pesar del tratamiento, o el abandono terapéutico en otros casos, produce invalidez permanente en el 10% de los pacientes con secuelas irreversibles
Sintomatología extraarticular
Siendo la AR una enfermedad sistémica, en su evolución puede verse implicado la casi totalidad del organismo, además de las alteraciones articulares. Entre las no articulares, es posible encontrar una afectación inespecífica del estado general, que cursa con febrícula, malestar general, pérdida de peso moderada, así como una mayor frecuencia de infecciones.
Los nódulos reumatoides aparecen hasta en el 30% de los casos, y suelen desarrollarse en zonas de presión, es decir, en sacro, antebrazo y en el codo, sobre el olécranon; aunque también es frecuente observarlos en el tobillo o en el espesor de tendones, (tendón de Aquiles) y en las vainas de los flexores, pudiendo originar como ya hemos mencionado un «dedo en resorte», o incluso sobre prominencias óseas.
Dentro de las manifestaciones cardíacas, la más frecuente es la presentación de una pericarditis, que en ocasiones puede manifestarse como taponamiento cardíaco (afortunadamente de no muy frecuente presentación), o como una pericarditis constrictiva, obligando en este caso a la apertura de una ventana pericárdica. Es rara, pero puede aparecer, una endocarditis que suele afectar a la válvula aórtica, haciéndola insuficiente más que estenótica. Cuando aparece afectación miocárdica debemos pensar en la aparición de una de las complicaciones de la AR, que es el depósito de amiloide.
La vasculitis suele aparecer en AR muy pasadas, de muchos años de evolución e indica enfermedad grave. Su espectro clínico es muy extenso, desde pequeños infartos en los dedos, hasta vasculitis sistémicas o incluso áreas de gangrena.
La afectación pulmonar más frecuente es la aparición de derrame pleural, cuyo análisis demuestra una disminución de las diversas fracciones del complemento, una elevación de la LDH, disminución de la glucosa y niveles de factor reumatoide superiores que en suero. En ocasiones aparecen nódulos reumatoideos pulmonares que se pueden sobreinfectar e incluso cavitar. Se han descrito como síndrome de Caplan a la existencia de nódulos reumatoides en parénquima pulmonar, asociándose neumoconiosis y AR. En otras ocasiones encontramos fiebre, tos seca irritativa, acompañada de astenia, anorexia e incluso pérdida de peso, observándose la aparición de una neumonitis intersticial, con un patrón retículo-nodular en radiografía, y crepitantes secos en la auscultación.
El riñón es uno de los órganos más frecuentemente afectados en la AR y, además, su grado de afectación puede condicionar el pronóstico en estos enfermos. Podemos observar proteinuria con cierta frecuencia, en ocasiones produ cida por los fármacos usados para el tratamiento de fondo de la enfermedad, o bien por el desarrollo de amiloidosis secundaria.
Son también frecuentes las neuropatías por atrapamiento, como el síndrome del túnel del carpo, ya mencionado, su equivalente en el túnel del tarso; o bien desarrollarse una polineuropatía o una mononeuritis múltiple. La afectación del SNC, cuando aparece, es debida a la compresión producida por una posible subluxación atlo-axoide. Mención aparte merece la existencia de afectación ocular, ya que cuando existe, nos obliga a ampliar el diagnóstico diferencial, ya que la afección ocular se puede presentar en muchas otras enfermedades del tejido conectivo. En la AR puede aparecer un síndrome seco, que implica a córnea y conjuntiva, epiescleritis o escleritis o una uveítis anterior granulomatosa.
Diagnóstico
El diagnóstico de la AR se debe realizar basándose en la historia clínica, la exploración radiográfica y los hallazgos de laboratorio, después de descartar otras enfermedades
Historia clínica
En un caso típico se observa dolor articular de ritmo inflamatorio, con rigidez matutina prolongada (muchas veces superior a 30 minutos), aumento de temperatura e impotencia funcional de varias articulaciones (poliartritis), en forma simétrica, durante un período mayor de dos meses. Hay ligera leucocitosis,+ anemia asociada con un proceso crónico, aumento de la velocidad de sedimentación, factor reumatoide positivo y datos bioquímicos habitualmente normales. Sin embargo, muchas veces el cuadro clínico no es tan concluyente.
Radiología
Todas las articulaciones afectadas por la enfermedad presentan características radiológicas comunes como resultado de la inflamación crónica local.
El primer hallazgo es un aumento de las partes blandas a expensas de la hipertrofia sinovial y el derrame articular. En el hueso yuxtaarticular se produce radiolucencia debido a osteopenia «osteoporosis yuxtaarticular», que en la mano se manifiesta como «osteoporosis en banda» en las articulaciones metacarpofalángicas e interfalángicas proximales. La actividad inflamatoria va produciendo el deterioro del cartílago articular, que radiológicamente se observa como una disminución del espacio entre ambos extremos óseos articulares (pinzamiento de la interlínea).
Cuando la enfermedad avanza se producen alteraciones de la alineación de las articulaciones (subluxación) y, por la persistencia de la actividad inflamatoria, aparecen erosiones óseas marginales y geodas intraóseas. La presencia de erosiones es habitual en la AR y permite diferenciarla de otras artropatías inflamatorias de carácter autoinmune como el lupus eritematoso sistémico, donde no suelen existir.
Pruebas de laboratorio
Trastornos hematológicos. Es habitual la presencia de anemia normocrómica y normocítica, típica de los procesos inflamatorios crónicos y que mejora cuando se controla la actividad de la enfermedad. Puede superponerse a la anemia debida a pérdidas crónicas de hierro por el empleo continuado de fármacos gastrolesivos. Puede existir trombosis reactiva durante los brotes inflamatorios de la enfermedad.
Reactantes de fase aguda. Aunque no son específicos de la artritis reumatoide, ayudan a su diagnóstico y, sobre todo, son muy útiles para el seguimiento de la enfermedad y el control de la eficacia del tratamiento. Las principales determinaciones son la velocidad de sedimentación globular (VSG), la proteína C reactiva (PCR) y el aumento de la fracción *2-globulina en el espectro electroforético (proteinograma).
Factor reumatoide. Son inmunoglobulinas dirigidas contra determinantes antigénicos localizados en el fragmento Fc de las inmunoglobulinas IgG2 e IgG3 humanas. Las pruebas más usadas detectan factor reumatoide IgM (que aparece en el 75% de los enfermos con artritis reumatoide), aunque con métodos más específicos se ha detectado factor reumatoide IgG, IgA e IgE. Su ausencia no excluye el diagnóstico de AR y su presencia tampoco es patognomónica, ya que puede encontrarse en el suero del 5% de las personas asintomáticas y en otras enfermedades. No obstante los títulos elevados de factor reumatoide por lo general se asocian con formas más graves de enfermedad articular, con la presencia de nódulos reumatoides y con la mayor frecuencia de enfermedad extraarticular.
Anticuerpos antinucleares. Se detectan en un 10-25% de los pacientes, sobre todo en los seropositivos (factor reumatoide positivo) o entre los que padecen síndrome de Sjögren secundario. No se relacionan con la presencia de manifestaciones específicas, aunque al parecer se asocian con una forma de enfermedad mas grave.
Líquido sinovial. El líquido sinovial obtenido mediante artrocentesis aporta escasos datos diagnósticos y, por lo común, su análisis sirve para establecer el diagnóstico diferencial con otras artritis (artropatías microcristalinas y sépticas). En términos generales, el líquido sinovial tiene carácter inflamatorio, con viscosidad disminuida y celularidad entre 2.000 y 50.000 ml, aunque estas cifras sólo son orientativas.
Pronóstico
La mayoría de los pacientes presentan un curso clínico intermitente, y solo el 20-25% mantienen remisiones prolongadas. La destrucción articular progresiva a pesar del tratamiento, o el abandono terapéutico en otros casos, produce invalidez permanente en el 10% de los pacientes con secuelas irreversibles.
No existen marcadores pronósticos que puedan aplicarse de manera generalizada, pero la presencia en estadios tempranos de títulos altos de factor reumatoide, nódulos subcutáneos, sinovitis persistente a pesar de diversos tratamientos, pinzamientos y erosiones articulares tempranos, así como de actividad sistémica importante, se correlaciona con un curso clínico desfavorable.
Durante la evolución, la aparición de complicaciones articulares (luxación atlantoaxoidea) o extraarticulares (pulmonar, vasculitis necrosante, síndrome de Felty), la presencia de amiloidosis secundaria y la existencia de iatrogenia grave ensombrecen notablemente el pronóstico.
Aunque existen datos contradictorios, la esperanza de vida de estos pacientes parece estar disminuida con respecto a la población general. Esta mayor mortalidad podría deberse a debilidad generalizada, a una mayor susceptibilidad a las infecciones, y a las complicaciones extraarticulares o derivadas de fármacos. *