La donación de la sangre de cordón umbilical es una acción solidaria, voluntaria, que puede ayudar a un gran número de personas con enfermedades oncohematológicas. Son múltiples las ventajas que presenta la sangre de cordón umbilical frente al tradicional uso de progenitores procedentes de médula ósea y/o sangre periférica. La donación de sangre de cordón no solo es útil para emplearla como tratamiento, sino que también puede ser de gran ayuda para el diagnóstico precoz de patologías presentes en el recién nacido donante, como el caso que nos ocupa, en el que se diagnosticó de forma puntual un síndrome mieloproliferativo transitorio, lo que contribuyó al tratamiento precoz y mejoró el pronóstico de la enfermedad.
The donation of umbilical cord blood is a joint, voluntary action, which can help a large number of people with blood diseases. There are multiple advantages of umbilical cord blood to the traditional use of progenitors from bone marrow and/or peripheral blood. Donating cord blood is not only useful for use as a treatment, but it can also be helpful for early diagnosis of diseases present in the newborn donor, as the present case in which he was diagnosed in a timely manner Transient Myeloproliferative Syndrome, contributing to early treatment and improve the prognosis of the disease.
El cordón umbilical es considerado una de las fuentes de células progenitoras hematopoyéticas. Normalmente, tras el nacimiento, el cordón umbilical y la sangre que contiene se desechan. Sin embargo, hace unos años, se descubrió que la sangre de cordón umbilical contiene “células madre” especializadas en la renovación de las células sanguíneas1.
Las células madres hematopoyéticas son la base biológica de los trasplantes de médula ósea para los pacientes que padecen patologías como leucemias y hematopatías malignas. El primer trasplante de precursores hematopoyéticos para el tratamiento de la leucemia se realizó en los años 1970-1979, y se convirtió en la primera elección terapéutica para las leucemias con alto riesgo de recaídas, aplasia medular grave, inmunodeficiencias congénitas específicas y recaídas de linfoma2.
Cuando una embarazada desea ser donante de sangre de cordón umbilical debe dirigirse a uno de los bancos de sangre de cordón existentes en España o a una de las maternidades autorizadas cuyo listado se encuentra disponible en la página web de la Organización Nacional de Trasplantes3. Las matronas son las encargadas del procedimiento para obtener la donación de sangre de cordón umbilical, que consiste en informar a la madre de las ventajas e inconvenientes de la donación, realizar el informe para el banco de sangre, efectuar la técnica de extracción y cumplimentar los registros específicos para el pediatra. En España, el REDMO (Registro Español de Donantes de Médula Ósea) se encarga de la coordinación interna y, junto a otros países, de la donación de médula ósea y sangre de cordón umbilical4. El cordón umbilical es considerado una de las fuentes de células progenitoras hematopoyéticas. Normalmente, tras el nacimiento, el cordón umbilical y la sangre que contiene se desechan. Sin embargo, hace unos años, se descubrió que la sangre de cordón umbilical contiene “células madre” especializadas en la renovación de las células sanguíneas
Existes diversos problemas éticos en relación con la donación de sangre de cordón umbilical en cuanto a los resultados obtenidos de las pruebas que se realizan con el fin de minimizar al máximo los riesgos para el receptor.
Todos aquellos resultados que conlleven un riesgo para el desarrollo del recién nacido así como que afecten a la madre deberán ser comunicados a esta y al facultativo encargado de su manejo con la mayor brevedad de tiempo posible. Con esto nos referimos a la posibilidad de las serologías del virus de la inmunodeficiencia humana (VIH) y las hepatitis B y C, así como otras realizadas por las características de la madre, como la enfermedad de Chagas, y a las alteraciones genéticas objetivadas en el recién nacido, como es el caso que nos ocupa1.
Caso clínicoSecundigesta de 38 años de edad, con buen control gestacional, evolución correcta del embarazo y feto único, analíticas dentro de la normalidad y controles ecográficos normales. Serología negativa para el VIH, sífilis y hepatitis B, inmune al virus de la rubéola. Streptococcus agalactiae negativo. Grupo sanguíneo A Rh+. Durante la gestación ha tomado como tratamiento 400 microgramos de ácido fólico al día, 300 microgramos de yodo al día y hierro por vía oral, 80mg/día.
La gestante ingresa con 38 + 1 semanas de gestación en el servicio de partos por sensación subjetiva de dinámica uterina. Amniorrexis espontánea de 2 horas de evolución, líquido amniótico claro. Tras parto eutócico, nace una niña con un Apgar de 9/10 al minuto y a los 5 minutos, respectivamente. Tras el nacimiento se realiza el procedimiento para la donación de sangre de cordón umbilical. Ha pesado 3130g, 50cm de talla y perímetro cefálico de 35cm. Se administra al nacimiento una profilaxis oftálmica, vitamina K intramuscular y la primera dosis de la vacuna de la hepatitis B (en sala de partos, según protocolo del centro hospitalario). Se cursa grupo y Rh de la recién nacida que da como resultado 0+.
A las 24 horas de vida ingresa en neonatología para estudio porque, tras ser recogida y analizada la sangre de cordón umbilical para su donación, comunican desde el centro receptor de referencia, la aparición de células atípicas y trombopenia en la extensión de sangre periférica. Tras su ingreso, se realiza analítica de control en la recién nacida y se confirma la existencia de trombopenia y de blastos.
Durante la exploración al ingreso, la recién nacida presenta buen estado general, sin malformaciones aparentes. Movilidad espontánea normal. Cifras tensionales dentro de la normalidad. Tono y reflejos de la recién nacida normales, con leve hipotonía axial. Adecuada respuesta a estímulos, llanto normal. Fenotipo con ojos levemente rasgados, raíz nasal ancha. Pabellones auriculares, cuello y clavículas normales. Paladar íntegro. Color ictérico de piel, aunque el color de las mucosas es normal. Exantema toxoalérgico de la recién nacida, piel muy seca y agrietada. Sin manchas cutáneas. Sin exantemas patológicos ni petequias.
Auscultación cardiorrespiratoria normal, pulsos palpables. Abdomen blando y depresible, sin masas ni visceromegalias. Genitales femeninos normales. Caderas laxas. Ano permeable. A las 24 horas de vida pesaba 2.865g. Talla: 50cm. Perímetro cefálico: 35 cm.
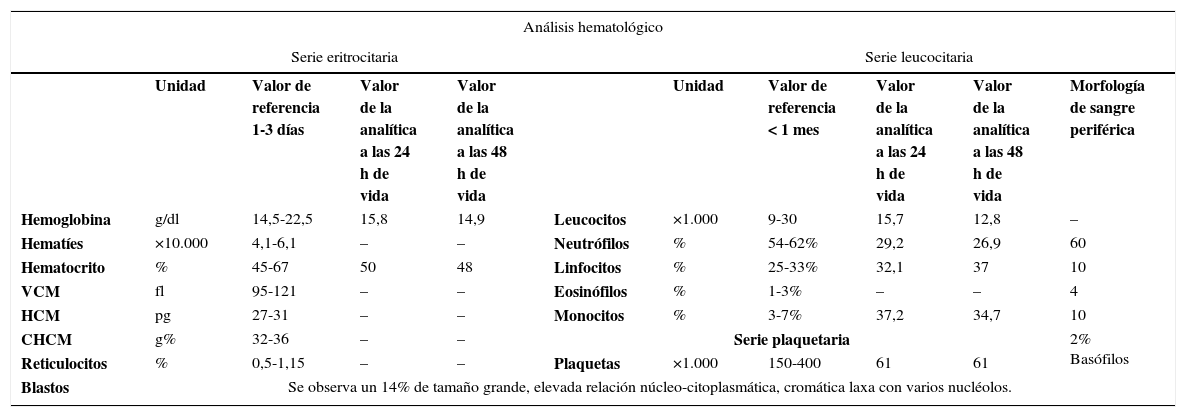
ProcedimientosMonitorización no invasiva de constantes vitales, extracción de muestras sanguíneas y extensión de sangre periférica, observándose un 14% de blastos de tamaño grande, elevada relación núcleo-citoplasmática y cromatina laxa con varios nucléolos, lo que confirma una trombopenia (tablas 1 y 2).
Pruebas complementarias
| Análisis hematológico | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| Serie eritrocitaria | Serie leucocitaria | |||||||||
| Unidad | Valor de referencia 1-3 días | Valor de la analítica a las 24 h de vida | Valor de la analítica a las 48 h de vida | Unidad | Valor de referencia < 1 mes | Valor de la analítica a las 24 h de vida | Valor de la analítica a las 48 h de vida | Morfología de sangre periférica | ||
| Hemoglobina | g/dl | 14,5-22,5 | 15,8 | 14,9 | Leucocitos | ×1.000 | 9-30 | 15,7 | 12,8 | – |
| Hematíes | ×10.000 | 4,1-6,1 | – | – | Neutrófilos | % | 54-62% | 29,2 | 26,9 | 60 |
| Hematocrito | % | 45-67 | 50 | 48 | Linfocitos | % | 25-33% | 32,1 | 37 | 10 |
| VCM | fl | 95-121 | – | – | Eosinófilos | % | 1-3% | – | – | 4 |
| HCM | pg | 27-31 | – | – | Monocitos | % | 3-7% | 37,2 | 34,7 | 10 |
| CHCM | g% | 32-36 | – | – | Serie plaquetaria | 2% Basófilos | ||||
| Reticulocitos | % | 0,5-1,15 | – | – | Plaquetas | ×1.000 | 150-400 | 61 | 61 | |
| Blastos | Se observa un 14% de tamaño grande, elevada relación núcleo-citoplasmática, cromática laxa con varios nucléolos. | |||||||||
CHCM: concentración de hemoglobina corpuscular media. HCM: hemoglobina corpuscular media.
Pruebas complementarias
| Análisis de coagulación | Bioquímica | ||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Unidad | Valor de referencia | Valor de la analítica a las 48 h de vida | Unidad | Valor de referencia | Valor de la analítica a las 48 h de vida | Unidad | Valor de referencia | Valor de la analítica a las 48 h de vida | Unidad | Valor de referencia | Valor de la analítica a las 48 h de vida | ||||
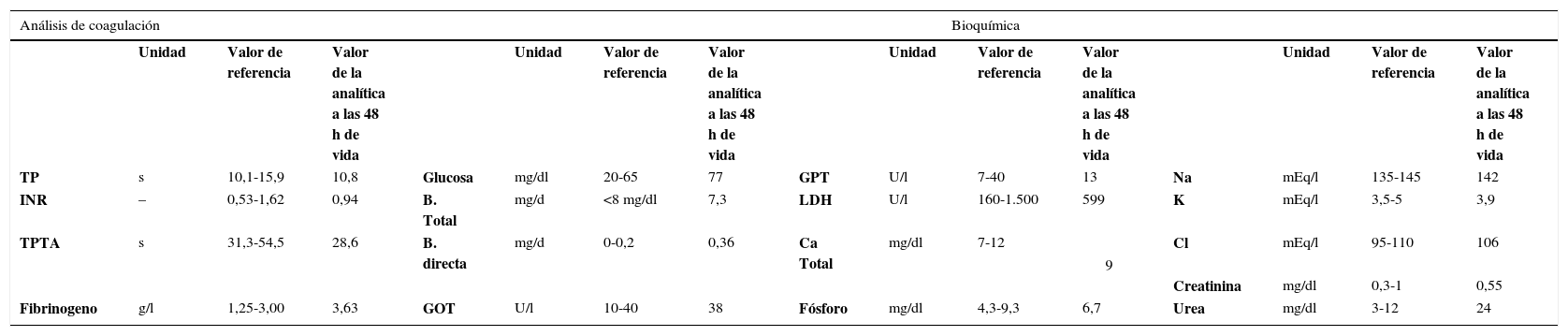
| TP | s | 10,1-15,9 | 10,8 | Glucosa | mg/dl | 20-65 | 77 | GPT | U/l | 7-40 | 13 | Na | mEq/l | 135-145 | 142 |
| INR | – | 0,53-1,62 | 0,94 | B. Total | mg/d | <8 mg/dl | 7,3 | LDH | U/l | 160-1.500 | 599 | K | mEq/l | 3,5-5 | 3,9 |
| TPTA | s | 31,3-54,5 | 28,6 | B. directa | mg/d | 0-0,2 | 0,36 | Ca Total | mg/dl | 7-12 | 9 | Cl | mEq/l | 95-110 | 106 |
| Creatinina | mg/dl | 0,3-1 | 0,55 | ||||||||||||
| Fibrinogeno | g/l | 1,25-3,00 | 3,63 | GOT | U/l | 10-40 | 38 | Fósforo | mg/dl | 4,3-9,3 | 6,7 | Urea | mg/dl | 3-12 | 24 |
GOT: aspartato aminotransferasa. GPT: alanina aminotransferasa. INR: índice internacional normalizado; TP: tiempo de protrombina. TPTA: tiempo de tromboplastina parcial activada.
Al día siguiente se repite la analítica, que pone de manifiesto la permanencia de la trombopenia (plaquetas 61,0 mil/mm3).
Cariotipo: 47 XX +21 (mosaicimos +21 en la clona blástica) compatible con síndrome de Down (SD).
La paciente se mantiene asintomática durante su ingreso, con constantes normales. Tolera adecuadamente la alimentación oral con diuresis y deposiciones normales.
Para la confirmación de la sospecha diagnóstica se envía muestra sanguínea al hospital de referencia, el cual informa que aparecen un 20% de blastos mieloides aberrantes, sin diferenciación megacariocítica.
Tras obtener los primeros resultados de las pruebas realizadas y ante la sospecha de una patología hematológica congénita, se contacta con el servicio de hematooncología infantil del hospital de tercer nivel para continuar con el estudio.
En dicho hospital se establecen los diagnósticos de síndrome mieloproliferativo transitorio y mosaicismo Down.
Síndrome mieloproliferativo transitorioEste síndrome está asociado característicamente a recién nacidos con SD. También se han descrito algunos casos aislados de niños con fenotipo normal y síndrome mieloproliferativo transitorio (SMT), aunque en la mayoría se detectó un mosaicismo +21 en la clona blástica. El SMT se define como una proliferación anómala de células inmaduras leucémicas que se resuelve espontáneamente (2-3 meses de vida). Es frecuente que estas células leucémicas expresen marcadores de línea megacarioblástica. La incidencia del SMT se ha considerado hasta del 10% en recién nacidos con SD y un 20-30% de los casos evolucionan a leucemia (período de hasta 4 años) tras una fase de mielodisplasia5.
Las manifestaciones clínicas más frecuentes en el SMT son: hepatoesplenomegalia, disfunción hepática con hiperbilirrubinemia conjugada, colestasis y fibrosis hepática. Las alteraciones cardiopulmonares se manifiestan con derrame pericárdico, pleural y ascitis.
La mayoría de los casos de SMT se tratan con terapia de soporte. Los pacientes con afección cardiorrespiratoria grave, con organomegalia (espleno, hepatomegalia), derrames y los que sufren fallo hepático con leucocitosis superior a 100.000/mm3 pueden beneficiarse con dosis bajas de citarabina. La donación de sangre de cordón es un acto voluntario que debemos respetar, pero la falta de información supone uno de los principales factores por el que se desechan las placentas. Placentas, que de un simple residuo han pasado a ser un preciado tesoro.
Las principales patologías que semejan un SMT y con las cuales es necesario establecer un diagnóstico diferencial son las infecciones virales intrauterinas, las anemias hemolíticas del recién nacido, la histiocitosis, el neuroblastoma y la leucemia congénita verdadera6.
DiscusiónLa asociación de SD y SMT durante el período neonatal está referida en la literatura especializada7,8. El diagnóstico se efectúa durante los primeros días o semanas de vida5,6,9. Presentamos este caso, porque tras revisión de la bibliografía no hemos encontrado el diagnóstico de la asociación SD-SMT por la sangre de cordón umbilical extraída en el proceso de donación. Sería, por tanto, el primer caso descrito. Sí se ha comunicado, sin embargo, dicha asociación por diagnóstico intrauterino mediante cordocentesis10,11.
En la mayoría de los casos, el SMT se resuelve espontáneamente5. El 10% de los recién nacidos con SD muestra esta alteración, que remite hacia el sexto mes de vida en más del 80% de los casos6. Sin embargo, existe un riesgo aproximado del 20% de desarrollar leucemia megacariocítica durante los primeros 4 años de vida12. En nuestro caso, en concordancia con la literatura, la paciente está asintomática tras 16 meses de vida y continúa su seguimiento en el servicio de hematooncología infantil del hospital de tercer nivel.
Aunque los pacientes con SMT muestran un amplio espectro de manifestaciones clínicas, desde leucocitosis asintomática hasta organomegalia masiva con fallo hepático y respiratorios mortales, frecuentemente se diagnostica de manera casual6, como en el caso que nos ocupa, en el cual la paciente únicamente presentó trombopenia y blastos mieloides aberrantes en la extensión de sangre periférica, no objetivándose organomegalias o patología cardiorrespiratoria grave y permaneciendo asintomática desde el punto de vista clínico.
ConclusionesCon este caso clínico queremos mostrar, por una parte, la importancia que tiene que todas las embarazadas, que cumplan los criterios para la donación, realicen la donación de sangre de cordón umbilical en el momento del parto. Y por otra, aumentar la sensibilización de la población con respecto a este tema.
Son múltiples las ventajas que presenta la sangre de cordón umbilical frente al tradicional uso de progenitores procedentes de médula ósea y/o sangre periférica. La donación de sangre de cordón no solo es útil para emplearla como tratamiento, sino que también puede ser de gran ayuda para el diagnóstico precoz de patologías presentes en el recién nacido donante, como es el caso que nos ocupa, lo que contribuye al tratamiento precoz y mejora el pronóstico de la enfermedad.
Pretendemos concienciar a todos los profesionales de la sanidad que puedan intervenir directa o indirectamente en el desarrollo de la gestación de la mujer, para que a través de los medios de los que dispongan, ejerzan una labor informativa sobre ellas con el fin de conseguir el mayor número de donaciones posibles.
AgradecimientosA la F.E.A. de Neonatología del hospital donde se produjo el nacimiento, así como al pediatra de zona por prestar ambos su colaboración para la obtención de los informes a través de la historia clínica de la paciente. ■