Estudio que describe la experiencia en el uso del electroencefalograma urgente (EEGurg) por la guardia de neurología ante la sospecha de estatus epiléptico no convulsivo (EENC) y en otras indicaciones en un hospital terciario.
Sujetos y métodosEstudio observacional retrospectivo de los registros de EEG de 8 canales realizados con carácter urgente en pacientes hospitalizados y en Urgencias e interpretados por la guardia de neurología entre julio del 2013 y mayo del 2015. Se recogieron las siguientes variables: sexo, edad, síntomas, diagnóstico inicial, epilepsia previa y causa, ictus previo, neoplasia, tomografía computarizada cerebral urgente, diagnóstico tras EEGurg, actitud terapéutica, evolución, EEG convencional (EEGc) de control y diagnóstico definitivo. Se analizaron los datos de frecuencia, así como la sensibilidad y especificidad en el diagnóstico de EENC.
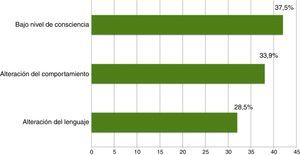
ResultadosSe recogieron 135 registros de EEGurg realizados a 129 pacientes, el 51,4% hombres, edad mediana 69 años. En 112 casos (83%) la indicación fue descartar EENC por alteración del nivel de consciencia 42 (37,5%), del comportamiento 38 (33,9%) y del lenguaje 32 (28,5%). En 37 (33%) registros se informó como EENC, siendo este el diagnóstico definitivo en 35 (94,6%). En otros 3 casos, el EENC se diagnosticó en el EEGc de control tras pasar desapercibido en la valoración del EEGurg por la guardia. El EEGurg en el diagnóstico del EENC presenta una sensibilidad del 92,1%, una especificidad del 97,2%, un valor predictivo positivo del 94,6% y un valor predictivo negativo del 96% tomando como referencia el diagnóstico al alta.
ConclusionesEn nuestra experiencia, en un contexto clínico adecuado, el EEGurg utilizado por la guardia de neurología es una herramienta sensible y específica en el diagnóstico del EENC.
We aim to describe the use of emergency electroencephalogram (EmEEG) by the on-call neurologist when nonconvulsive status epilepticus (NCSE) is suspected, and in other indications, in a tertiary hospital.
Subjects and methodsObservational retrospective cohort study of emergency EEG (EmEEG) recordings with 8-channel systems performed and analysed by the on-call neurologist in the emergency department and in-hospital wards between July 2013 and May 2015. Variables recorded were sex, age, symptoms, first diagnosis, previous seizure and cause, previous stroke, cancer, brain computed tomography, diagnosis after EEG, treatment, patient progress, routine control EEG (rEEG), and final diagnosis. We analysed frequency data, sensitivity, and specificity in the diagnosis of NCSE.
ResultsThe study included 135 EEG recordings performed in 129 patients; 51.4% were men and their median age was 69 years. In 112 cases (83%), doctors ruled out suspected NCSE because of altered level of consciousness in 42 (37.5%), behavioural abnormalities in 38 (33.9%), and aphasia in 32 (28.5%). The EmEEG diagnosis was NCSE in 37 patients (33%), and this was confirmed in 35 (94.6%) as the final diagnosis. In 3 other cases, NCSE was the diagnosis on discharge as confirmed by rEEG although the EmEEG missed this condition at first. EmEEG performed to rule out NCSE showed 92.1% sensitivity, 97.2% specificity, a positive predictive value of 94.6%, and a negative predictive value of 96%.
ConclusionsOur experience finds that, in an appropriate clinical context, EmEEG performed by the on-call neurologist is a sensitive and specific tool for diagnosing NCSE.
El estatus epiléptico no convulsivo (EENC) se define como la condición epiléptica, de duración superior a 30 min, en la cual existe actividad epileptiforme continua o recurrente en el electroencefalograma (EEG)1-3. El EENC, como síndrome clínico, incluye un conjunto de síntomas relacionados con la alteración del estado mental4,5, el comportamiento6, el lenguaje7, la afectividad8, la percepción sensorial9 o la consciencia10-12. Desde el punto de vista del EEG, históricamente ha existido controversia en el diagnóstico de EENC13,14, con continuos intentos por parte de la Liga Internacional contra la Epilepsia (ILAE) para definir las características eléctricas del EENC y las dificultades para lograr una definición aceptada universalmente15,16. La falta de consenso se basa en la dificultad de valorar patrones de EEG asociados al EENC en diferentes contextos de edad, desarrollo cerebral, comorbilidad, encefalopatías y síndromes epilépticos17. Recientemente, se ha descrito un conjunto de patrones de EEG asociados a las correspondientes presentaciones clínicas18, definiéndose unos criterios electroencefalográficos para el diagnóstico de EENC19 aplicables en la práctica clínica habitual20. Los EENC de novo representan alrededor del 30% de los pacientes21, por lo que incluso en ausencia de antecedentes de epilepsia debe plantearse tanto en el diagnóstico diferencial de entidades como el ictus (isquémico o hemorrágico), la amnesia postraumatismo craneoencefálico, amnesia global transitoria, encefalitis autoinmunes e infecciosas, encefalopatías tóxico-metabólicas y trastornos psiquiátricos17 como complicación de estas situaciones y otras en las que existe un daño cerebral agudo22. Se trata, en muchos casos, de condiciones graves y potencialmente tratables que requieren un manejo urgente para instaurar un tratamiento preciso precozmente, que mejora el pronóstico a corto y largo plazo23,24. Numerosos autores proponen la monitorización EEG urgente (EEGurg), durante la cual se realizará un ensayo terapéutico con benzodiacepinas por vía intravenosa ante la sospecha de EENC25-27. Sin embargo, no existe en la literatura un intervalo de tiempo ampliamente aceptado para el denominado EEGurg, considerando como tal la obtención e interpretación de registros EEG 24 h al día, 7 días a la semana27-29. Hace años, se consideraba el EENC como una afectación relativamente benigna, que cursaba con escasa morbimortalidad30; por ello se prefería no tratar en algunos casos, para evitar los riesgos asociados a iniciar tratamientos con fármacos antiepilépticos (FAE) en pacientes con otros trastornos17,31. Actualmente se considera que el EENC responde peor al tratamiento que el estatus convulsivo inicialmente26 y si se prolonga se asocia a estatus refractario32,33, mal pronóstico y secuelas cognitivas31,34,35. Nuestro objetivo es describir la experiencia en nuestro hospital en el uso del EEGurg por la guardia de neurología ante la sospecha de EENC y en otras indicaciones, así como analizar su utilidad en el diagnóstico del EENC.
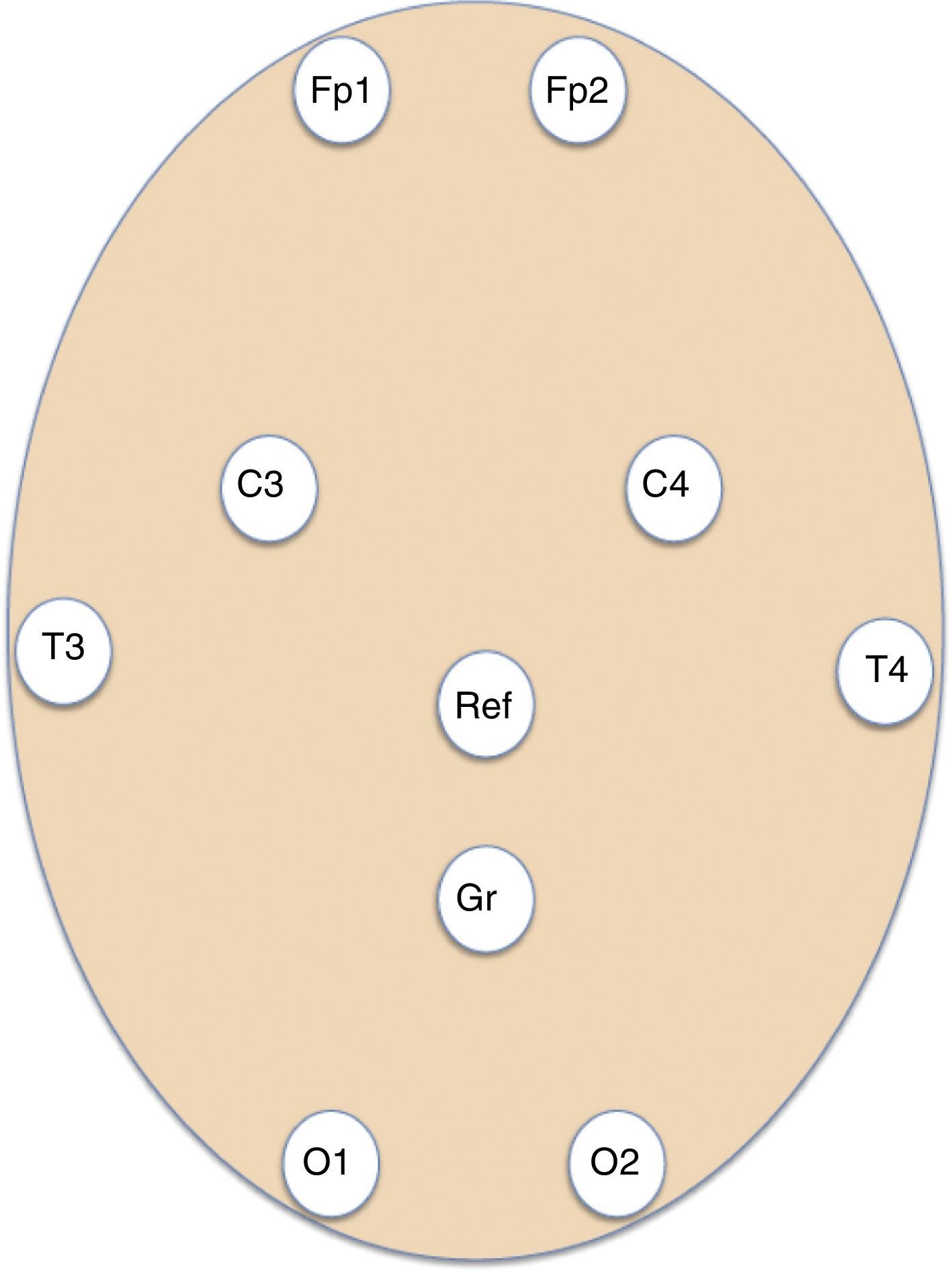
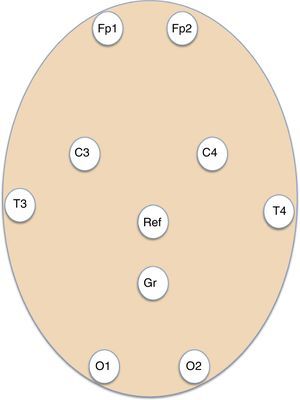
Sujetos y métodosEstudio observacional, longitudinal, retrospectivo, de pacientes valorados por la guardia de neurología en el servicio de Urgencias e ingresados en plantas de hospitalización y unidades de críticos en un hospital terciario con una área neuroquirúrgica de 1.071.666 habitantes, a los que se les realizó un EEGurg. Dicho EEGurg fue obtenido e interpretado por el equipo de guardia de neurología entre julio del 2013 y mayo del 2015. En nuestro centro, el equipo de guardia de neurología lo componen un médico adjunto especialista en Neurología y 2 residentes: un primer residente de segundo año de Neurología o superior y un segundo residente de tercer año de Neurología o superior, o bien un residente de Neurofisiología Clínica. Este segundo residente había recibido formación en la realización de EEGurg. Además, expertos en epilepsia de nuestro hospital organizaron talleres de formación continuada en la interpretación de EEG para residentes y otros adjuntos de Neurología antes del inicio del estudio. Los EEGurg se realizaron mediante un dispositivo de EEG digital portátil (Nicolet One EEG de VYASIS HealthCare) (fig. 1). Se colocaron electrodos adhesivos (Fp1, Fp2, T3, T4, C3, C4, O1, O2), referencial y tierra (fig. 2) permitiendo un montaje con 8 canales de EEG y un canal de ECG (fig. 3). La duración del registro, variable en función del paciente, osciló entre 20 min y varias horas. A partir de la historia clínica de los pacientes se recogieron variables demográficas: sexo y edad; en relación con el manejo inicial en Urgencias: sintomatología por la que se indicó el EEGurg y diagnóstico clínico; antecedentes: epilepsia previa, etiología y tipo de epilepsia, ictus previo, neoplasia activa o en remisión y pruebas complementarios en urgencias: resultado de la tomografía computarizada cerebral y pruebas de laboratorio. Tras la realización del EEGurg se analizan también: interpretación del registro EEGurg por la guardia, ensayo terapéutico con benzodiacepinas durante el EEGurg, diagnóstico tras EEGurg, actitud terapéutica tras el EEGurg, evolución del paciente, resultado del EEG convencional (EEGc) de control y diagnóstico definitivo al alta. El EEGc corresponde al registro EEG de 16 o más canales realizado durante el horario asistencial habitual, obtenido por personal de enfermería especializado e interpretado por expertos en electroencefalografía. Se analizaron datos de frecuencia, así como la sensibilidad y la especificidad en el diagnóstico de EENC durante la guardia tomando como referencia el diagnóstico definitivo al alta. Para el análisis de los estadísticos descriptivos se utilizó el software SPSS versión 15.0 para Windows.
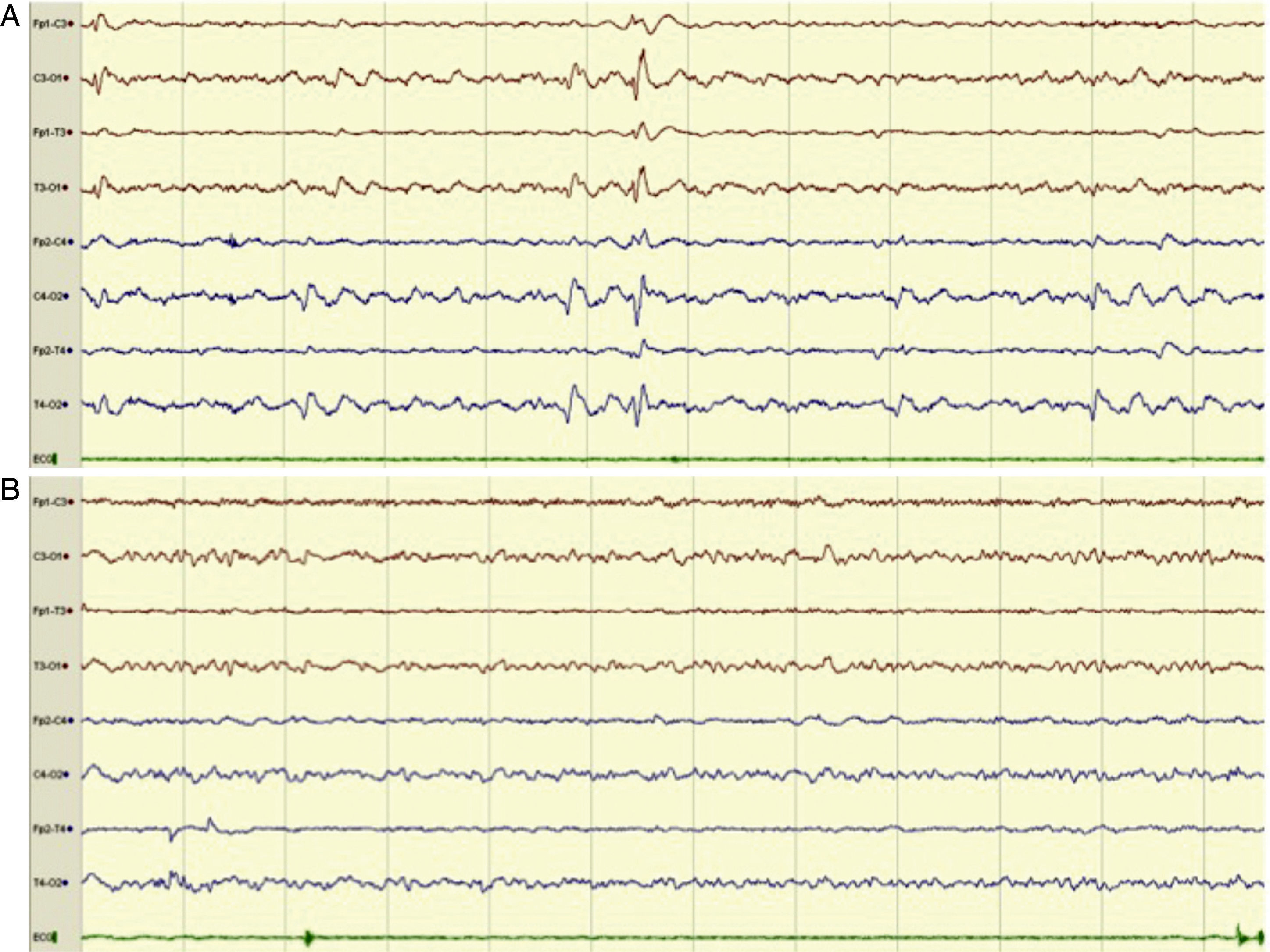
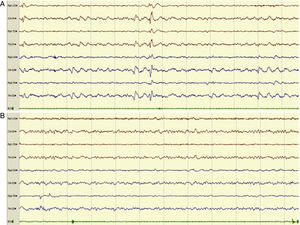
Ejemplo de registro de EEG urgente de 8 canales en el que vemos inicialmente anomalías epileptiformes (AE) de expresión generalizada, con predominio en regiones posteriores compatibles con EENC en un paciente con desconexión del medio (A) y posterior desaparición de las AE (B), observándose una actividad de fondo alfa posterior y ritmos rápidos anteriores tras administración de diacepam por vía intravenosa, acompañándose de mejoría clínica.
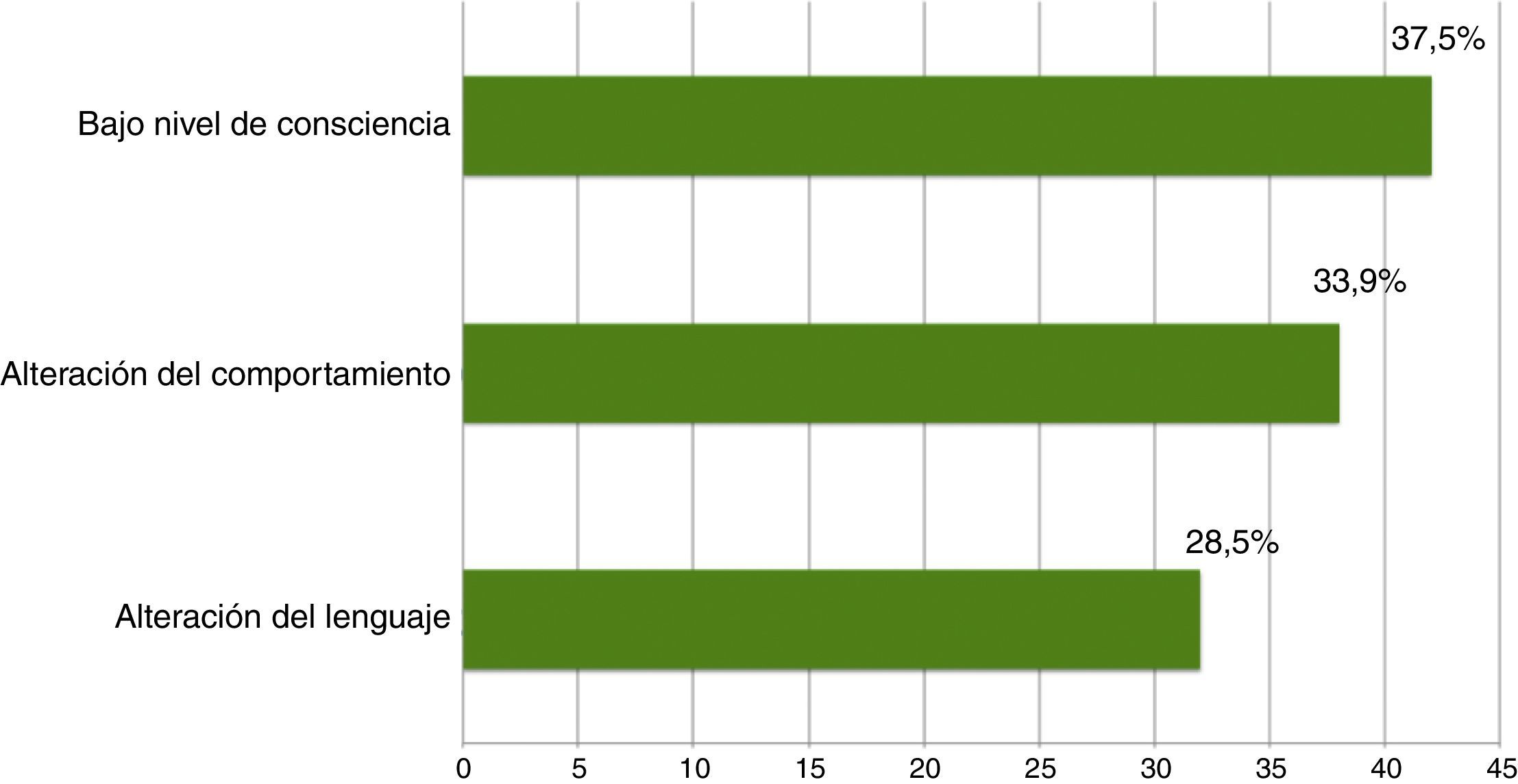
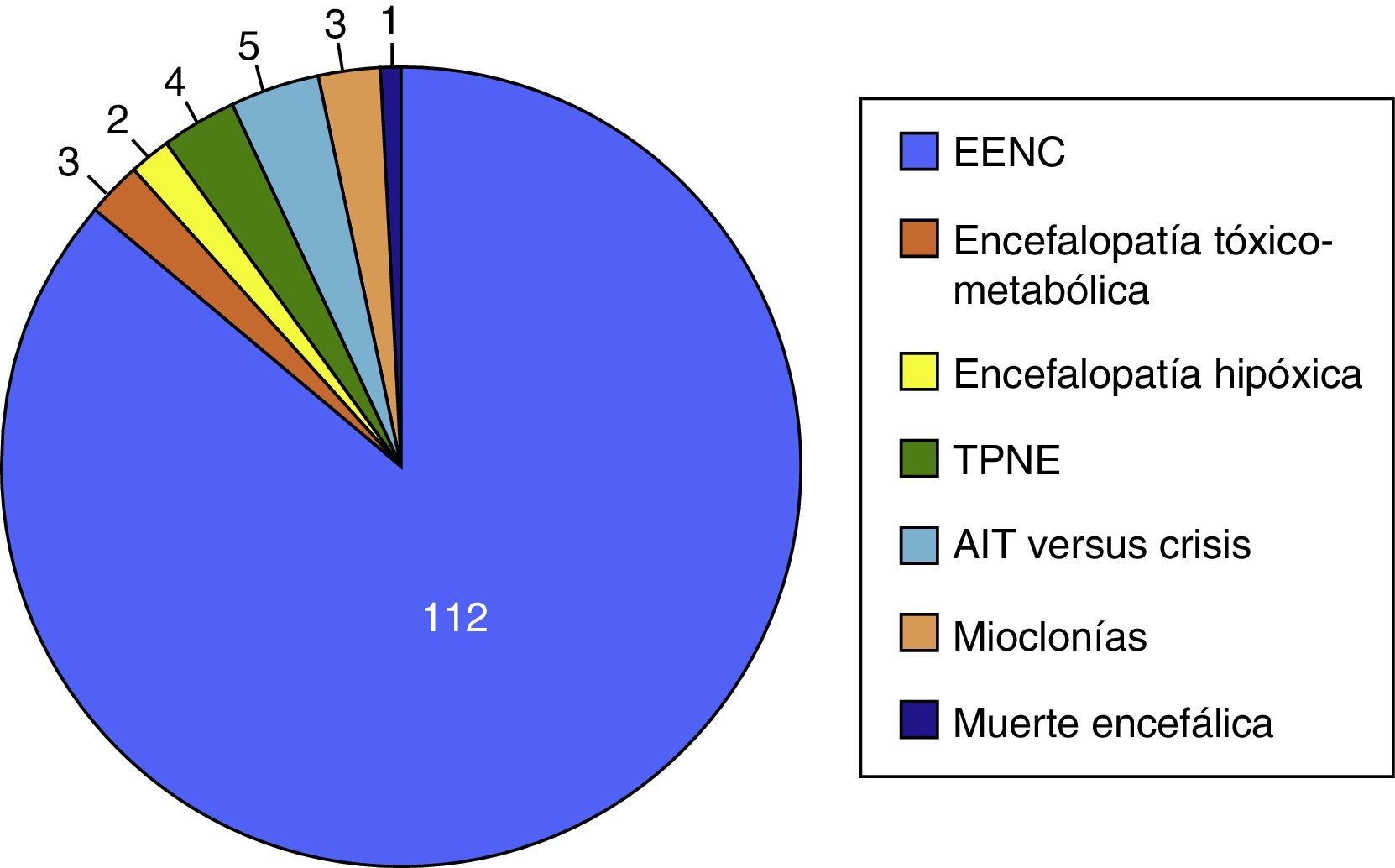
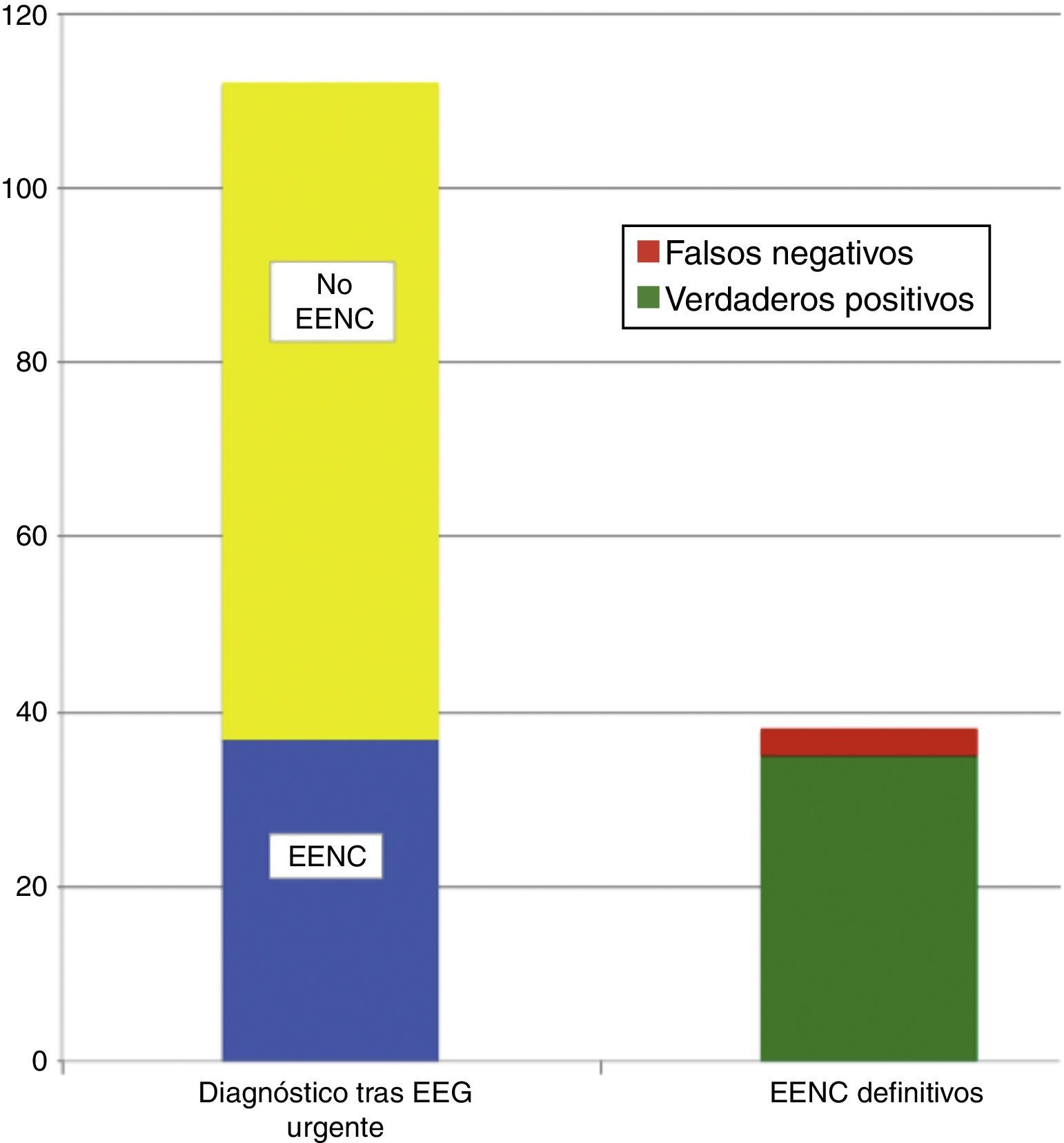
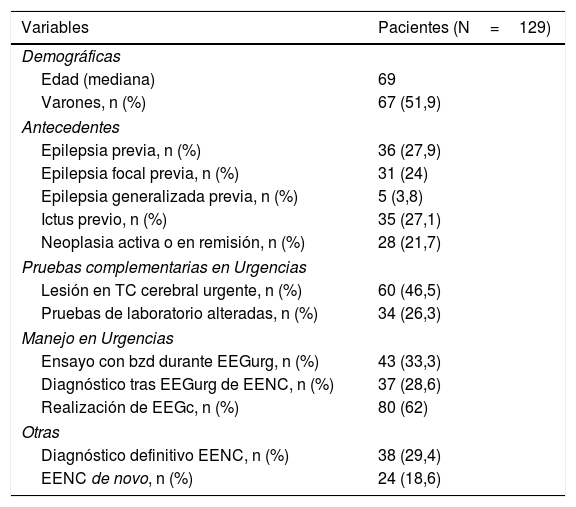
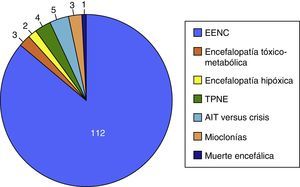
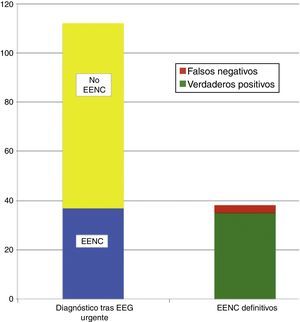
Se realizaron un total de 135 EEGurg por el equipo de guardia de Neurología a 129 pacientes. La tabla 1 recoge un resumen de las características de la muestra; 67 (51,9%) hombres, edad mediana 69 años. En la mayoría de los casos, 112 (83%), la indicación de EEGurg fue para descartar EENC. En la figura 4 se recogen los síntomas que condujeron a la realización de la monitorización EEG. Respecto a la indicación principal, los síntomas que hicieron sospechar el EENC fueron trastornos del nivel de consciencia en 42 casos (37,5%) seguidos de comportamientos anormales e inapropiados en 38 casos (33,9%) y alteraciones del lenguaje en 32 pacientes (28,5%). La figura 5 muestra las indicaciones que llevaron a la realización del EEGurg incluyendo otras distintas del EENC (valoración de trastornos paroxísticos no epilépticos, mioclonías, encefalopatías tóxico-metabólicas e hipóxicas, diagnóstico diferencial de ictus versus crisis epilépticas focales y diagnóstico de muerte encefálica). Ante la sospecha de EENC: 37 (33%) registros se informaron como compatible con EENC, siendo este el diagnóstico definitivo al alta en 35 (94,6%) de estos pacientes. Por el contrario, en 3 de los pacientes, el EENC fue el diagnóstico definitivo tras el resultado del EEGc de control, a pesar de que tras el EEGurg la guardia de Neurología no consideró el diagnóstico (fig. 6). Para el diagnóstico definitivo de EENC o no se ha tomado como referencia el informe de alta que a su vez tiene en cuenta la evolución clínica y la respuesta al tratamiento, apoyándose además en algunos casos con un registro EEGc de control. En 72 (64%) pacientes se descartó acertadamente el EENC. Tomando como referencia el diagnóstico definitivo al alta de EENC o no, la interpretación por la guardia de neurología de los EEGurg realizados en el periodo estudiado en el diagnóstico de EENC tiene una sensibilidad (S) del 92,1%, una especificidad (E) del 97,2%, un valor predictivo positivo del 94,6% y un valor predictivo negativo del 96% (tabla 2).
Características de los pacientes a los que se realizó EEGurg
| Variables | Pacientes (N=129) |
|---|---|
| Demográficas | |
| Edad (mediana) | 69 |
| Varones, n (%) | 67 (51,9) |
| Antecedentes | |
| Epilepsia previa, n (%) | 36 (27,9) |
| Epilepsia focal previa, n (%) | 31 (24) |
| Epilepsia generalizada previa, n (%) | 5 (3,8) |
| Ictus previo, n (%) | 35 (27,1) |
| Neoplasia activa o en remisión, n (%) | 28 (21,7) |
| Pruebas complementarias en Urgencias | |
| Lesión en TC cerebral urgente, n (%) | 60 (46,5) |
| Pruebas de laboratorio alteradas, n (%) | 34 (26,3) |
| Manejo en Urgencias | |
| Ensayo con bzd durante EEGurg, n (%) | 43 (33,3) |
| Diagnóstico tras EEGurg de EENC, n (%) | 37 (28,6) |
| Realización de EEGc, n (%) | 80 (62) |
| Otras | |
| Diagnóstico definitivo EENC, n (%) | 38 (29,4) |
| EENC de novo, n (%) | 24 (18,6) |
Distribución de los pacientes en los que ante la sospecha diagnóstica de EENC se confirmó tras el registro EEG urgente (izquierda abajo) o se descartó (izquierda arriba). A la derecha se observa el total de verdaderos positivos y falsos negativos en relación con los diagnósticos al alta de EENC.
En su día a día, el neurólogo debe tratar a pacientes con estados alterados de consciencia, trastornos agudos afectivos, comportamientos extraños, alteraciones de la percepción sensorial o del lenguaje, en todos estos casos la condición subyacente puede ser un EENC4-12. Atendiendo a diversas publicaciones, se refleja una frecuencia de alrededor del 25% de EENC en pacientes en Urgencias y unidades de neurocríticos con estados alterados de consciencia y trastornos del comportamiento4,5,10-12. La complejidad del EENC por su heterogeneidad clínica y eléctrica, y el amplio diagnóstico diferencial36-39, lleva en muchos casos a que el diagnóstico pase desapercibido inicialmente. La realización de un EEGurg ante la sospecha de EENC sería de gran utilidad para el diagnóstico, facilitando instaurar un tratamiento con FAE, que es más eficaz si se inicia precozmente24,26,32,33, y contribuye a un mejor pronóstico reduciendo la aparición de secuelas cognitivas20,34. Tanto para la sospecha de EENC, como en otras indicaciones, desde hace décadas se plantea cómo implantar la realización de EEG de manera habitual en Urgencias y en unidades de neurocríticos28,40. Recientes publicaciones de reconocido prestigio señalan las situaciones en las que la realización de un EEGurg estaría indicada41: coma de origen desconocido, focalidad neurológica no explicada por otro motivo, bajo nivel de consciencia prolongado tras estatus convulsivo y sospecha de estatus convulsivo psicógeno. Sin embargo, disponer de facultativos y personal de enfermería expertos dedicados en exclusiva a la electroencefalografía en todo momento es poco habitual, y aproximadamente solo el 2% de los servicios de urgencias de EE. UU. disponen de EEGurg28, ya que probablemente sea poco eficiente desde el punto de vista de la gestión sanitaria. En este sentido, se han publicado en los últimos años varios trabajos planteando dispositivos que permitan registros EEG sencillos que faciliten la interpretación por personal médico no experto en epilepsia obteniendo resultados prometedores en el diagnóstico del EENC29,42-45. En nuestro centro, desde julio del 2013, el equipo de guardia de Neurología comprende, además del adjunto especialista en Neurología, 2 residentes; todos ellos se encuentran en el hospital las 24 h. Esta organización asistencial permite, en los casos que se considera indicado, la realización de EEGurg41, acompañándose el registro en algunos casos de un ensayo terapéutico con benzodiacepinas, especialmente cuando se sospecha EENC. En el periodo estudiado más de un tercio de los pacientes a los que se realizó un EEGurg fueron diagnosticados de EENC, iniciándose tratamiento con FAE de manera intensiva y precoz. En la mayoría de estos casos, el EEGc de control realizado entre 12 y 48 h después del EEGurg y la evolución clínica fueron congruentes con el diagnóstico al alta de EENC resuelto. Por el contrario, en 3 pacientes el diagnóstico definitivo fue EENC, habiendo pasado desapercibido a pesar del EEGurg en el manejo por la guardia de Neurología. No obstante, entre los casos que, ante la sospecha clínica, el EEGurg descartó EENC 72 (64%), la mayoría, 69 (96%), fueron verdaderos negativos. Es decir, el EEGurg como prueba diagnóstica podría ser útil en nuestra experiencia para descartar el EENC en los casos que por los síntomas se plantee inicialmente. El EEGurg evitó tratamientos innecesarios en este grupo, que con un manejo clínico clásico podría haber recibido FAE empíricamente. Estos datos muestran una S del 92,1% junto a una E del 97,2% que, en nuestra opinión, justificarían mantener el EEGurg en nuestra dinámica asistencial. No obstante, existen limitaciones por las que se deben interpretar estos datos con cautela. La variabilidad de los patrones EEG asociados a EENC hacen, en ocasiones, difícil el diagnóstico, incluso para expertos en epilepsia46,47, de modo que el contexto clínico y el cambio del registro tras la administración de benzodiacepinas resulta fundamental. No siempre se realizó un EEGc de control valorado por expertos de modo que es probable que existan falsos positivos en los que, en ausencia de EENC, el diagnóstico se haya mantenido al alta por la evolución clínica favorable en pacientes con cuadros de confusión o bajo nivel de consciencia benignos que se hubiesen resuelto espontáneamente, independientemente del tratamiento con FAE. A pesar de que se descartó inicialmente, los resultados del EEGc y la persistencia de los síntomas llevaron a replantear el diagnóstico de EENC y se detectaron 3 falsos negativos. Sin embargo, es posible que existan más casos en los que tratamientos empíricos de amplio espectro que incluyesen FAE en unidades de críticos hayan enmascarado un EENC transitorio no diagnosticado tras el EEGurg, que haya pasado desapercibido en los diagnósticos al alta. La calidad del registro EEG de 8 canales no es óptima, si bien existen en la literatura estudios con registros más reducidos43,44. Por otra parte, desde 2014, en la mayoría de EEGurg de nuestro centro se obtienen registros similares al EEGc mediante la utilización de cascos de electroencefalografía (electro-cap de hasta 32 canales). Con todo, a pesar de estas limitaciones que nos hacen ser prudentes en estas conclusiones, en nuestra experiencia el EEGurg resulta útil en el manejo habitual de pacientes con sospecha de EENC. Estos resultados justificarían mantenerlo como una herramienta diagnóstica disponible en todo momento en nuestro centro y nos invitan a realizar nuevos estudios que incluyan un análisis ciego del registro EEGurg por epileptólogos para obtener datos de sensibilidad y especificidad más precisos.
FinanciaciónNo se ha recibido ninguna financiación para la realización de este estudio.
Conflicto de interesesNinguno.
LXVII Reunión Anual de la Sociedad Española de Neurología, comunicación oral en epilepsia y en sesión de comunicaciones estelares.
XIII Reunión Anual de la Asociación Madrileña de Neurología, póster.