El síndrome de hipotensión intracraneal (SHI) es producto de una disminución del volumen de líquido cefalorraquídeo, pudiendo ser espontáneo o secundario a traumatismo, o a perforación dural por un procedimiento como la anestesia epidural. El principal síntoma es la cefalea, agravándose en bipedestación y mejorando en decúbito dorsal. Se han descrito casos de SHI con clínica de convulsiones. El tratamiento consiste en reposo a cero grados, hidratación y cafeína, pudiendo ser necesario colocar un parche hemático epidural. Los estudios por imágenes, en especial la resonancia magnética (RM) ayudan al diagnóstico.
La eclampsia es la principal causa de convulsiones en el periodo periparto, pudiendo ser atípica. El tratamiento se realiza con perfusión de sulfato de magnesio y es frecuente hallar en RM imágenes de leucoencefalopatía posterior reversible. Presentamos un caso de coexistencia de las 2 entidades en una paciente de 32 años en el posparto, con clínica e imagen compatibles con ambas patologías.
Intracranial hypotension syndrome (ICH) is a condition due to a decreased cerebrospinal fluid volume. It may be spontaneous or secondary to trauma or a dural perforation due to a medical procedure as epidural anesthesia. The main symptom is headache, aggravated by bipedestation and improved with recumbency. Clinical seizures have been described in the ICH. The treatment is based on repose, hidratation and caffeine. Epidural blood patch may be necessary. Imaging tests, especially Magnetic Resonance (MRI), help to establish the diagnosis.
Eclampsia is a major cause of seizures in the peripartum period, and it may be atypical. The treatment is based on the infusion of magnesium sulfate, and it is frequent to find posterior reversible leukoencephalopathy compatible images on MRI. This paper presents a case of coexistence of the two entities in a 32 years-old patient in the postpartum period, with clinical and image findings compatible with both pathologies.
El síndrome de hipotensión intracraneal (SHI) es un síndrome secundario a una disminución del volumen de líquido cefalorraquídeo (LCR), es decir, se trata de una hipovolemia intracraneal. Esta disminución puede ocurrir espontáneamente (SHI espontáneo) o secundario a un traumatismo o a un procedimiento médico como cirugía, anestesia epidural o punción lumbar en la que se perfore la duramadre, resultando en una fuga de LCR1. Por tanto, es una entidad a tener en cuenta en el diagnóstico diferencial de la cefalea y síntomas neurológicos en el contexto del posparto en el que se haya realizado anestesia epidural.
Según la teoría de Monro-Kellie, el contenido dentro del cráneo, formado por parénquima cerebral, sangre y LCR permanece constante. Cuando uno de los componentes varía, se ponen en marcha mecanismos de compensación2.
La pérdida de LCR es la causante de la cefalea pospunción dural. Cuando el paciente adopta la bipedestación, hay una tracción hacia caudal de las estructuras intracraneales, causada por la propia gravedad y la pérdida de amortiguación del LCR, traduciéndose en una cefalea ortostática3. La población obstétrica presenta un riesgo especial de desarrollar SHI debido a su sexo, edad joven y el uso de la anestesia epidural. Se estima que la incidencia de punción de la duramadre durante la anestesia epidural es del 2,6%4.
El síntoma más frecuente del SHI es la cefalea ortostática, empeorando con la bipedestación y aliviándose con el decúbito dorsal. Puede asociar otros síntomas, como náuseas, vómitos, dolor en la zona interescapular, mareo, otalgia y diplopía5. También el desarrollo de convulsiones, el deterioro de nivel de consciencia, la encefalopatía, el coma o la muerte cerebral han sido descritos, siendo esto muy infrecuente6,7.
Una presión de apertura de LCR por debajo de los límites normales (generalmente menor de 60 mmH2O) es confirmatoria de SHI, pero con el avance de las técnicas de imagen se ha mejorado la capacidad de diagnóstico del SHI, en particular, con los hallazgos en la RM. Las imágenes típicamente encontradas son los higromas subdurales, que pueden ser bilaterales y generalmente sin efecto masa, un agrandamiento de la glándula pituitaria (la cual está densamente vascularizada) y de los senos cavernosos. También es frecuente el hallazgo de descenso de las amígdalas cerebelosas (lo que puede ser confundido con la malformación de Arnold-Chiari tipo i)7. En la RM con gadolinio es frecuente encontrar una hipercaptación meníngea, debido al aumento del elemento vascular. Se han descrito casos de hematoma subdural secundario al SHI8. El manejo es generalmente conservador, con reposo en cama en posición horizontal, hidratación y cafeína oral o intravenosa. Existe evidencia del uso del parche hemático epidural (con inyección de 10-20ml de sangre autóloga en el espacio epidural) en el tratamiento de la cefalea pospunción dural y en el paciente con SHI, incluso cuando el sitio de la fuga del LCR no haya sido identificado, aunque no está claro el momento óptimo de realizarlo9. En los raros casos en los que el SHI provoca herniación con deterioro del nivel de consciencia o coma, se ha descrito la efectividad de la infusión intratecal de suero salino fisiológico mientras se monitoriza de manera estrecha la presión intracraneal y la presión lumbar del LCR3.
El SHI, por tanto, es una entidad a valorar en el diagnóstico diferencial de la cefalea posparto. Ante el desarrollo de síntomas neurológicos en el periodo periparto, la eclampsia es la causa más frecuente, pudiendo ser ésta atípica, sin otros síntomas como proteinuria o cifras tensionales altas.
Caso clínicoSe presenta el caso de una mujer de 33 años, primigesta, sin antecedentes de importancia, que en la semana 39+4 es sometida a cesárea urgente por riesgo de pérdida de bienestar fetal. Durante el embarazo presentó cifras de presión arterial dentro de la normalidad, sin ninguna sintomatología preeclámptica.
Recibió anestesia epidural con fentanilo y L-bupivacaína (en perfusión continua, a 18mg/h). La punción fue dificultosa, requiriendo varios intentos. La cesárea se realizó sin complicaciones inmediatas, por lo que la paciente pasó a planta. A las 24 h del parto, comenzó con cefalea holocraneal, intensa e invalidante (escala visual analógica de 9) ortostática, agravándose en bipedestación y mejorando con el decúbito, refractaria a analgesia habitual, respondiendo parcialmente a administración de cafeína oral. Durante la evolución, y en el contexto de la cefalea, la paciente presentó cifras tensionales elevadas (150/90mmHg.)
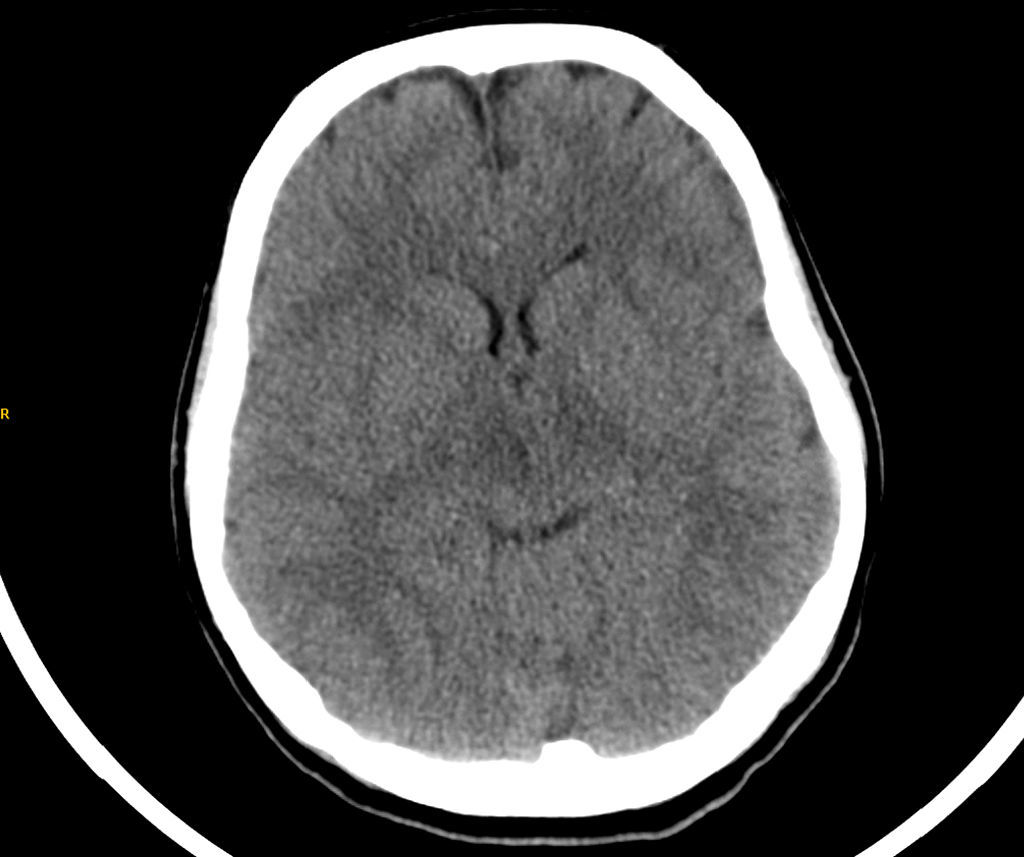
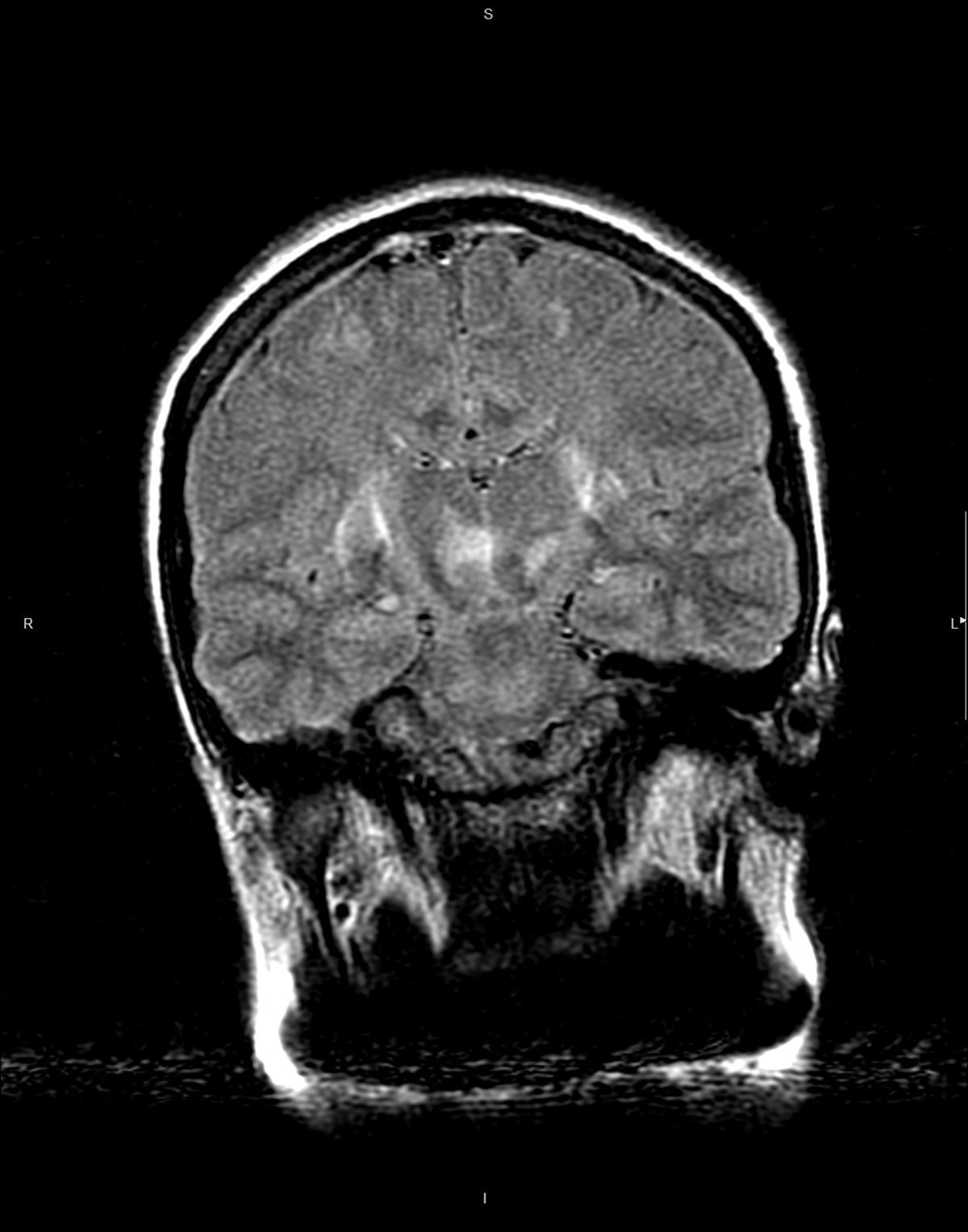
En el 5.° día poscesárea, la paciente presentó una crisis tónico-clónica generalizada de un minuto de duración, que cesó espontáneamente, presentando posterior agitación, por lo que ingresó en Unidad de Cuidados Intensivos (UCI). A su llegada se inició tratamiento con perfusión continua de magnesio ante la sospecha de eclampsia y se extrajo analítica donde destacó únicamente alteración de enzimas hepáticas (aspartato aminotransferasa 68 U/l; alanino aminotransferasa 114 U/l; gamma-glutamil transferasa 112 U/l; fosfatasa alcalina 260 U/l) En la exploración física no presentaba focalidad neurológica, encontrándose afebril, con una presión arterial de 135/90mmHg, presentando amnesia de lo ocurrido, sin otra clínica ni sintomatología preeclámptica. Se solicitó tira reactiva de orina que no mostró proteinuria. Se realizó una tomografía computarizada craneal donde se observaron colecciones hipodensas extraaxiales de morfología subdural en tentorio y hemisféricas bilaterales indicativas de higromas subdurales en probable relación con hipotensión intracraneal, junto con un borramiento difuso de los surcos hemisféricos (fig. 1). Se completó el estudio con RM objetivándose pequeños higromas laminares tentoriales bilaterales, subfrontales y temporales con tamaño ventricular reducido, descenso de amígdala cerebelosa derecha de aproximadamente 7-8mm (normal hasta 4,5mm) y hallazgos compatibles con leucoencefalopatía posterior reversible (fig. 2).
Imagen coronal FLAIR. Hiperseñal que rodea el contorno posterior de ambos núcleos lenticulares y ambos núcleos rojos. Hiperseñal yuxtacortical en región parietal bilateral sugestivos de leucoencefalopatía posterior reversible. Mínimas colecciones subdurales en convexidad hemisférica bilateral en relación con higromas por hipotensión.
La evolución fue buena, desapareciendo la cefalea a las 72 h del ingreso en la UCI. A las 24 h comenzó con hipertensión arterial, por lo que se inició tratamiento con labetalol por vía oral, quedando controlada. Se realizó proteinuria en orina de 24 h, siendo esta de 450mg. Fue dada de alta a planta a las 96 h.
ConclusiónEl SHI debido a una pérdida de LCR puede ser espontáneo o secundario a un traumatismo o a un procedimiento como la anestesia epidural, que perfora la duramadre. El síntoma más frecuente es la cefalea ortostática, agravándose con la bipedestación y mejorando con el decúbito dorsal. Aunque se han descrito casos de comienzo del SHI con crisis convulsivas, se considera una clínica muy excepcional. Los hallazgos (como higromas subdurales y descenso de amígdalas cerebelosas) en las pruebas de imagen (en especial en RM craneal) ayudan a establecer el diagnóstico. El tratamiento consiste en reposo a cero grados, hidratación y cafeína, y puede ser necesario el uso de parche hemático epidural.
La eclampsia es la causa más frecuente de convulsiones y bajo nivel de consciencia en el periodo periparto y puede cursar con cefalea, generalmente holocraneal o «en trueno». Existen presentaciones atípicas, sin otra sintomatología preeclámptica. En la RM craneal es frecuente encontrar imágenes compatibles con leucoencefalopatía posterior reversible10. Estas imágenes aparecen típicamente en las regiones posteriores de la sustancia blanca y en la unión corticomedular, pero pueden afectar a otras regiones encefálicas. Las imágenes de la RM craneal son isointensas o hipointensas en la secuencia de imágenes ponderadas en T1 e hiperintensas en las imágenes ponderadas en T2. Las secuencias FLAIR (del inglés, fluid-attenuated version recovery) suprimen la señal en el área ventricular y el espacio subaracnoideo, por lo que distinguen mejor las lesiones de la sustancia blanca y la corteza cerebral11.
El tratamiento se debe instaurar ante su sospecha, con perfusión continua de sulfato de magnesio y control tensional11.
El caso expuesto presenta sintomatología de ambas entidades, dificultando su diagnóstico. Las características de la cefalea orientaron hacia un SHI, comenzándose tratamiento y planteándose la colocación de parche hemático. Ante el desarrollo de convulsiones, se inició tratamiento con sulfato de magnesio por sospecha de eclampsia atípica en ese momento. La evolución posterior fue más típica de esta, con desarrollo de hipertensión arterial y proteinuria. Los hallazgos en las pruebas de imagen fueron compatibles con ambas patologías. El diagnóstico quedó establecido como el de un SHI pospunción dural junto al de eclampsia atípica en el 5.° día posparto.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.