La esclerosis múltiple de comienzo tardío (EMCT) es una entidad infrecuente y no bien caracterizada, que suele plantear dificultades diagnósticas.
ObjetivosEstudio retrospectivo de una serie hospitalaria de EMCT (primer síntoma a partir de los 50 años).
Pacientes y métodosSe estudiaron factores demográficos, síntomas iniciales, retraso diagnóstico, grado de discapacidad en el momento del diagnóstico, formas clínicas evolutivas y hallazgos en estudios de LCR, PEV y RM.
ResultadosSe incluyeron 18 pacientes (12 mujeres y 6 varones) con EMCT (4,8% del total de la serie estudiada). Los síntomas iniciales mas frecuentes fueron déficits motores (33%), de afectación de múltiples sistemas (33%) y cerebelosos (16%). Las formas clínicas evolutivas (todos los casos con un seguimento mínimo de 5 años tras el diagnóstico) fueron: EM-PP (62%), EM-SP (22%) y EM-RR (16%). La EDSS en el momento del diagnóstico era superior a 4 en un tercio de los pacientes; el retraso diagnóstico superó los 5 años en dos tercios de los casos. El estudio de RM cerebral resultó anormal y compatible con EM en todos los pacientes y cumplía criterios de Barkhof en 12 (67%). Las BOC resultaron positivas en el 64% de los pacientes en los que fueron determinadas; los PEV estaban alterados en el 73% de los casos estudiados. Los diagnósticos erróneos previos mas frecuentes fueron patología cerebrovascular y mielopatía espondiloartrósica cervical.
ConclusionesLa EMCT suele manifestarse con déficits motores o de múltiples sistemas, que progresan desde su inicio; se diagnostica con retraso, cuando hay ya un grado de discapacidad importante. El estudio de RM cerebral y medular, en conjunción con los PEV y BOC en el LCR facilita su diagnóstico. Patología cerebrovascular isquémica y mielopatía cervical son los diagnósticos erróneos más habituales.
Late onset multiple sclerosis (LOMS) is an unusual entity, poorly characterised and difficult to diagnose.
ObjectiveTo study a series of patients with LOMS (presentation of the first symptom of disease after the age of 50 years).
Patients and methodsIn this retrospective study we review demographic characteristics, first onset symptom, diagnostic delay, disability at the time of diagnosis (EDSS), disease course and findings in SCF, VEP and MRI studies.
ResultsWe included 18 patients (12 F and 6M) with LOMS (4.8% of the total). The most frequent first symptoms were motors deficits (33%), multisystem deficits (33%) and cerebellum disorder (16%). Clinical course (all the cases with a minimal follow-up of 5 years after the diagnosis): primary progressive-MS (62%), secondary progressive-MS (22%), relapsing-remitting-MS (16%). The initial EDSS score was higher than 4 points in one third of patients and diagnosis delay was over 5 years in two thirds of cases. The cerebral MRI study was abnormal and compatible with MS in all patients and fulfilled the Barkhof criteria in 12 (67% of cases). Oligoclonal IgG bands were positive in the 64% of patients in the CSF study and VEP were abnormal in the 73%. The most frequent wrong diagnoses were cerebrovascular disorders and spondyloarthritic cervical myelopathy.
ConclusionsLOMS course is often primary, progressive and motor and multisystem symptoms are the most frequent. The diagnosis is usually delayed and when it is made patients have a high disability score. The findings of cerebral and spinal MRI, CSF and VEP studies are of high diagnostic yield. Cerebrovascular disorders and spondyloarthritic cervical myelopathy are the most important entities in the differential diagnosis of LOMS.
La esclerosis múltiple (EM) es una enfermedad de etiología desconocida, en la que están implicados procesos inflamatorios, autoinmunes y degenerativos. Los síntomas de la EM suelen manifestarse entre los 20 y 40 años, y las mujeres se afectan el doble que los varones1,2. La EM suele cursar con episodios de déficit neurológico (brotes) que remiten de manera total o parcial (formas con recaídas y remisiones o EM-RR) o da lugar a déficit neurológico, que progresa ya desde su comienzo (formas primarias progresivas o EM-PP) o tras un periodo inicial de brotes (formas secundarias progresivas o EM-SP). Un 20% de las EM son EM-PP y del 80% restante de las EM-RR la mitad pasarán a ser EM-SP1,2. Aunque no existe un acuerdo unánime, en la actualidad se considera EM de comienzo tardío (EMCT) si los primeros síntomas de la enfermedad se presentan a partir de los 50 años3–9. El diagnóstico y el manejo clínico de la EMCT es problemático, ya que existen diversas patologías que pueden producir síntomas similares7, entre las que destaca la enfermedad cerebrovascular de tipo isquémico, cuya frecuencia aumenta con la edad, y la mielopatía cervical de origen espondiloartrósico, considerada como la primera causa de paraparesia por encima de los 50 años. Otro factor de confusión lo constituye la presencia, en las secuencias potenciadas en T2 y FLAIR de los estudios de resonancia magnética (RM), de lesiones hiperintensas de localización preferente subcortical, que también se tornan más frecuentes en la tercera edad y son particularmente notables en los pacientes con factores de riesgo vascular10,11. En el presente trabajo realizamos un estudio de los casos de EMCT diagnosticados en nuestro centro.
Pacientes y métodosSe estudiaron los casos diagnosticados en el Complexo Hospitalario de Santiago de Compostela (CHUS) de EM, empleando los criterios de Poser12, que presentaron el primer síntoma de la enfermedad cuando tenían 50 o más años (EMCT). Se evaluaron datos demográficos, síndrome clínico al inicio, puntuación en la escala expandida de discapacidad propuesta por Kurztke13 (EDSS) en el momento del diagnóstico, hallazgos del estudio de RM en el momento del diagnóstico, presencia o ausencia de bandas oligoclonales IgG (BOC IgG) en el LCR, presencia o ausencia de alteración (concretada en retraso de la latencia de la onda P100) en el estudio de potenciales evocados visuales (PEV) y tipo de forma clínica evolutiva.
Los casos de este estudio de EMCT han sido seleccionados del total de pacientes diagnosticados de EM en el CHUS desde 1991 a 2005, todos ellos explorados, al menos en una ocasión, con RM (instalación de 0,5 T hasta 1999 y de 1,5 T partir de entonces) y estudiados también, siguiendo un protocolo clínico, para descartar enfermedades infecciosas (lúes, enfermedad de Lyme VIH, y en determinados casos HTLV-1 y brucelosis), déficit de B12 y ácido fólico, sarcoidosis, vasculitis y conectivopatías. El seguimiento de los pacientes incluidos en el estudio, desde el diagnóstico, osciló entre 5 y 19 años.
ResultadosSe revisaron las historias clínicas de 368 pacientes con EM, de los que 18 (4,8%) presentaron el primer síntoma de la enfermedad superados los 50 años de edad. De ellos, 12 eran mujeres (M) y 6 varones (V), lo que establece una relación de M/V de 2/1. La edad media de inicio de la ECMT (primer brote o inicio de la disfunción neurológica documentada en la anamnesis) fue 55,5 años, con un rango entre 50 y 66 años. Si tenemos en cuenta el momento del diagnóstico, 12 pacientes tenían entre 50 y 55 años, 4 pacientes tenían entre 56 y 60 años, un paciente era mayor de 60 años y otro paciente tenía 76 años (este caso paradigmático se resumirá más adelante).
En lo que se refiere al cuadro neurológico inicial, este fue de déficit motor en 6 pacientes (33%), de afectación de múltiples sistemas en 6 (33%), cerebeloso en 3 (16%), sensitivo en uno (5%), neuritis óptica en uno (5%) y de tronco cerebral en un paciente (5%).
El estudio de RM encefálica resultó anormal y era compatible con EM en los 18 pacientes. En 7 pacientes de 10 explorados (70%) había lesiones medulares. Los resultados se detallan en la tabla 1. A pesar de que los estudios no fueron homogéneos (no se inyectó en todos gadolinio (Gd) ni se realizó estudio medular en todos los casos), 12 pacientes cumplirían los criterios de Barkhof (tales criterios no habían sido descritos cuando fueron estudiados con RM muchos de los pacientes).
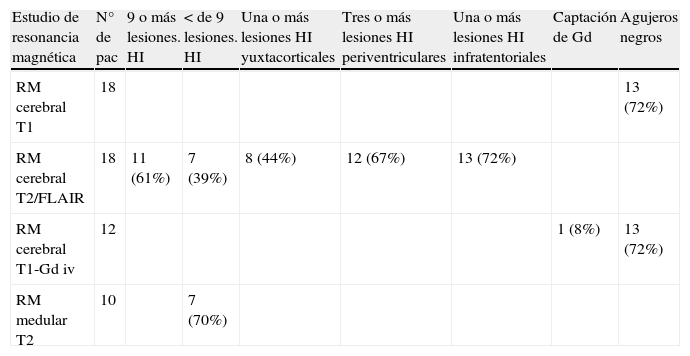
Resumen de los resultados del estudio de resonancia magnética (RM con secuencias potenciadas en T1, T2 y FLAIR (“atenuación de fluidos e inversión-recuperación”) y gadolinio intravenoso (Gd iv)
| Estudio de resonancia magnética | N° de pac | 9 o más lesiones. HI | < de 9 lesiones. HI | Una o más lesiones HI yuxtacorticales | Tres o más lesiones HI periventriculares | Una o más lesiones HI infratentoriales | Captación de Gd | Agujeros negros |
| RM cerebral T1 | 18 | 13 (72%) | ||||||
| RM cerebral T2/FLAIR | 18 | 11 (61%) | 7 (39%) | 8 (44%) | 12 (67%) | 13 (72%) | ||
| RM cerebral T1-Gd iv | 12 | 1 (8%) | 13 (72%) | |||||
| RM medular T2 | 10 | 7 (70%) |
Lesiones HI: lesiones hiperintensas.
El estudio del LCR fue realizado en 11 pacientes, de los que 7 (64%) presentaban BOC. En 15 pacientes se realizaron estudios de PEV, que resultaron alterados en 11 (73%).
Las formas evolutivas de la EM constatadas, con un seguimiento de al menos 5 años desde el diagnóstico fueron: EM-PP en 11 pacientes (62%), EM-SP en 4 (22%) y EM-RR en 3 (16%). El diagnóstico se realizó en los 5 primeros años tras el síntoma inicial en 12 pacientes (66%), entre los 6 y 10 años en 5 (28%) y en un caso (6%) más allá de los 10 años. La puntuación de la EDSS en el momento del diagnóstico era inferior o igual a 4 puntos en 12 pacientes (67%), estaba entre 4,5 y 6 en 4 (22%) y era superior a 6 en 2 (11%). En 6 pacientes se habían realizado previamente los diagnósticos erróneos de neuralgia del trigémino de causa no aclarada (un caso), mielopatía cervical (2 casos) y enfermedad cerebrovascular (3 casos).
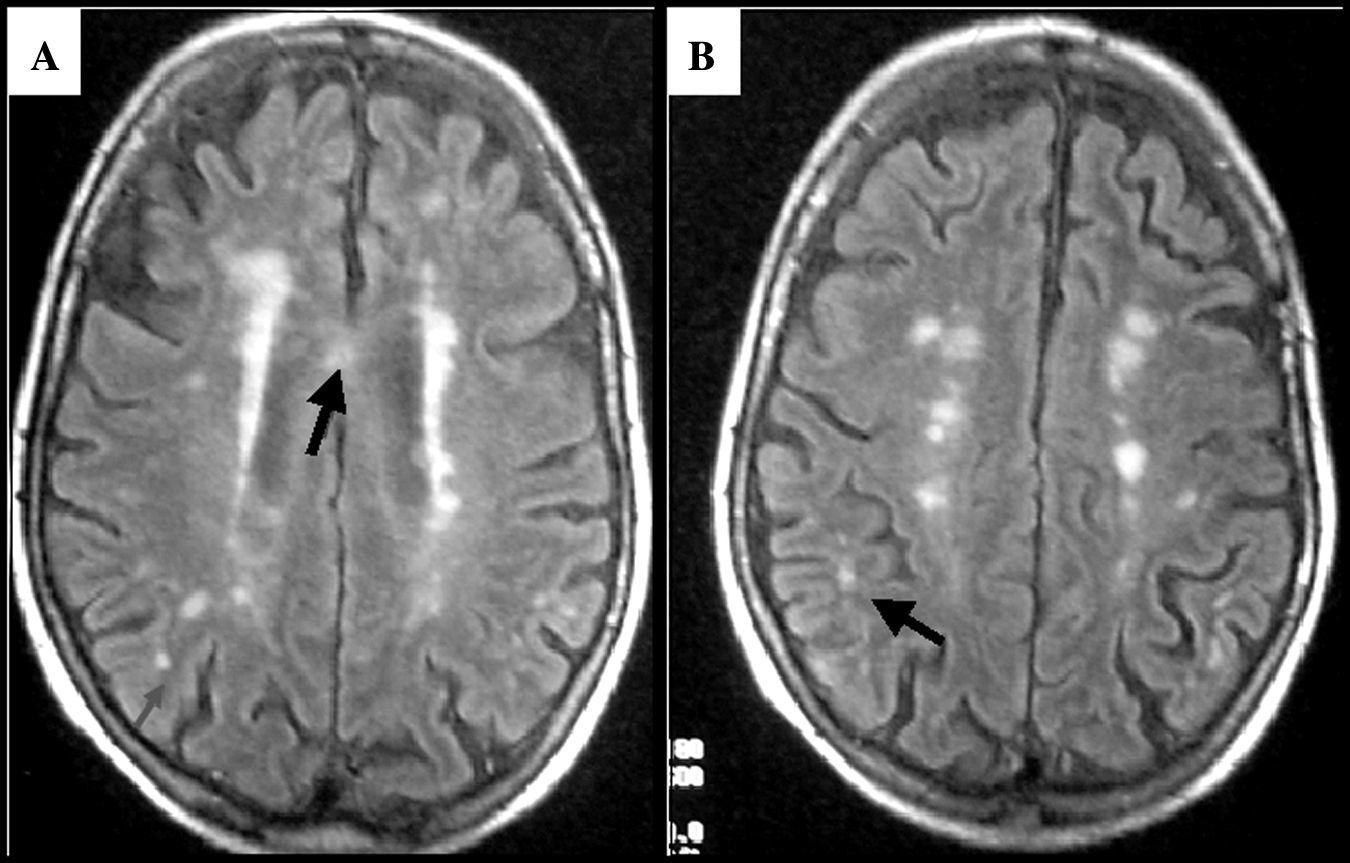
El caso de mayor edad fue una paciente de 76 años, trasladada a nuestro centro por paraparesia aguda. Era hipertensa y padecía también dislipemia; había tenido varios episodios de fibrilación auricular paroxística. Un año antes del ingreso había presentado una hemiparesia izquierda con mínimo déficit residual y 10 años antes una hemiparesia derecha, que no dejó secuelas; tomaba carbamazepina para un cuadro de neuralgia trigeminal que había comenzado unos 11 años antes. Cuando ingresó presentaba un síndrome medular transverso con nivel mediotorácico para todas las modalidades sensitivas, intensa paraparesia con signo de Babinski bilateral y disfunción de esfínteres. El estudio de RM raquídea resultó normal. En el estudio de RM cerebral se observaron múltiples áreas de hiperseñal en la sustancia blanca encefálica (fig. 1); en el LCR se detectaron BOC-IgG no presentes en suero; los PEV resultaron normales. Tratada con metilprednisolona iv (1g/día/5 días), al cabo de una semana deambulaba sin ayuda. Fue diagnosticada de EM-RR.
Estudio de RM craneal (secuencia FLAIR) del paciente de mayor edad de la serie (76 años): se observan múltiples áreas de hiperseñales en sustancia blanca, muchas de ellas de situación periventricular y con eje mayor perpendicular a los ventrículos laterales; las flechas señalan otras lesiones en cuerpo calloso (A) y yuxtacorticales (B).
La edad avanzada ya no puede ser considerada como un criterio diagnóstico de exclusión de EM. En la actualidad tenemos cada vez un mejor conocimiento de la EMCT, aunque sólo en función de estudios retrospectivos de series hospitalarias. Se ha publicado el caso de una paciente que tenía 82 años cuando presentó el primer síntoma de EM14. En algunas publicaciones se ha utilizado el término de comienzo muy tardío para referirse a los casos de inicio en la séptima década15.
El porcentaje de pacientes con EMCT de nuestra serie (4,8%) fue muy similar al de la de la British Columbia University de Vancouver (Canadá), una las series más extensas publicadas, que incluía 132 casos (4,7% del total)8. También al de la serie de Polliack et al, compuesta por 30 casos (4,6% del total) y perteneciente al Sheba Medical Center de Tel-Hashomer (Israel)5. Sin embargo, hay que tener en cuenta que este porcentaje ha oscilado en otras series entre el 1,1%16 y el 12,7%17. En la serie de la Mayo Clinic de Rochester (EE.UU.), dada a conocer en 1983, el porcentaje de ECMT fue de 9,4% sobre un total 838 enfermos3 y en la de más reciente publicación, perteneciente al Hospital Alfried Krupp de Essen (Alemania), fue del 8% sobre un total de 645 pacientes9. No encontramos una razón clara para explicar estas variaciones y, por los datos expuestos, no podemos atribuirlas a un factor geográfico ni a la atención o no en unidades especializadas en EM, aunque algunas de ellas podrían tener un particular poder de atracción para casos especiales. La ECMT es también mas frecuente en las mujeres. En nuestra serie la proporción de 2:1 favorable a mujeres fue similar a la de la EM habitual y resultó levemente superior a la de otras series, de 1,4:19 o 1,7:15.
Un déficit motor de tipo piramidal o un cuadro polisintomático (generalmente combinación de déficits motor, sensitivo y alteración de esfínteres) constituyeron la forma de comienzo más frecuente (66% de los casos). Estos datos también se encontraron en otros estudios3–6,8,9. Se explican por la mayor tendencia de la EMCT a producir afectación de la médula espinal, sobre todo en las formas de EMPP, que en nuestra serie fueron el 61%, alcanzando en algunos estudios hasta el 83%. Los síntomas sensitivos aislados son raros en la EMCT18.
La RM se ha convertido en la técnica diagnóstica de mayor especificidad y sensibilidad para el diagnóstico y también de mayor utilidad para el seguimiento de los pacientes con EM. A medida que avanza la edad, las lesiones de la sustancia blanca encefálica debidas a microangiopatía, que conforman la denominada leucoaraiosis se tornan más frecuentes, y esto puede hacer perder especificidad al estudio. De Seze et al19 realizaron un estudio de RM en pacientes con EMCT y encontraron que los criterios de Barkhof20 eran los más útiles en esta forma, pero con menos especificidad que las formas de inicio habitual. Nosotros debemos destacar que, pese a la preponderancia de la EMPP, dos tercios de nuestros pacientes cumplían los criterios de Barkhof; también debe resaltarse la escasa presencia de lesiones que captaban Gd, que podría indicar un predominio del componente degenerativo sobre el inflamatorio en la EMCT21.
La presencia de BOC de IgG en el LCR con ausencia simultánea en el suero indica síntesis intratecal de dichos anticuerpos; este hallazgo no es específico de la EM, pero apoya su diagnóstico y puede ser de gran ayuda en formas progresivas y en casos dudosos y atípicos, como ocurre en la EMCT. La relativamente baja positividad de nuestra serie (64%) contrasta con las tasas superiores al 90% para todas las formas de EM, que han sido propuestas en trabajos de consenso22. Esto puede atribuirse a problemas metodológicos en los primeros años de puesta en marcha de la técnica del isoelectroenfoque. En otras series de ECMT como la francesa, el porcentaje de pacientes con BOC resultó también relativamente bajo (74%), pero en otras fue del 98%, superior al 92% de las formas de EM de inicio juvenil9. En las formas de EMPP se ha notificado una tasa de positividad de BOC o aumento del índice de IgG en un 83%23.
El incremento de la latencia de la onda P100 en el estudio de los PEV se considera como indicativo de desmielinización en la vía óptica, y se viene utilizando como apoyo diagnóstico de la EM. Nosotros encontramos alteración de los PEV en el 73% de los pacientes con EMCT, porcentaje similar al de otras series6,9.
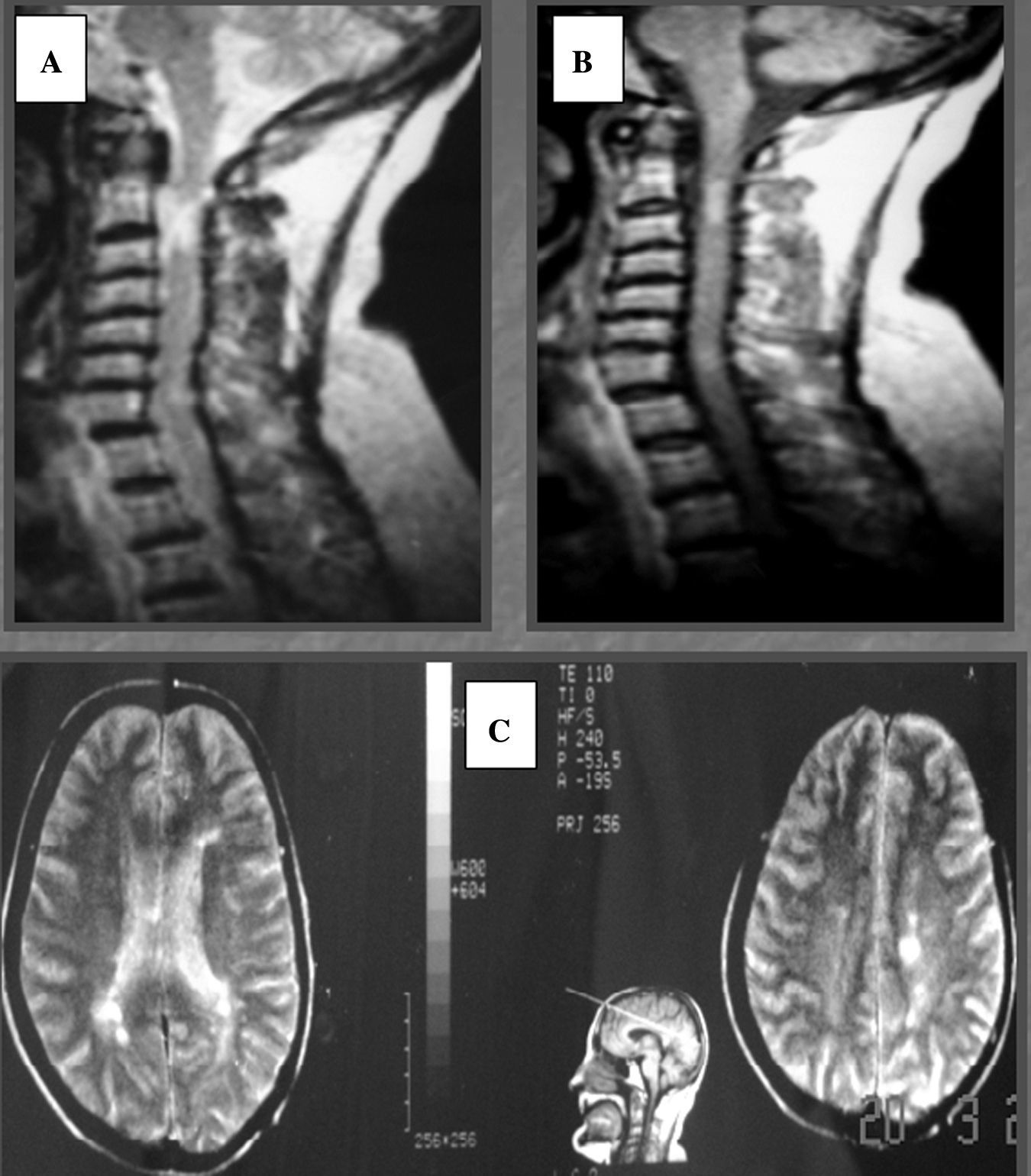
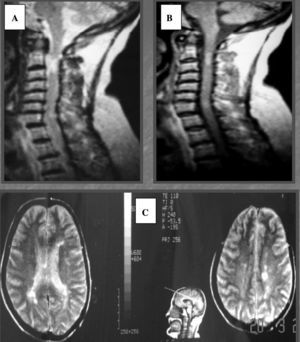
Una característica importante de la EMCT es el retraso en su diagnóstico. Un tercio de nuestros casos llevaban más de 5 años de evolución cuando fueron diagnosticados y un tercio puntuaba más de 4 en la EDSS. La edad avanzada, la comorbilidad con patología vascular (el caso descrito con fibrilación constituye un patente ejemplo de retraso diagnóstico de 11 años) y el predominio de las formas progresivas son dos condicionantes fundamentales. En la serie californiana de EMPP la media del EDSS en la primera visita fue de 5,523 y en la de EMCT alemana de 3,59. Aunque la lista de los diagnósticos diferenciales de la EMCT es muy amplia7, la enfermedad cerebrovascular (sobre todo la leucoencefalopatía arterioesclerótica subcortical) y la mielopatía cervical espondiloartrósica ocupan los primeros lugares. También deberían tenerse presente las vasculitis, intoxicaciones, déficit de B12, sarcoidosis, ataxias degenerativas, metabolopatías como la adrenoleucodistrofia, infecciones crónicas (lúes, Lyme, HTLV-1, VIH), fístulas vasculares espinales y síndromes paraneoplásicos7. Además de la sospecha clínica, los resultados de los estudios de RM encefálica y craneal, del LCR y PEV serán de gran ayuda, sin descuidar los estudios de laboratorios adecuados para confirmar/descartar las entidades reseñadas anteriormente7. En la figura 2 puede verse cómo un paciente es diagnosticado erróneamente de mielopatía cervical espondiloartrósica tras una caída y 4 años después un nuevo estudio de RM, que incluía estudio cerebral, ayuda a confirmar el diagnóstico de EM.
A. Imagen sagital del estudio RM-T2 raquídea: se observan datos de cervicoartrosis y área de hiperseñal medular a la altura de C2. B. Imagen sagital del estudio de RM-T2 a los 4 años: aparecen nuevas hiperseñales medulares cervicales. C. Imagen axial del estudio de RM-T2 cerebral: múltiples áreas de hiperseñal en la sustancia blanca periventricular y de centros semiovales.
Aunque la EMCT es una entidad rara24 y de difícil diagnóstico si no se emplea la metodología adecuada (conformarse con un estudio de tomografía computarizada y obviar el estudio de RM cerebral y medular en supuestos casos de patología vascular), conviene tenerla presente y conocer su existencia, ya que al menos las formas con brotes pueden beneficiarse de tratamiento inmunomodulador; su pronóstico no es necesariamente peor que el de las formas de comienzo más temprano8.
El presente estudio de pacientes con EMCT, el primero en nuestro conocimiento publicado en España, tiene algunas limitaciones, entre ellas no aportar datos sobre deterioro cognitivo e incidencia de depresión, así como la falta de datos sobre la progresión de la discapacidad. No obstante, refleja los cambios de la práctica clínica en el estudio de los pacientes con EM, experimentados en las dos últimas décadas. El relativamente escaso número de pacientes, la variabilidad en el tiempo de seguimiento y las condiciones de la atención neurológica han sido los motivos condicionantes de tales carencias.