El mareo es uno de los principales motivos de consulta médica y neurológica, aunque hasta en un 80% de las ocasiones no se encuentra patología subyacente1,2. Su prevalencia estimada es superior al 20%, aumenta con la edad y tiene predilección por el sexo femenino1. Además supone un 4% de las urgencias hospitalarias atendidas aunque si se comparan las etiologías del mismo, hasta un 30% de las veces es secundario a un problema de salud importante3.
La disartria también constituye un motivo muy frecuente de consulta neurológica, si bien su etiología es tan variada que se considera inespecífico. Es un síntoma frecuente en la patología cerebrovascular aunque también puede ser expresión de algunas enfermedades neurodegenerativas, de alteraciones neuromusculares o, incluso, un síntoma más de un proceso médico de base (encefalopatías, intoxicaciones)4–5.
No obstante, la presencia de cualquiera de estos síntomas, máxime si son de presentación aguda, obliga a una cuidadosa exploración neurológica y, en casos seleccionados, a la realización de un estudio de neuroimagen en tanto pueden ser la expresión de procesos clínicos graves a la par que potencialmente tratables.
Presentamos un varón de 53años de edad, fumador, con antecedentes de hipertensión arterial de reciente diagnóstico en tratamiento con betabloqueantes y diagnosticado de diabetes mellitus tipo 2 tratada con metformina, con pobre cumplimiento terapéutico. Consulta por episodio brusco de mareo sin giro de objetos e inestabilidad con ilusión del movimiento (oscilopsia) junto con dificultad para la articulación del lenguaje de unos 5días de evolución. En la exploración neurológica destaca la presencia de una disartria moderada, junto con imposibilidad en la realización del tándem. El debut ictal y la sintomatología del paciente motivó su ingreso para estudio en el Servicio de Neurología. Los estudios complementarios, que incluyeron una TC craneal, un estudio de troncos supraaórticos (TSA) mediante ecografía doppler y una RM craneal, no mostraron signos de isquemia aguda. Ante la imposibilidad de poder realizar una ecografía doppler transcraneal (EDCT) por no disponer en ese momento del ecógrafo, se completó el estudio con una angioRM del polígono de Willis que fue informada como lesión en porción distal de la arteria basilar que no condiciona una estenosis relevante (<50%). En este contexto se procedió al alta hospitalaria tras ajustar la medicación antihipertensiva, añadiendo antiagregantes plaquetarios y estatinas a dosis elevadas (atorvastatina 80mg).
A los 4días acude nuevamente a urgencias aquejando un empeoramiento de la sintomatología, añadiendo inestabilidad para la marcha con tendencia a desviarse a la derecha y una pérdida brusca de audición en oído derecho, datos que se confirman en la exploración neurológica en la que destaca una tendencia a la lateralización de la marcha a la derecha junto con hipoacusia derecha, leve dismetría dedo índice-nariz derecha y persistencia de una franca disartria.
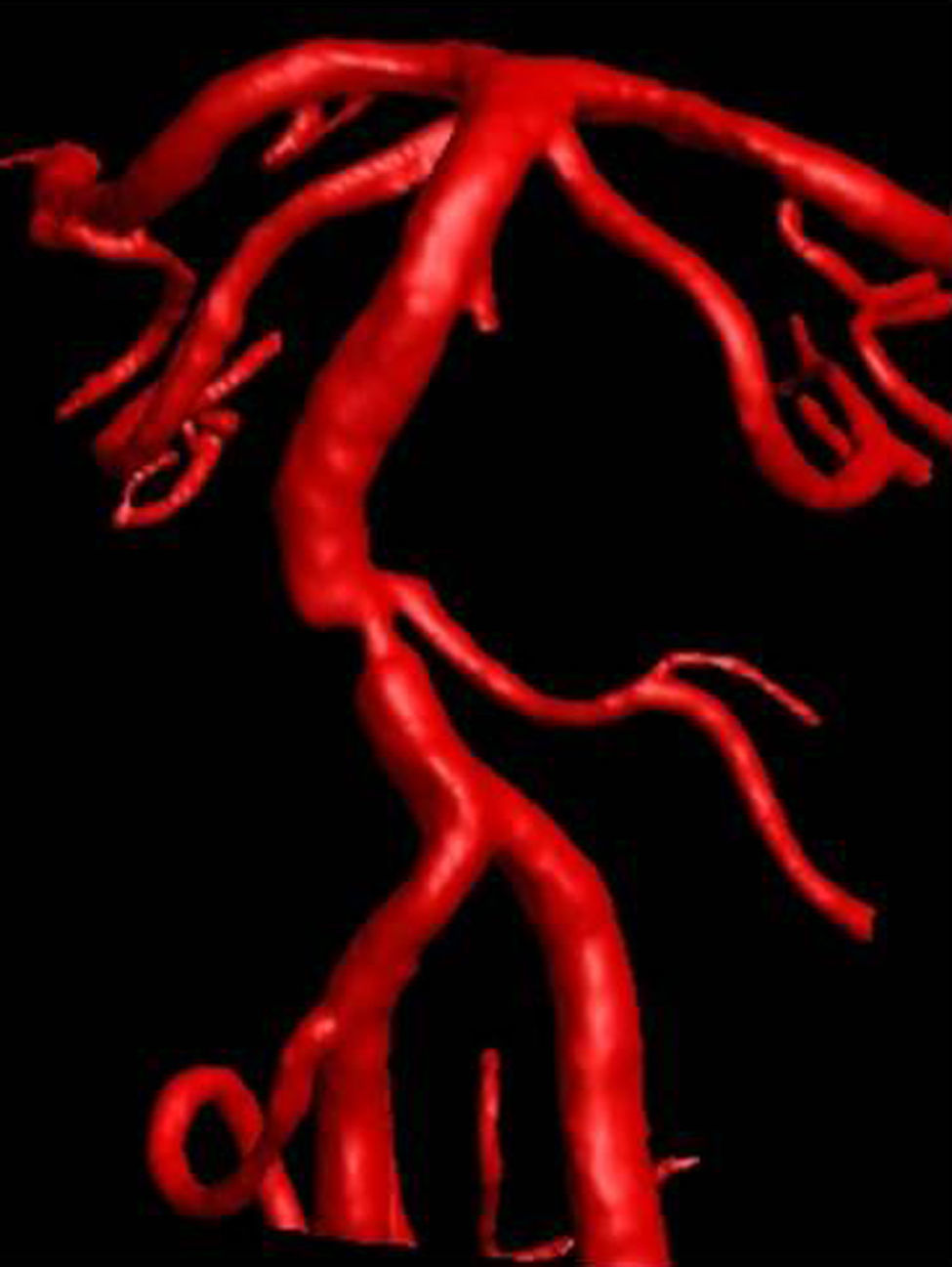
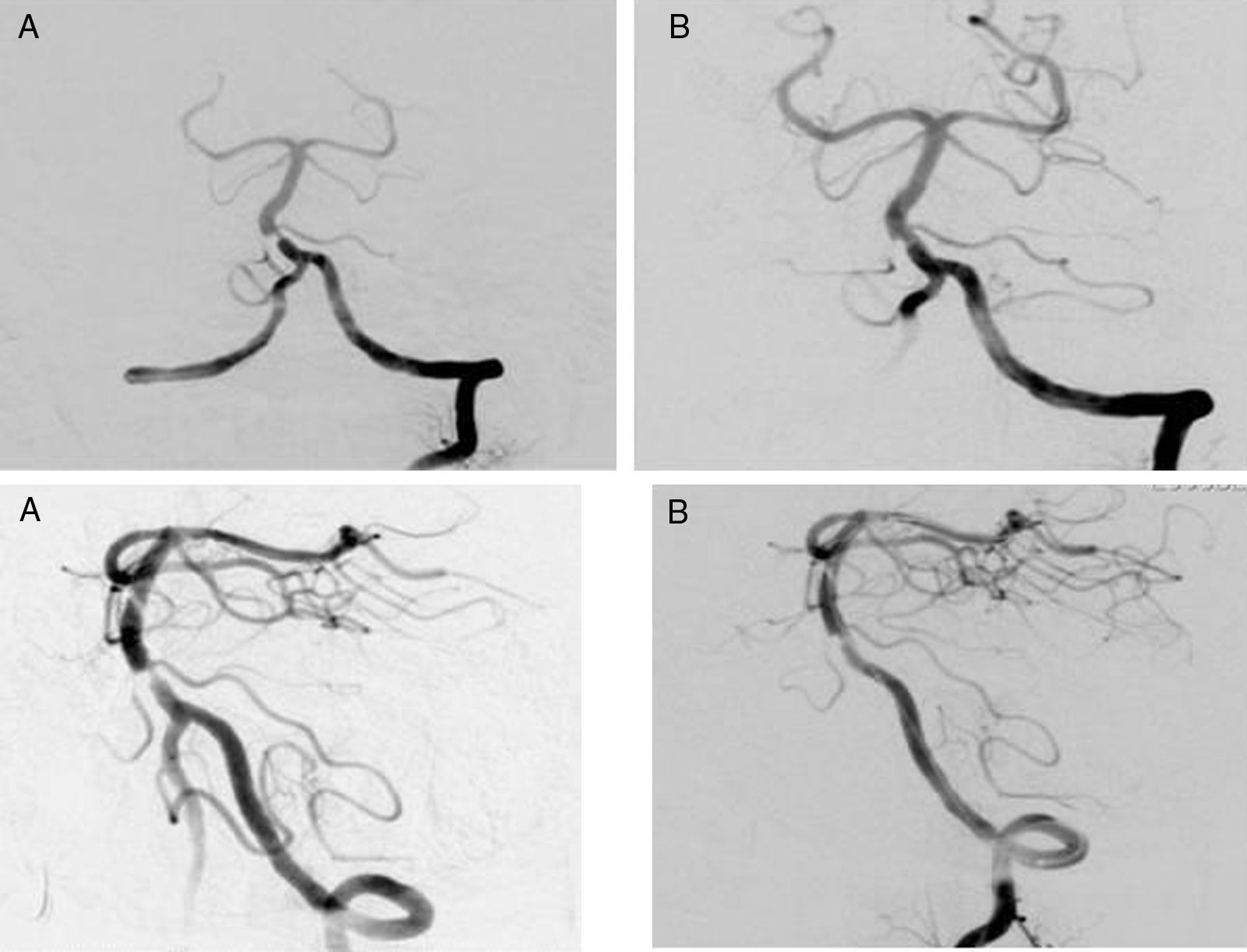
En urgencias se realizó una EDCT en la que no se consiguió registrar los tercios inferior y medio de la arteria basilar, por lo que se completó el estudio con angioTC de TSA y polígono, constatándose una estenosis superior al 80% del tercio inferior de la arteria basilar (AB) (fig. 1). Una nueva RM craneal mostró una lesión isquémica aguda en el territorio de la arteria cerebelosa inferior derecha. Además, dado que el paciente presentaba progresión de la sintomatología a pesar de estar recibiendo un correcto tratamiento médico, se decide realizar una arteriografía con angioplastia y posterior colocación de stent en la AB (fig. 2) en el hospital de referencia. Para ello, el paciente empezó a recibir doble antiagregación plaquetaria 3días antes de la intervención que se mantuvo durante 6meses. Tras la colocación del stent, el paciente evolucionó de forma favorable y en el EDCT de control se constató una velocidad de flujo adecuado a nivel de la AB, confirmado mediante una posterior arteriografía de control realizada 6meses después, tras la cual se retiró el clopidogrel.
La patología isquémica cerebral relacionada con la circulación vértebro-basilar supone aproximadamente un 20% del total de ictus isquémicos6,7, presentándose por lo general, con una sintomatología neurológica muy florida, aunque ocasionalmente puede pasar desapercibida, especialmente en las estenosis basilares8. La valoración del SVB requiere el uso de neuroimagen, pero su examen e interpretación puede ser más complejo que la valoración carotídea. Actualmente disponemos de las técnicas de ultrasonidos (US) que han demostrado su utilidad en la valoración de la circulación posterior, añadiendo otras ventajas como su rapidez, dinamismo, ausencia de invasividad y no requerimiento de colaboración por parte del paciente, y las convierte en idóneas para el cribado de la patología del SVB9–11. No obstante, los hallazgos encontrados deben confirmarse mediante otras técnicas de imagen con mayor sensibilidad y especificidad12. Así, la RM con secuencias TOF puede sobreestimar el grado de estenosis arterial, por lo que no es la técnica más indicada para la valoración del SVB13. Actualmente no existen muchos estudios que comparen directamente la sensibilidad y especificidad de la angioRM craneal potenciada con contraste intravenoso (RMA) y la angiografía mediante tomografía computarizada (ATC), utilizándose ambas indistintamente 7. El gold standard continúa siendo la arteriografía cerebral8–13.
En el presente caso llama la atención la infravaloración del grado real de la estenosis en la primera valoración realizada mediante TOF. Sin embargo, tras ser examinado dicho estudio en segunda instancia por el Servicio de Neuroradiología del hospital de referencia, consideran como relevante dicha estenosis en un grado similar al obtenido mediante angioTC, por lo que atribuimos a un error humano dicha infravaloración. Además, en el primer ingreso carecíamos del aparato de EDTC, lo que impidió la valoración ecográfica del SVB transcraneal. Caso de haberse realizado la misma, es bastante probable que hubiera apoyado la existencia de un grado mayor de estenosis de la AB, máxime si se hubiesen utilizado ecopotenciadores para conseguir una óptima visualización de la AB. Queremos destacar, pues, la importancia de la utilización de las técnicas ultrasonográficas, ya que son realizadas por el neurólogo a pie de cama del paciente, y permiten una valoración directa y dinámica de la circulación arterial. Además, resaltamos que no debe subestimarse sintomatologías aparentemente banales como el mareo, o inespecíficos como la disartria, especialmente cuando son persistentes o progresan, ni conformarnos con una única prueba de imagen ante la sospecha de isquemia en el territorio del SVB, considerando posteriormente el tratamiento más idóneo (médico o intervencionista) en cada caso.