Describir el final de vida de los pacientes con fibrosis pulmonar idiopática (FPI) desde la experiencia del seguimiento de un Equipo de Soporte de Atención Paliativa Domiciliario.(ESAPD).
MetodologíaEstudio descriptivo retrospectivo de pacientes con FPI atendidos por un ESAPD en los años 2011, 2012 y 2013. Analizamos: variables sociodemográficas, nivel de información, situación funcional, tratamientos recibidos, control de síntomas, situación de últimos días, lugar de fallecimiento y carga asistencial. Análisis de datos con SPSS®.
ResultadosSe atendieron 6 pacientes con FPI. Edad media de 74 años, cuatro hombres. Al inicio: Barthel de 50 (DS 30) y palliative performance score de 50 (DS 4), con un índice de comorbilidad de Charlson de 1,5 (DS 1,2). Los síntomas más importantes durante el seguimiento fueron la disnea de mínimos esfuerzos (69% al inicio, 100% en la última semana) y los síntomas de hipercapnia (16% al inicio y 50% en la última semana). Cinco pacientes tenían información diagnóstica y pronóstica. Consumían una media de 10 fármacos. Un 66% fármacos inhalados y un 100% esteroides, opioides y OCD con sistema de alto flujo. Cuatro pacientes precisaron vía subcutánea y administración de morfina (dosis media 25 mg/día). El lugar de fallecimiento fue el domicilio (50%) y Unidades de Cuidados Paliativos (50%). La mediana de días de seguimiento por ESAPD fueron 18 (4-210), con una media de 5 (DS 4) visitas por ESAPD. La mediana de supervivencia desde el diagnóstico fue de 11,5 meses (3-60).
ConclusionesLos pacientes con FPI presentan una importante disnea, muy limitante que progresa hasta hacerse de reposo, lo que justificaría un seguimiento domiciliario estrecho por un ESAPD.
To describe the clinical course of patients with advanced idiopathic pulmonary fibrosis (IPF) followed up by a Palliative Home Care Supportive Team (PHCST).
MethodsObservational, retrospective study of patients with IPF who were followed up by a PHCST during 2011,2012 and 2013. We analyzed: demographic characteristics, information level, performance status,, treatments, symptom control, last day¿s situation, place of death, and care burden. Data were analyzed using SPSS®.
ResultsA total of 6 patients were analyzed, with a mean age of 74, 4 males. At baseline: Barthel score 50 (SD 30), palliative performance score (PPS) 50 (SD 4), and Charlson Comorbidity Index 1.5 (SD 1.2). The main problems reported by patients were dyspnea with minimal activity (69% at baseline, 100% in the last week) and clinical signs of hypercapnia (16% at baseline, 50% in the last week). Five patients were informed about diagnosis and the prognosis. Patients were taking an average of 10 drugs, with 66% used inhalation drugs, and 100% used corticosteroids, opioids and high flow oxygen delivery. Four patients used subcutaneous route and morphine administration (mean dose of 25 mg/day). The place of death was at home (50%), and in a palliative care unit (50%). The median PHCST follow-up time was 18 days (4-210) with a mean of 5 (SD 4) PHCST visits during this period. The median survival time between diagnosis and death was 11.5 months (3-60).
ConclusionPatients with IPF exhibit a very important dyspnea, very limiting that progresses even at rest, which would justify a narrow home monitoring by PHCST.
La fibrosis pulmonar idiopática (FPI) se define como una neumonía intersticial fibrosante crónica, limitada al pulmón, de causa desconocida, que afecta generalmente a adultos mayores de 50 años y asociada al patrón radiológico y/o histológico de la neumonía intersticial usual1. El diagnóstico definitivo de FPI requiere la exclusión de otras entidades clínicas definidas o enfermedades parenquimatosas pulmonares difusas de causa conocida (exposición ambiental u ocupacional, enfermedades del tejido conectivo, toxicidad por fármacos) y la presencia de un patrón histológico de neumonía intersticial usual en el examen del tejido pulmonar obtenido mediante biopsia pulmonar quirúrgica, la evidencia radiológica de patrón de neumonía intersticial usual en la tomografía axial computarizada de alta resolución o ambos2.
Su incidencia varía entre 4,6-7,4/100.000 habitantes y la prevalencia se sitúa entre 13/100.000 habitantes en mujeres y 20/100.000 habitantes en varones3.
Aunque la FPI es variable e impredecible en el momento del diagnóstico, la mayoría de los pacientes presentan una lenta progresión con deterioro clínico y funcional que ocasiona insuficiencia respiratoria crónica. En otros casos, existen periodos de relativa estabilidad con episodios de agudización. Una minoría de pacientes presentan una rápida progresión de la enfermedad sufriendo rápidamente una insuficiencia respiratoria severa y brusco deterioro funcional3. La supervivencia media es de 2-5 años desde el inicio de los síntomas2.
El tratamiento de la enfermedad incluye el tratamiento antifibrótico, en el que tanto el nintedanib como la pirfenidona han demostrado recientemente su eficacia reduciendo la progresión de la enfermedad4,5, tratar agravantes de la enfermedad como el reflujo o las infecciones, tratar los síntomas (disnea y tos fundamentalmente) y tener presente el trasplante pulmonar de el que solo un pequeño número de pacientes son susceptibles del mismo, y no existen opciones de tratamiento activo una vez que la enfermedad se encuentra en fase avanzada e irreversible6.
Los problemas en relación con el control de síntomas y el deterioro de la calidad de vida de los pacientes con enfermedades respiratorias crónicas avanzadas son similares a los que ocurren en pacientes oncológicos6. Diferentes guías y organizaciones profesionales reclaman el papel de los cuidados paliativos en el abordaje de este tipo de patologías7,8. Sin embargo, poco se ha publicado sobre el final de vida de esta enfermedad y su abordaje desde un equipo específico de cuidados paliativos.
El objetivo de este estudio es describir el final de vida de los pacientes con FPI desde la experiencia del seguimiento de un Equipo de Soporte Paliativo Domiciliario (ESAPD) y analizar la aportación de estos equipos en la atención al final de la vida de estos pacientes.
Material y métodosEl ESAPD de la dirección Asistencial Norte de Madrid realiza la asistencia domiciliaria de pacientes no oncológicos al final de la vida del área norte de la Comunidad de Madrid lo que incluye domicilios de diversos núcleos urbanos y varias localidades rurales. Se incluyeron en la muestra estudiada todos los pacientes visitados en los años 2011, 2012 y 2013 por el ESAPD de la Dirección Asistencial Norte de la Comunidad de Madrid cuyo diagnóstico principal fuera la fibrosis pulmonar idiopática. Para ello se revisaron las historias clínicas de todos los pacientes incluidos por ESAPD en el periodo que comprende el estudio, seleccionándose aquellos pacientes que cumplieran los criterios diagnósticos de FPI en los informes clínicos hospitalarios.
En la hoja de recogida de datos se registraron: variables sociodemográficas (edad, sexo, situación laboral, cuidador principal), grado de conocimiento sobre diagnóstico y pronóstico, capacidad funcional según escala de Barthel y Palliative Performance Score, comorbilidad mediante el índice de comorbilidad de Charlson, profesional que realiza la derivación, síntomas principales durante el seguimiento según la Edmonton Sympton Assesment System, saturación media de oxígeno por pulsioximetría, tratamientos recibidos durante nuestro seguimiento, fármacos en situación de últimos días, lugar de éxitus y carga asistencial entendida como número de visitas a domicilio realizadas, número y motivo de ingreso. Los síntomas principales y tratamientos en los pacientes ingresados en UCP fueron recogidos de la historia clínica del paciente tras solicitud a la unidad donde fueron atendidos e incluidos en los resultados. Se realizó media, mediana y moda de las variables cuantitativas y distribución por porcentajes de las variables cualitativas estudiadas. Todos los datos obtenidos fueron analizados con SPSS® 18.0.
ResultadosSe incluyeron un total de 6 pacientes siendo la edad media de 74 años (DS 9,3). El 66% de los pacientes eran varones y el 100% estaban jubilados. El cuidador principal fue el cónyuge (50%) e hijos (33,3%).
Los pacientes fueron derivados al ESAPD desde Atención Primaria (50%) y Equipos de Soporte Hospitalario (50%). La mediana de seguimiento fue de 18 días (4-210), precisando de una media de 5 visitas domiciliarias (DS 4).
El 83,3% de los pacientes conocen su diagnóstico y pronóstico. El equipo redactó instrucciones previas con 4 de los pacientes. En un caso no se realizaron por deterioro cognitivo y en otro caso por insuficiente tiempo de seguimiento.
Durante el seguimiento los pacientes presentaron una media de reagudizaciones de 0,8 (DS 1,6) y precisaron una media de un ingreso (DS 0,8), La mitad de estos ingresos fueron programados a unidades de cuidados paliativos por claudicación familiar. La otra mitad de los ingresos se realizaron a través de servicios de urgencias por infección e insuficiencia respiratoria siendo posteriormente todos ellos dados de alta.
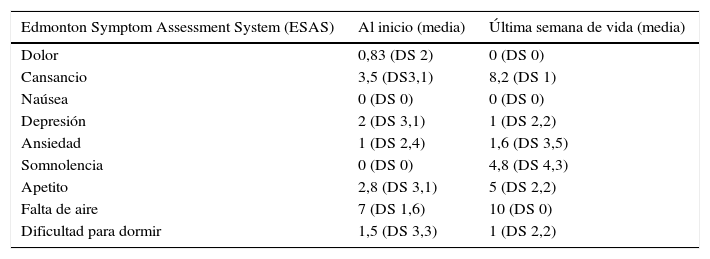
Al inicio del seguimiento los pacientes presentaron un Palliative Performance Score medio de 50 (DS 30) y un Barthel medio de 50 (DS 30,9). La comorbilidad asociada de los pacientes medida por el índice de comorbilidad de Charlson presentó una media de 1,5 (DS 1,2). Los síntomas más importantes al inicio del seguimiento y en la última semana de vida se reflejan en la tabla 1. La mitad de los pacientes presentaban tos persistente a pesar de tratamiento y una saturación media de oxígeno por pulsioximetría del 78%.
Signos y síntomas relevantes el inicio del seguimiento y en la última semana de vida
| Edmonton Symptom Assessment System (ESAS) | Al inicio (media) | Última semana de vida (media) |
|---|---|---|
| Dolor | 0,83 (DS 2) | 0 (DS 0) |
| Cansancio | 3,5 (DS3,1) | 8,2 (DS 1) |
| Naúsea | 0 (DS 0) | 0 (DS 0) |
| Depresión | 2 (DS 3,1) | 1 (DS 2,2) |
| Ansiedad | 1 (DS 2,4) | 1,6 (DS 3,5) |
| Somnolencia | 0 (DS 0) | 4,8 (DS 4,3) |
| Apetito | 2,8 (DS 3,1) | 5 (DS 2,2) |
| Falta de aire | 7 (DS 1,6) | 10 (DS 0) |
| Dificultad para dormir | 1,5 (DS 3,3) | 1 (DS 2,2) |
DS:desviación estándar.
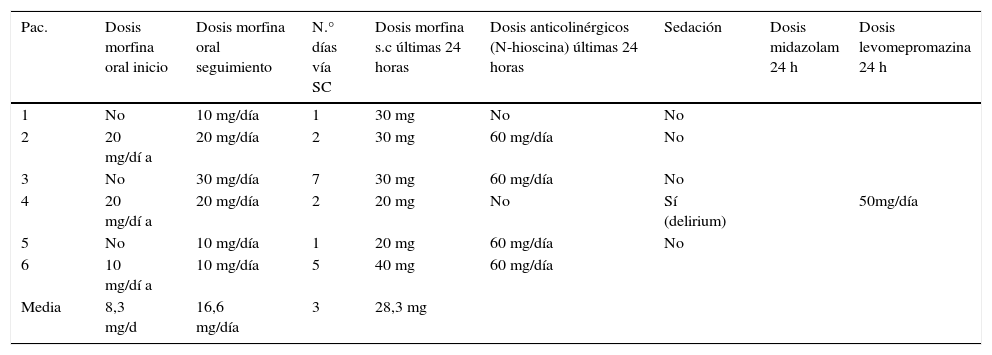
Los pacientes al inicio del seguimiento recibían una media de 10,6 fármacos (DS 4,1). El 100% recibían oxigenoterapia de alto flujo, a una media de 5 litros por minuto. El 83,3% estaban tratados con corticoides orales, usaban inhaladores en el 66,7% de los casos y el 100% precisaron del uso de opiodes, siendo la morfina el opioide usado en todos los casos. En la tabla 2 se resumen los tratamientos empleados en los últimos días de vida.
Situación de últimos días
| Pac. | Dosis morfina oral inicio | Dosis morfina oral seguimiento | N.° días vía SC | Dosis morfina s.c últimas 24 horas | Dosis anticolinérgicos (N-hioscina) últimas 24 horas | Sedación | Dosis midazolam 24 h | Dosis levomepromazina 24 h |
|---|---|---|---|---|---|---|---|---|
| 1 | No | 10 mg/día | 1 | 30 mg | No | No | ||
| 2 | 20 mg/dí a | 20 mg/día | 2 | 30 mg | 60 mg/día | No | ||
| 3 | No | 30 mg/día | 7 | 30 mg | 60 mg/día | No | ||
| 4 | 20 mg/dí a | 20 mg/día | 2 | 20 mg | No | Sí (delirium) | 50mg/día | |
| 5 | No | 10 mg/día | 1 | 20 mg | 60 mg/día | No | ||
| 6 | 10 mg/dí a | 10 mg/día | 5 | 40 mg | 60 mg/día | |||
| Media | 8,3 mg/d | 16,6 mg/día | 3 | 28,3 mg |
Tres de los pacientes fallecieron en el domicilio y otros tres en Unidades de Cuidados Paliativos donde fueron trasladados todos ellos por claudicación familiar en los cuidados, siendo la mediana de supervivencia desde el diagnóstico de 11 meses (intervalo de 3-60).
DiscusiónLos pacientes con fibrosis pulmonar avanzada son pacientes complejos que podrían beneficiarse del abordaje por parte de un equipo específico de cuidados paliativos. A pesar de las limitaciones derivadas del bajo número de pacientes incluidos en el estudio, y de que solo los pacientes especialmente complejos son derivados a los equipos específicos de cuidados paliativos los resultados obtenidos pueden ofrecer algunas claves en el seguimiento de estos pacientes al final de la vida en el ámbito domiciliario.
Destacamos en primer lugar el alto nivel de información diagnóstica y pronóstica de los enfermos, lo que facilita el trabajo y desarrollo de las voluntades anticipadas y facilita la toma de decisiones, consiguiendo un alto porcentaje de fallecimientos en domicilio o recursos específicos de cuidados paliativos. La realización de voluntades anticipadas y, en general, la participación en la toma de decisiones se asocia a una menor agresividad de tratamientos al final de la vida y a una mejor percepción de calidad de vida9. Es razonable pensar que el haber discutido sobre la situación de los pacientes ha ayudado a estos a tener un bajo número de ingresos y facilitar el fallecimiento en domicilio.
La disnea y la tos son los síntomas más prevalentes al final de la vida de estos pacientes3. Así, la mitad de nuestros pacientes presentaban tos persistente a pesar del tratamiento durante el seguimiento, y todos ellos presentaban disnea. Nuestros resultados también muestran la dificultad para el control de la disnea en estos pacientes. Su tratamiento debe abordarse de forma escalonada10, inicialmente con oxígeno a alto flujo, corticoides y broncodilatadores inhalados y, finalmente, con opioides. A pesar de adoptar todas estas medidas, nuestros pacientes presentaron una disnea muy intensa que se desencadena prácticamente en reposo y acaba siendo muy intensa en todos los casos (disnea 10/10 al final de la vida). Sin embargo, al ser interrogados por la misma, los pacientes referían no precisar de rescates de morfina y rechazaron la necesidad de una sedación. En estudios con pacientes similares dosis más bajas de opioide lograban el control de la disnea en los pacientes en un mayor rango y que no ha sucedido de la misma manera en nuestra serie con dosis equivalentes11. Sin embargo, por otra parte sabemos que el abordaje escalonado de la disnea solo consigue controlar a la mitad de los pacientes con enfermedades respiratorias crónicas avanzadas, teniendo que convivir la mitad de ellos con una disnea muy incapacitante (10). Debemos resaltar que el empeoramiento del grado de disnea y la desaturación son signos de mal pronóstico en la FPI12. En nuestros pacientes destaca la baja saturación media (78%) y la disnea de reposo (100%) en la última semana de vida. Además la mitad de los pacientes presentaron síntomas de hipercapnia (cefalea e hipersomnolencia) en la última semana de vida, no siendo estos pacientes candidatos para tratamiento con ventilación mecánica no invasiva y constituyendo por tanto otro signo de mal pronóstico a corto plazo13.
Los cuidados paliativos en la fibrosis pulmonar idiopática deben de iniciarse con el comienzo de los síntomas, junto con el tratamiento activo12. Sin embargo, la media de seguimiento por parte del equipo domiciliario fue corta, 18 días, probablemente por la rápida progresión de la enfermedad y la derivación tardía a equipos específicos de cuidados paliativos.
La derivación tardía a los equipos de soporte, la carga sintomática y el grado de dependencia de los pacientes pudieran estar detrás de la claudicación familiar en los cuidados de la mitad de los pacientes
En conclusión, los pacientes con FPI avanzada suelen conocer el diagnóstico como el pronóstico de su enfermedad, presentan al final de la vida una disnea progresiva e incapacitante así como tos persistente como síntomas principales y podrían beneficiarse, dadas las múltiples necesidades y su rápida evolución, de un seguimiento por parte de equipos domiciliarios específicos de cuidados paliativos. La atención por parte de estos equipos domiciliarios específicos de cuidados paliativos parece facilitar la toma de decisiones al final de la vida mediante la redacción de instrucciones previas. Además facilitan el fallecimiento de estos pacientes en el domicilio a pesar de su gran carga sintomática derivando a unidades específicas de cuidados en los casos en que el fallecimiento no es posible en el domicilio por claudicación familiar o por deseo del paciente. Son necesarios más estudios sobre la enfermedad respiratoria crónica avanzada que nos ayuden a comprender mejor la evolución de estas enfermedades, sus necesidades y nos permitan mejorar el abordaje de estos pacientes5,7,10.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Premio a la mejor comunicación de las VI Jornadas de Cuidados Paliativos de la Sociedad Madrileña de Cuidados Paliativos.