Neumotórax es la presencia de gas en el espacio pleural, con el colapso pulmonar consiguiente. Un neumotórax espontáneo (NE) es el que aparece sin un antecedente de traumatismo torácico y se puede clasificar en secundario (NES) y primario (NEP), según se produzca en un individuo con o sin una enfermedad pulmonar subyacente, respectivamente. No obstante, esta clasificación tradicional del NE puede ser confusa si tenemos en cuenta que en más del 80% de los pacientes con NEP se encuentran, bien por tomografía computarizada (TC) o durante la cirugía, pequeñas bullas (1-2 cm de diámetro) localizadas en los lóbulos superiores, que podrían tener un papel causal. El neumotórax traumático es consecuencia de lesiones torácicas penetrantes o no penetrantes. El neumotórax iatrogénico se produce como resultado de maniobras diagnósticas o terapéuticas (tabla 1). Finalmente, un neumotórax a tensión (NT) es aquel en el que la presión en el espacio pleural es positiva durante todo el ciclo respiratorio.
Datos epidemiológicos y fisiopatológicos
La presión del espacio pleural es negativa con respecto a la atmosférica y la alveolar. En consecuencia, si existe una comunicación entre el alveolo o el exterior de la caja torácica y el espacio pleural, el aire entrará hacia este último hasta que se igualen las presiones o se cierre la comunicación. El incremento de la presión pleural produce una hiperexpansión del hemitórax y colapsa el pulmón. Ocasionalmente, cuando se comunican alveolo y espacio pleural se establece un mecanismo valvular unidireccional que provoca un flujo continuo de aire hacia el espacio pleural, lo que da lugar a un NT. Éste ocurre con mayor frecuencia en pacientes que reciben una presión positiva en las vías aéreas (ventilación mecánica o resucitación).
El NEP se desarrolla característicamente en varones jóvenes (rara vez superan los 40 años) con hábito leptosómico. El incremento rápido en las dimensiones verticales del tórax puede afectar la presión intratorácica del ápex pulmonar y favorecer la formación de quistes subpleurales. Más del 90% de estos sujetos son fumadores, ya que el riesgo de NEP se relaciona con el grado de tabaquismo. Probablemente la degradación de las fibras elásticas del pulmón y la bronquiolitis que provoca el tabaco estén en la génesis de las bullas subpleurales que se detectan en la mayor parte de los casos. El incremento de la presión alveolar resultante produce la fuga de aire hacia el intersticio pulmonar, con desplazamiento posterior hacia el hilio, mediastino y espacio pleural.
La mayoría de los NES se asocian con enfermedad pulmonar obstructiva crónica (EPOC), neumonía por Pneumocystis carinii en sujetos infectados con el virus de la inmunodeficiencia humana (VIH), tuberculosis pulmonar activa o fibrosis quística. La probabilidad de NES aumenta con la gravedad de la EPOC (FEV1/FVC < 40%). Entre el 2 y el 6% de los sujetos VIH positivos desarrollan un NES, que en el 80% de los casos se relaciona con una neumocistosis pulmonar y comporta un pronóstico ominoso. El NES precede o complica a menudo el curso clínico de otras muchas enfermedades pulmonares, como la granulomatosis de células de Langerhans, la linfangioleiomiomatosis o la endometriosis torácica (neumotórax catamenial). El pico de incidencia del NES se sitúa alrededor de los 60 a 65 años, coincidiendo con el de la EPOC en la población general. El NES se produce cuando la presión alveolar excede a la existente en el intersticio pulmonar y el aire de un alveolo roto se desplaza por el intersticio hacia el mediastino y el espacio pleural, o bien directamente hacia este último como resultado de una necrosis pulmonar.
Manifestaciones clínicas
El 90% de los NE aparecen en reposo y sólo el 10% coinciden con un esfuerzo físico. Los pacientes con NE presentan dolor pleurítico súbito, disnea y tos no productiva. La disnea en el NES es intensa aunque éste sea de pequeño tamaño, como consecuencia de una menor reserva pulmonar. De hecho, se debe considerar siempre la posibilidad de un NES en el paciente con EPOC que desarrolla disnea de causa incierta, sobre todo si se asocia a dolor torácico unilateral. En el NEP los síntomas generalmente se resuelven en 24 h incluso sin tratamiento o resolución del colapso pulmonar, hecho que no ocurre en el NES.
En el examen físico se pueden apreciar una reducción de los movimientos de la pared torácica, hiperresonancia a la percusión y ausencia o disminución de los ruidos respiratorios en el lado afectado. Esta semiología se puede ver mitigada o anulada en el paciente con EPOC o cuando el NE es de pequeñas dimensiones (< 15% del hemitórax). Puede existir taquicardia, así como enfisema subcutáneo. La desviación traqueal, taquicardia extrema, hipotensión o cianosis son signos sospechosos de NT.
Los pacientes con NEP suelen presentar hipoxemia porque las porciones de pulmón colapsadas y pobremente ventiladas continúan recibiendo una perfusión significativa. Sin embargo, a diferencia de lo que ocurre en el NES la hipercapnia es infrecuente, debido a que la función del pulmón subyacente es normal, y se puede mantener una ventilación alveolar adecuada en el pulmón contralateral.
El diagnóstico definitivo de NE se confirma con una radiografía simple de tórax, donde se identifica una línea de pleura visceral bien diferenciada de la interfase aérea del espacio pleural que corre paralela a la pared torácica. En el paciente grave, un NE de tamaño moderado puede pasar inadvertido en una radiografía en posición supina, ya que el aire se desplaza por delante del pulmón. En estos casos, el diagnóstico se puede confirmar efectuando una radiografía frontal con el paciente en sedestación, una radiografía en decúbito lateral contrario al lado sospechoso o, mejor aún, una TC. El NE es bilateral en el 5% de los pacientes, coexiste con derrame pleural en un 10% y con hemotórax en un 7%.
Un quiste grande o una bulla enfisematosa se debe distinguir de un NE. Las lesiones bullosas que contactan con la pared torácica tienen una apariencia cóncava, a diferencia de la línea pleural del NE, que se orienta de forma convexa hacia la pared torácica. El NE de tamaño significativo se identifica como una masa bien circunscrita en el hilio. También se puede confundir con un NE el borde interno de la escápula, pliegues cutáneos o una gran hernia diafragmática que contenga vísceras llenas de aire. En casos de duda, una radiografía frontal efectuada durante una inspiración y espiración máximas generalmente acentúa el neumotórax y puede permitir identificar pequeños neumotórax apicales. No obstante, la herramienta diagnóstica más sensible es la TC, que además resulta útil para detectar bullas subpleurales y cambios enfisematosos causantes del NEP.
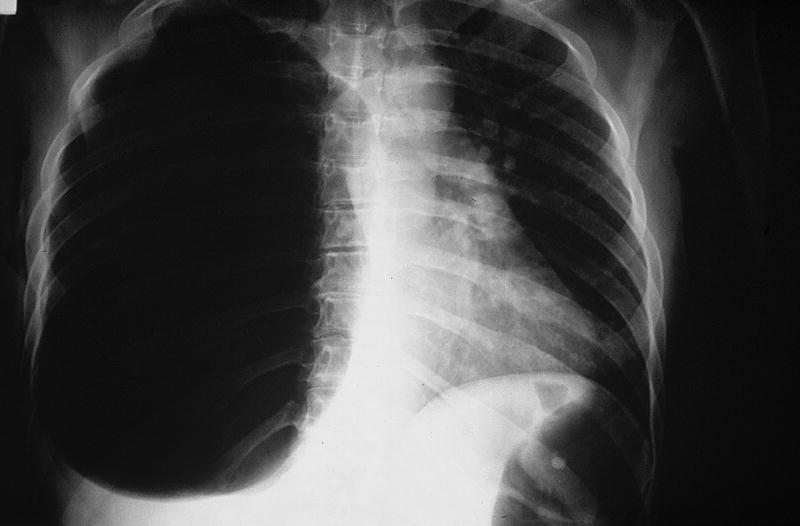
La existencia de un mecanismo de válvula unidireccional que permite la entrada de aire en el espacio pleural, pero no su salida, da lugar al NT. La presión intrapleural se eleva y puede superar a la atmosférica a lo largo del ciclo respiratorio. La presión tan elevada en el hemitórax reduce el retorno venoso hacia el corazón, compromete el gasto cardíaco, desvía el mediastino contralateralmente y comprime la tráquea y la vena cava. El paciente experimenta distrés respiratorio, ansiedad, dolor y taquicardia. En la radiografía el hemitórax ipsilateral es radiolucente (fig. 1), el diafragma está deprimido y la tráquea y mediastino se desvían contralateralmente. Si no se libera la tensión intrapleural, el estado del paciente se deteriora, y se desarrollan hipotensión y cianosis periférica, que conducen a la muerte.
Fig. 1. Neumotórax a tensión.
Tratamiento
El cese del hábito tabáquico debe considerarse una parte importante de cualquier tratamiento. A los pacientes que han sufrido un NE se les debe advertir de que algunas actividades que suponen cambios en la presión atmosférica, como el buceo o el vuelo en avión, comportan un riesgo de recidiva de la enfermedad.
El riesgo de recurrencia del NE en ausencia de una terapéutica preventiva es del 30% para el NEP y del 45% para el NES a lo largo de un período de 5 años. La mayor parte de recurrencias ocurren durante el primer año del episodio inicial. Las recidivas contralaterales oscilan entre el 5 y el 15%. La presencia de bullas durante la evaluación radiológica o toracoscópica de un NEP no predice la aparición ulterior de recurrencias. El NEP tiene una mortalidad más baja (1-4%) que el NES (1-17%).
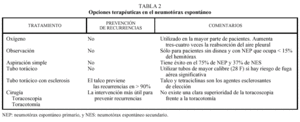
El tratamiento del NE persigue la evacuación del aire del espacio pleural y la prevención de las recurrencias. Las opciones terapéuticas disponibles incluyen la simple observación en espera de la resolución espontánea, la aspiración con un catéter hasta que se haya evacuado el aire del espacio pleural, la colocación de un tubo de toracostomía con o sin pleurodesis posterior, la toracoscopia y la toracotomía (tabla 2).
Aunque en el abordaje del paciente con NE puede resultar útil considerar su tamaño, la radiografía de tórax tiene una pobre correlación con la TC torácica. Por ello, la selección del tratamiento se debe basar más en el estado clínico del paciente y el riesgo de recurrencias que en la extensión del NE observada en la radiografía simple.
Oxígeno
El oxígeno no sólo mejora la hipoxemia que se deriva de la alteración en la relación ventilación-perfusión, sino que favorece la reabsorción del aire pleural. Respirando aire ambiente se absorbe un 1,25% del aire del espacio pleural cada día. Esto significa que se tardarían unos 16 días para la reabsorción completa de un NE que ocupe un 20% del hemitórax. La administración de oxígeno en cánula nasal a 3 l por minuto o mediante mascarillas de alto flujo provoca un gradiente de presión gaseosa entre el espacio pleural y los capilares tisulares circundantes que incrementa tres o cuatro veces la reabsorción del aire pleural.
Observación
La observación y el seguimiento con radiografías semanales es una opción terapéutica en el paciente sin disnea y con un NEP que ocupe menos del 15% del hemitórax. En estas circunstancias, un paciente joven y sano podría manejarse en régimen ambulatorio después de un período de observación de 6 h en un servicio de urgencias, siempre y cuando pudiera obtener asistencia inmediata si fuera preciso.
Aspiración del espacio pleural
El NEP que ocupa más de un 15% del hemitórax se puede drenar mediante la aspiración simple manual con un catéter intravenoso de plástico (aguja de 14 G) o mejor con un tubo de pequeño calibre (7 a 14 F). Cuando no se puede aspirar más aire, se cierra la llave de seguridad adosada al catéter o al tubo y se obtiene una radiografía después de 4 h de observación. El catéter o tubo se puede retirar si persiste la expansión pulmonar. El paciente se mantiene en observación 2 h más y si una nueva radiografía confirma la reexpansión pulmonar puede ser dado de alta. Cuando no se observa resistencia después de haber aspirado 4 l de aire, se asume que el pulmón no se ha reexpandido. En estas circunstancias (30%), se debe insertar un tubo o, si ya lo habíamos hecho, lo conectaremos a una válvula unidireccional de Heimlich o a un sistema tricameral con sello de agua.
El NT es una urgencia médica que exige una descompresión inmediata del espacio pleural, incluso sin verificación radiológica, antes de que se produzca el colapso circulatorio. La inserción de una aguja de gran calibre en la cavidad pleural a través del segundo espacio intercostal anterior transforma el NT en un neumotórax abierto, lo que da lugar a una mejoría clínica inmediata. El diagnóstico se confirma cuando sale gran cantidad de aire a través de la aguja insertada. La observación de este fenómeno se ve facilitada si conectamos la aguja a una jeringa sin émbolo que contenga suero salino, ya que se apreciará un burbujeo. Con posterioridad se inserta un drenaje intercostal.
Tubo de toracostomía
Está indicado en los pacientes con NEP en los que falla la aspiración simple, en los NEP recurrentes y en todos los NES. Así como en el NEP suele ser suficiente colocar un tubo de pequeño calibre, para los NES se necesitan tubos de 20 a 28 F conectados a un sistema de sello de agua. Los tubos con calibre superior a 28 F se reservan para los NE que ocurren en pacientes sometidos a ventilación mecánica, debido al alto riesgo de fuga aérea.
Generalmente no es necesario aplicar aspiración, a menos que el pulmón no se expanda bien inicialmente. Una vez que cesa la fuga de aire y la expansión pulmonar es completa, se retira el tubo de drenaje sin necesidad de pinzarlo. La práctica de cerrar el tubo durante períodos variables de tiempo antes de su retirada prolonga el malestar del paciente, no es útil e incluso puede resultar peligroso en el caso de un posible NT.
Una de las complicaciones que pueden ocurrir, sobre todo cuando se aplica una presión negativa en el drenaje pleural, es el edema pulmonar unilateral, que resulta de la expansión rápida de un pulmón que ha estado colapsado durante varios días. El sujeto presentará hipoxemia, hipotensión e incluso la muerte. Esta complicación se trata con oxigenoterapia, diuréticos y soporte hemodinámico, pero puede ser necesaria la intubación y ventilación mecánica.
Una situación particular es la neumonía bacteriana, generalmente por Staphylococcus aureus, que se complica con neumotórax y empiema. En estos casos, al paciente se le deben insertar dos tubos de drenaje: uno superior para drenar el aire y otro inferior para drenar
el pus.
Fugas aéreas persistentes
En el 80% de los pacientes es suficiente un drenaje durante 1 a 7 días para solucionar un NEP. Las fugas aéreas persistentes son más comunes en el NES y pueden tardar en resolverse 2 semanas. En el 20% de los casos el NE es persistente, es decir, que no se ha resuelto después de una semana con un tubo de toracostomía ininterrumpido con o sin aplicación de succión, momento en que se debe plantear una solución quirúrgica. La causa más frecuente de NE persistente es la fístula broncopleural, pero también puede ser secundario a la formación de una cáscara fibrinosa sobre la superficie pulmonar, a adherencias pleurales, a desgarros bronquiales o pulmonares traumáticos o a obstrucción bronquial. La sospecha de obstrucción obliga a la práctica de una broncoscopia para descartar tapones mucosos, tumores o cuerpos extraños. La extracción de un cuerpo extra ño o la aspiración de secreciones bronquiales casi siempre produce la expansión pulmonar inmediata.
Tubo de toracostomía con pleurodesis
En el NEP se utilizará alguna medida terapéutica que prevenga las recurrencias, después de un segundo episodio ipsilateral. Algunos autores consideran que dichas medidas ya se deberían aplicar en todos los pacientes con un primer NEP, especialmente si tienen menos de 40 años. Un método para prevenir las recurrencias es la instilación en el espacio pleural de talco en solución o tetraciclinas a través del tubo de toracostomía. Generalmente se emplean 2 g de talco y, en cualquier caso, nunca más de 5 g, por el pequeño riesgo de lesión pulmonar aguda o engrosamiento pleural con calcificaciones tardías. La administración de tetraciclinas es dolorosa y el paciente debe ser premedicado con midazolam y un narcótico. Se debe tener en cuenta que la pleurodesis a largo plazo puede dificultar intervenciones quirúrgicas futuras sobre la cavidad torácica (p. ej., nódulos pulmonares no diagnosticados y trasplantes pulmonares). De este modo, a los pacientes con fibrosis quística que son potenciales candidatos a trasplante pulmonar no se les debe realizar pleurodesis, a menos que sea absolutamente necesario. En los pacientes con NES siempre se debe plantear de entrada un tratamiento que prevenga las recidivas, bien sea la pleurodesis o la cirugía toracoscópica.
Cirugía toracoscópica y toracotomía
La toracoscopia, realizada bien a través de un único o de múltiples orificios (videotoracoscopia), y la toracotomía limitada por vía axilar son técnicas que permiten la resección de bullas seguida de pleurodesis. El procedimiento de elección para esta última, por su simplicidad y efectividad, es probablemente la abrasión pleural con una gasa seca, aunque una alternativa es la insuflación de 2 g de talco. El éxito de los métodos quirúrgicos es superior al 95% y el riesgo de recurrencia de NE inferior al 5%.
La selección de los pacientes para una toracoscopia es un tanto controvertida. Probablemente se debería recomendar si se cumple alguno de los siguientes criterios: a) el pulmón no se expande después de 5 días con un tubo de toracostomía; b) persistencia de una fístula broncopleural durante 5 días; c) NE recurrente después de una pleurodesis química, y d) la profesión del paciente implica un riesgo propio y para otras personas en caso de recurrencia del NE (p. ej., piloto de avión).
Los procedimientos terapéuticos efectuados mediante toracoscopia tienen pocas complicaciones. La hemorragia puede controlarse con técnicas quirúrgicas de coagulación, aunque es recomendable disponer de sangre para uso inmediato. El desgarro de una bulla durante la rotura de adherencias pleurales que están localizadas en la base de alguna de ellas se suele resolver aplicando talco y succión. El enfisema subcutáneo no requiere ningún tratamiento específico. Entre un 2 y un 10% de los pacientes con NEP y hasta el 30% de los casos
de NES que se someten a una toracoscopia requieren un cambio a toracotomía debido a dificultades técnicas.
Conclusiones
El tratamiento de los pacientes con NE se debe individualizar, teniendo en cuenta la gravedad de la situación clínica, el riesgo de recurrencias y las preferencias de un paciente bien informado. La oxigenoterapia y la observación son a menudo suficientes en los pacientes clínicamente estables con un NEP que ocupa menos del 15% del hemitórax, en espera de su resolución espontánea. Los NEP de mayor tamaño se pueden tratar con aspiración manual. Si ésta fracasa o si existe un NEP recurrente, se colocará un tubo de toracostomía seguido de pleurodesis química con tetraciclinas o talco. La videotoracoscopia, que permite la resección de bullas y la pleurodesis posterior, se realiza cuando fracasan las modalidades anteriores o el paciente tiene una ocupación en la que sería peligrosa la recidiva de un NE. El enfoque terapéutico del NES es algo diferente. Todos los pacientes requieren desde el primer episodio un tubo de toracostomía y una técnica que prevenga las recurrencias, bien sea la toracoscopia o, en su defecto, la pleurodesis química. El NT es una urgencia médica que obliga a la inserción inmediata de una aguja de gran calibre para reducir la presión intrapleural, incluso sin que tengamos documentación radiológica. Posteriormente se coloca un tubo de toracostomía.
Bibliografía recomendada
Baumann MH. Treatment of spontaneous pneumothorax. Curr Opin Pulm Med 2000; 6: 275-280.
Porcel JM. Puntos clave en patología pleural. En: Porcel JM, editor. Enfermedades de la pleura. Lleida: Ediciones de la Universitat de Lleida, 2001 (en prensa).
Sahn S, Heffner JE. Spontaneous pneumothorax. N Engl J Med 2000; 342: 868-874.
Weissberg D, Refaley Y. Pneumothorax. Experience with 1199 patients. Chest 2000; 117: 1279-1285.