Las técnicas cognitivo-conductuales han demostrado ser de gran valor en el tratamiento de la mayoría de los cuadros mentales.
Se presentan en este manuscrito aquellas técnicas de inspiración cognitivo y conductual de fácil aplicación en las consultas de atención primaria.
Cognitive behavioural therapy has shown to be very effective for treating the vast majority of mental health disorders. We comment on those techniques that can be easily used in the Primary Care setting.
Los problemas emocionales son muy comunes en AP. Las técnicas de la terapia cognitivo-conductual son un acercamiento útil y eficaz para el manejo de una gran variedad de trastornos emocionales como la depresión, los trastornos de ansiedad, la hipocondría, los trastornos adaptativos y para una variedad extensa de síntomas emocionales no clasificados (estrés, ira, fustración). De la misma forma, influye positivamente en el tratamiento de trastornos físicos como la diabetes, la epilepsia, el dolor crónico, el síndrome del intestino irritable y el insomnio1.
Este trabajo pretende ser formativo para el profesional de APS, dando a conocer las principales técnicas de inspiración cognitivo-conductual que se disponen en la actualidad y sus fundamentos teóricos. Así mismo daremos ejemplos de aplicabilidad a pacientes de APS.
Las consultas de APS están masificadas y la escasa disponibilidad de tiempo por paciente limita el uso de estas técnicas. Sin embargo, algunas pueden ser administradas en consultas programadas en las que el profesional dispone de más tiempo por paciente, o bien, pueden administrarse a grupos (técnicas de relajación muscular administradas por el médico y/o la enfermera o auxiliares de enfermería).
Las técnicas cognitivo-conductuales se pueden utilizar en asociación al tratamiento farmacológico, de hecho, la asociación de ambos tipos de tratamiento es de indicación en la mayoría de los cuadros psiquiátricos (trastornos afectivos, de ansiedad e incluso en muchas formas de psicosis esquizofrénica).
Una limitación clara y lógica de aplicabilidad de estas técnicas es la propia gravedad del trastorno abordado. En cuadros con sintomatología marcada (inhibición psicomotora marcada o gran nivel de ansiedad, etc.) la utilización de estas técnicas debería posponerse hasta que el paciente este más recuperado.
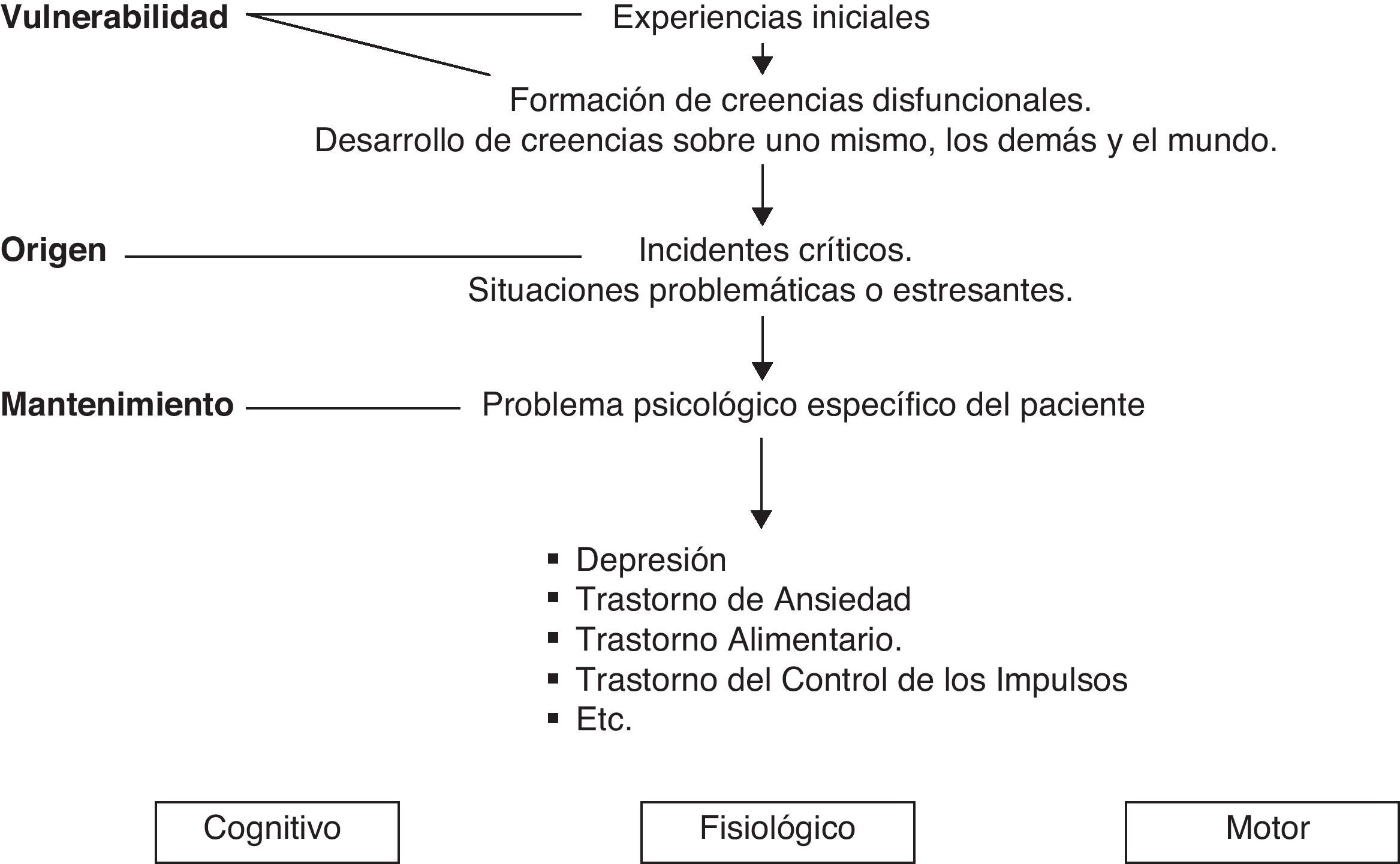
La terapia cognitivo-conductual parte del modelo teórico del aprendizaje, basado en los principios del condicionamiento clásico, operante y el aprendizaje vicario. La modificación de conducta fue un término acuñado por Skinner, Solomon y Lindsley en 1950. A ello se suma que a finales de 1970 comienza un proceso de integración con otros procedimientos de fuerte énfasis en lo cognitivo, fortaleciéndose la terapia cognitiva, siendo dos de sus precursores Aaron T. Beck y Albert Ellis.
La terapia cognitivo-conductual utiliza el método científico para probar mediante la investigación la eficacia de sus técnicas.
Las claves para realizar una terapia cognitivo-conductual en AP por el médico de familia son:
- •
Preparar la agenda.
- •
Focalizar en áreas específicas y concretas.
- •
Escribir información relevante en la historia clínica.
- •
Empatía cognitiva.
- •
Escucha activa.
- •
Desarrollar colaboración y compañerismo.
- •
Obtener feedback de los pacientes. Ver si están entendiendo lo que se les explica.
- •
Conexión con el paciente.
- •
Poner y revisar tareas para casa.
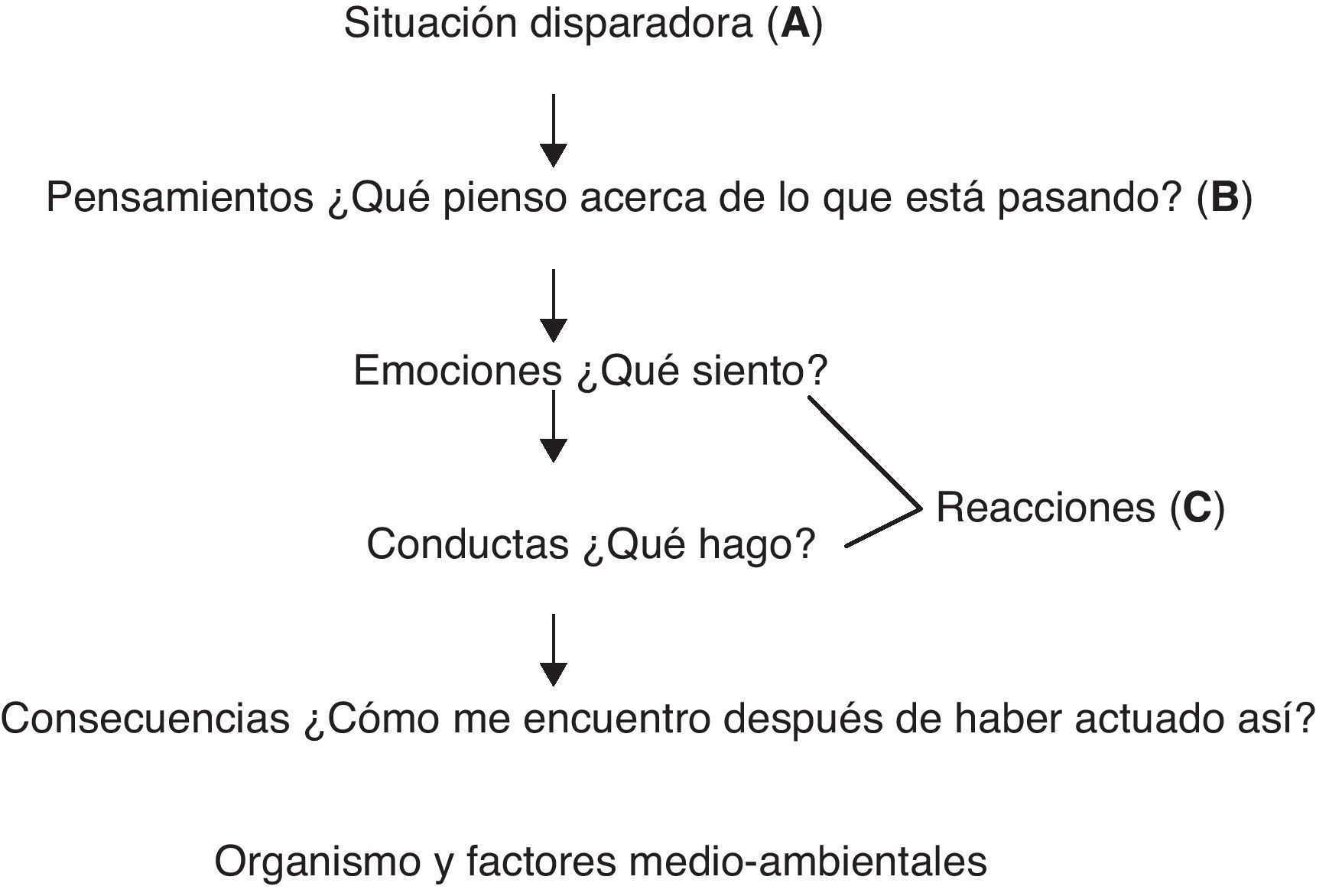
El modelo cognitivo-conductual ayuda a entender mejor el problema desmenuzándolo en diferentes áreas a evaluar:
- •
Estímulos disparadores.
- •
Pensamientos.
- •
Emociones y síntomas físicos.
- •
Conducta.
- •
Consecuencias.
- •
Organismo y factores medioambientales.
Estas áreas interaccionarán entre ellas produciendo y manteniendo los problemas específicos en cada persona.
Esta forma de evaluar se denomina análisis funcional y facilitará el trabajar con mayor eficacia y en menor tiempo los problemas físicos y psicológicos de los pacientes en AP.
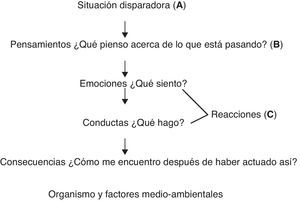
figura 1. Análisis funcional de la conducta.
- -
Estímulos disparadores del problema: son situaciones, personas, sensaciones, o incluso recuerdos que elicitan o desencadenan el problema.
- -
Por ejemplo, Juan debe dar una ponencia en un congreso, y días antes recuerda «tengo que dar una conferencia».
- -
Respuesta cognitiva: son los pensamientos que la persona genera al recordar «tengo que dar una conferencia». Por ejemplo, «Me quedaré en blanco, no sabré que decir, mis colegas me perderán el respeto».
- -
Respuesta fisiológica: son los síntomas físicos y emociones que la persona tiene al tener esa respuesta cognitiva. Por ejemplo, taquicardia, ahogo, sudor, temblor, etc., miedo y vergüenza social.
- -
Respuesta conductual: es la forma de actuar que tiene la persona ante estos pensamientos y emociones, generalmente en ansiedad son respuestas de escape y/o evitación hacia lo que genera el miedo, en depresión inhibición conductual, en hipocondría acudir al médico, tomarse la presión, etc. Por ejemplo, en el caso de Juan: ceder el puesto a un compañero de trabajo, y poner la excusa de estar enfermo.
- -
Consecuencias: se dan a partir de haber realizado esa respuesta conductual. Por ejemplo, a corto plazo Juan obtiene alivio y tranquilidad porque no siente que tiene que enfrentarse a su miedo, pero a medio-largo plazo no está resolviendo el problema, sino que puede que lo esté incrementando.
- -
Organismo y factores medioambientales: supone conocer a la persona al margen del problema que presenta. Estos datos nos ayudarán a entender por qué ha llegado a tener este problema.
- •
Historia de aprendizaje: averiguar el origen del problema, por qué surgió, y cómo ha evolucionado, si ha habido remisiones parciales o completas y a qué cree que se han debido.
- •
Variables biológicas: fármacos, psicofármacos, enfermedades médicas, drogas, dieta, ejercicio, horas de sueño, alimentación, etc.
- •
Estilo personal: edad, sexo, profesión, estado civil, nivel cultural, nivel de formación, estilo cognitivo (creencias básicas, filosofía de vida), etc.
- •
Habilidades propias: capacidad de autocontrol, tolerancia a la frustración, relajación, imaginación, habilidades sociales, asertividad, resolución de problemas, disciplina, etc. Habilidades de las que se podrá hacer uso en el tratamiento.
- •
Habilidades de afrontamiento: estrategias que utiliza el paciente para intentar manejar su problema, por ejemplo, autoinstrucciones, distracción, respiración profunda, etc. Evaluar si se pueden pulir para utilizarlas en el tratamiento.
- •
Sistema de refuerzos: qué es agradable, divertido para el paciente. Es un factor relevante que se debe considerar porque a mayor número de actividades reforzantes en su vida, mejor es el estado de ánimo.
- •
Personas significativas: personas de su entorno, de confianza, que podrían ayudarnos en el tratamiento.
- •
Tratamientos anteriores: médicos, psiquiátricos, psicológicos, etc., y cuánto éxito tuvieron, qué sacó de positivo de ellos.
- •
Expectativas hacia el tratamiento: evaluar el grado de motivación y colaboración hacia el tratamiento. Dar expectativas de éxito.
El esquematizar la realidad del individuo mediante el análisis funcional da sentido a la información de los problemas que presenta el paciente, que en un principio pueden parecer muy complejos.
Esta guía o esquema ayuda al profesional sanitario a conocer más a la persona, sus síntomas, forma de actuar y vivir, así como sus expectativas, creencias y pensamientos acerca de su enfermedad Lo cual es de vital importancia para poder saber elegir las estrategias apropiadas de tratamiento.
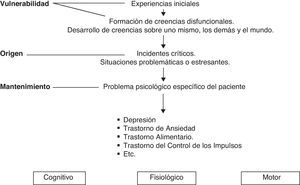
En la figura 2 se muestra el enfoque de conformación de los problemas emocionales según el modelo cognitivo-conductual.
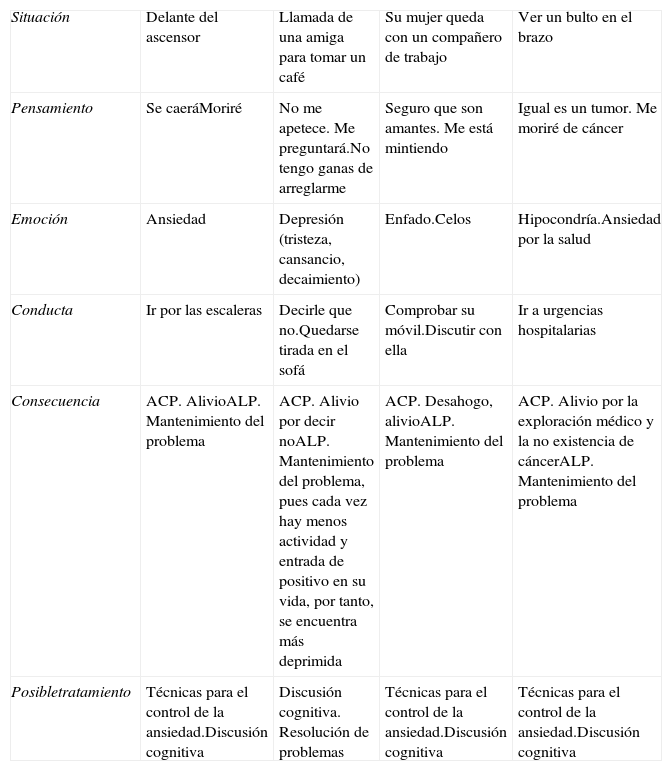
Mientras que en la tabla 1 se muestran diversos ejemplos del análisis funcional para diferentes problemas emocionales.
Ejemplos de análisis funcional para diferentes problemas emocionales
| Situación | Delante del ascensor | Llamada de una amiga para tomar un café | Su mujer queda con un compañero de trabajo | Ver un bulto en el brazo |
| Pensamiento | Se caeráMoriré | No me apetece. Me preguntará.No tengo ganas de arreglarme | Seguro que son amantes. Me está mintiendo | Igual es un tumor. Me moriré de cáncer |
| Emoción | Ansiedad | Depresión (tristeza, cansancio, decaimiento) | Enfado.Celos | Hipocondría.Ansiedad por la salud |
| Conducta | Ir por las escaleras | Decirle que no.Quedarse tirada en el sofá | Comprobar su móvil.Discutir con ella | Ir a urgencias hospitalarias |
| Consecuencia | ACP. AlivioALP. Mantenimiento del problema | ACP. Alivio por decir noALP. Mantenimiento del problema, pues cada vez hay menos actividad y entrada de positivo en su vida, por tanto, se encuentra más deprimida | ACP. Desahogo, alivioALP. Mantenimiento del problema | ACP. Alivio por la exploración médico y la no existencia de cáncerALP. Mantenimiento del problema |
| Posibletratamiento | Técnicas para el control de la ansiedad.Discusión cognitiva | Discusión cognitiva. Resolución de problemas | Técnicas para el control de la ansiedad.Discusión cognitiva | Técnicas para el control de la ansiedad.Discusión cognitiva |
Al analizar de esta manera los problemas que presentan los pacientes, también podemos derivar las pautas que indicaremos en el tratamiento, como se muestra en las diferentes técnicas cognitivo-conductuales desarrolladas a continuación.
Técnicas de control físico: relajación-respiraciónLas estrategias de control físico, relajación muscular y respiración profunda potencian el control de las emociones negativas como la ansiedad, el enfado, el dolor o la ira.
Fundamento y descripciónLa relajación es un estado fisiológico contrario o antagonista a la ansiedad y a cualquier otro estado emocional negativo. Una persona no puede estar ansiosa o enfadada y, al mismo tiempo, relajada2.
En estado de relajación se producen una serie de cambios en el organismo opuestos a los que se dan durante el estado de ansiedad: el ritmo cardíaco y la presión arterial descienden, la temperatura corporal aumenta, el nivel de tensión en los músculos se reduce, la respiración se lentifica y todas las funciones fisiológicas se desaceleran.
Puede ser de gran utilidad si se usa como instrumento de afrontamiento, para controlar y manejar la emoción negativa (ansiedad, enfado, ira, dolor, etc.) en el momento de sentirla.
Método de aplicación. Relajación muscular profundaDe todos los métodos útiles de relajación se aconseja la RMP por su facilidad de aprendizaje, por su accesibilidad en momentos de alta ansiedad y por su probado valor científico.
Es un método eficaz para controlar la tensión excesiva, como en la ansiedad, el dolor, el enfado o la depresión, entre otras.
La idea de la que se parte en esta técnica es teóricamente muy simple. Una enorme proporción de nuestro organismo es músculo, si conseguimos crear relajación en la musculatura, el resto del cuerpo, incluido el SNA, se inundará de relajación.
El método de aplicación consiste en dividir nuestro cuerpo en diferentes grupos musculares, provocar voluntariamente tensión contrayendo cada grupo, con intensidad lo suficientemente alta como para notarla claramente pero no llegar a sentir dolor y, a continuación, eliminar la tensión soltando los músculos contraídos para pasar a un estado de relajación. Este procedimiento, el ciclo de tensar y soltar es un instrumento para aprender a identificar y posteriormente provocar las sensaciones de relajación en nuestro cuerpo por medio del contraste.
La mejor postura para practicar la relajación es cómodamente sentado, con la cabeza, los brazos y las piernas apoyados, en posición semitumbada, en una habitación tranquila, con luz indirecta y, sobre todo, realizando el entrenamiento sin prisas ni interrupciones.
A continuación se muestra un protocolo de RMP completa para los 16 grupos musculares2.
16 Grupos musculares1.erGrupo: manos y antebrazos. Aprieta simultáneamente ambos puños. Nota la tensión en tus antebrazos y manos. Céntrate en esas sensaciones. Esto es tensión. Suelta las manos, libera la tensión, céntrate en las sensaciones que invaden tus antebrazos y cuán diferentes son respecto a la tensión.
2.° Grupo: bíceps. Lleva las manos a los hombros y aprieta los bíceps contra los antebrazos. Localiza la tensión en los bíceps. Céntrate en ella. Nota la tensión. Suelta los bíceps, y deja que las manos vuelvan a la posición inicial. Nota la diferencia de sensaciones en tus bíceps.
3.erGrupo: tríceps. Estira ambos brazos al frente de forma que se queden paralelos entre ellos y con respecto al suelo, tensa la parte posterior de los brazos, los tríceps. Nota los puntos de tensión. Fíjate en ellos. Suelta los tríceps, deja caer los brazos y analiza lo que notas. Nota la diferencia.
4.° Grupo: hombros-trapecio. Eleva los hombros hacia arriba como si quisieras tocar las orejas. Mantén la tensión y nótala en tus hombros y trapecios. Focaliza tu atención en lo que notas. Suelta los hombros, déjalos caer. Elimina la tensión. Presta atención a lo que notas.
5.° grupo: cuello I. Inclina la cabeza hacia delante como si quisieras tocar con la barbilla el pecho. Hazlo lentamente. Nota tensión en la parte de atrás del cuello. Nota la tensión. Vuelve lentamente a la posición de reposo. Céntrate en los cambios que estás notando en la parte posterior del cuello. Nota la distensión.
6.° grupo: cuello II. Empuja, con la parte posterior de la cabeza y no con la nuca, el sofá hacia atrás. Nota la tensión en la parte frontal del cuello. Céntrate en ella y mantenla. Suelta lentamente, elimina la tensión y ve notando la diferencia.
7.° grupo: frente. Sube las cejas hacia arriba hasta notar arrugas en la frente. Nota la tensión. Suelta tu frente y deja que las cejas reposen. Nota las sensaciones diferentes a la tensión que aparecen en tu frente.
8.° grupo: ojos. Aprieta fuertemente los ojos hasta crear arrugas en los párpados. Nota la incomodidad y la tensión. Suelta los párpados y deja los ojos cerrados suavemente. Nota la diferencia. Lo que sientes ahora es diferente a la tensión.
9.° grupo: labios y mejillas. Haz una sonrisa forzada sin que se vean los dientes. Localiza los puntos de tensión alrededor de tu boca. Céntrate en esa tensión. Suelta, elimina la sonrisa, y nota las sensaciones que aparecen.
10.° grupo: pecho-espalda. Haz este ejercicio muy lentamente. Arquea el torso, de manera que tu pecho salga hacia delante y tus hombros y codos hacia atrás. Mantén esta postura notando la tensión en pecho y espalda. Vuelve muy lentamente a la posición original destensando. Y deja que tu espalda se apoye completamente en el sofá. Nota la diferencia.
12.° grupo: abdominales I. Mete la zona del estómago hacia adentro. Nota la tensión. Suelta y deja que los músculos vuelvan a su posición original. Discrimina las sensaciones.
13.° grupo: abdominales II. Saca la zona del estómago hacia fuera hasta notar tensión. Céntrate en la tensión. Suelta y observa los cambios que se producen. Discrimina las nuevas sensaciones.
14.° grupo: muslos. Contrae ambos muslos simultáneamente. Nota las sensaciones de tensión que te producen. Suéltalos y analiza la diferencia.
15.° grupo: gemelos. Apunta los pies hacia la cabeza notando la tensión de tus gemelos. Suelta. Observa las diferentes sensaciones.
16.° grupo: pies. Lleva tus pies hacia abajo intentando formar una línea recta con tus piernas. Localiza la tensión en pies y gemelos. Suelta y sé consciente de las diferencias que notas.
-Duración aproximada: 20 min.
Con la práctica cada vez se necesitará menos tiempo para eliminar la tensión. Ya que se irán uniendo diferentes grupos musculares y se llegará finalmente a la relajación mental, donde directamente produciremos relajación en los músculos que detectemos con tensión.
El objetivo es conseguir relajarse mentalmente en cualquier situación, para ello se practicará la relajación en diferentes situaciones de la vida diaria.
Después de conseguir relajarnos en situaciones cotidianas se pasará a practicarla en situaciones que provoquen emociones negativas de baja intensidad.
Ejemplo práctico. Relajación muscular profunda (RMP)Si tras una pequeña discusión nos sentimos un poco enfadados es un buen momento para hacer relajación, y disminuir así la emoción negativa, aumentando nuestro bienestar y autocontrol.
Otra situación dada a la práctica de la relajación podría ser percibirnos ansiosos por tener próximamente una entrevista de trabajo.
Funcionará mejor si nos relajamos tan pronto como percibamos signos de alteración física. Usaremos, por tanto, las sensaciones de tensión, ansiedad, dolor o enfado, como señales para relajar el cuerpo.
Método de aplicación. Respiración profundaLa RP es un método de autocontrol potente. Produce efectos fisiológicamente tan beneficiosos como los que provoca la relajación.
El entrenamiento es muy sencillo. La postura para el aprendizaje será cómodamente sentado. Se inspirará suave y lentamente por la nariz (3-4 s), se notará cómo se llenan los pulmones y cómo estómago y abdominales salen hacia fuera. Se mantiene el aire dentro (2-3 s) y espira muy lentamente por la boca (4-5 s) hasta eliminar completamente el aire de los pulmones. Se repite el ciclo 5 veces, descansando unos minutos, y realizando después 5 ciclos de inspiración-expiración más.
Se practica dos veces todos los días. Un momento excelente para practicar es justo después del entrenamiento en relajación. De hecho, los mejores resultados se conseguirán combinando ambos procedimientos.
La respiración, para ser útil, tiene que convertirse en un instrumento de fácil uso. Por ello, se debe practicar en situaciones cada vez más reales, pasando después, como en la relajación, a situaciones menos confortables que nos producen emociones negativas.
Ejemplo práctico. Respiración profunda (RP)En un ataque de ansiedad, si la hiperventilación es una parte importante del mismo, tomaremos el aire más lentamente (4-5 s), lo mantendremos dentro (2-3 s) y lo iremos soltando por la boca todo lo lento que se pueda (6-7 s). Después haremos una pausa (3-4 s) hasta la próxima inspiración y empezaremos de nuevo hasta completar el entrenamiento. La idea es endentecer todavía más el patrón respiratorio para recuperar el equilibrio entre O2 y CO2.
Inoculación del estrés y autoinstruccionesFundamento teórico y descripciónEl estrés es un problema frecuente en nuestra sociedad. Se produce cuando la persona percibe una demanda excesiva frente a sus capacidades individuales de afrontamiento en ese momento determinado. Es decir, siente que no es capaz de sacar adelante la situación de forma adecuada. Como resultado, en un primer momento el estrés nos ayuda a solucionar la situación de forma más efectiva, ya que el organismo reacciona para recoger más información, procesarla e interpretarla más eficazmente, pero si esta circunstancia se mantiene durante mucho tiempo puede aparecer el agotamiento.
Una de las maneras más sencillas de reconocer el problema es detectando estados emocionales negativos como la ansiedad, la depresión y la ira, que aparecen como consecuencia de un período de estrés prolongado. La persona que sufre estrés crónico puede notar que le cuesta concentrarse, que tiene olvidos frecuentes, está muy sensible a las críticas y se siente incapaz a la hora de tomar decisiones. A nivel fisiológico se produce entre otros síntomas: elevación de la frecuencia cardíaca y de la presión arterial, respiración entrecortada y sudoración. Habitualmente aparecen cambios en la alimentación, insomnio, comportamientos impulsivos, tendencia al aislamiento, absentismo, etc., por lo que cada vez se insiste más desde diversas instituciones y organismos en la prevención y el control de este trastorno. Si la persona presenta los síntomas comentados anteriormente de forma intensa y durante un tiempo prolongado, se pueden llegar a producir problemas de salud más graves, por lo que será aconsejable que los profesionales sanitarios le enseñen técnicas que le ayuden a manejar el estrés de forma adecuada.
La inoculación del estrés es un procedimiento diseñado para el manejo (coping) de las situaciones productoras de estrés (ansiedad, ira, enfado, etc.)3.
Su objetivo es desarrollar o dotar a los sujetos de habilidades y destrezas que les permitan1,4:
▪Disminuir o anular la tensión y la activación fisiológica.
▪Sustituir las antiguas interpretaciones negativas por un conjunto de pensamientos positivos (autoinstrcciones) que sirven para afrontar el estrés.
▪Identificar situaciones estresantes y prepararnos para afrontarlas en el futuro.
Esta técnica se lleva a cabo en 3 pasos:
1. Fase educativa:
- •
Explicación de la estrategia de tratamiento. Definir las situaciones productoras de estrés en el paciente.
2. Fase de ensayo y adquisición de habilidades.
- •
Entrenamiento en relajación y respiración profunda.
- •
Entrenamiento autoinstruccional mediante la creación de un conjunto propio de pensamientos (autoinstrucciones) de afrontamiento del estrés, los cuales se utilizarán para contrarrestar los antiguos pensamientos automáticos habituales.
3. Fase de implementación.
- •
Utilización de las habilidades de relajación y de afrontamiento real para ejercer presión sobre los hechos que se consideran perturbadores, mientras se respira profundamente, aflojando los músculos y utilizando autoinstrucciones para el afrontamiento del estrés.
Entrenamiento autoinstruccional: Se utiliza para modificar o contrarrestar los efectos de «pensamientos negativos» que interfieren con la ejecución correcta de una tarea o el afrontamiento de una situación, mediante autoinstrucciones, que son pensamientos estructurados en palabras, no imágenes.
Ejemplo: Situación entrevista de trabajo.
Pensamiento negativo automático: «Me pondré nervioso y fracasaré, no me cogerán».
Autoinstrucciones: «Yo sé que puedo, voy a dar todo de mí, estoy preparado para este puesto».
En la inoculación del estrés se parte de la idea de que la situación estresante a la que se enfrenta la persona se conoce con anterioridad, por ello, existe ansiedad anticipatoria. Esta técnica surte efecto porque ayuda a actuar de forma eficaz y controlada.
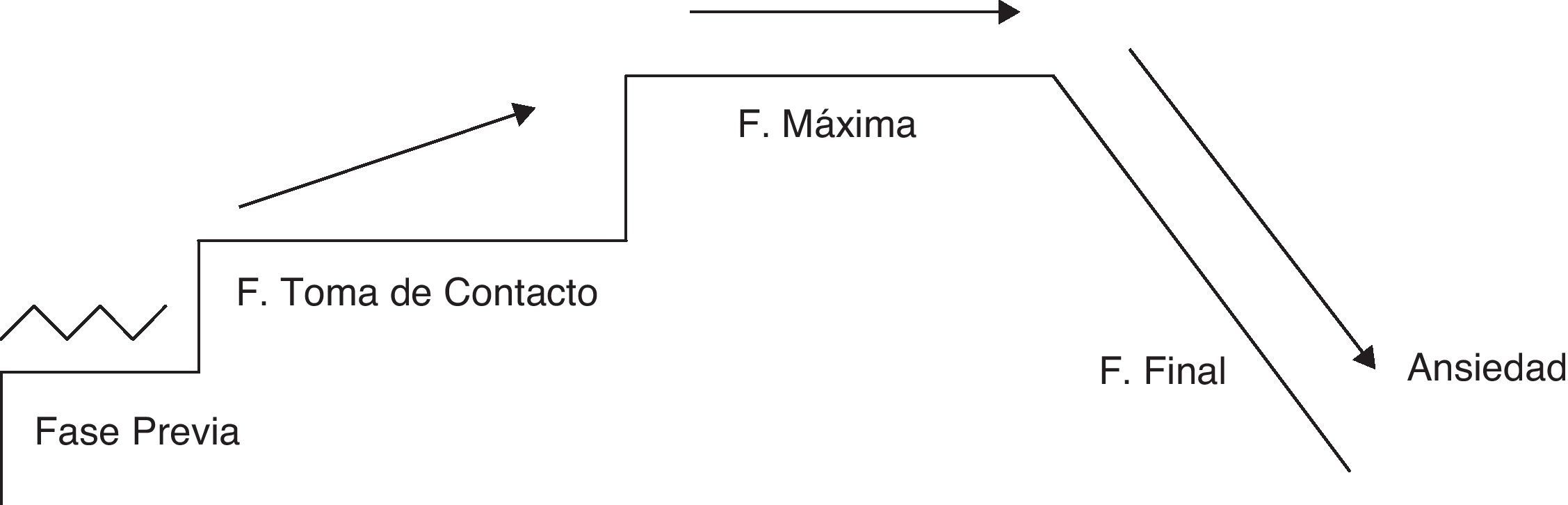
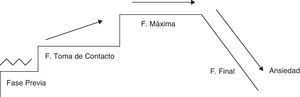
Método de aplicaciónSe realiza una división del entrenamiento en 4 fases cronológicas como se muestra en la figura 3.
Fase previa:
- •
Elaborar un plan general de afrontamiento.
- •
Eliminación y cambio de pensamientos negativos.
Fase de toma de contacto:
- •
Reinterpretar el estrés como algo positivo.
- •
Controlar la respuesta de estrés.
- •
Aplicar el plan.
- •
Reafirmar la capacidad para el enfrentamiento.
Fase de máxima ansiedad:
- •
Introducción de un «termómetro de ansiedad». Preguntarse, ¿cuánto nivel de ansiedad tengo?
- •
Motivar: «Otras veces ha sido peor».
- •
Decidir rebajar el estrés. «Voy a controlarlo un poco».
- •
Enunciar el método para rebajarlo: «Voy a bajarlo respirando 3 veces profundamente».
- •
Recordar que va a pasar pronto: «Tranquilo, espera un poco más, va a bajar ya”.
- •
Reforzarse: «Lo estoy haciendo bien, ya llevo 10 min».
Fase final:
- •
Evaluar objetivamente el enfrentamiento.
- •
Eliminar sentimientos de culpa o desesperanza.
- •
Autorreforzarse.
- 1.
Fase previa. Preparándose para un estresor.
- •
¿Qué es lo que tienes que hacer?
- •
Puedes hacer un plan para hacerle frente.
- •
Piensa en lo que puedes hacer. Más vale eso que ponerse nervioso.
- •
Nada de pensamientos negativos: piensa de modo racional.
- •
No te preocupes, preocuparte no te va a ser de ayuda.
- •
Quizá lo que crees que es ansiedad no es sino deseo de enfrentarte con ello.
- •
- 2.
Fase de toma de contacto. Haciendo frente y manejando al estresor.
- •
Adelante. Tú puedes pasar este desafío.
- •
Poco a poco, puedes manejar la situación.
- •
No pienses en el miedo; piensa en lo que tienes que hacer. Continúa haciendo lo que viene al caso.
- •
Esta ansiedad es lo que el médico dijo que ibas a sentir. Es una advertencia para que uses tus ejercicios.
- •
Esta tensión puede ser un indicio para que trates de hacerte con la situación. Respira despacio y hondo.
- •
- 3.
Fase de máxima ansiedad. Manejándose con el sentimiento de estar abrumado.
- •
Cuando aparece el miedo, haz una pausa.
- •
Mantén la atención en el presente. ¿Qué es lo que tienes que hacer?
- •
Califica tu miedo de 0 a 10 y mira a ver si cambia.
- •
Debes esperar que el miedo aumente.
- •
No intentes eliminar el miedo por completo; intenta solo que sea soportable.
- •
Razonando puedes eliminar el miedo.
- •
Enseguida se pasa.
- •
Podrían ocurrir cosas peores.
- •
Describe lo que tienes a tu alrededor. Así no pensarás en preocuparte.
- •
- 4.
Fase final. Expresiones de autorrefuerzo:
- •
«Funcionó, lo conseguiré».
- •
«Espera a decirle esto al médico.».
- •
«Habías exagerado el miedo más de lo que en realidad era.»
- •
«Tus ideas tontas. Ahí está el problema. Cuando las controlas, controlas el miedo.»
- •
«Cada vez que usas este procedimiento lo haces mejor.»
- •
Los problemas de salud mental son muy comunes en AP, y se estima que más del 30% de los pacientes presentan malestar psicológico, y que, de ellos, más del 80% presentan trastornos psiquiátricos leves tipo ansiedad, depresión, trastornos adaptativos o trastornos del control de impulsos, síntomas subclínicos o rasgos característicos de personalidad. Los recursos de que dispone la AP para atender a este porcentaje tan elevado de personas consisten en el apoyo psicológico que proporciona el médico de familia, la instauración de un tratamiento farmacológico o la combinación de ambos. La conclusión es que nuestro país, a pesar de estar desarrollado, no dispone de medios económicos suficientes para que estos pacientes puedan ser atendidos por especialistas de psicología clínica y de psiquiatría.
Partiendo de esta situación actual, habría que paliar estas deficiencias en el abordaje de los trastornos mentales mediante la promoción de alternativas eficaces que, con una mínima inversión de tiempo por parte del profesional sanitario, pudieran ayudar a un gran número de pacientes. Una de estas técnicas con una relación coste/beneficio máxima es la biblioterapia.
La biblioterapia ha sido definida por algunos autores como «el uso de la literatura para ayudar a la gente a afrontar sus problemas emocionales, enfermedades mentales o cambios en sus vidas».
El objetivo general de la biblioterapia es promover un cambio de conducta, cognitivo y/o emocional en una dirección normativa y bien establecida. Esto implica la consecución de diferentes metas, entre las que destacamos las siguientes:
- 1.
Ayudar a la gente a entenderse y conocerse mejor.
- 2.
Contribuir a que se den cuenta de que no son los únicos que tienen un determinado problema, lo que hará disminuir su miedo a lo desconocido y el sentimiento de soledad.
- 3.
Ayudarles a aprender estrategias para afrontar sus problemas y así disminuir sus frustraciones y conflictos.
- 4.
Promover la independencia y la autoayuda, con lo que se consigue desarrollar un autoconcepto más positivo de uno mismo.
En cuanto al uso de esta herramienta terapéutica, es importante destacar que la biblioterapia puede emplearse con una supervisión mínima por parte del médico de familia. Aunque, previamente, el profesional debe entender bien el problema del paciente y sus necesidades, saber en qué consiste la clínica concreta que presenta, conocer bien sus habilidades lectoras y su capacidad de comprensión, así como su disposición para el cambio. Resulta clave que el profesional sea capaz de motivar al paciente a realizar una lectura activa, y para conseguirlo es fundamental que haya leído los materiales que va a recomendar, que tenga un buen conocimiento de los mismos y que sepa para que problemáticas están indicados.
Método de aplicaciónLa biblioterapia promueve el cambio a nivel intelectual, emocional, conductual, psicosocial e interpersonal y, para que todo esto sea posible, es necesario que se pongan en marcha una serie de dinámicas internas a lo largo del proceso terapéutico.
Ventajas del uso de la biblioterapia4:
- 1.
Tiempo de administración mínimo, lo que permite que un número mucho mayor de pacientes pueda beneficiarse de esta estrategia terapéutica.
- 2.
La formación necesaria que el profesional ha de proporcionar es mínima, lo que permitiría formar al personal de enfermería con poco coste en tiempo y esfuerzo.
- 3.
Algunos pacientes rechazan con frecuencia la medicación y prefieren otras alternativas no farmacológicas, como la biblioterapia.
- 4.
El hecho de que enfermedades más leves pudieran ser tratadas en AP disminuirán la estigmatización que provoca en ciertas personas, por el hecho de sentirse pacientes de salud mental.
- 5.
Podría utilizarse la biblioterapia como un primer filtro eficaz para que las derivaciones a atención especializada se reservaran a enfermedades más graves.
- 6.
La biblioterapia es un tratamiento menos intrusivo que la terapia tradicional psicológica, ya que se focaliza en el problema concreto.
- 7.
Es una herramienta de uso fácil para el paciente, que promueve la autoayuda y el crecimiento personal.
- 8.
Si se lograra tratar las enfermedades más leves en AP, se conseguiría reducir en parte los altos costes directos e indirectos que provocan los problemas afectivos (depresión, ansiedad, etc.) en la sociedad.
A pesar del gran número de ventajas que presenta el uso de la biblioterapia, es conveniente conocer también sus limitaciones para saber manejarlas:
- 1.
Escasez de material bibliográfico para determinados problemas.
- 2.
Riesgo de encontrarnos con pacientes con pocas capacidades o poco interés por la lectura.
- 3.
En caso de enfermedad psiquiátrica grave no existe evidencia que avale la eficacia de esta terapia.
- •
Copeland ME. Venza la depresión. Un manual práctico para ayudarle a convivir con la depresión y la manía depresiva. Barcelona: Robin Book; 1993.
- •
Burns D. Sentirse bien. Barcelona: Paidós; 1994.
- •
Sevillá J, Pastor C. Tratamiento psicológico de la depresión. 4st ed. Valencia: Publicaciones del Centro de Terapia de Conducta; 1996.
- •
Adams C. Vivir positivamente. El optimismo en acción para combatir con eficacia la melancolía y la depresión. Barcelona: Robin Book; 2003.
- •
Davis M, McKay M, Eshelman ER. Técnicas de autocontrol emocional. Barcelona: Martínez Roca, Biblioteca de Psicología, Psiquiatría y Salud, Serie Práctica; 1985.
- •
Cautela JR, Groden J. Técnicas de relajación. Barcelona: Martínez Roca, Biblioteca de Psicología, Psiquiatría y Salud, Serie Práctica; 1985.
- •
Meichenbaum D, Jaremko M. Prevención y reducción del estrés. Bilbao: Desclée de Brouwer; 1987.
- •
Fensterheim H, Baer J. Viva sin temores: cómo dominar sus miedos, fobias y ansiedades. Barcelona: Grijalbo; 1995.
- •
Roca E. Cómo superar el pánico (con o sin agorafobia). Programa de autoayuda. Valencia: ACDE; 2001.
- •
Pastor C, Sevillá J. Tratamiento psicológico del pánico-agorafobia. 6th ed. Valencia: Publicaciones del Centro de Terapia de Conducta; 2003.
- •
Branden N. Cómo mejorar su autoestima. Barcelona: Paidós; 1987.
- •
Auger L. Ayudarse a sí mismo, una psicoterapia mediante la razón. Santander: Sal Terrae; 1990.
- •
McKay M, Fanning P. Autoestima-evaluación y mejora. Barcelona: Martínez Roca, Biblioteca de Psicología, Psiquiatría y Salud, Serie Práctica; 1991.
- •
Bonet JV. Sé amigo de ti mismo. Santander: Sal Terrae; 1994.
- •
Girodo M. Cómo vencer la tímidez. Barcelona: Grijalbo; 1980.
- •
Gaugelin F. Saber comunicarse. Bilbao: Ediciones Mensajero; 1982.
- •
Vallejo Nájera JA. Aprender a hablar en público hoy. Barcelona: Planeta; 1990.
- •
Roca E. Cómo mejorar tus habilidades sociales. Valencia: ACDE; 2002.
- •
Pastor C, Sevillá J. Tratamiento psicológico de la fobia social. 2nd ed. Valencia: Publicaciones del Centro de Terapia de Conducta; 2003.
- •
Fernstenheim H, Baer J. No digas sí cuando quieras decir no. Barcelona: Grijalbo; 1976.
- •
Castayner O. La asertividad: expresión de una sana autoestima. Bilbao: DDB; 1996.
- •
Foa GB, Wilson R. Venza sus obsesiones. Barcelona: Robin Book; 1992.
- •
Sevillá J, Pastor C. Tratamiento psicológico del trastorno obsesivo-compulsivo. 2nd ed. Valencia: Publicaciones del Centro de Terapia de Conducta; 2004.
- •
Aaron T. Beck. Con el amor no basta. Madrid: Paidos Ibérica; 1990.
- •
Cáceres J. Reaprender a vivir en pareja. Barcelona: Plaza & Janés; 1986.
- •
Costa M, López E. Cómo vencer la pereza sexual. Madrid: Temas de Hoy; 1999.
- •
Estivill E, De Béjar S. ¡Necesito dormir! El insomnio sí tiene solución. Barcelona: Plaza & Janés; 1997.
MF: Hola Sonia, ¿cómo ha ido la semana?
Paciente: Bueno, la verdad es que veo que sigo igual, estoy triste, decaída, no tengo ganas de hacer nada, y por otra parte, con cualquier cosita de nada me pongo nerviosa o incluso me enfado. No me encuentro bien, la verdad.
MF: Te noto en la cara y en el aspecto todo lo que me cuentas. Me gustaría ayudarte y no solo con el fármaco que te receté el último día, sino también mediante estrategias terapéuticas que te ayuden a su vez a encontrarte mejor.
Paciente: Bueno, si es para sentirme mejor, lo que usted me diga.
MF: Lo que necesitaré por tu parte, Sonia, será esfuerzo, yo voy a orientarte y enseñarte una serie de técnicas, pocas, no te preocupes, pero tú tendrás que ponerlas en marcha día a día para hacer hábitos nuevos en tu vida que te ayuden a pensar, sentir y actuar de forma más eficaz en las situaciones, es decir, que te generen mayor bienestar, superando así este nerviosismo y tristeza que tienes ahora, ¿te parece bien?
Paciente: Sí, aunque me encuentre así, me considero una persona bastante disciplinada, ya lo sabe.
MF: Muy bien, sabiendo ya el propósito que tiene aprender estas estrategias, solo nos llevará una sesión por semana durante 5 o 6 semanas seguidas (agenda), no quiero que se nos alargue mucho, aunque luego nos veamos más distanciadamente.
Paciente: Entonces, ¿tengo que venir todas las semanas?
MF: Sí, vendrás una vez por semana para que nos veamos durante unos 15 min. Yo te habré mandado alguna tarea, revisaremos cómo ha ido la semana, te explicará alguna estrategia y te diré como ponerla en marcha para la semana siguiente.
Paciente: Bueno, vendré a las visitas que me diga, y haré lo que me pida, pero no sé si lo entenderé todo.
MF: Seguro que sí. Por ejemplo, la tarea para la próxima visita va a ser una parte hacer una «lista de cosas que te gustaría cambiar, es decir, qué crees que vamos a poder conseguir con la terapia», y por otro lado, harás otra «lista con los efectos desagradables en tu organismo, que crees que son debidos al medicamento o a cualquier otra caso». Son dos listas sencillas, breves, que nos ayudarán a conocer tus propósitos, y además con este ejercicio empezaremos la terapia porque empezarás a enfrentarte a ser consciente de tus problemas y a observar tu organismo (cuerpo), ¿te parece bien?
Paciente: Sí, entonces ¿no tienen que ser largas?
MF: Como tú consideres, pero «lo breve dos veces bueno», quiero decir escribe pocas palabras y si quieres después me lo explicas.
Segunda sesiónMF: Buenos días, Sonia, ¿qué tal todo? ¿cómo te encuentras?
Paciente: Bueno, sigo con el bajón, así triste y nerviosa, pero he hecho las listas y aunque me han costado, luego me he sentido bien por hacerlas.
MF: Así me gusta. Enséñamelas.
Lista de efectos secundarios de la medicaciónLas náuseas del principio se me han ido.
Ahora noto un poquito de estreñimiento.
Vale muy bien explicado, sintético y claro. Como comentamos el proceso del medicamento te provocará una serie de cambios en tu cuerpo, el primero serían las náuseas, que como ves ya no tienes. El estreñimiento a veces también se asocia a este fármaco, lo que haremos será estar activa, beber mucha agua y tomar fibra, para regular el cuerpo.
Lista cosas que me gustaría cambiarLa tristeza y nerviosismo que tengo.
Las relaciones sociales.
Que cambie de forma de ser mi jefe.
Bueno, en esta lista hay más cosas que comentar. La tristeza y el nerviosismo mejorarán con el fármaco y las estrategias que vamos a ir aprendiendo, es, por tanto, un buen propósito. Al igual que las relaciones sociales, pues si te acuerdas ya lo comentamos en alguna visita, no es bueno para nosotros ser sumisos a los demás, ni lo contrario, es decir, ser agresivos, no nos ayuda a que tengamos buenos amigos, porque no transmitimos confianza ni cercanía. Lo más apropiado para relacionarse es ser asertivo, nos hace sentirnos más nosotros mismos, porque expresamos lo que pensamos y sentimos, siempre siendo amables con el otro, es decir, respetándolo. Recuérdalo.
El último cambio no es un propósito real, ya que no podemos cambiar a tu jefe si él no se lo propone. Yo creo que cuando tú te vayas encontrando mejor también lo verás a él y a tu trabajo de diferente forma.
Hoy te explicaré una estrategia muy sencilla y con mucha importancia para nuestro estado de ánimo. Cuanto más me muevo, activo estoy, y hago cosas que me resultan agradables, además de estar distraído, mejor me encuentro, más contento estoy y, por tanto, más feliz. ¿Me he explicado bien?
Paciente: Sí, quieres decir que no tengo que quedarme en el sillón o tirada en la cama, sino salir, y hacer cosas que me gustan, pero es que ahora no tengo ganas de nada.
MF: Lo sé, por eso comenzaremos poco a poco. Si te parece podemos empezar por dos actividades fáciles como son: andar, por ejemplo, comenzar mañana por 10 min, e ir subiendo el tiempo a 12-16… cada día, disfrutando del paseo que después cada vez lo harás con menos esfuerzo y lo disfrutarás más, ya verás.
La otra actividad puede ser «salir a comprar», ya sé que lo haces, al menos una vez a la semana, y seguramente en un solo sitio. Lo que vamos a hacer es que te dividas la compra entre diferentes supermercados. Ya que la compra es algo imprescindible que hay que hacer pero al dividirla hace que estés más activa y que sin querer te relaciones con más gente. ¿Te parece bien empezar por estas actividades?
Paciente: Sí, bien. Parecen fáciles.
MF: Para que veamos cómo evolucionas quiero que me apuntes en este registro lo que te indico, es decir, ¿cómo te sientes o piensas antes, durante y después de hacer las actividades que hemos pactado?
PreactividadDurante la actividadPost-actividad
Por ejemplo, antes de salir a andar («No me apetece»), durante la actividad («Está bien moverse, y más por mejorar mi estreñimiento y estar más contenta»), después de la actividad («Me siento bien por haber salido a andar»).
Paciente: Sí, sí, lo entiendo.
Tercera sesiónMF: Hola Sonia, te veo la cara más animada.
Paciente: Sí, me voy encontrando mejor, la verdad es que me he sentido bien, por haber estado saliendo a andar y a comprar. Ya ves que tontería, pero como ahora le veo un sentido, intento estar lo menos posible en el sillón, incluso cocino, me ducho, o leo algo, ya de otra forma. Aun así tengo mis bajones.
MF: Muy bien, me alegro de lo que me cuentas. Sin mucho esfuerzo ya hemos hecho progresos. Hoy voy a explicarte cómo vamos a valorar (analizar, explorar, examinar) las situaciones a partir de ahora, y tu estado de ánimo. Esta va a ser la clave que siempre tendrás en tu cabeza a partir de ahora. (Muestra el registro.)
Situación¿Qué pienso?¿Qué siento?¿Qué hago?
Puede parecer al principio un poco raro, pero nuestra vida, la tuya, la mía, y la de los demás, siempre sigue está secuencia en todo momento. Te voy a poner un ejemplo.
Paciente: Sí, porque no lo entiendo bien.
MF: Imagina que Juan tiene miedo, pavor, a los ascensores, y junto con un compañero va a una reunión de un décimo piso. Cuando llegan al edificio, claro, su compañero se pone delante de la puerta del ascensor y Juan piensa: «se parará, me asfixiaré, se caerá, me moriré…», esto son pensamientos que le generan sensaciones de miedo y ansiedad, que a su vez le hacen tomar la decisión de decir a su compañero que él irá a la reunión por la escalera.
Paciente: Sí, tiene mucho sentido. Yo a veces he tenido esa sensación.
MF: Pero aunque Juan en ese momento sienta alivio al subir por la escalera, porque cree haber resuelto su problema, día tras día al no subir a los ascensores le generará más miedo y, por tanto, estará manteniendo su problema emocional en vez de solucionarlo. ¿Me entiendes, me he explicado bien?
Paciente: Sí, sí, lo entiendo muy bien, ¿y para mis problemas también sabrá la solución?
MF: Por ahora solo quiero que hasta la próxima cita rellenes este registro, ahora que lo has comprendido. Las estrategias que te he dado y la que estamos aprendiendo ahora nos ayudan, como hemos visto, a que te encuentres mejor. Pongamos un ejemplo de algo que ya has conseguido:
| Situación | ¿Qué pienso? | ¿Qué siento? | ¿Qué hago? |
| Me llama una amiga para tomar algo | Uff.. no me apetece. Ahora tener que ducharme, arreglarme. Además seguro que me pregunta cómo estoy. No tengo ganas de hablar | Desgana, decaimiento, tristeza | La llamo y le digo que no puedo, pongo excusas y me quedo en el sillón |
Esta secuencia es similar. A corto plazo te sientes bien al decir que «no», esta es la trampa de la depresión, pero a largo plazo mantienes el problema emocional de sentirte triste y decaída. Una de las soluciones a este problema es aumentar el número de actividades agradables, esforzándonos en hacerlas, porque aumentaré nuestro estado de ánimo, como estamos comprobando. Además esta nueva estrategia, cognitiva, también nos ayudará a cambiar ese tipo de pensamientos negativos que tenemos respecto a nosotros, los demás, el mundo y el futuro que tanto malestar nos generan.
Si te das cuenta la clave son los pensamientos, determinan cómo nos sentimos y actuamos.
Paciente: Sí, me doy cuenta. Pero entonces yo tengo que apuntar todas las situaciones que viva, eso lo veo muy difícil.
MF: No, solamente aquellas en las que tengas malestar, sea por tristeza, desgana o por nerviosismo.
Paciente: Vale, vale.
MF: Pues nos vemos la semana próxima.
Cuarta sesiónMF: Hola Sonia, ¿cómo ha ido todo?
Paciente: Bien, estoy más animada, y he hecho el registro.
| Situación | ¿Qué pienso? | ¿Qué siento? | ¿Qué hago? |
| En la cafetería. del trabajo. Viene Julio y me pregunta si se puede sentar conmigo | Qué vergüenza, ¿ahora qué digo? No voy a saber de qué hablar. Intentaré ser asertiva como me dice el médico. | VergüenzaNerviosismo | Respiro hondo y le hablo, le digo que sí, y nos ponemos a hablar del tiempo, del trabajo |
| Con mi jefe, después de una reunión. Me levanta la voz por no encontrar una carpeta | Soy lo peor | MalTriste | Me voy al servicio, y me pongo a llorar |
MF: Lo has escrito muy bien, ¿cómo terminó la situación con Julio?
Paciente: Bien, al principio hablaba él más que yo, pero cuando ya estábamos charlando un rato, le contestaba diciendo lo que pensaba, siendo amable, y me fue muy bien. Luego hemos vuelto a tomar otros días café juntos.
MF: Como me alegro, así como ha mejorado tu relación social con Julio, conocer a una persona, mantener una conversación, puedes relacionarte con los demás, con autocontrol, calma, siendo clara. Respecto a la situación de tu jefe, cuéntame eso de la carpeta.
Paciente: Pues, yo se la dejé a primera hora sobre su mesa auxiliar, donde siempre.
MF: Si es así, ¿por qué pensaste «soy lo peor»?, ¿tenías razones-pruebas para saber a ciencia cierta que el hecho de que él no encontrara la carpeta supone que tú como persona, en tu totalidad, eres lo peor?
Paciente: Hombre no, más que nada porque siempre suelo dejarle los documentos en esa mesita.
MF: Y si no tienes pruebas que demuestren que tú como persona eres lo peor en todos los aspectos y ámbitos de tu vida, y menos a partir de esa pequeñez, en la que tú habías seguido la pauta de trabajo que realizas siempre, tendremos que desechar esta idea de tu cabeza, ¿no es así?
Paciente: Bueno, mirándolo desde ese punto de vista, sí.
MF: ¿Cuántas veces cuando has tenido problemas con tu jefe en el trabajo has pensado algo así de ti, en vez de, por ejemplo, haber sido asertiva con él?
Paciente: Si te digo miles me quedo corta, con él soy bastante sumisa, y por eso creo que me machaca y acobarda, además de no valorarme lo bastante.
MF: ¿Qué conclusión crees que podemos sacar?
Paciente: Creo que si no me dejara invadir tanto por él, sino que haciendo como hago mi trabajo me sintiera más fuerte, y con la cabeza erguida le contestara con las ideas claras, amablemente, sin faltarle al respecto, igual me consideraría más valiosa.
MF: Podríamos decir que la relación dominante-sumisa que tienes con tu jefe es porque te provoca ansiedad y miedo, puede que porque lo consideres muy listo y capacitado, porque es un gruñón y mala persona, o porque no quieres cometer un error, y que te pille y te despida.
Paciente: Creo que es lo primero y un poco mezclado con lo último, pensando así de mí porque él es muy inteligente y sabe más que nadie sobre toda la gestión de la empresa, por eso aunque yo sé que hago bien mi trabajo, no quiero decir nada de lo que pienso porque «seguro que él tiene la razón», y no quiero molestarlo y que me despida.
MF: Si es tan inteligente como dices sabrá valorar tu opinión y contestar asertivamente en función de cómo valore lo que le comentes, no siendo dominante y agresivo.
Paciente: No, si agresivo no es, aunque sí, la verdad es que creo que voy a probar.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.