INTRODUCCIÓN
Para la realización de suturas en cirugía menor es imprescindible conocer el manejo correcto del instrumental quirúrgico, ya descrito en la primera parte de esta sección ("Cirugía menor" [I]), dado que la adquisición de hábitos erróneos con el instrumental puede implicar un mal procedimiento de sutura o un mayor tiempo en su realización.
Asimismo, el conocimiento y el dominio de la técnica quirúrgica son también ineludibles para la realización correcta de las suturas en cirugía menor. Pero, además, es una premisa importante para garantizar la calidad de las suturas, el diagnóstico prequirúrgico adecuado y la topografía de la zona a intervenir, ya que ello supedita la elección de la técnica y los materiales de sutura quirúrgica más apropiados (consultar la bibliografía).
En este artículo vamos a describir, en primer lugar, los materiales de sutura con un análisis pormenorizado de cada uno de ellos. A continuación detallaremos los procedimientos de suturas habituales (básicas) y apuntaremos ideas y detalles respecto a otras suturas más complejas (avanzadas).
MATERIALES DE SUTURA
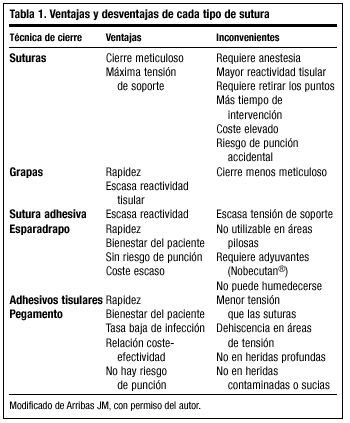
Disponemos de diferentes tipos de suturas: hilos, grapas, suturas adhesivas y adhesivos tisulares. Como ya se indicó en la primera parte de esta sección de la revista ("Cirugía menor I"): "El empleo de un determinado material de sutura o de un tipo de aguja puede determinar diferencias en el resultado quirúrgico. Su elección debe estar fundamentada en criterios científicos, y matizada por la buena práctica".
Ventajas y desventajas de cada técnica de sutura
Las suturas de hilo proporcionan un cierre seguro y garantizan la mayor fuerza de soporte de la herida y la mínima tasa de dehiscencia en comparación con otros tipos de cierre. Las desventajas más importantes son que requieren la utilización de anestesia, el tiempo de intervención es mayor, traumatizan el tejido, añaden cuerpos extraños en la herida y aumentan el riesgo de transmisión de enfermedades por inoculación accidental.
La alternativa a las suturas convencionales está en las suturas mecánicas y en las cintas adhesivas, que proporcionan menor reactividad y menos incidencia de infecciones que las de hilo. Los pegamentos o adhesivos tisulares surgen en este contexto como una alternativa a los procedimientos de sutura habituales. En la tabla 1 se analizan las ventajas y desventajas de cada material de sutura.
Aunque actualmente la mayoría de los centros de salud disponen sólo de los materiales de sutura más clásicos, como la seda, a medida que aumenta la demanda de cirugía menor en atención primaria, los materiales de sutura más modernos, propios de entornos hospitalarios, comienzan a estar disponibles. Además, asistimos a la retirada de materiales como el catgut, ante la posibilidad de transmisión de encefalopatía espongiforme (dado su origen bovino).
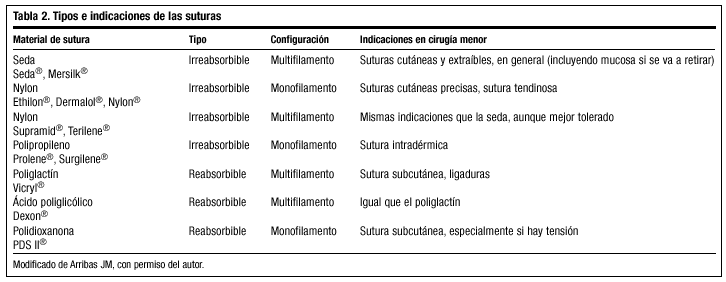
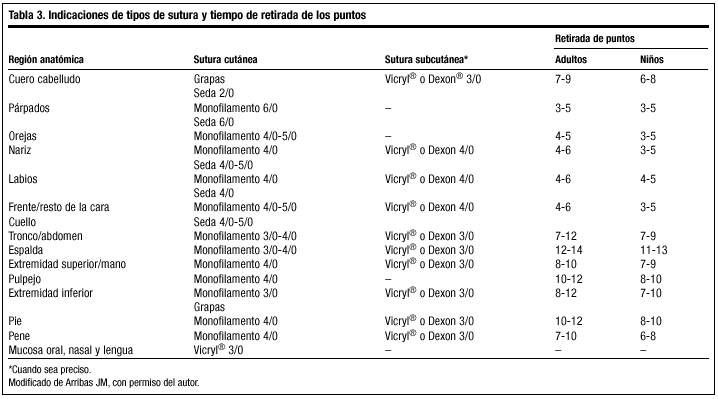
Recordemos que según la zona anatómica y las características de la herida y del paciente emplearemos un hilo de sutura determinado (tabla 2). Asimismo, el grosor del hilo y el tiempo (días) recomendado para la retirada de los puntos, son diferentes dependiendo de esas mismas características (tabla 3); así, en la cara, donde la cicatriz va a ser visible, es importante retirar la sutura tan pronto como sea posible, (3-5 días), al tiempo que se coloca Steri-Strip® durante 7 días más, pues durante este período existe el riesgo de que la herida se abra ante pequeños traumatismos. En otras regiones anatómicas, donde el resultado estético no es tan importante y la cicatrización no es tan rápida, como en la cara, las suturas deben dejarse más tiempo; sobre todo en las zonas periarticulares, sometidas a movimientos continuos, y en la extremidad inferior, que posee una velocidad de cicatrización más lenta, los puntos se retirarán más tarde de lo habitual.
Agujas de sutura
Las agujas están diseñadas para llevar el hilo de sutura a través de los tejidos produciendo el mínimo daño. Su selección viene dada por el tipo de tejido a suturar, la accesibilidad de la zona a intervenir y el grosor del hilo empleado.
Tipos de agujas según la forma
- Rectas. Se manejan con los dedos, no con el portaagujas; permiten menos precisión. Se emplean para cierres cutáneos de incisiones largas. Poco indicadas en cirugía menor.
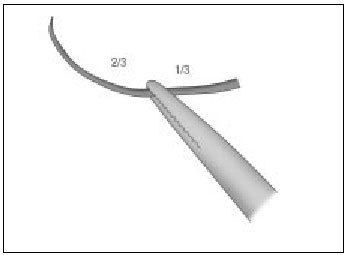
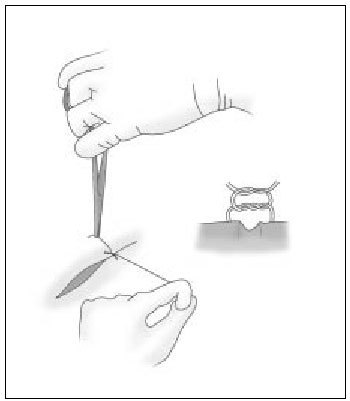
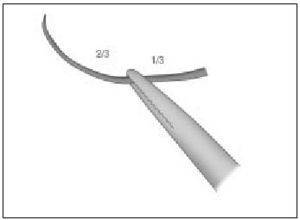
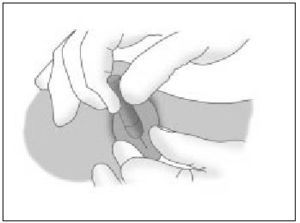
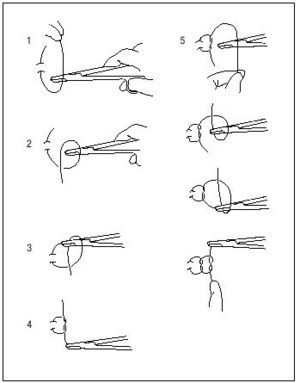
- Curvas. Se manejan con el portaagujas. La aguja se toma por una zona entre el tercio medio y posterior de ésta (fig 1), permitiendo una mayor precisión y accesibilidad. Pueden tener diferentes arcos de circunferencia. Las de 3/8 de círculo o de 1/2 círculo son las más útiles en cirugía menor.
Figura 1. La aguja se toma (con portaagujas) por una zona entre el tercio medio y posterior.
Tipos de agujas según la sección (fig. 2)
Figura 2. Tipos de sección de la aguja.
- Triangular o cortante. Posee bordes cortantes. Permiten atravesar tejidos de elevada resistencia como la piel y el tejido subcutáneo. Son las de elección en cirugía menor. Puede ser de corte reverso (dos bordes cortantes a los lados y el tercero en la parte exterior de la curvatura) o de corte convencional (el tercer borde cortante está orientado hacia el interior de la aguja) . Las agujas tapercut son triangulares en su parte distal y cónicas en el resto; se usan estructuras de resistencia intermedia.
- Cónica. Su sección es redonda, afilándose progresivamente hasta la punta. Para tejidos blandos (aponeurosis o parénquimas), no son útiles para suturas cutáneas.
- Espatuladas. Son relativamente planas, tanto en la punta como en la base y los bordes cortantes angulados a los lados. Se usan en oftalmología, suturas viscerales, etcétera.
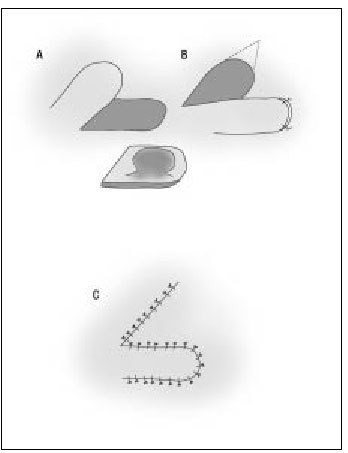
Grapas
Las grapas no penetran completamente la piel, a diferencia del hilo, por lo que disminuyen las posibilidades de infección y de isquemizar el tejido suturado. Las indicaciones y contraindicaciones de su uso se describen en la primera parte de esta sección de la revista ("Cirugía menor I").
Aplicación y retirada de grapas
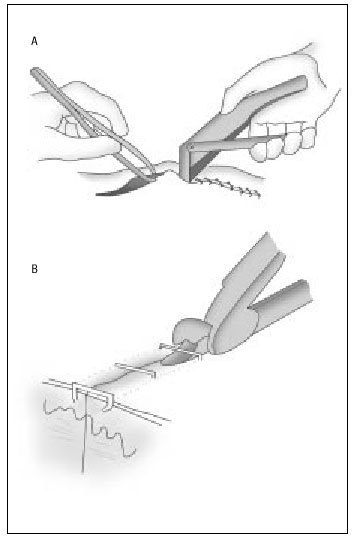
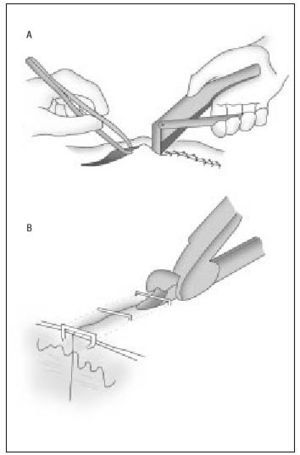
Las grapas se aplican con la mano dominante, mientras la mano no dominante evierte los bordes de la piel mediante unas pinzas de disección con dientes (fig. 3 a). Las grapas se mantienen el mismo tiempo que una sutura convencional en esa región anatómica. La retirada de las grapas se realiza mediante un extractor de grapas que proporciona el mismo distribuidor de las grapadoras (fig. 3 b).
Figura 3 a y b. Modo de aplicación de la sutura de grapas y del quitagrapas. (Modificado de Cirugía menor y procedimientos de familia on line: www.medifusion.com, con permiso del autor.)
Suturas adhesivas
Las indicaciones y contraindicaciones de las suturas adhesivas (Steri-Strip®, Curi-Strip®, Cicagraf®)) se describen en la primera parte de esta sección de la revista ("Cirugía menor I").
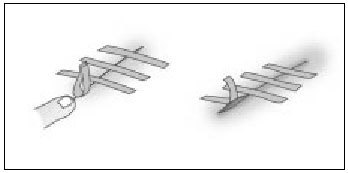
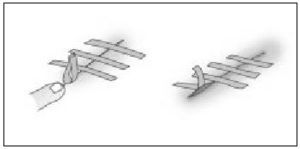
Aplicación y retirada de suturas adhesivas (fig 4)
Figura 4. Aplicación y retirada de Steri-Strips. (Modificado de Arribas JM, con permiso del autor.)
La herida debe estar bien seca, libre de sangre o secreciones; se pueden añadir sustancias para aumentar la adhesividad de la piel, como Nobecutan®, que debe dejar secarse.
- Se corta, antes de retirarla del papel, al tamaño adecuado.
- Se aplica mediante pinzas de disección sin dientes o con los dedos, primero en un borde de la herida y luego en el otro.
- Se aplican más suturas adhesivas a lo largo de la herida, separadas al menos 3 mm para permitir la salida de secreciones.
- Se aplican otras en dirección perpendicular, para evitar la elevación de los bordes de la sutura adhesiva.
Las suturas adhesivas se mantienen el mismo tiempo que una sutura convencional en esa región anatómica. A diferencia de las otras suturas, una herida con cintas adhesivas no debe ser mojada durante los primeros días, por el riesgo de que se despeguen.
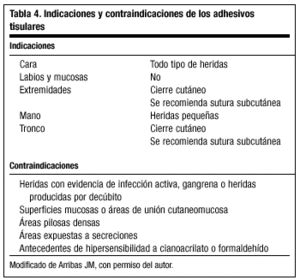
Adhesivos tisulares (pegamentos)
Uno de los últimos avances en el cierre de las heridas ha sido el desarrollo de las sustancias adhesivas tisulares (cianoacrilato). Actúan como adhesivo, mediante un efecto de unión del plano epidérmico, por lo que se utiliza como agente tópico que se une a la capa más superficial del epitelio (el estrato córneo) manteniendo unidos los bordes de la herida. El compuesto forma un puente sobre los bordes de heridas, laceraciones e incisiones, manteniendo la unión durante 7-14 días. Durante este período se produce la reparación normal de la herida por debajo del adhesivo. Transcurrido este tiempo, la mayor parte del compuesto es desprendido junto con el estrato córneo antes de producirse la degradación.
Dentro de los cianoacrilatos, el octilcianoacrilato (DermabondTM
En áreas de mayor tensión tisular o en heridas más profundas, el octilcianoacrilato puede utilizarse junto con suturas en el plano subcutáneo.
Técnica de aplicación
- Colocar al paciente en posición de decúbito para aplicar el agente en un plano horizontal, evitando la migración por gravedad hacia áreas no deseadas.
- Proporcionar una buena limpieza y hemostasia de la herida.
- Aproximar con precisión los bordes de la herida, utilizando puntos subcutáneos en heridas profundas.
- El plano superficial se aproxima con los dedos o con pinzas de disección.
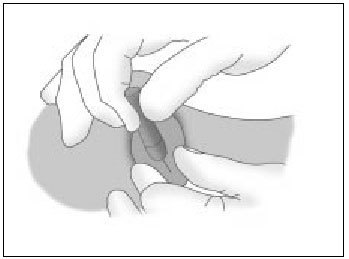
- Aplicar el octilcianoacrilato sobre la superficie externa de la piel, impidiendo que penetre en el interior de la herida (fig. 5).
Figura 5. Aplicación del pegamento sobre la superficie externa de la piel. (Modificado de Arribas JM, con permiso del autor.)
- Mantener los bordes en contacto durante 30-60 s.
La tensión final se produce a los 2 min de la aplicación (la aplicación se repite una media de tres veces), pudiendo comprobarse mediante la tracción suave de los bordes. Tras la polimerización de la herida, ésta puede inspeccionarse a través de la película transparente del adhesivo.
En el caso de una aplicación errónea, procederemos a la retirada inmediata del producto; así, si accede al interior de una herida realizaremos el desbridamiento, como con cualquier cuerpo extraño. En el área ocular se recomienda la aplicación de una pomada oftálmica, cuyos emolientes facilitan la extracción del adhesivo, junto con una oclusión ocular durante 24 h. El adhesivo suele ser fácilmente desprendido de las pestañas, sin necesidad de cortarlas. Si se produce un contacto con la córnea se puede extraer como un cuerpo extraño o puede esperarse a que se despegue de la misma.
PROCEDIMIENTOS DE SUTURAS BASICAS
El objetivo principal de una sutura es aproximar los tejidos de las mismas características con el fin de que cicatricen correctamente.
Para obtener un cierre quirúrgico óptimo se deben tener en cuenta los siguientes principios:
1. Evitar la tensión. Cerrar una herida a tensión disminuye la vascularización de sus bordes, incrementando los problemas de cicatrización y el riesgo de infección. La disección de la piel de los planos más profundos con frecuencia permite un cierre sin tensión; en caso contrario, puede ser preciso emplear técnicas más complejas, como injertos o colgajos. Por otro lado, una manipulación poco cuidadosa de los tejidos o la utilización de instrumental inadecuado (p. ej., pinzas sin dientes para tirar de la piel) pueden condicionar también un mal resultado quirúrgico.
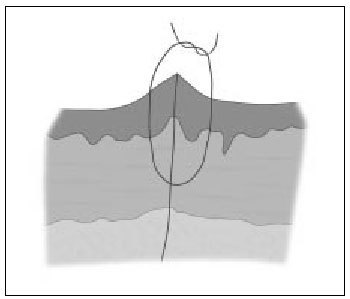
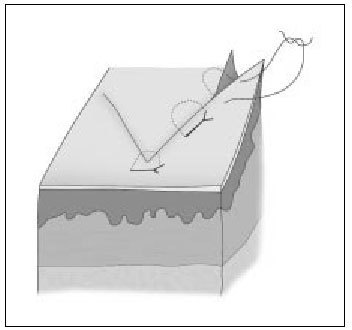
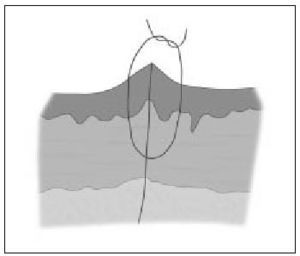
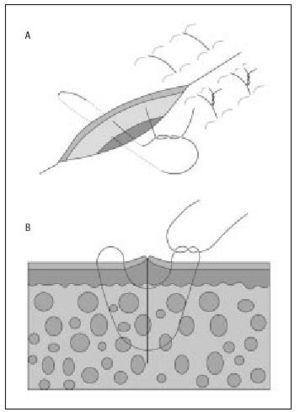
2. Eversión de los bordes de la herida. Debido a la tendencia de las cicatrices a contraerse con el tiempo, unos bordes quirúrgicos ligeramente elevados sobre el plano de la piel, irán aplanándose con el tiempo y proporcionarán un resultado estéticamente más aceptable. De igual modo, las heridas que no se evierten durante el cierre producirán una cicatriz invertida o deprimida. Una de las claves para conseguir una correcta eversión de los bordes quirúrgicos es introducir la aguja formando un ángulo de 90° con el plano cutáneo para que el recorrido del hilo, tras ser anudado, eleve la piel (fig. 6). Otra forma de conseguir una eversión adecuada es emplear suturas de colchonero (v. más adelante).
Figura 6. Eversión de los bordes de la herida.
3. Cierre por planos. La mayoría de las intervenciones en cirugía menor sólo precisan un cierre en un plano, el cutáneo. Sin embargo, si existe tensión, si la herida es muy profunda e implica a varios planos o si hay mucho espacio muerto, puede ser necesario el cierre en varios planos. Para ello, es necesario que haya fascia o una dermis gruesa que permitan la colocación de suturas internas, ya que la grasa soporta muy mal las suturas.
4. Tipo de sutura. Es un factor menos importante que los otros principios de sutura. Si una sutura se mantiene demasiado tiempo produce cicatrices en las zonas de entrada y salida de la sutura ("marcas de puntos"). Para evitarlas, se deben retirar los puntos tan pronto como sea posible. La elección del material de sutura y el grosor del hilo también son factores a considerar (tabla 3).
Suturas discontinuas
Son aquellas en las que cada punto realizado es independiente del siguiente. Son las más apropiadas en cirugía menor, pues es más fácil distribuir la tensión, favorecen el drenaje de la herida y los puntos se retiran con más facilidad.
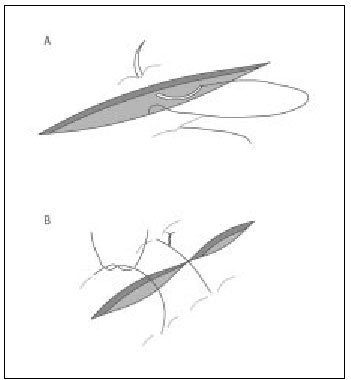
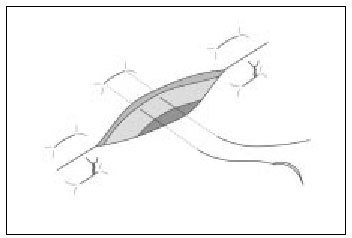
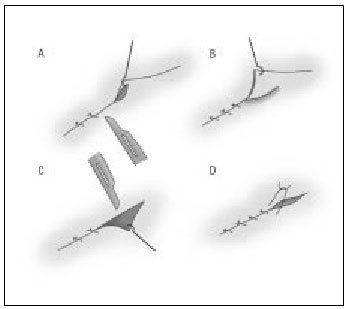
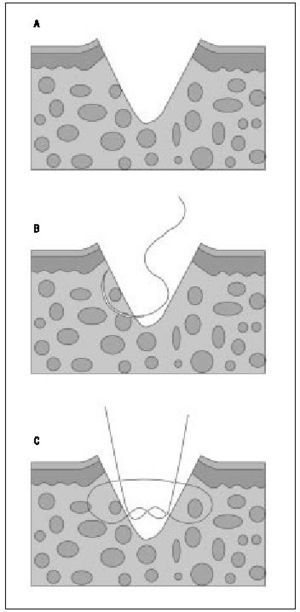
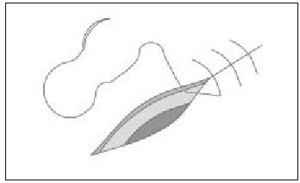
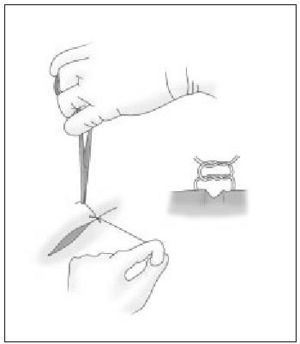
Punto simple (percutáneo)
Es la sutura de elección para suturar la piel en cirugía menor y se emplea sola o en combinación con puntos enterrados, si la herida es más profunda. Este punto de sutura es sencillo en su ejecución y debe abarcar la piel y una porción de dermis-tejido subcutáneo, y deberá quedar tan ancho como profundo, con el anudado en el exterior. La aguja se introduce primero desde la epidermis hasta el tejido subcutáneo (de un labio de la herida) y el siguiente movimiento de la aguja será desde el tejido subcutáneo hasta salir por la epidermis, del otro borde de la herida (fig. 7 a y b). Recordar el manejo del portaagujas que se describe en la primera parte de esta sección de la revista ("Cirugía menor I").
Figura 7 a y b. Punto simple. Deberá quedar tan ancho como profundo con el anudado en el exterior a un lado de la línea de cierre.
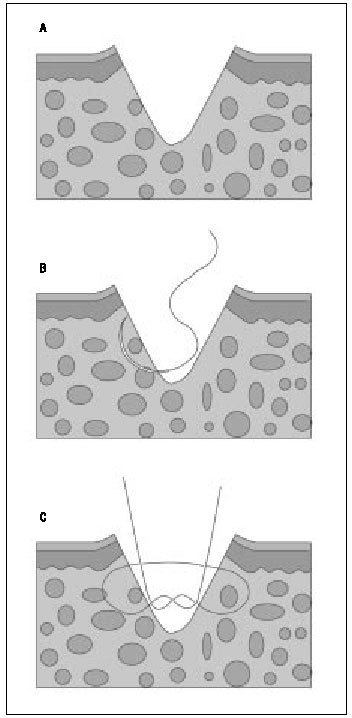
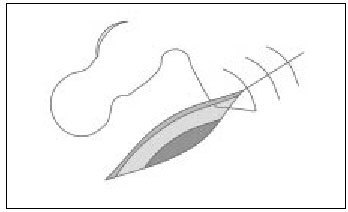
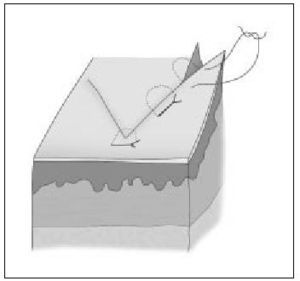
Punto simple con el nudo invertido (enterrado)
Se emplea para aproximar los planos profundos, disminuyendo la tensión, y para obliterar espacios muertos, antes de suturar la piel; no es necesario en heridas superficiales. Se emplea material reabsorbible y se realiza de tal manera (inverso al descrito en el punto simple) que el nudo queda en la profundidad de la herida (fig. 8 a, b y c), disminuyendo la posibilidad de que el punto se exponga a través de la incisión. El nudo se corta al ras, para disminuir la cantidad de material extraño en el interior de la herida.
Figura 8 a, b y c. Punto invertido, inverso al punto simple y el nudo queda en la profundidad de la herida.
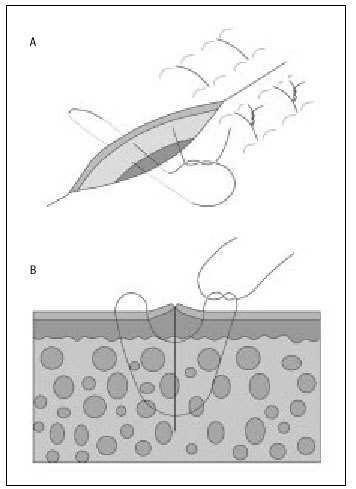
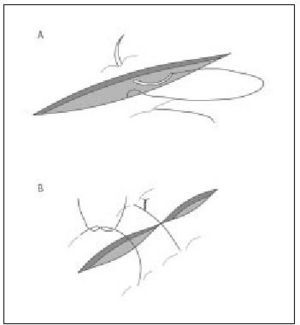
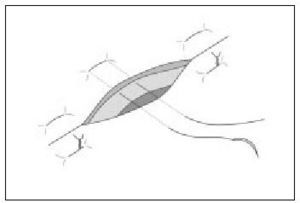
Punto de colchonero o en U ("de ida y vuelta")
Son puntos que se inician desde un borde hasta el otro, similar a lo descrito en el punto simple, y consecutivamente se realiza nueva maniobra de punto simple desde este borde hasta el inicial, de modo que los dos cabos del hilo se anudan en el mismo borde de la herida. Existen 3 modalidades:
- Punto de colchonero vertical. Es una sutura útil en zonas de piel laxa (dorso de la mano, codo), donde los bordes de la herida tienen tendencia a invaginarse. Además de proporcionar una buena eversión de los bordes de la herida, esta sutura tiene la característica de obliterar adecuadamente espacios muertos, evitando la necesidad de colocar puntos enterrados en heridas que no tienen la suficiente profundidad (fig. 9 a y b).
Figura 9 a. Punto de colchonero vertical (detalle 9 b).
- Punto de colchonero horizontal. Este tipo de sutura también proporciona una buena eversión de los bordes de la herida, sobre todo en zonas donde la dermis es gruesa (p. ej,. espalda, palma y planta del pie) (fig 10).
Figura 10. Punto de colchonero horizontal.
- Punto de colchonero horizontal semienterrado. Se emplea para suturar esquinas de heridas o bordes quirúrgicos de distinto espesor (fig. 11).
Figura 11. Punto de colchonero semienterrado.
Suturas continuas
Dificultan el drenaje de la herida, por lo que están contraindicadas si hay sospecha de infección o en heridas muy contaminadas. Los puntos se retiran con más dificultad, no existiendo la posibilidad de retirarlos en varias sesiones.
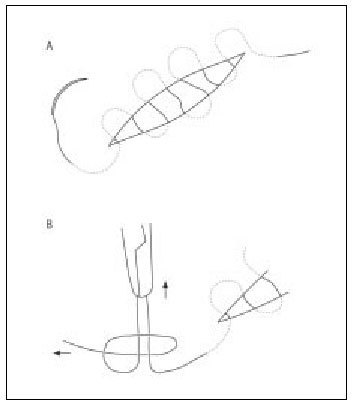
Sutura continua simple
Es una sucesión de puntos con un nudo inicial y otro final (fig. 12). Es muy rápida de ejecutar, pero es difícil ajustar su tensión y no siempre proporciona una adecuada eversión de los bordes. Se emplea poco en cirugía menor.
Figura 12. Sutura continua simple.
Sutura continua intradérmica (subcuticular) (fig. 13 a y b)
Figura 13 a. Sutura continua semienterrada (subcuticular) (13 b, detalle del nudo).
Este tipo de sutura permite realizar una sutura sin atravesar la piel, evitando las cicatrices por "marcas de puntos" y proporcionando un resultado estético óptimo. Se realiza pasando la sutura por la dermis en sentido horizontal, a lo largo de toda la herida; en los extremos la sutura puede salir fuera de la piel (sutura intradérmica extraíble), en cuyo caso se realiza con material irreabsorbible monofilamento (p. ej., Prolene®) o anudarse en el interior de la herida (sutura intradérmica no extraíble), en cuyo caso se realiza con material reabsorbible. En esta sutura el material multifilamento, como la seda, está contraindicado, puesto que sería muy difícil retirar el material de sutura. Se emplea en heridas donde va a ser preciso mantener mucho tiempo la sutura (más de 15 días) y no está indicada cuando exista tensión en la herida. En cirugía menor su utilidad es limitada.
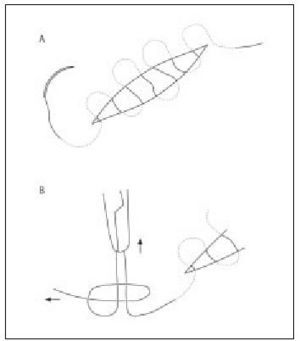
ANUDADO
Anudado con instrumental
El anudado instrumental se realiza con el portaagujas (en las agujas curvas). En cirugía menor, donde el área quirúrgica es superficial y accesible al instrumental, el nudo instrumental es la técnica preferida, pues proporciona una mayor precisión a la sutura y un ahorro significativo en el material de sutura, excepto para la realización de ligaduras de pequeños vasos, donde es preferible realizar un anudado manual.
El nudo que debe practicarse es el de cirujano (fig. 14), que consiste en una lazada doble seguida de varias lazadas simples. La ventaja de este nudo es la seguridad que proporciona la primera lazada doble, que evita que el nudo se deshaga mientras realizamos las siguientes lazadas.
Figura 14. Nudo de cirujano.
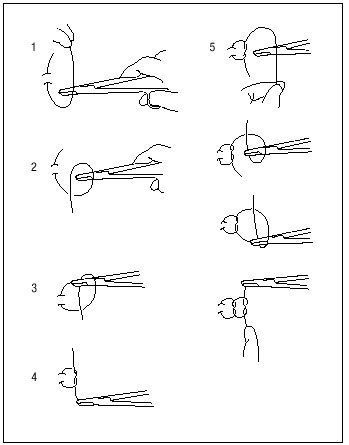
Técnica de anudado instrumental (fig. 15)
Figura 15. Anudado instrumental.
1. Tomar con la mano izquierda el hilo de la sutura que lleva la aguja. La mano derecha sujeta el portaagujas. Hacer dos lazadas alrededor del extremo distal del portaagujas (pasando el hilo por encima y luego por debajo del porta-agujas, dos veces).
2. Tomar con el portaagujas el extremo corto del hilo y tirar de él para pasarlo a través de las dos lazadas.
3. Tirar de ambos extremos con suavidad para apretar el nudo y enfrentar los bordes de la herida. Al bajar el nudo es importante cruzar los cabos para conseguir un nudo plano, no torcido.
4. Soltar el extremo corto del hilo del portaagujas y realizar una nueva lazada (esta vez simple) en dirección contraria.
5. Tomar de nuevo el extremo corto del hilo y pasarlo a través de la lazada.
6. Tirar de ambos extremos con suavidad hasta que el nudo contacte con el anterior.
7. Repetir los pasos previos, alternando la dirección con cada nueva lazada.
Si anudamos con un hilo multifilamento (p. ej., seda) es suficiente con realizar tres lazadas (la primera doble, las dos siguientes simples). Si es un monofilamento (p. ej., nailon, polipropileno) es preferible hacer una lazada más, para aumentar la seguridad del nudo.
Es conveniente que el nudo quede colocado a uno de los lados de la herida, en lugar de encima de la incisión. Ello permitirá una mejor visualización de la herida, interferirá menos con la cicatrización y facilitará la retirada de los puntos.
Anudado manual
En cirugía menor esta técnica se emplea para realizar los nudos de las ligaduras. En cirugía mayor se emplea también en aquellas situaciones en las que es difícil maniobrar con el portaagujas (p. ej., cavidades) o cuando se sutura a mucha tensión (p. ej., fascias abdominales).
Técnica de anudado manual
Primer nudo:
1. Tomar el extremo de la sutura con el primero y tercer dedos.
2. Pasar el extremo contrario por encima del hilo que se encuentra sobre el dedo índice.
3. Flexionar el dedo índice, traccionar el extremo del hilo que mantenemos con la mano izquierda.
4. Pasar el hilo a través del lazo formado, traccionar y apretar el nudo.
Segundo nudo. Es el nudo inverso al anterior, realizado tras éste, para evitar que se afloje la sutura:
5. Tomar con la mano derecha el extremo de la sutura entre los dedos primero y segundo.
6. Pasar el extremo contrario sobre el primero, apoyándose en los dedos tercero y cuarto.
7. Flexionar el tercer dedo pasando el hilo a través del lazo formado y traccionar de los hilos para cerrar el nudo.
Existen otras alternativas para realizar el anudado manual, igualmente válidas, como el anudado tipo zapatero.
TÉCNICAS ESPECIALES DE SUTURAS (AVANZADAS)
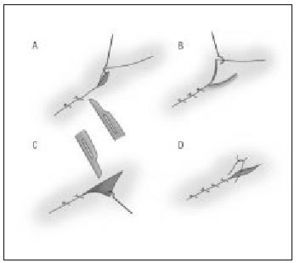
CORRECCIÓN DE LAS "OREJAS DE PERRO"
El exceso de tejido que aparece en los extremos de una herida quirúrgica o de una cicatriz cutánea establecida constituye la llamada "oreja de perro" o, en su denominación popular, un "culo de pollo". Esta deformidad aparece con frecuencia tras la sutura de defectos de tipo circular o elíptico que no poseen una relación longitud-anchura apropiada para un cierre lineal adecuado (el diseño de la escisión fusiforme permite transformar un defecto circular u oval en una cicatriz lineal sin exceso cutáneo terminal, evitando esta anomalía).
La corrección de las "orejas de perro" suele realizarse mediante la división de su base, el levantamiento de un pequeño colgajo triangular, su transposición lateral y la extirpación para alinear los bordes, tal y como se describe en los pasos de la figura 16.
Figura 16. Fases en la corrección de las orejas de perro. (Modificado de Arribas JM, con permiso del autor.)
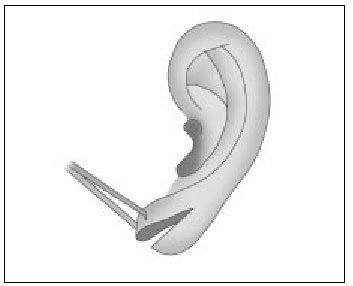
Reparación de los desgarros del lóbulo de la oreja
Los desgarros del lóbulo de la oreja constituyen un motivo creciente. La indicación de reparación es puramente estética y no está incluido dentro de las prestaciones del Sistema Nacional de Salud.
Los desgarros pueden ser producidos de forma aguda o cónica, completos o incompletos. El desgarro incompleto suele ser bilateral, frecuente en mujeres portadoras de pendientes pesados durante muchos años, deja un puente de piel intacta en la parte inferior del lóbulo, más o menos próximo al orificio. Los desgarros completos suelen ser unilaterales y producidos por tracción.
Técnica general de reparación
Tras una infiltración anestésica local, se realiza la escisión simple y la sutura de los márgenes de la fisura por ambos lados con hilo de 6/0, sin preservación del orificio del pendiente. La escisión se realiza con bisturí (n.º 11 o 15); si se dispone de un punch oval de 6 mm, también puede ser utilizado.
Para evitar la formación de una muesca en el borde libre del lóbulo o, en el caso contrario, de un lóbulo afilado, se pueden realizar diferentes técnicas:
- Sutura diferencial de las dos caras del desgarro: líneas de sutura en direcciones diferentes y perpendiculares: anterovertical y posterohorizontal.
- Plastias en Z, para romper el componente vertical de la contractura cicatrizal.
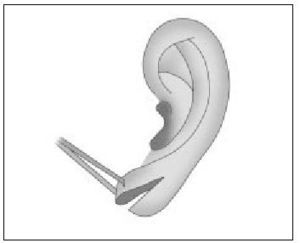
- Diseño de colgajos en V (fig. 17).
Figura 17. Reparación del lóbulo rasgado mediante escisión en V invertida. (Modificado de Arribas JM, con permiso del autor.)
Para la reparación de los desgarros completos puede realizarse una escisión en forma de V invertida, con despegamiento cutáneo y sutura.
Los lóbulos deben ser reperforados en otra localización, una vez que la cicatrización es completa. Este método es preferible a la preservación del orificio original, susceptible de un nuevo desgarro. Se aconseja utilizar tiras adhesivas (Steri-Strips) y la aplicación de un pendiente de pinza de presión suave, tras la retirada de la sutura. Una suave presión producida por un pendiente de pinza puede ayudar a evitar la recurrencia postescisional de los queloides del lóbulo de la oreja.
Es preciso valorar la forma y el tamaño del desgarro, así como la derivación al especialista de cirugía plástica, si no se tiene la suficiente experiencia o se prevén complicaciones, las cuales son relativamente frecuentes: hematoma, infección, cicatrices hipertróficas, muesca en el borde inferior del lóbulo.
PLASTIAS DE INTERÉS
El cierre de determinados defectos, deformidades y pérdidas de sustancias quirúrgicas o traumáticas en el ámbito de la cirugía menor requiere, en ocasiones, la movilización de la piel adyacente.
Los médicos interesados en el tratamiento quirúrgico de las lesiones cutáneas deben aprender los principios básicos y las técnicas referentes a las plastias cutáneas elementales para adecuar su práctica y poder proporcionar un resultado óptimo. La realización de plastias cutáneas exige experiencia, que se adquiere colaborando en la práctica quirúrgica con un cirujano plástico cualificado.
Cuándo es preciso realizar una plastia
La cirugía de las lesiones cutáneas precisa, para un correcto diagnóstico y tratamiento, la extirpación de la lesión junto con un margen de seguridad en extensión y profundidad, generando una pérdida de sustancia que, en la mayoría de las ocasiones, permite un cierre directo mediante el modelo de escisión fusiforme.
La cobertura cutánea de las pérdidas de sustancia más amplias, traumáticas o quirúrgicas precisa el aporte de piel en forma de injertos o de colgajos. Los injertos cutáneos están constituidos por láminas de piel extraídas a partir de determinadas zonas donantes y son, por tanto, avasculares. Los colgajos se definen como elementos tisulares vascularizados que, generalmente, son movilizados al defecto desde áreas contiguas.
El tejido aportado mediante un colgajo local presenta una textura y un color similares a los del defecto a reconstruir. Por el contrario, los injertos deben prender sobre un lecho vascularizado y no garantizan una calidad óptima, ya que sufren un proceso variable de retracción y pigmentación.
En general, los colgajos se utilizan para la cobertura de lechos mal vascularizados, en casos de exposición de estructuras vasculonerviosas, tendinosas u óseas, en la reconstrucción facial o en las úlceras de presión, además de otras situaciones.
Diseño de los modelos de movilización de la piel
El diseño de toda reconstrucción cutánea tiene en cuenta los principios comunes de la cirugía desarrollada en la piel:
- Biomecánica de la piel: líneas de mínima tensión.
- Vascularización de la piel: plexos dermosubdérmicos y arterias cutáneas.
- Conocimiento anatómico: áreas de tejido donante y áreas anatómicas de riesgo.
- Conocimiento de la morfología y de la funcionalidad: unidades funcionales y estéticas.
- Planificación de la reconstrucción: esta cirugía requiere experiencia para aplicar los distintos métodos a cada situación en particular.
El diseño del colgajo y la forma de movilizarlo hacia el defecto requier e una atención especial, con el fin de que la línea de mayor tensión en el mismo tenga la suficiente longitud. Todo el planteamiento debe realizarse antes de la intervención, cuando pueden considerarse todas las posibilidades.
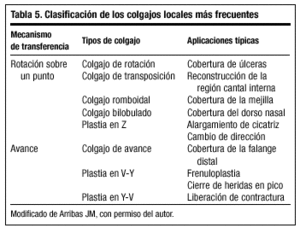
Los colgajos locales son, en general, adyacentes al defecto, aplicándose directamente al lugar receptor. Existen dos categorías básicas:
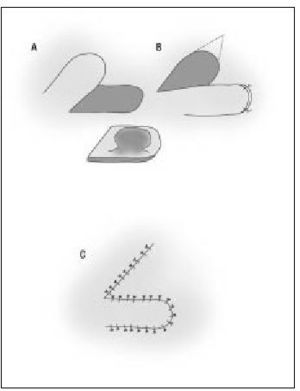
Colgajos que rotan (de rotación [fig. 18] y transposición).
Figura 18. Plastia de transposición. (Modificado de Curso avanzado de cirugía menor en medicina de familia. Grupo de Trabajo de Cirugía Menor en Medicina de Familia. Madrid, 1999, con permiso del autor.)
Colgajos que avanzan (colgajos de avance [fig. 19]), que determinan los modelos básicos de transferencia local de piel (tabla 5).
Figura 19. Plastia de avance V-Y. (Modificado de Curso avanzado de cirugía menor en medicina de familia. Grupo de Trabajo de Cirugía Menor en Medicina de Familia. Madrid, 1999, con permiso del autor.)
Indicaciones
- Pérdidas de sustancia con exposición vasculonerviosa, osteoarticular o tendinosa.
- Lechos mal vascularizados.
- Pérdidas de sustancia real en la región facial.
- Corrección de cicatrices y bridas retráctiles.
Contraindicaciones
- Pérdida de sustancia aparente, no real: no requieren aporte adicional de tejido; mal planteamiento.
- Zonas donantes insuficientes, piel quemada, radiada: cobertura más especializada mediante un colgajo a distancia.
- Ante la duda fundamentada de extirpación incompleta de una lesión cutánea.
Técnica general
1. Diseño: Constituye la fase más importante. Deben considerarse el tamaño y la orientación del defecto que va a resultar de la extirpación, la piel disponible como región donante, la orientación del defecto, la disposición de las líneas de mínima tensión y la secuela creada por la reconstrucción.
2. Anestesia: mediante bloqueo troncular para la región facial o mediante infiltración local para pequeños defectos.
3. Extirpación de la lesión, o desbridamiento de la pérdida de sustancia.
4. Diseño y levantamiento del colgajo, que generalmente incluye el tejido subcutáneo, sin llegar a la fascia profunda.
5. Movilización hacia el defecto mediante los mecanismos de avance o rotación.
6. Cierre del área receptora y del área donante.
7. Considerar la inserción de un drenaje de tipo penrose.
8. Colocación de apósito o vendaje.
Evolución
La piel de un colgajo local mantiene el color y la textura, proporcionando el resultado más adecuado, hecho fundamental a tener en cuenta en la reconstrucción facial. La sensibilidad y la sudación desaparecen inmediatamente después de trasladar el colgajo y, generalmente, retornan al cabo de un tiempo variable, a partir de las 6 semanas. La sudación suele recuperarse al mismo tiempo que la sensibilidad termoalgésica.
La reconstrucción mediante colgajos locales proporciona resultados estables y duraderos, especialmente en áreas no sometidas a una excesiva tensión o presión. La región reconstruida se desarrollará proporcionalmente al grado de crecimiento corporal.
Complicaciones
- Errores de planteamiento y ejecución: colgajos insuficientes, plastias en direcciones incorrectas, secuela de zona donante.
- Necrosis cutánea.
- Hematoma (importancia de la evacuación precoz, mecanismos de lesión cutánea).
- Infección.
- Dehiscencia.
Correspondencia: Dr. J.M. Arribas.Berlín, 4, portal 2, 3.o B. Pozuelo de Alarcón. 28224 Madrid.
BIBLIOGRAFIA GENERAL
Arribas JM. Cirugía menor y procedimientos en medicina de familia. Jarpyo Editores, Madrid: 2000.
Atkinson LJ. Técnicas de quirófano (4. ed.). México: Nueva Editorial Interamericana, 1994.
Borges AF. Scar analysis and objectives of revision procedures. Clin Plast Surg 1977;4 223-37.
Clevens RA, Baker SR. Plastic and reconstructive surgery of the earlobe. Facial Plast Surg 1995;11:301-9.
Daniel RK, Kerrigan CL. Principles and physiology of skin flap surgery. En: McCarthy JG, editor. Plastic surgery. Philadelphia: WB Saunders, 1990;p.42-68.
Dudley H, Pories WJ. Rob & Smith's operative surgery: general principles, breast and extracranial endocrines. 4 ed. London: Butterworth Scientific, 1984.
Dunlavey E, Leshin B. The simple excision. Dermatol Clin 1998;16:49-64.
Fisher J, Gingrass MK. Basic principles of skin flaps. En: Georgiade GS, Riefkohl R, Scott Levin, editores. Plastic, maxillofacial and reconstructive surgery. 3rd ed. Baltimore: Williams & Wilkins, 1997;p.19-28.
Fuller JR. Instrumentación quirúrgica: principios y práctica. 1.a ed. Buenos Aires: Editorial Médica Panamericana, 1995.
Grabb WC. Técnicas fundamentales en cirugía plástica. En: Grabb WC, Smith JW, editores. Cirugía plástica. 3.ª ed. Barcelona: Salvat, 1984; p. 17-64.
Hammerschlang PE. Acquired earlobe deformities. Reconstruction of the auricle. En: Plastic Surgery of McEarthy. Philadelphia: Saunder 1990; p. 2141-2.
Hochberg J, Ardenghy M. Repair of incomplete cleft earlobe. Ann Plast Surg 1996;37:170-2.
Jackson IT. Colgajos locales en la reconstrucción de cabeza y cuello. Barcelona: Salvat, 1990.
Weber LA. The surgical tray. Dermatol Clin 1988;16:17-24.
Zuber TJ, Dewitt DE. Earlobe keloids. Am Fam Phys 1994;49:1835-41.
Material docente del Grupo de Trabajo de Cirugía Menor en Medicina de Familia:*
Cirugía Menor y Procedimientos en Medicina de Familia on line: curso de cirugía menor por Internet dentro del portal: http://www.medifusion.com. Madrid, 2001.
Curso Multimedia de simulación en Cirugía Menor SimCim2, en soporte CD-ROM desarrollado por Software de Medicina, http://www.softmed.com. Madrid, 1999.
Curso Básico de Cirugía Menor en Medicina de Familia. Grupo de Trabajo de Cirugía Menor en Medicina de Familia. Madrid, 1997.
Curso Avanzado de Cirugía Menor en Medicina de Familia. Grupo de Trabajo de Cirugía Menor en Medicina de Familia. Madrid, 1999.
Multitalleres Cirugía Menor. Arribas JM, et al. Grupo de Trabajo de Cirugía Menor en Medicina de Familia. Madrid, 2001