Estimar cuántos pacientes diabéticos tipo 2 deberían recibir tratamiento antiagregante, según las directrices de la Asociación Americana de Diabetes (ADA) en prevención primaria y secundaria.
DiseñoEstudio descriptivo transversal, basado en información de historias clínicas. Muestra aleatoria de 170 diabéticos tipo 2 atendidos en el año 2006, en un centro de salud urbano.
MedicionesEdad, sexo, antiagregación según ADA, antiagregante indicado, factores de riesgo cardiovascular, eventos cardiovasculares, parámetros clínicos.
ResultadosDe los sujetos analizados, 56,9% eran varones, con edad media de 67,8 años. El 71,2% de los pacientes estaban en prevención primaria. El 44,4% de los diabéticos estaban adecuadamente antiagregados, según la ADA. Entre los sujetos en prevención secundaria están adecuadamente antiagregados el 90,9%, mientras que solamente lo están el 25,7% de los de prevención primaria, lo que es significativo. Cuando se antiagrega, el ácido acetilsalicílico (AAS) es el fármaco más usado.
ConclusionesUna gran proporción de diabéticos en prevención primaria no está adecuadamente antiagregada, según la ADA. Sin embargo existe una correcta antiagregación en los pacientes de prevención secundaria. El beneficio del AAS en la reducción de eventos cardiovasculares está correctamente documentado en pacientes con enfermedad cardiovascular. En cambio, el papel de la antiagregación en diabéticos de prevención primaria es poco conciso y objeto de discusión. Desde 2006 a 2011, la ADA ha modificado el grado de recomendación de antiagregación en prevención primaria, disminuyendo el porcentaje de pacientes susceptibles de recibir tratamiento antiagregante con AAS a medida que aumenta el cálculo del riesgo cardiovascular necesario para la indicación.
To estimate how many type 2 diabetic patients receive antiplatelet therapy according to the American Diabetes Association (ADA) guidelines on primary and secondary prevention.
DesignA descriptive, cross-sectional study based on information in medical records. A random sample of 170 type 2 diabetics seen in an urban Health Centre was studied.
MeasurementsThe data collected including, age, sex, antiplatelet therapy according to the ADA, antiplatelet therapy indicated, cardiovascular risk factors, cardiovascular disease, and other clinical parameters.
ResultsOf the subjects analysed, 56.9% were males, and the mean age was 67.8 years. The majority of patients (71.2%) were on primary prevention, and 44.4% of the diabetics were receiving adequate antiplatelet therapy according to the ADA. Among the subjects on secondary prevention, 90.9% received adequate antiplatelet therapy, while only 25.7% of those on primary prevention received it, which was significant. The most used antiplatelet drug was acetylsalicylic acid (ASA).
ConclusionsA large proportion of diabetes on primary prevention does not receive adequate antiplatelet therapy, according to the ADA. However, patients on secondary prevention receive sufficient antiplatelet treatment. The benefits of ASA in reducing cardiovascular disease are well documented in patients with cardiovascular disease. On the other hand, the role of antiplatelet therapy in diabetics on primary prevention is not clear and is the subject of discussion. From 2006 to 2011, the ADA has modified the recommendation level of primary prevention antiplatelet therapy, thus decreasing the percentage of patients that may be given antiplatelet therapy with ASA, to the extent that it increases the cardiovascular risk calculation required for its indication.
La diabetes mellitus (DM), con una prevalencia en nuestro país de entre el 6-10% crecerá imparablemente en las próximas décadas1, teniendo una gran repercusión sociosanitaria y una alta morbimortalidad2. El riesgo cardiovascular (RCV) en pacientes con DM es superior al de la población general; de hecho la ATP III (Adult Treatment Panel III Guidelines of the National Cholesterol Education Program) los equipara a sujetos en prevención secundaria3, y la presencia de otros factores de riesgo vascular (FRV) contribuye al proceso acelerado aterosclerótico y a su peor pronóstico4,5. Posteriormente se ha demostrado que los diabéticos sin antecedentes de IAM tienen un riesgo inferior de presentar un evento coronario, frente a los pacientes no diabéticos con antecedentes de IAM.
Varias son las intervenciones que han demostrado eficacia en la reducción de eventos vasculares (EV) futuros en los diabéticos. Entre ellas destaca la antiagregación6. Aunque diversos metaanálisis analizan el empleo de ácido acetilsalicílico (AAS) en diabéticos con fines de prevención vascular, existen importantes controversias acerca de la magnitud del efecto preventivo en este colectivo de pacientes, no quedando duda, sin embargo, del beneficio en prevención secundaria7–9.
La Asociación Americana de Diabetes (ADA) publicó en 1997 las primeras recomendaciones para el uso de AAS como prevención primaria y secundaria en pacientes diabéticos con elevado RCV6,10, recomendaciones que han repetido posteriormente otras sociedades científicas11,12. La ADA, en sus recomendaciones para el año 2006, avalaba la utilización de dosis bajas de AAS (75-162mg/día) en prevención secundaria en todos los pacientes diabéticos, y también como prevención primaria en pacientes diabéticos mayores de 40 años o con factor de riesgo cardiovascular. En sus recomendaciones del 2011, la ADA indica el uso de AAS para la prevención primaria en diabéticos sin antecedentes de enfermedad vascular con riesgo cardiovascular a 10 años superior al 10%28, con un grado de recomendación C. A pesar de las recomendaciones efectuadas, parece que este fármaco es poco empleado en la población diabética, lo cual está avalado por estudios poblacionales12,13.En España existen pocos estudios que hayan cuantificado esta infrautilización, destacando uno efectuado en población catalana diabética14.
A la vista de estos resultados, nos hemos planteado como hipótesis de nuestra investigación la existencia de una probable inadecuación de la antiagregación plaquetaria en pacientes diabéticos de nuestro centro de salud, comparando las tasas de antiagregación en prevención primaria y secundaria, con el objeto de analizar las características de los pacientes, que podrían conducir a la infrautilización de esta medida terapéutica.
Material y métodosSe realizó un estudio epidemiológico descriptivo de corte transversal, basado en información registrada de historias clínicas, en un centro urbano de atención primaria del Área 2 de Madrid.
El listado inicial de diabéticos tipo 2 atendidos en el año 2006 registrado por 4 profesionales de un equipo de atención primaria, en un centro de salud urbano del Área 2 de Madrid fue de 341 sujetos. De ellos, se seleccionaron 170 pacientes diabéticos, obtenidos por muestreo aleatorio.
Entre los criterios de exclusión destacamos: pacientes diagnosticados de otros tipos de diabetes, en tratamiento con anticoagulantes o con criterios de contraindicación de antiagregación, en situación terminal, no controlados en Sistema Público de Salud, ausencia de control del episodio durante el último año, y por último, diabéticos tipo 2 menores de 40 años sin factores de riesgo ni EV.
El análisis estadístico se realizó mediante tablas de contingencia resueltas por chi cuadrado. Para variables cuantitativas continuas, se utilizó la prueba de t de student para datos no apareados. Los análisis estadísticos se realizaron con la ayuda del programa SPSS versión 16 (SPSS Inc, Chicago, Illinois) en la Unidad de Apoyo a la Investigación Clínica y en Ensayos Clínicos (CAIBER) de la Agencia Laín Entralgo, en la Comunidad de Madrid. Se calcularon los intervalos de confianza del 95% (IC95%) de los objetivos principales del estudio. Todos los datos se obtuvieron del sistema de información de atención primaria (OMI), en tablas de datos anónimas salvaguardando en todo momento la confidencialidad de los mismos.
ResultadosSe analizaron finalmente 153 pacientes de la muestra seleccionada debido a 17 pérdidas, por no estar registrados en sus historias datos imprescindibles para el estudio.
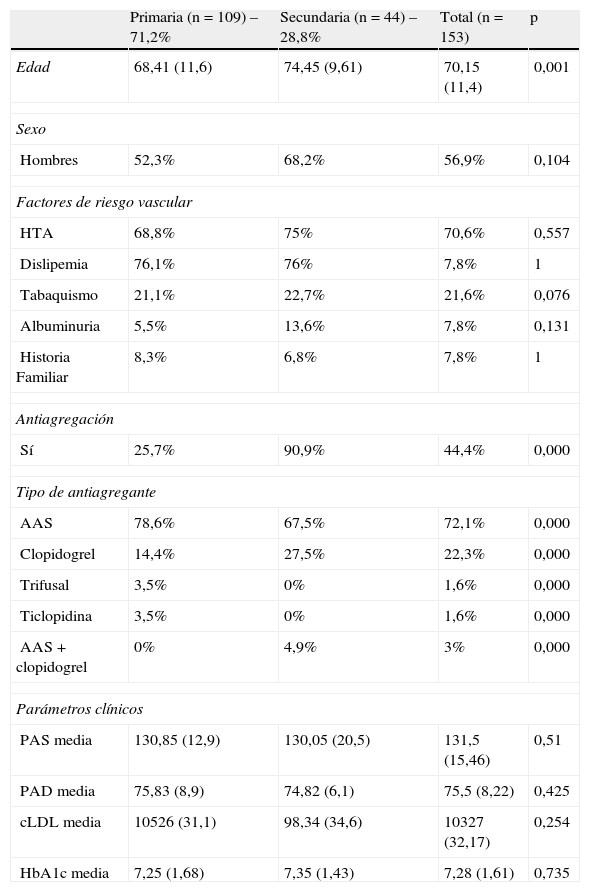
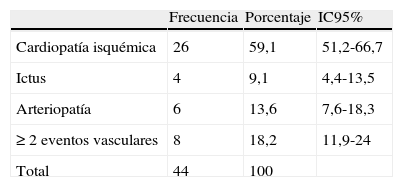
Del total de los pacientes diabéticos analizados, el 56,9% (IC95%: 49,1-64,8) eran varones, con una edad media de 67,8 años y de 73,2 años en las mujeres. Las características de la serie estudiada según el tipo de prevención cardiovascular (CV) se reflejan en la tabla 1. De los 153 pacientes diabéticos tipo 2 estudiados, el 71,2% (IC95%: 63,8-78,1) no tenían enfermedad vascular, mientras que el 28,8%(IC95%: 20,8-35,1) presentaban EV previos. El porcentaje de cada EV queda reflejado en la tabla 2.
Características de los pacientes en función del tipo de prevención vascular
| Primaria (n=109) – 71,2% | Secundaria (n=44) – 28,8% | Total (n=153) | p | |
| Edad | 68,41 (11,6) | 74,45 (9,61) | 70,15 (11,4) | 0,001 |
| Sexo | ||||
| Hombres | 52,3% | 68,2% | 56,9% | 0,104 |
| Factores de riesgo vascular | ||||
| HTA | 68,8% | 75% | 70,6% | 0,557 |
| Dislipemia | 76,1% | 76% | 7,8% | 1 |
| Tabaquismo | 21,1% | 22,7% | 21,6% | 0,076 |
| Albuminuria | 5,5% | 13,6% | 7,8% | 0,131 |
| Historia Familiar | 8,3% | 6,8% | 7,8% | 1 |
| Antiagregación | ||||
| Sí | 25,7% | 90,9% | 44,4% | 0,000 |
| Tipo de antiagregante | ||||
| AAS | 78,6% | 67,5% | 72,1% | 0,000 |
| Clopidogrel | 14,4% | 27,5% | 22,3% | 0,000 |
| Trifusal | 3,5% | 0% | 1,6% | 0,000 |
| Ticlopidina | 3,5% | 0% | 1,6% | 0,000 |
| AAS + clopidogrel | 0% | 4,9% | 3% | 0,000 |
| Parámetros clínicos | ||||
| PAS media | 130,85 (12,9) | 130,05 (20,5) | 131,5 (15,46) | 0,51 |
| PAD media | 75,83 (8,9) | 74,82 (6,1) | 75,5 (8,22) | 0,425 |
| cLDL media | 10526 (31,1) | 98,34 (34,6) | 10327 (32,17) | 0,254 |
| HbA1c media | 7,25 (1,68) | 7,35 (1,43) | 7,28 (1,61) | 0,735 |
AAS: ácido acetilsalicílico; cLDL: colesterol ligado a lipoproteínas de baja densidad; HbA1c: hemoglobina glucosilada; HTA: hipertensión arterial; PAD: presión arterial diastólica; PAS: presión arterial sistólica.
Entre paréntesis, la desviación estándar.
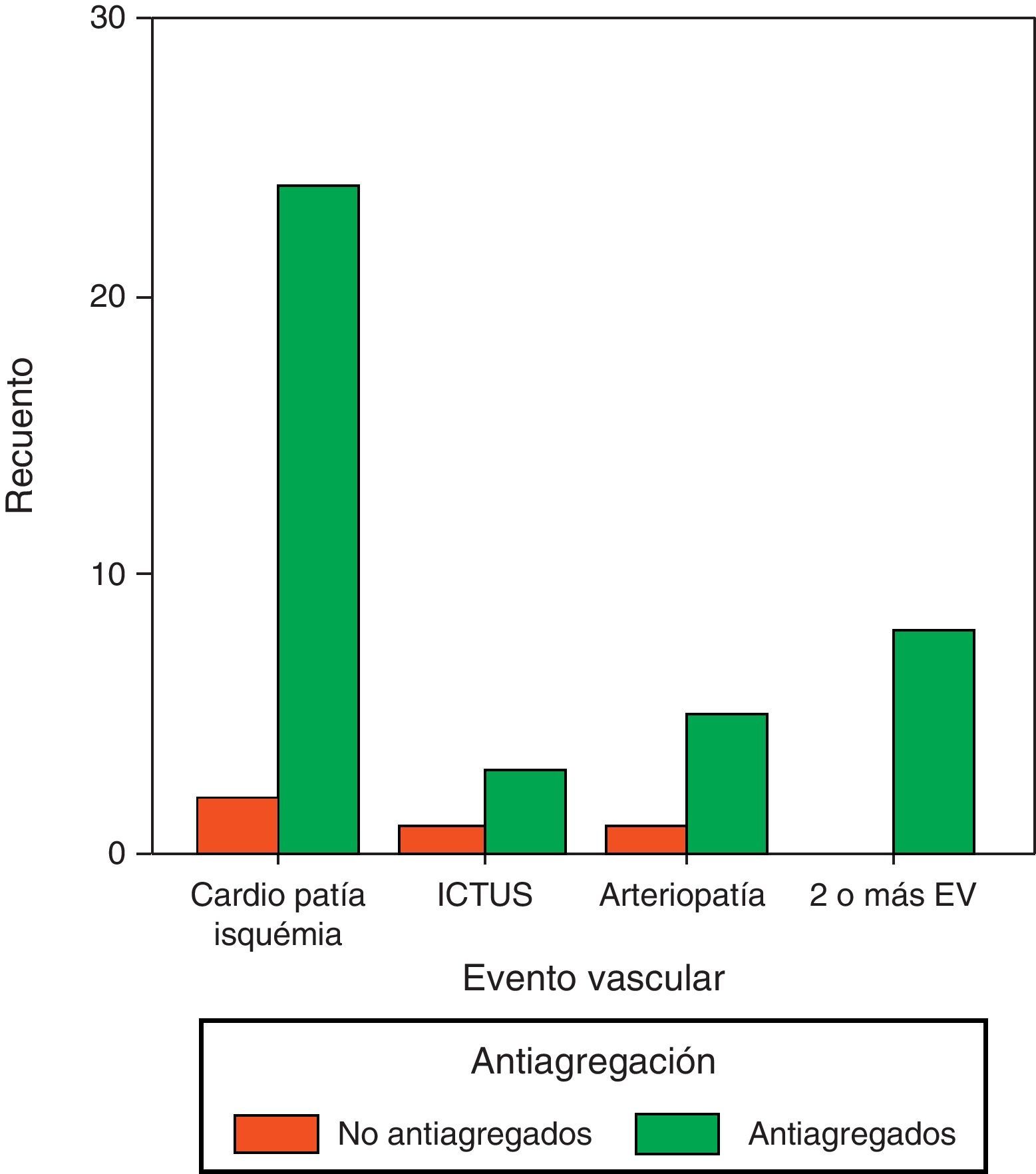
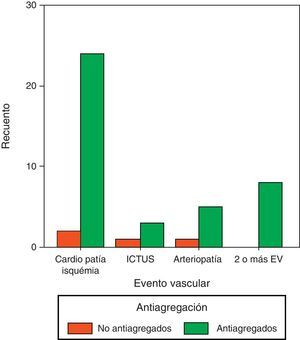
Solamente el 44,4% (IC95%: 36,1-51,8) de los pacientes diabéticos seleccionados estaban adecuadamente antiagregados, según las recomendaciones de la ADA. Entre los que tienen antecedentes de EV, están bien antiagregados el 90,9% (IC95%: 85,2-94,7), mientras que solamente lo están 25,7% (IC95%: 18,1-31,8) de los diabéticos en prevención primaria, encontrando diferencias significativas.
En la figura 1 se muestra la antiagregación de los diabéticos en función del EV sufrido.
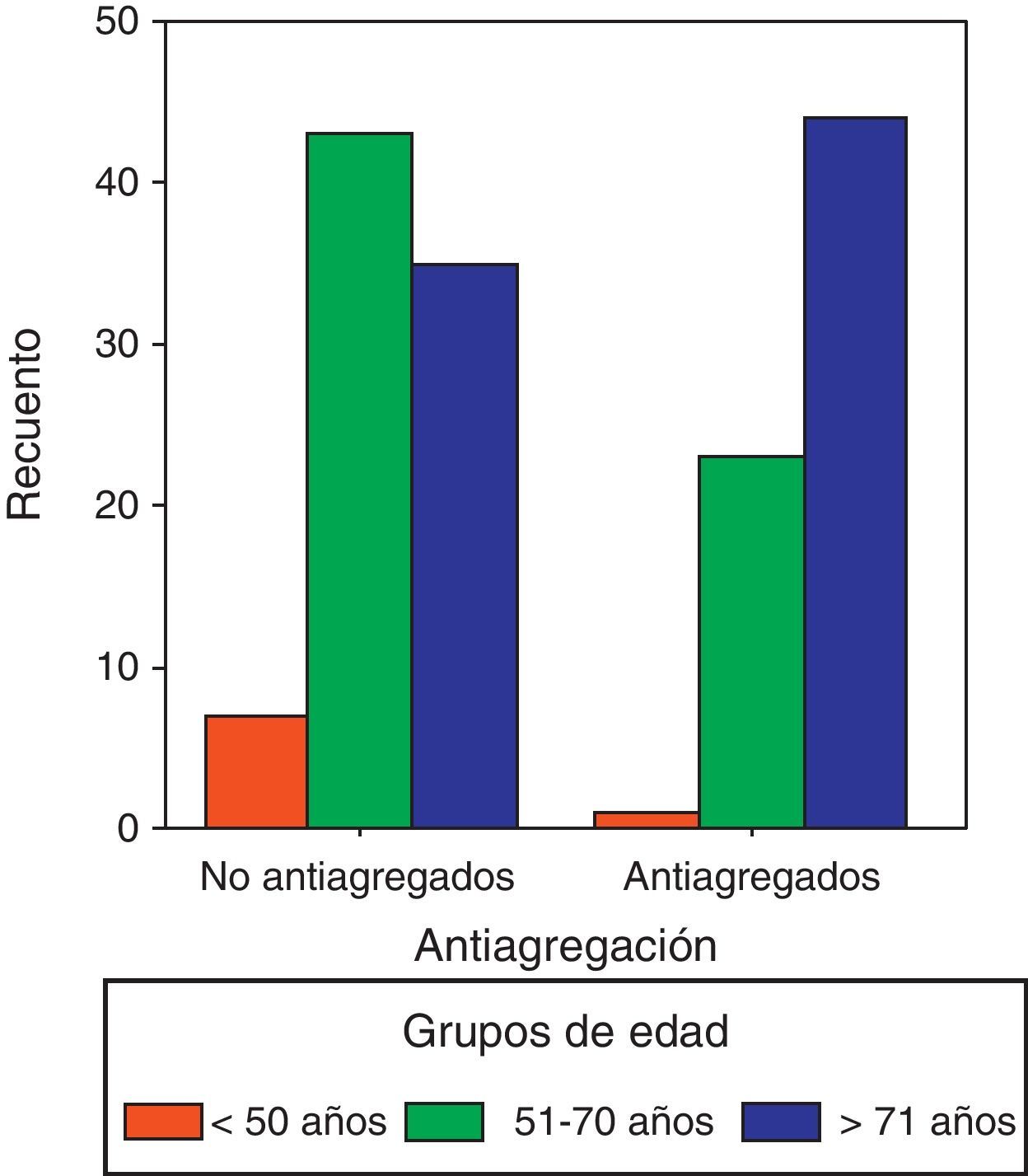
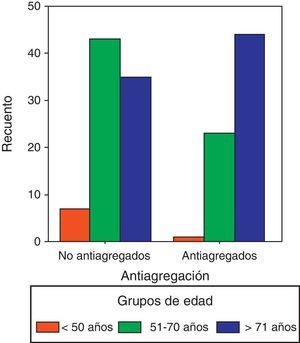
Los pacientes no antiagregados son los que tienen un promedio de edad menor (X=67,75 años). En la figura 2 se muestra la distribución de los grupos edad en función de la antiagregación.
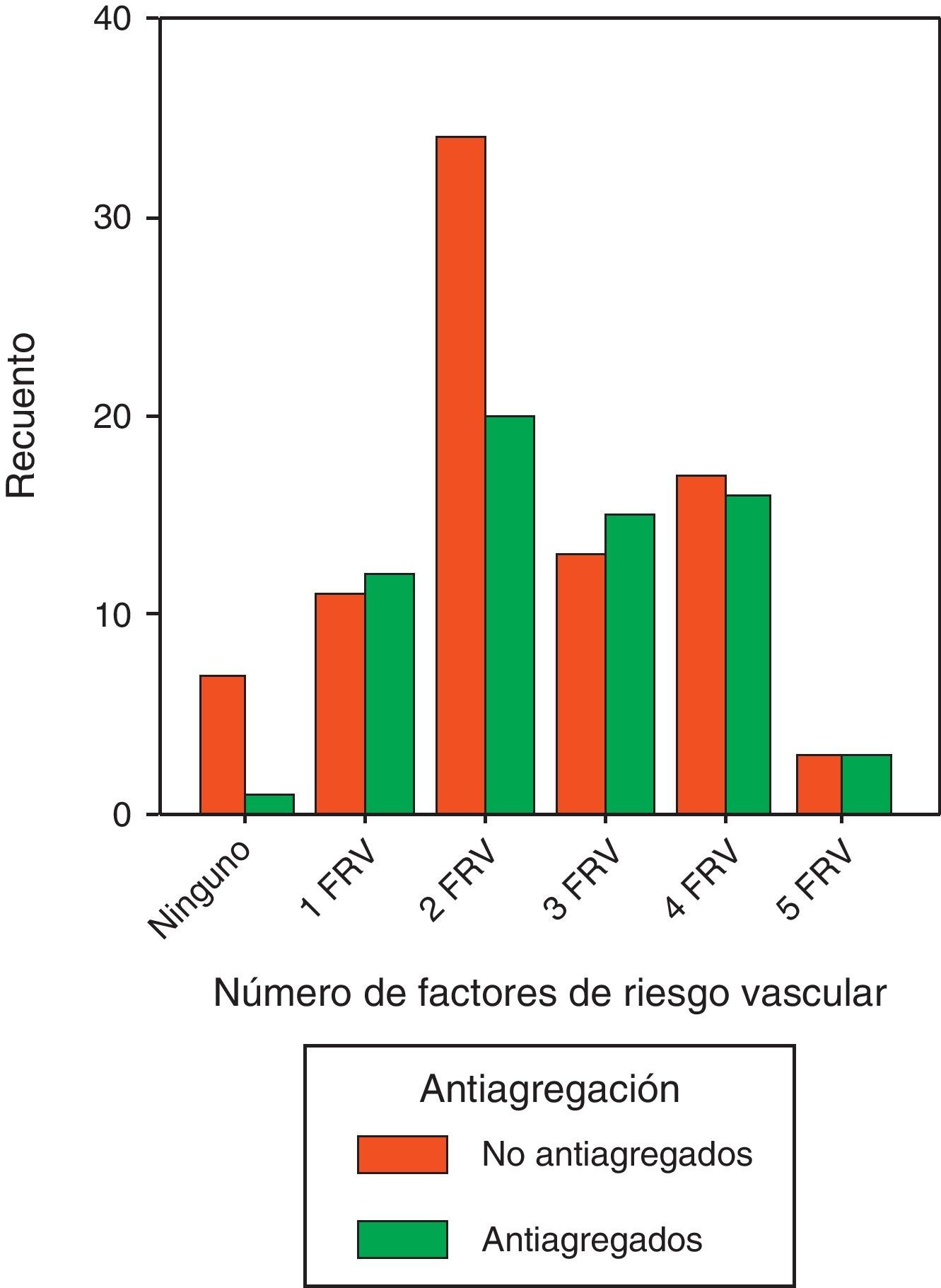
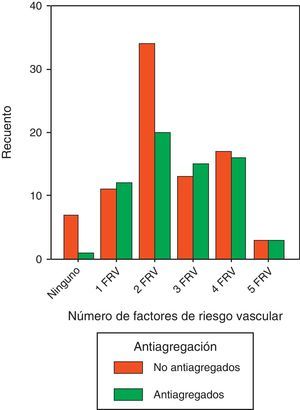
Los pacientes diabéticos con 5 FRV están antiagregados de forma adecuada en un 50% (p=0,273) (fig. 3).
Valorando cada FRV por separado observamos que la mitad de los pacientes diabéticos hipertensos no están antiagregados, obteniendo un resultado significativo. (p=0,034). Tampoco están antiagregados el 54,3% de los dislipémicos, el 54,5% de los fumadores, el 25% de los que presentan microalbuminuria y, por último, el 41,7% de aquellos con historia familiar de ECV en edad precoz. En la tabla 3 exponemos las características generales de los pacientes diabéticos según estén o no antiagregados.
Características generales de los pacientes en función de estar antiagregados o no
| Antiagregación n=68 | No antiagregación n=85 | Total n=153 | p | |
| Edad | 73,15 (9,58) | 67,75 (12,15) | 70,15 (11,37) | 0,003 |
| Sexo | ||||
| Hombres | 63,2% | 51,8% | 56,9% | 0,189 |
| Factores de riesgo vascular | ||||
| HTA | 79,4% | 63,5% | 70,6% | 0,03 |
| Dislipemia | 77,9% | 74,1% | 75,8% | 0,704 |
| Tabaquismo | 22,1% | 21,2% | 21,6% | 0,275 |
| Albuminuria | 13,2% | 3,5% | 7,8% | 0,084 |
| Historia familiar | 10,3% | 5,9% | 7,8% | 0,084 |
| Parámetros clínicos | ||||
| PAS media | 131,06 (18,7) | 131,84 (12,4) | 131,5 (15,5) | 0,77 |
| PAD media | 75,28 (7,97) | 75,74 (8,46) | 75,54 (8,22) | 0,730 |
| cLDL media | 97,09 (33,5) | 108,21 (30,3) | 103,27 (32,17) | 0,035 |
| HbA1c media | 7,21 (1,46) | 7,34 (1,73) | 7,28 (1,61) | 0,602 |
cLDL: colesterol ligado a lipoproteínas de baja densidad; HbA1c: hemoglobina glucosilada; HTA: hipertensión arterial; PAD: presión arterial diastólica; PAS: presión arterial sistólica.
Entre paréntesis, la desviación estándar.
Del total de la muestra, el 15% tenía, además de la diabetes, un único FRV. El 35,3% presentaba 2; 18,3% tenía 3; 21,6% tenía 4; y, por último, el 3,9% presentaba los 5 FRV analizados. Únicamente un 5,2% presentaba la DM como único FRV.
DiscusiónEn la muestra analizada destaca una mayor prevalencia de hombres, con una edad media menor que las mujeres y un mayor porcentaje en prevención primaria, siendo estos los de menor edad.
El FRV más frecuente es la dislipemia, seguida de la HTA. En otros artículos analizados, la aparición de HTA es muy superior a la del resto de los FRV15,16, al contrario que en nuestro estudio. Existe un escaso porcentaje de pacientes que presentan historia familiar de enfermedad coronaria, lo que atribuimos a la recogida irregular de este dato en las historias. Los sujetos incluidos presentan de media 2 FRV, lo que unido a la DM, les confiere alto riesgo vascular. El EV más frecuente entre los diabéticos estudiados es la cardiopatía isquémica, seguida de la arteriopatía periférica.
Cuando se emplea tratamiento antiagregante, el AAS es el fármaco más usado.
Los resultados de este estudio muestran que existe una inadecuación a las recomendaciones de la ADA4,5,12 especialmente en la antiagregación en prevención primaria, resultados similares a los de otros estudios15–19 realizados en España. Cabe destacar el de Esmatjest et al.14, efectuado en población diabética de un centro de salud de Cataluña, donde encontramos porcentajes de antiagregación en prevención primaria aún más bajos que los obtenidos por nosotros, en torno al 14%. En un estudio realizado en diabéticos atendidos en una consulta de endocrinología de Toledo19, se ha obtenido un porcentaje de antiagregación del 38%, superior a lo descrito hasta ahora en la población española (en torno al 20-25%), aunque claramente bajo comparado con los porcentajes de antiagregación en prevención secundaria.
En nuestro estudio encontramos un 90,9% de sujetos antiagregados en prevención secundaria, similar a lo descrito en otros estudios españoles15,16,19, así como en pacientes del UKPDS20.
Esta paradoja de la utilización elevada de AAS en prevención secundaria y no en primaria puede ser debida a la controversia existente respecto a antiagregar a diabéticos sin EV previo, donde su utilidad presenta menor evidencia científica, frente a la eficacia claramente demostrada en prevención secundaria7,21.
Varios metaanálisis7,22, que analizan los resultados de los estudios más relevantes sobre prevención cardiovascular primaria y AAS, han demostrado que la antiagregación consigue una disminución significativa del riesgo de EV en diabéticos23,24, aunque los resultados no son concluyentes ni homogéneos. Esto podría explicar que, a pesar de la evidencia científica existente, observemos en prevención primaria un empleo de antiagregantes tan escaso (25,7% en nuestro estudio y similar al resto de los que hemos comparado15,16,19,25-27 e incluso más bajos14,18).
Ante la escasa y no concluyente bibliografía al respecto para generalizar ampliamente el uso de AAS, se deberían realizar estudios exhaustivos a gran escala que demostraran los beneficios de la antiagregación en prevención primaria de diabéticos de nuestro medio, clarificando de esta manera las recomendaciones expuestas por la ADA y otras guías de práctica clínica, y si pudiera ser adecuando las recomendaciones a la realidad de nuestro entorno, una población española con un índice de riesgo vascular bajo en comparación con poblaciones anglosajonas.
Desde 2006 a 2011 el porcentaje de pacientes diabéticos con antecedentes de enfermedad cardiovascular que reciben tratamiento antiagregante, según las recomendaciones de la ADA28, como estrategia de prevención secundaria no ha cambiado y es similar al 100%, con un nivel de evidencia A.
Sin embargo, en prevención primaria la ADA28 ha modificado el grado de recomendación, disminuyendo el porcentaje de pacientes susceptibles de recibir antiagreción con AAS a medida que aumenta el cálculo del RCV necesario para la indicación, lo que hace discutible la indicación de antiagregación en esta población. El uso de AAS para la prevención primaria es razonable (con un nivel de evidencia C) para los adultos con DM y sin antecedentes de enfermedad vascular que se encuentran en mayor riesgo de enfermedad cardiovascular (RCV a 10 años >10%) y que no tienen mayor riesgo de hemorragia. Los adultos diabéticos con mayor RCV incluyen la mayoría de los hombres mayores de 50 años y mujeres mayores de 60 años que tienen uno o más de los siguientes factores adicionales de riesgo: tabaco, HTA, dislipemia, antecedentes familiares de ECV prematuros y albuminuria.El AAS no debería ser recomendado para la prevención de ECV en adultos con diabetes y bajo RCV (hombres menores de 50 años y mujeres menores de 60 años sin factores adicionales importantes de RCV o con riesgo a 10 años<5%), ya que los posibles efectos adversos de una hemorragia podrían contrarrestar los beneficios potenciales.
Entre las limitaciones de nuestro estudio destacamos: tipo de diseño, escasez de fiabilidad del registro de algunos FRV y disminución de la validez externa del estudio por estar referido a un único centro asistencial.
RESPONSABILIDADES ÉTICASProtección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informado. Los autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.