La agonía significa que está muy próximo ese acontecimiento inevitable y doloroso para todos que es la muerte, lo que la convierte en una de las fases más delicadas de todo el proceso de la enfermedad neoplásica1. A pesar de los avances en el tratamiento del cáncer, cerca de un 50% de los pacientes fallece de su enfermedad. La agonía se ha definido como el estado de dolor, lucha y sufrimiento que padecen las personas antes de morir de aquellas enfermedades en que la vida se extingue gradualmente2. Abarca los últimos 2-3 días en la vida de un enfermo, aunque a veces este período es más largo. La muerte llega en forma de deterioro progresivo de las funciones físicas, biológicas, emocionales y de la relación con el entorno. No es posible predecir de forma exacta la hora en que va a ocurrir el fallecimiento de un paciente, pero sí podemos, y debemos, anticiparnos a los síntomas. En el proceso de morir se debe considerar a la familia, el entorno físico del morir, los aspectos espirituales y otros factores que deben analizarse de forma integral dado que intervienen de manera activa y decisiva en la calidad percibida por el paciente en sus últimos días. Garantizar una buena atención médica, psicológica y social al paciente y su familia en la fase final de la vida repercute en el bienestar del enfermo y de la sociedad3.
Cuidados en la agonía
El enfermo con cáncer se acerca al final de la vida después de un continuo y progresivo deterioro físico consecuencia de la evolución de la enfermedad, que afecta a nuevos órganos y empeora funciones ya afectadas. El paciente puede presentar una disminución progresiva del nivel de conciencia con desconexión del medio, pero en otras ocasiones puede mantener la conciencia hasta el final y, si el sufrimiento físico está controlado, tomar decisiones y prepararse para el final de forma serena. Con menos frecuencia la muerte se presenta de forma brusca, a consecuencia de una complicación aguda de la enfermedad, por ejemplo, tras una hemorragia masiva. Esta forma, aunque evita a la familia el sufrimiento ligado a la fase de agonía, puede ser una situación impactante si no la hemos previsto e informado de ella antes.
«Diagnosticar la agonía» es esencial para poder plantear objetivos adecuados en los últimos días de vida4. Sin embargo, esto no siempre es fácil porque en ocasiones todavía hay una esperanza en la mejoría del paciente y se sigue intentando tratamientos activos5.
Los síntomas más frecuentes en los últimos 3 días de vida son: somnolencia y confusión (55%), estertores y respiración ruidosa (45%), inquietud y agitación (43%), dolor (26%) y disnea (25%)6. Los signos que pueden ayudarnos a reconocer la fase de agonía se presentan en la tabla 14,7.
Los familiares, ante la difícil situación a que se enfrentan, pueden presentar un importante estrés psicoemocional por la cercanía de la pérdida, demandar atención, solicitar el ingreso ante el miedo de la muerte en casa e incluso reivindicar acciones terapéuticas poco realistas por estrés emocional o desconocimiento de la situación8.
Normas generales de los cuidados en la agonía
Una vez que el paciente entra en la fase agónica, debemos redefinir nuestros objetivos. El más importante a partir de este momento será la comodidad del paciente. En la tabla 2 se muestran los pasos que debemos iniciar9.
Cuidados básicos en la agonía
Los cuidados básicos en la agonía, que se presentan en la tabla 310-12, son esenciales para el bienestar del paciente, deben adaptarse a su situación y realizarse con mucha delicadeza4,8.
Tratamiento de los síntomas
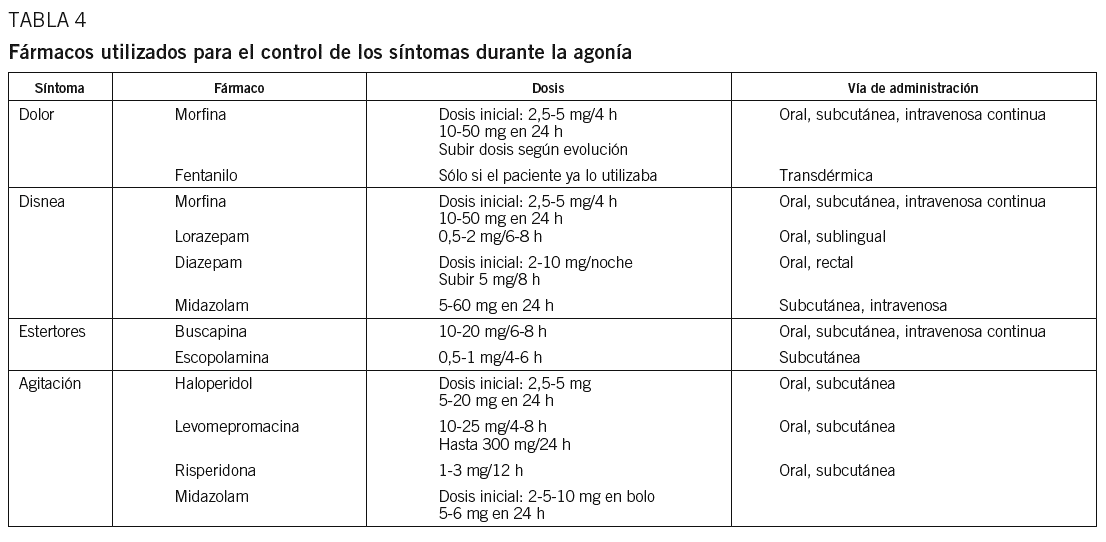
En los últimos días de vida pueden surgir nuevos síntomas o empeorar los previos, por lo que el equipo sanitario debe hacer valoraciones frecuentes de la situación del paciente y la familia, y adaptar el tratamiento a la situación. En la tabla 4 se muestran los fármacos y dosis utilizadas para el control de síntomas durante la agonía.
Dolor. La mayoría de los pacientes terminales reciben tratamiento con opioides mayores por vía oral o transdérmica. Generalmente el dolor no suele ser un problema si antes ha estado bien controlado. En estos casos debe mantenerse la analgesia y únicamente pasar de la vía oral a la subcutánea en dosis equivalentes a medida que el paciente deja de deglutir, o bien mantener la vía transdérmica13.
Aunque el paciente esté en coma, no deben retirarse de forma brusca los opioides, porque puede producirse un síndrome de abstinencia. Si es preciso, se pueden disminuir progresivamente o aumentar el intervalo entre dosis.
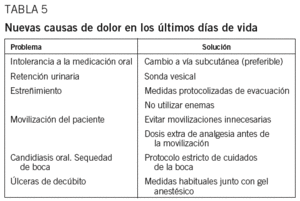
En los pacientes en quienes el dolor aumenta o aparece de nuevo, si no reciben opioides potentes deben pautarse, y si los estaban tomando se debe subir la dosis un 30-50%4. En estos casos siempre se debe considerar nuevas causas de dolor que puedan aparecer en los últimos días de vida (tabla 5). De hecho, algunos autores refieren que hasta el 50% de los pacientes presentan un nuevo dolor en los últimos 2 días14.
En los pacientes en tratamiento con antiinflamatorios no esteroideos por dolor óseo, si es posible éstos deben mantenerse por vía parenteral o subcutánea para evitar el mal control del dolor4.
Hay pacientes que se quejan de dolor con la movilización o simplemente al tocarlos, incluso estando inconscientes. La movilización pasiva de las articulaciones en los días previos a la agonía puede evitar este dolor. Los sonidos o quejidos que en ocasiones emite el paciente no significan que tenga dolor, lo cual debe explicarse a la familia, pero, dado que la comunicación con el paciente es muy limitada, debemos actuar siempre otorgando el beneficio de la duda, indicando dosis adicionales de analgesia cuando la familia tenga la impresión de sufrimiento o se acompañen de gesto continuo de dolor.
Disnea. Se trata de un síntoma frecuente en las últimas horas de vida y genera gran angustia en el paciente y su familia4,15. El objetivo es aliviar la sensación de disnea y ansiedad. El tratamiento de elección es la morfina. Se debe individualizar la dosis. Si el paciente no la tomaba previamente, la disnea debe tratarse con dosis bajas (30 mg/24 h por vía subcutánea). Las dosis de inicio serán inferiores en ancianos y pacientes con insuficiencia renal. Si el paciente recibía tratamiento con morfina, se debe subir la dosis en un 30-50%. Debe utilizarse preferiblemente la vía subcutánea. Al principio la dosis puede utilizarse sólo a demanda, dejándola pautada en caso de que la disnea progrese. Si la disnea se acompaña de ansiedad, pueden emplearse ansiolíticos como el lorazepam o el diazepam. Si no puede utilizarse la vía oral, se recurrirá al midazolam por vía subcutánea. Debemos dejar dosis adicionales de morfina y midazolam para las crisis de disnea.
La utilización de morfina nebulizada es bastante controvertida, ya que puede producir broncospasmo16. Actualmente está en estudio el uso del fentanilo inhalado17.
El oxígeno puede ser útil en el paciente agónico, ya que disminuye la ansiedad, pero es discutible su eficacia para disminuir la disnea en pacientes terminales sin hipoxemia18. En ocasiones, si el paciente está inquieto, puede intentar quitarse continuamente el oxígeno, por lo que debe retirarse para así evitar que la familia se angustie intentando mantener una medida que incomoda al enfermo19.
Medidas alternativas que pueden resultar útiles para el alivio de la disnea pueden ser no dejar solo al paciente, ayudarle a relajarse con palabras o ejercicios respiratorios, abrir la ventana, abanicarlo suavemente o colocarlo en una posición que le resulte cómoda4.
Estertores. Los estertores son el ruido que produce el paso del aire a través de las mucosidades que se acumulan en la laringe, la tráquea y los bronquios gruesos debido a la debilidad del enfermo para expulsarlas. Este síntoma aparece en el 43-92% de los enfermos agónicos20. Suelen ser un claro indicador de que el paciente se está muriendo y aparecen entre 16 y 57 h antes del fallecimiento18. Es un síntoma angustioso para la familia, ya que piensan que el enfermo se está ahogando, por lo que es importante explicarles que, cuando aparecen, el enfermo suele estar inconsciente y no le producen dificultad respiratoria.
El tratamiento se dirige a secar las secreciones21,22. Para ser eficaz se debe instaurar de forma precoz, cuando el paciente está entrando en la fase de agonía. Se puede empezar con butilbromuro de hioscina de forma preventiva y pasar a hidrobromuro de hioscina en caso de que aumenten o interese mayor sedación del paciente.
Como medidas generales se puede colocar al paciente en decúbito lateral con el cabecero de la cama incorporado. Los líquidos pueden contribuir a aumentar las secreciones, por lo que la hidratación se debe interrumpir o reducir a 500 ml en 24 h. La aspiración no está indicada, ya que es traumática y poco efectiva, y se empleará sólo cuando el enfermo esté inconsciente, las secreciones estén en la orofaringe y para tranquilizar a la familia.
Delirium o agitación terminal. Puede estar presente en más del 80% de los pacientes en fase de agonía15. Puede producirse por progresión neoplásica cerebral, síndrome paraneoplásico, trastornos hidroelectrolíticos o metabólicos, o por toxicidad farmacológica (opioides, glucocorticoides), y puede empeorar por una retención aguda de orina, fecaloma, dolor mal controlado, inmovilidad o ansiedad4,15.
En el delirium hiperactivo el paciente está agitado, inquieto, levanta y mueve continuamente los miembros, intenta quitarse la ropa y puede tener alucinaciones. Este cuadro empeora por la noche, lo que dificulta tanto su descanso como el de la familia. En ocasiones el enfermo habla, emite sonidos ininteligibles o un quejido constante, lo que hace pensar a la familia que tiene dolor. En esta situación, subir las dosis de opioides puede empeorar el delirium por neurotoxicidad en pacientes mal hidratados. En el delirium hipoactivo el paciente está muy somnoliento y es incapaz de mantener la atención. Pueden ser frecuentes las oscilaciones de un estado a otro durante el día23.
No todos los delirium son terminales, ya que pueden aparecer en otros momentos de la evolución del enfermo con cáncer avanzado, desencadenados por una causa reversible hasta en un 50% de los pacientes. La angustia que produce en la familia el delirium hiperactivo puede llevar al médico a realizar una sedación temprana, si no se descarta antes causas potencialmente tratables4. Se debe prevenir evitando medicamentos innecesarios, diagnosticarlo de manera precoz y tratar los posibles factores etiológicos reversibles descritos previamente.
Es importante explicar bien a la familia qué está sucediendo para evitar que con su actitud inquiete más al paciente. El delirium terminal se produce por el mal funcionamiento cerebral y no indica necesariamente malestar o sufrimiento. El entorno debe estar tranquilo, con pocos acompañantes y luz tenue. En la fase final la familia no debe contradecir al paciente ni intentar orientarlo, como se recomienda en fases previas. Deben evitarse las medidas de restricción física en la fase de agonía24.
Para su tratamiento retiraremos los fármacos innecesarios y procederemos a la ajustada rehidratación del paciente. Debemos prestar especial atención al opioide en uso, la dosis y vía de administración, y se valorará cuidadosamente cualquier decisión de disminución de dosis.
El manejo farmacológico del delirium está indicado en los pacientes que se hallan agitados o tienen alucinaciones desagradables y no es necesario en pacientes con delirium hipoactivo. El haloperidol es el fármaco de elección, excepto en el caso de la abstinencia alcohólica, en que están indicadas las benzodiacepinas. Este neuroléptico tiene la ventaja de poder administrarse por vía subcutánea y ser poco sedante. Si el haloperidol aislado no puede controlar los síntomas del delirium, podemos recurrir a un neuroléptico con acción sedante como la levomepromazina, que puede utilizarse por vía subcutánea. Los nuevos neurolépticos (risperidona y olanzapina) tienen menos riesgo de producir cuadros extrapiramidales y discinesia tardía, y pueden utilizarse en pacientes con delirium, aunque no hay demasiados estudios al respecto. Dado que sólo pueden administrarse por vía oral, se emplean poco en la fase de agonía.
A pesar de estas medidas, entre un 10 y un 20% de los pacientes con delirium requieren sedación para controlar los síntomas4.
Hemorragia masiva. Aunque poco frecuente, es una situación muy impactante para el enfermo y la familia, sobre todo si no hemos avisado antes de esta posibilidad en los pacientes de riesgo. Los puntos más frecuentes de hemorragia masiva son la arteria carótida externa y las venas intratorácicas15. En la mayoría de los casos obliga a la sedación inmediata, dado que la muerte llega en pocos minutos. Es conveniente disponer de paños verdes para disminuir el impacto del color rojo de la sangre. La muerte por hemorragia no es dolorosa, y si el paciente está inconsciente no se dará cuenta.
Estridor agudo. Puede generarse por el estadio final de progresión de un tumor traqueal o por hemorragia intratumoral del mismo. Obliga a menudo a la sedación inmediata por el enorme impacto que causa en el paciente y la familia.
Mioclonías. Pueden ser frecuentes en el paciente en fase de agonía, aunque éste no suele ser consciente de ellas. Generalmente son un signo precoz de neurotoxicidad opioide, que puede mejorar con su rotación. Otras posibles causas incluyen el uso de fármacos con efectos secundarios extrapiramidales (metoclopramida y neurolépticos), la retirada de benzodiacepinas o anticonvulsionantes, y la insuficiencia hepática, renal y respiratoria. Actualmente se están realizando estudios para valorar la eficacia en el control de las mioclonías con benzodiacepinas, gabapentina, dantroleno y baclofeno18. Debe explicarse a la familia la causa, para evitar la angustia, y revisar el tratamiento. Si no hay causa tratable, el fármaco de elección es el midazolam.
Fiebre. En esta fase son normales los cambios bruscos de temperatura, lo que produce angustia en la familia. Puede estar originada por la destrucción tisular o deshidratación, y no por sobreinfección24. Es fundamental explicar a la familia que la fiebre es un signo más de la fase de agonía y que habitualmente no incomoda al paciente. Se deben poner paños húmedos templados al enfermo y, si la fiebre es alta, utilizaremos antitérmicos, preferiblemente por vía subcutánea.
Síntomas refractarios. La sedación en la agonía
Conceptos: síntoma refractario, síntoma difícil, sedación y tipos de sedación
En ocasiones hay síntomas muy intensos, intolerables y devastadores para el paciente que no responden al tratamiento paliativo habitual. Si no se encuentra un tratamiento adecuado en un plazo razonable, puede plantearse la disminución de la conciencia del paciente como única manera de aliviar el sufrimiento en estos casos. La sedación en oncología está íntimamente ligada al término de síntoma refractario, que se refiere a aquel que no puede controlarse adecuadamente a pesar de los intensos esfuerzos para encontrar un tratamiento tolerable en un plazo razonable sin que se comprometa la conciencia del paciente. Estos «esfuerzos terapéuticos» deben encuadrarse dentro de un tiempo razonable con la intención de evitar que el paciente permanezca con sufrimiento más tiempo del requerido para descartar los «tratamientos convencionales». Este tiempo razonable depende de la situación clínica, del síntoma y de la esperanza de vida, y en última instancia se basa en el mejor juicio clínico posible, que deberá distinguir si se trata de un síntoma refractario o un síntoma difícil25-31. Un síntoma difícil es aquel para cuyo adecuado control se precisa de una intervención terapéutica, más allá de los medios habituales, tanto desde el punto de vista farmacológico, instrumental y/o psicológico. Plantearemos la sedación a un paciente como única alternativa cuando presenta un síntoma intolerable, que provoca un intenso sufrimiento, después de agotar todas las posibilidades terapéuticas en un plazo razonable para buscar un tratamiento adecuado, asumiendo los potenciales riesgos que comporta, con el consentimiento del paciente y previendo su reversibilidad32.
La sedación paliativa consiste en la administración deliberada de fármacos en dosis y combinaciones requeridas para reducir la conciencia de un paciente con enfermedad avanzada o terminal, tanto como sea preciso para aliviar de manera adecuada uno o más síntomas refractarios, con su consentimiento explícito, implícito o delegado4,31-35. Es decir, el objetivo principal es proteger al paciente. La sedación en la agonía es aquella maniobra terapéutica que, a través de la administración deliberada de fármacos, busca lograr el alivio, inalcanzable con otras medidas, de un sufrimiento físico y/o psicológico mediante la disminución suficientemente profunda y previsible de la conciencia, en un paciente cuya muerte se prevé muy próxima y con su consentimiento explícito, implícito o delegado. Otras denominaciones como «sedación para la paliación de síntomas terminales» o «sedación terminal»36,37 nos parecen inapropiadas, y no se han aceptado de manera universal o están en clara retirada de su uso.
Según su intensidad, la sedación puede ser superficial, cuando permite la comunicación del paciente con las personas que lo atienden; profunda, cuando mantiene al paciente en estado de inconsciencia; proporcional, cuando se adapta a las necesidades y requerimientos del paciente para aliviar su sufrimiento sin producir la pérdida total de conciencia, y súbita, cuando produce una rápida y súbita pérdida de la conciencia4,32. Según la intensidad, puede ser superficial (permite períodos conscientes) o profunda (mantiene al paciente inconsciente).
Prevalencia de la sedación
En nuestro Servicio de Oncología, con una planta de hospitalización de 32 camas, de las cuales 15-20 están ocupadas por pacientes con enfermedad neoplásica progresiva, 4-7 en situación terminal, y de éstas 1-3 en agonía, la sedación se realiza en el 5-9%. Los estudios muestran frecuencias comprendidas entre el 1 y el 72%, con un promedio del 25%. Esta variabilidad se atribuye a múltiples factores: la definición de sedación realizada, el diseño del estudio, el tipo de sedación empleada, el lugar donde se realiza (el hogar o el hospital), las indicaciones o las diferencias religiosas, culturales y étnicas38-40.
La supervivencia del paciente una vez indicada la sedación en la fase de agonía es aproximadamente de 48 h, similar según la mayoría de los estudios a la de los pacientes no sedados41-43.
Indicaciones de la sedación
Las causas más frecuentes de sedación son el delirium, la disnea, el deterioro general y el distrés psicológi co30,31,33-36,38,40,44-48. En nuestros días, cada vez se controla mejor un síntoma tan temido como el dolor, y desde hace más de 10 años no es indicación de sedación en el Centro de Edmonton49.
Aunque la incidencia y el tipo de síntoma refractario que precisa sedación pueden variar según las distintas series en función de factores demográficos y posibilidades asistenciales30, las causas más frecuentes de sedación son delirium (44%), disnea (35%), deterioro general (20%), dolor (19%) y sufrimiento psicológico (19%)30,38,47,48. En un paciente pueden presentarse 2 o más síntomas refractarios al mismo tiempo. Resulta difícil, si no imposible, distinguir cuánto sufrimiento tiene un origen somático y cuánto es psicológico. El reconocimiento del sufrimiento psicológico como causa de sedación es reciente, y la indicación de ésta puede ser éticamente permisible en casos excepcionales, siempre que sea proporcional al intenso sufrimiento del paciente, estemos seguros de haber agotado todas las opciones de alivio y contemos con el consentimiento claramente explicitado por un paciente autónomo y competente38,50.
Protocolo de sedación: consideraciones éticas
La sedación de un enfermo terminal puede ser una decisión compleja, que tiene implicaciones físicas, éticas y morales, sobre todo cuando nos referimos a la sedación profunda, objetivo primario de la intervención. Para que la sedación sea considerada ética y legalmente lícita debe reunir una serie de condiciones:
1. Se plantea ante un síntoma refractario, no ante un síntoma de difícil control.
2. Dejar constancia en la historia clínica: etiología del síntoma, tratamientos instaurados, resistencia a éstos31.
3. Intención de aliviar el sufrimiento: utilización de dosis adecuadas y proporcionadas al síntoma que queremos aliviar (dosis mínima eficaz), ajuste de la dosis al nivel de conciencia, reversibilidad y uso de fármacos de rápida metabolización y vida media corta32.
4. La monitorización de la respuesta del paciente al fármaco es fundamental para lograr aliviarlo del sufrimiento causado por un síntoma refractario. Se debe ajustar la dosis y la combinación de fármacos a la disminución de conciencia suficiente. La evaluación de la efectividad de la sedación se realiza de acuerdo con la escala de Ramsay (tabla 6)26,51.
5. Se debe obtener siempre el consentimiento informado del paciente. Sin embargo en ocasiones, cuando nos encontramos ante pacientes frágiles o con delirium, depresión y ansiedad en los últimos días de vida, o con mecanismos de negación, resulta difícil obtener un consentimiento informado, y menos por escrito, por lo que se puede considerar suficiente el consentimiento expresado verbalmente por el enfermo, que se reflejará en la historia clínica, o, en última instancia, por alguien de la familia en quien el paciente haya podido delegar31,52,53. Es de gran importancia que la familia participe en la toma de decisiones junto con el paciente y el equipo médico54. Cuando la sedación se plantea ante un intenso sufrimiento psicoemocional refractario a todos los tratamientos farmacológicos y no farmacológicos, se requiere el consentimiento explícito de un paciente informado y que comprenda las consecuencias de su decisión34,46,55.
El testamento vital o el documento de voluntades anticipadas pretenden recoger las preferencias del paciente acerca de las líneas de tratamiento que hubiese seguido por sí mismo si fuese competente, para que se respeten cuando ya no tenga capacidad de decisión. De esta manera se puede prevenir determinadas situaciones, aunque resulta ilusorio creer que un documento pueda evitar todas las dudas y conflictos que pueden surgir en la fase final de un enfermo.
El principio del doble efecto proporciona una fuerte base moral, legal y ética, que soporta la validez de la sedación como maniobra terapéutica en el paciente que sufre como consecuencia de un síntoma refractario40, ya que la muerte no se ocasionaría intencionadamente, sino que ocurriría como efecto secundario de una acción benéfica56, cuando además la intencionalidad del proceso queda salvada por el requisito de que dicha sedación quede siempre abierta a la reversibilidad.
Fármacos empleados en la sedación
Los fármacos utilizados con mayor frecuencia en la sedación son el midazolam, el haloperidol, la levomepromazina y la morfina3,31,32,36,40,41,46,49,57. El midazolam es el fármaco de elección para la sedación por su rápido inicio de acción, su vida media corta, la posibilidad de un antídoto disponible (flumazenilo), la posibilidad de combinación con otros fármacos habituales en cuidados paliativos y su administración subcutánea. Los neurolépticos, como el haloperidol, tienen una acción principalmente antipsicótica, son poco sedantes y son de elección en el tratamiento del delirium. Aunque la morfina aparece en la bibliografía como uno de los fármacos más usados para la sedación en la agonía, no debe utilizarse como fármaco sedante, sino en el manejo del dolor refractario y la disnea. La utilización de morfina a dosis altas como fármaco exclusivo para la sedación constituye una mala práctica médica.
Si fallan el midazolam y los neurolépticos, debe considerarse el uso de anestésicos (fenobarbital o propofol).
Todos estos fármacos, excepto el propofol, tienen una biodisponibilidad alta y efectividad por vía subcutánea, lo que ofrece una excelente alternativa para la sedación en el domicilio o si existe imposibilidad de venoclisis58.
Las dosis habituales de inicio, rescate y mantenimiento empleadas en la sedación se muestran en la tabla 7.
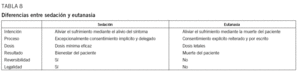
Diferencias entre la eutanasia y la sedación en la agonía
La eutanasia puede definirse como la conducta, por acción u omisión, intencionadamente dirigida a terminar con la vida de una persona enferma, con una enfermedad grave e irreversible por razones compasivas, en un contexto médico y con el consentimiento del enfermo59,60. Las diferencias fundamentales entre sedación y eutanasia (tabla 8) se establecen en los siguientes puntos4,60-62:
1. Intencionalidad. El objetivo de la sedación es aliviar el sufrimiento causado por síntomas refractarios con fármacos alterando la conciencia del paciente. El fin de la eutanasia es la muerte del paciente.
2. Proceso. La sedación es una medida terapéutica que requiere un protocolo de actuación: indicación, dosis de fármaco mínima eficaz y ajustada a la respuesta del paciente, posibilidad de reversibilidad y registro del proceso en la historia clínica. La eutanasia requie La sedación se plantea como un acto circunstancial, que depende de la aparición de síntomas refractarios intolerables. La eutanasia es un acto planificado.
Morir con dignidad
La dignidad es una cualidad intrínseca del ser humano que se mantiene hasta el momento mismo de la muerte. La persona es digna por el hecho de ser persona. El concepto de muerte digna puede variar de unos individuos a otros; algunos desearán para su muerte la posibilidad de mantener la conciencia hasta el final y otros, en cambio, preferirán morir «dormidos» para evitar el sufrimiento. Las características que en líneas generales pueden definir una buena muerte son: morir sin dolor y sin síntomas mal controlados, no prolongar de manera artificial el proceso de muerte, morir acompañados por la familia y amigos, y haber tenido la posibilidad de ser informados adecuadamente sobre la enfermedad, participar en la toma de decisiones, elegir dónde se desea morir, contando en cada caso con el apoyo adecuado.
Nuestros pacientes nos piden recibir el mejor tratamiento posible para su enfermedad, proporcionado a la fase de ésta y acompañado de las mayores dosis de comprensión y afecto para ellos y sus familias.
Conclusiones
La agonía es una de las fases más delicadas de todo el proceso de la enfermedad neoplásica. Gran parte de los pacientes con cáncer avanzado presentan múltiples y variables síntomas físicos y psicosociales, que pueden resultar devastadores, en las últimas semanas antes de la muerte. En esta fase debemos proporcionar cuidados al paciente para que el proceso en el que transcurren los últimos días hasta el fallecimiento suceda de la forma más serena posible, con dignidad y sin sufrimiento. En el proceso de morir se debe considerar a la familia, el entorno físico y los aspectos espirituales de forma integral, dado que intervienen de forma activa y decisiva en la calidad percibida por el paciente en sus últimos días. En la fase de agonía debemos redefinir nuestros objetivos y dar prioridad al control de síntomas y al alivio del sufrimiento psicológico, espiritual y emocional del paciente y de la familia. En estos últimos días de vida pueden surgir nuevos síntomas o empeorar los previos, por lo que el equipo sanitario debe hacer valoraciones frecuentes de la situación del paciente y la familia, y ajustar el tratamiento de acuerdo con la situación. No obstante, en algunos casos los síntomas pueden ser tan intensos e insoportables que no responden a las medidas paliativas habituales. Estas situaciones, caracterizadas por un rápido deterioro del paciente, muchas veces anuncian de forma implícita o explícita una muerte próxima. El carácter intolerable y refractario al tratamiento de esta situación obliga en muchas ocasiones al equipo asistencial a indicar la sedación del enfermo.
En líneas generales, una buena muerte es la muerte sin dolor y sin otros síntomas mal controlados, que no se prolonga de manera artificial, con la compañía de la familia y los amigos, con la posibilidad de haber sido informado adecuadamente sobre la enfermedad, participando en la toma de decisiones, eligiendo dónde se desea morir (domicilio u hospital) y contando en cada caso con el apoyo sanitario adecuado.