Los acontecimientos adversos derivados del uso clínico de los medicamentos son una patología emergente que en los últimos años ha acaparado la atención de profesionales, organizaciones y administraciones sanitarias1. Este interés se ha suscitado en gran medida por la publicación de dos informes elaborados por el Institute of Medicine en EE.UU. (To err is human: Bulding a safer health system2 y Crossing the quality chasm: A new health system for the 21st century3). El primero de ellos, que trata sobre la falta de seguridad de la asistencia sanitaria, dio a conocer la importante repercusión asistencial y económica de los acontecimientos adversos causados por los errores clínicos, y abordó en extensión los acontecimientos asociados al uso de medicamentos, por ser uno de los tipos de errores más prevalentes. Después de revisar la información de varios estudios publicados en la década de los años noventa del siglo xx, destacó que los acontecimientos adversos por medicamentos (AAM) prevenibles, que son los causados por errores de medicación, ocasionaban en EE.UU. más de 7.000 muertes anuales, cifra que supera a las causadas por los accidentes de trabajo2. También indicó, recogiendo los resultados del ADE Prevention Study4, que casi un 2% de los pacientes en el medio hospitalario presenta AAM prevenibles durante su estancia, hecho que incrementaba el coste medio del ingreso en 4.700 dólares, lo que extrapolado a la totalidad de EE.UU. suponía un coste anual de dos mil millones de dólares. Estas cifras, que reflejan la dimensión de este problema, ponen de manifiesto la necesidad de abordar medidas de prevención para evitar que el sistema dañe a los pacientes, cuando paradójicamente, les ofrece justo lo contrario2. El mensaje fundamental de estos informes, así como de otros muchos documentos y publicaciones que les han sucedido, es que estos sucesos son prevenibles y que se producen porque hay múltiples fallos en los componentes del complejo sistema sanitario actual. En consecuencia, se acepta que la mejora de la seguridad clínica, en general, y de la seguridad de la utilización de los medicamentos, en particular, pasa necesariamente por identificar estos fallos; esto es, conocer dónde y por qué se producen los errores, para así desarrollar e implementar las intervenciones necesarias dirigidas a evitar que se vuelvan a producir. Por ello, investigadores en calidad y en seguridad clínica5, sociedades científicas y organismos internacionales, como la Organización Mundial de la Salud (OMS) y el Consejo de Europa, están fomentando el estudio de los AAM prevenibles6,7.
En España, hay poca información disponible acerca de este tema. Se han llevado a cabo algunos estudios sobre la incidencia, las características y el coste de los AAM prevenibles que motivan la atención en los servicios de urgencias, o que motivan el ingreso hospitalario8-10, pero la información sobre los AAM prevenibles que ocurren en el medio hospitalario es muy limitada. Los objetivos de este estudio han sido: a) estimar la incidencia de los AAM en pacientes hospitalizados y la proporción de los que son potencialmente prevenibles; b) analizar su gravedad y los medicamentos implicados, y c) identificar los tipos de errores asociados a los AAM prevenibles.
Pacientes y método
El estudio, de tipo observacional y de 6 meses de duración (20 de octubre de 1999 a 20 de abril de 2000), incluyó a los pacientes hospitalizados en los servicios de Medicina Interna, Neumología, Gastroenterología, Nefrología y Neurología de un hospital universitario de 722 camas. El número de pacientes hospitalizados en estos servicios durante el período indicado fue de 2.643, lo que permitió obtener una estimación de la incidencia de los AAM con una diferencia entre el valor estimado y el verdadero valor de la población del 2%, con una confianza del del 95% y un valor de p esperado de 0,05.
El estudio se centró en la detección y el análisis de los AAM que ocurrieron cuando los pacientes se encontraban hospitalizados. No se incluyeron los AAM que presentaban los pacientes a su llegada al hospital y que pudieron motivar o contribuir al ingreso hospitalario. Se consideró como AAM a «cualquier daño grave o leve asociado al uso clínico (o falta de uso) de un medicamento»11, definición que supone incluir tanto los daños derivados de los errores de comisión, como los derivados de los errores por omisión de un medicamento necesario para el paciente12. Siguiendo la metodología utilizada en los estudios de este tipo4,13,14, los AAM se diferenciaron en dos grupos: prevenibles y no prevenibles. Se consideraron AAM prevenibles los causados por errores de medicación (daño y error) y AAM no prevenibles, los que ocurren cuando los medicamentos se utilizan correctamente (daño sin error) y que se corresponden con las reacciones adversas a medicamentos11.
Los AAM se detectaron mediante:
1. Notificación fomentada. Un investigador acudió diariamente a los servicios indicados anteriormente para recabar información de los profesionales sanitarios sobre la posible presencia de AAM en los pacientes a su cargo. En caso de sospecha de AAM, revisó detenidamente la historia clínica del paciente y valoró con el equipo médico correspondiente los AAM detectados. Asimismo, efectuó un seguimiento del paciente con el fin de conocer la evolución clínica y el desenlace del AAM.
2. Diagnósticos al alta. Se revisaron todas las historias clínicas al alta de los pacientes que presentaban como diagnósticos secundarios códigos asociados a efectos adversos por medicamentos según la Clasificación Internacional de Enfermedades (CIE-9-MC) (códigos E870-E876, E930-E949, E980-E989 y 972.1). A través de la historia clínica se comprobó si los pacientes habían presentado un AAM y, en caso afirmativo, se cotejaron estos AAM con los detectados previamente mediante notificación voluntaria para comprobar si se encontraban ya registrados. En los pocos AAM detectados sólo por este procedimiento, se obtuvo la información sobre estos mediante la historia clínica y, en caso necesario, se contactó con los médicos que habían atendido al paciente para completarla.
En ambos casos se recogió la información siguiente de cada AAM: características demográficas del paciente (edad, sexo, peso), antecedentes personales (enfermedad subyacente, alergias, y otros), información sobre el medicamento o medicamentos sospechosos (vía de administración, pauta de dosificación, indicación, fecha de inicio del tratamiento y controles realizados, entre otros), medicamentos concomitantes, manifestaciones clínicas del efecto adverso (inicio, sintomatología y pruebas diagnósticas realizadas), tratamiento requerido y desenlace.
Los medicamentos implicados se ordenaron según la clasificación utilizada en el catálogo del Consejo General de Colegios Oficiales de Farmacéuticos. Las manifestaciones clínicas de los AAM se codificaron y se agruparon por órganos y sistemas utilizando el Diccionario de Reacciones Adversas del programa internacional de la OMS.
Los AAM detectados fueron evaluados por dos investigadores (un médico y un farmacéutico clínico) para determinar la relación de causalidad entre el medicamento y el episodio, la gravedad y la evitabilidad. En caso de discrepancia, se recurrió a un tercer investigador (médico).
La relación de causalidad entre el medicamento sospechoso y el acontecimiento adverso se estableció aplicando el algoritmo de Karch-Lasagna modificado15. Se excluyó del estudio a los AAM categorizados como condicionales o improbables.
La gravedad de los acontecimientos adversos se clasificó en los grados siguientes: leve (efecto adverso banal que no afecta a la vida del paciente), moderada (motiva baja laboral, escolar o ingreso hospitalario), grave (amenaza la vida del paciente) y mortal15.
Como se ha mencionado anteriormente, los AAM se clasificaron en dos tipos, según sus posibilidades de prevención: prevenibles y no prevenibles. Para evaluar la evitabilidad se utilizó una adaptación del cuestionario de Schumock y Thorton1,16 (tabla 1). Cuando los AAM resultaron ser prevenibles, posteriormente se procedió a realizar un análisis de los errores de medicación asociados a ellos, utilizando la Taxonomía Española del Grupo Ruiz-Jarabo 200017, con el fin de establecer los procesos de la cadena terapéutica donde se habían producido y categorizar los tipos de errores. Con frecuencia, los AAM prevenibles están causados por más de un error (que pueden haberse producido en este o en distintos procesos de la cadena terapéutica), y en estas ocasiones a cada caso de AAM se le adscribieron dos o más tipos de errores.
Análisis estadístico
Se realizó un estudio descriptivo de la muestra calculando porcentajes y medias con sus IC del 95%, mediante el método de aproximación por la distribución normal, en el primer caso, y asumiendo el teorema central del límite, en el segundo. La relación entre las diferentes variables categóricas entre los casos de AAM prevenibles y no prevenibles se estudió mediante la prueba de la *2 y la relación de las variables categóricas con las variables continuas mediante la t de Student. Para evaluar la posible existencia de una relación entre la edad y la evitabilidad de los AAM, se calculó la prueba de la *2 de tendencia lineal. En todos los contrastes de hipótesis efectuados se asumió un error * = 0,05. El análisis de los datos se efectuó con el programa SPSS 10.0.
Resultados
Un total de 2.643 pacientes ingresaron en las unidades médicas objeto de estudio durante el período de recogida de datos y se sospechó la existencia de AAM en 195 pacientes. De éstos, se excluyeron a 4 porque la relación de causalidad fue condicional, por lo que el estudio incluyó finalmente a 191 pacientes, lo que supone una incidencia de AAM del 7,2%, con un IC del 95% de 6,2-8,2. Por otra parte, el personal de enfermería notificó 65 casos de flebitis que no se incluyeron en el estudio por la dificultad que entrañaba en numerosas ocasiones discernir entre los fármacos implicados y evaluar la evitabilidad, y por considerar que podían distorsionar los resultados globales del estudio. Después de aplicar los criterios de evitabilidad, se clasificaron 153 casos de AAM como no prevenibles, mientras que se consideraron 38 (19,9%) como potencialmente prevenibles. Por tanto, la incidencia de los AAM debidos a errores de medicación resultó ser del 1,4% (IC del 95%, 1,01,9).
La detección de los AAM se realizó en su mayor parte mediante notificación fomentada (95,3%, n = 182), mientras que se detectaron 9 casos mediante revisión de diagnósticos según códigos CIE-9-MC, y 8 fueron detectados por ambos métodos. La relación de causalidad fue probable en la mayoría de los casos (82,7%), definida en el 8,9% y posible en el 8,4%.
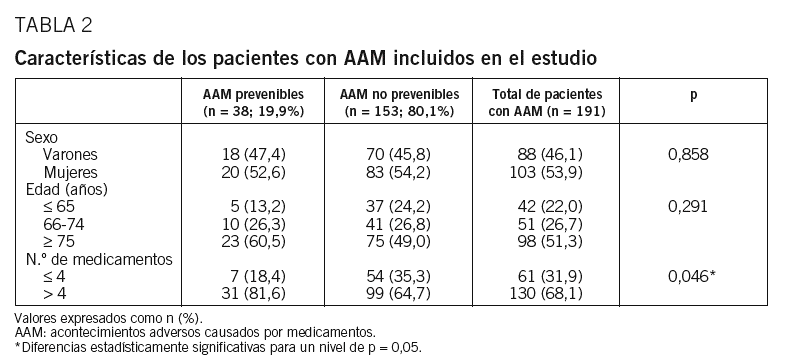
Las características de los pacientes que presentaron AAM potencialmente prevenibles y AAM no prevenibles se recogen en la tabla 2. La distribución por sexo fue similar y la edad media (DE) del total de la población de estudio fue de 71,7 (15) años (extremos 18-93). Los datos sugieren que hay una relación entre la edad y la evitabilidad de los AAM, de forma que a medida que aumenta la edad sería mayor la frecuencia de AAM prevenibles, pasando de un 11,9% en el grupo de 65 años o menos a un 23,5%, en pacientes de edad mayor o igual 75 años. Sin embargo, las diferencias observadas no llegaron a ser significativas (p = 0,291) y tampoco se observó tendencia lineal (p = 0,123), si bien la potencia resultante fue del 28%. También se observó que entre los AAM prevenibles había una mayor proporción de pacientes que recibían más de 4 medicamentos. Aunque la potencia que se obtuvo fue baja (56,2%), cabe destacar que las diferencias alcanzaron el nivel de significación (p = 0,046). La mediana del número de medicamentos prescritos a los pacientes en el momento de la detección del AAM fue de 6 y la media (DE) de 5,6 (2,3) fármacos (extremos 1-13).
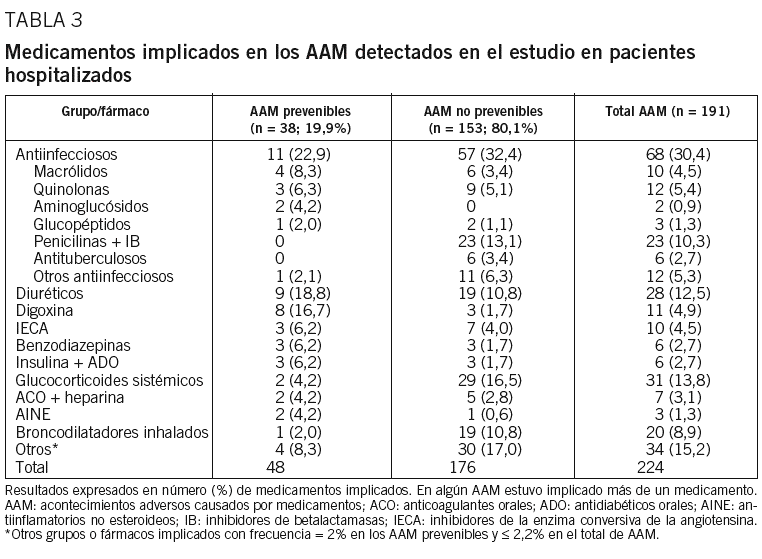
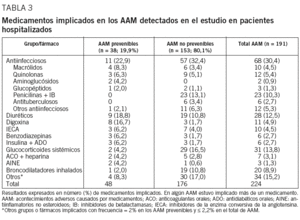
Globalmente, los agentes antimicrobianos fueron el grupo terapéutico relacionado con una mayor frecuencia de acontecimientos adversos (30,4%, n = 68); no obstante, una elevada proporción de estos casos (83,8%, n = 57) fueron considerados no prevenibles. Los subgrupos de antimicrobianos asociados con mayor frecuencia con acontecimientos adversos prevenibles fueron macrólidos, quinolonas y aminoglucósidos, mientras que entre los subgrupos asociados a los no prevenibles, además de macrólidos y quinolonas, destacaron las penicilinas más los inhibidores de las betalactamasas y los antituberculosos, que causaron diarreas por Clostridium difficile, así como erupciones cutáneas y otras reacciones de hipersensibilidad (tabla 3). Después de los antiinfecciosos (22,9%), los principales fármacos implicados en los acontecimientos adversos prevenibles fueron los diuréticos (18,8%) y la digoxina (16,7%). Otros acontecimientos adversos prevenibles estuvieron asociados al uso de inhibidores de la enzima conversiva de la angiotensina (IECA) (n = 3), benzodiazepinas (n = 3), antidiabéticos (n = 3), glucocorticoides (n = 2) y anticoagulantes (n = 2). Por otra parte, entre los fármacos que motivaron frecuentemente acontecimientos adversos no prevenibles cabe señalar los corticoides sistémicos, los broncodilatadores inhalados y los diuréticos.
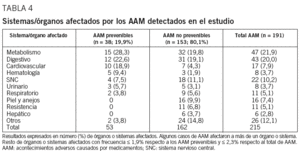
Los AAM prevenibles más frecuentes fueron de tipo metabólico (28,3%), mayoritariamente alteraciones electrolíticas causadas por diuréticos y/o IECA (tabla 4). Otras manifestaciones clínicas observadas fueron, por orden de frecuencia: alteraciones del aparato digestivo (22,6%) y cardiovasculares (17,0%), fundamentalmente por sobredosificación de digoxina, así como alteraciones hematológicas (9,4%) y del sistema nervioso central (SNC) (7,5%). Por otro lado, los AAM no prevenibles más frecuentes fueron también los de tipo metabólico (19,8%) y digestivo (19,1%), seguidos por alteraciones del SNC (11,1%) y reacciones dermatológicas (9,9%).
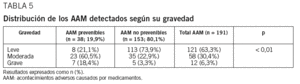
Con respecto a la gravedad, se observó una mayor proporción de AAM moderados y graves cuando éstos eran prevenibles y una mayor proporción de efectos leves cuando eran no prevenibles. Así, un 18,4% de los AAM prevenibles fueron graves o potencialmente mortales, frente a un 3,3% de los AAM no prevenibles, mientras que la proporción se invirtió (21,1% frente a 73,9%) en la categoría de gravedad leve (tabla 5).
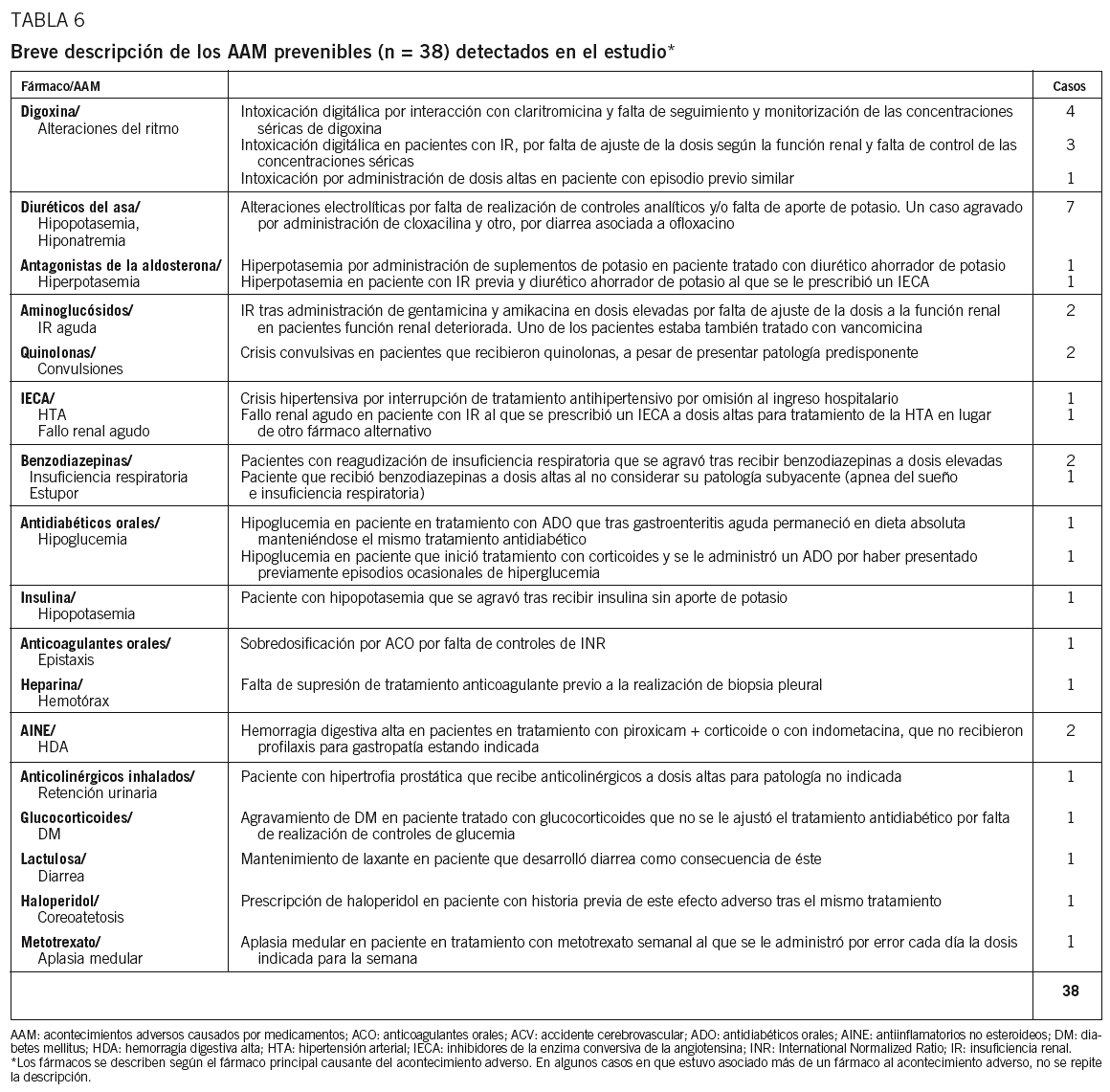
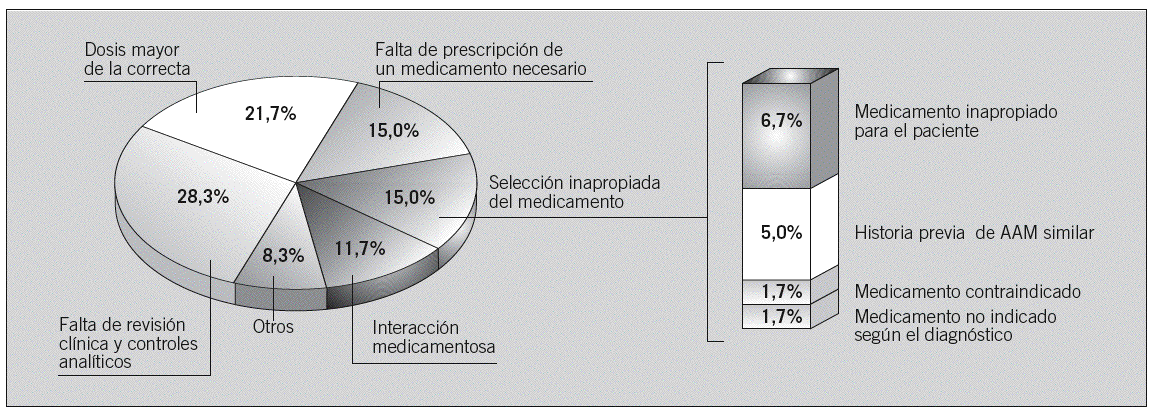
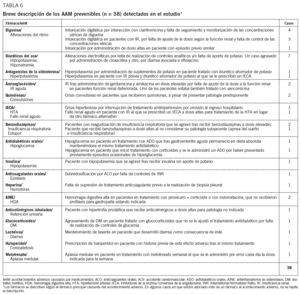
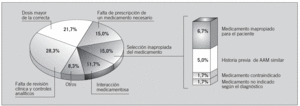
Se identificó un total de 60 tipos de errores asociados con la aparición de los 38 AAM prevenibles. Estos errores se habían originado en los procesos de prescripción (70,0%, n = 42) y de seguimiento del tratamiento farmacológico (28,3%, n = 17). Sólo se detectó un error originado en la administración. La figura 1 recoge los principales tipos de errores identificados por orden de frecuencia. Los errores de prescripción más frecuentes fueron la prescripción de medicamentos en dosis más altas que las recomendadas (21,7%, n = 13), la selección inapropiada del medicamento (15,0%, n = 9) y la falta de prescripción de un medicamento necesario para tratar la enfermedad de base o para prevenir el efecto adverso (15,0%, n = 9). Los errores de seguimiento consistieron en un control analítico inadecuado del tratamiento o en una respuesta retrasada a los síntomas clínicos o a los datos de laboratorio sugerentes de toxicidad, y afectaron principalmente a los diuréticos y la digoxina. La tabla 6 recoge una concisa descripción de los AAM prevenibles y de los problemas identificados en cada caso, en función del fármaco que motivó el efecto adverso.
Fig. 1. Principales tipos de errores asociados a los acontecimientos adversos por medicamentos (AAM) prevenibles.
Discusión
La morbilidad atribuida al uso de los medicamentos en pacientes hospitalizados es elevada. Lazarou et al18, en un polémico metaanálisis de 18 estudios prospectivos realizados antes de 1996, estimaron que la incidencia de AAM en pacientes hospitalizados era del 10,9%. Los resultados de nuestro estudio muestran que al menos un 7,2% de los pacientes presenta AAM durante su ingreso hospitalario, lo que indica que en nuestro medio los AAM son una causa importante de morbilidad. Es difícil hacer comparaciones, ya que las frecuencias referidas, tanto en los estudios incluidos en el metaanálisis de Lazarou et al18, como en otros estudios posteriores en pacientes adultos hospitalizados, oscilan ampliamente (0,86-27,7%)14,19-22 debido a que están muy condicionadas por varios factores, principalmente el método de detección empleado, el tipo de incidente adverso recogido y las características de la población estudiada. No obstante, la incidencia registrada en nuestro estudio es comparable a la obtenida por Bates et al4 en el ADE Prevention Study, que es el estudio de referencia sobre AAM en pacientes hospitalizados, en el que a lo largo de un período de 6 meses se registró un total de 247 AAM (6,5%) en 4.031 pacientes ingresados, probablemente porque tanto el tipo de incidente recogido como la metodología empleada han sido similares.
De los 191 AAM, el 95,3% se detectó mediante notificación fomentada y sólo el 8,9%, a través de los diagnósticos al alta según los códigos CIE-9-MC. Ello indica un bajo rendimiento de este último método para detectar los AAM en pacientes hospitalizados y pone de manifiesto la posible falta de sensibilización de los clínicos para consignar la iatrogenia por medicamentos en la historia clínica. En nuestra experiencia, el rendimiento del método basado en los diagnósticos al alta es superior cuando se utiliza para detectar los AAM que motivan el ingreso hospitalario9, probablemente porque, si el clínico al ingreso considera que éste se debe a iatrogenia por medicamentos, lo consigna como diagnóstico principal inicial y es más fácilmente reconocido por los codificadores.
Como ya se ha mencionado, diversos estudios realizados en los últimos años, fundamentalmente en el ámbito hospitalario, se han centrado en identificar los AAM prevenibles, esto es, los asociados a errores de medicación4,14,19,22,23. En el ADE Prevention Study4, un 28% del total de los AAM registrados fueron prevenibles y la incidencia global de AAM prevenibles en pacientes hospitalizados fue del 1,7%. En otros estudios realizados en adultos se ha estimado una proporción de AAM prevenibles, respecto al total de AAM, que oscila entre el 15 y el 25%14,19,22,23 y una incidencia global de AAM prevenibles del 0,35 al 1,6%14,22,23. En nuestro estudio, un 19,9% (n = 38) de los AAM resultaron ser prevenibles, lo que referido a la población analizada supone una incidencia global de AAM prevenibles del 1,4%. Ello indica que la magnitud de este problema es comparable a la de nuestro entorno.
Es importante destacar que, en general, la proporción de acontecimientos prevenibles respecto al total de AAM es inferior en los estudios efectuados en pacientes hospitalizados que en los estudios sobre AAM que motivan la atención en urgencias o el ingreso hospitalario14. En estudios llevados a cabo por nuestro grupo de trabajo con una metodología similar, se ha encontrado que el 43,3% de los AAM detectados en un servicio de urgencias8 y el 70,6% de los AAM que motivaron el ingreso hospitalario9 eran potencialmente prevenibles, datos que coinciden con los obtenidos en estudios de otros países. Así, en una revisión sistemática sobre ingresos hospitalarios causados por medicamentos, la proporción de AAM prevenibles presentó una mediana similar, del 59% (intervalo intercuartílico, 47,0-66,8%)24, y en 2 estudios más recientes publicados en el Reino Unido sobre el mismo tipo de incidentes, la proporción de AAM prevenibles fue del 6725 y del 80%26, respectivamente.
Aunque el porcentaje de AAM prevenibles observado en este estudio pueda parecer bajo, dado el número de hospitalizaciones que se producen en España, la repercusión sanitaria de este problema es realmente muy importante. Así, si simplemente extrapolamos los resultados obtenidos en nuestro estudio al número de altas en los hospitales españoles en el año 200227, cabría prever que aproximadamente 323.123 pacientes que ingresan cada año presentarían AAM, de los que 64.624 serían potencialmente prevenibles (causados por errores de medicación), y, de estos últimos, 11.955 serían graves o potencialmente mortales. Estas cifras, a pesar de las limitaciones que obviamente tiene esta extrapolación, pueden dar una idea de la gran trascendencia sanitaria que representan los AAM prevenibles y de la necesidad de desarrollar programas de prevención de errores de medicación en el ámbito hospitalario.
Este problema tiene aún, si cabe, mayor importancia si se considera, además, la tendencia observada en el estudio entre la gravedad y la evitabilidad. En este sentido, un 58,3% de los AAM graves y un 40% de los moderados fueron prevenibles, mientras que tan sólo un 6,6% de los AAM leves fueron prevenibles. Esta tendencia concuerda con los resultados obtenidos en otros estudios sobre AAM en pacientes hospitalizados4 o en otros emplazamientos8,13,28.
Los errores de prescripción supusieron el 70% de los errores detectados en el estudio, cifra similar a la referida por Senst et al14 (71%) y superior a la indicada por Bates et al4 (56%). Le siguieron los errores de seguimiento (28,3%), mientras que sólo se identificó un AAM debido a un error en la administración. Entre los errores de prescripción destacaron la prescripción de dosis altas para el paciente, especialmente en pacientes geriátricos, la selección inapropiada del medicamento y la falta de prescripción de un medicamento necesario para el paciente, errores que han sido también subrayados por otros autores4,19,29. De hecho, en un metaanálisis efectuado por Kanjanarat et al30, los tipos de errores más frecuentes asociados a los AAM prevenibles fueron también la prescripción de un medicamento inapropiado o de una dosis incorrecta y la falta de seguimiento de los tratamientos.
Este estudio tiene varias limitaciones. Primero, se ha efectuado en varias unidades médicas de un hospital, lo cual, y más considerando la gran variabilidad de la práctica asistencial, limita la generalización de los resultados obtenidos a otros hospitales y, por supuesto, a otros ámbitos asistenciales. No obstante, los resultados son coherentes con los obtenidos en otros estudios, lo que indica que los principales problemas identificados son generalizables. Segundo, indudablemente algunos AAM no se han detectado, debido a que ningún método de detección permite captar todos los AAM. Otro aspecto, inherente a este tipo de estudios, es la debilidad potencial en la evaluación de la evitabilidad de los AAM, ya que depende en gran medida del juicio clínico. Para soslayar este problema se establecieron unos criterios explícitos y todos los casos se evaluaron de forma independiente por dos investigadores entrenados, y se obtuvo un alto grado de concordancia. Por último, hay que destacar que no se pudieron llegar a analizar con rigurosidad en todos los casos las causas de los errores detectados, por lo que se optó por no incluir este apartado en el estudio, aspecto que sería deseable en un análisis de errores de medicación.
La principal aportación de nuestro estudio es proporcionar información sobre la incidencia de los errores de medicación y de los AAM prevenibles en pacientes hospitalizados en España, por supuesto con las limitaciones mencionadas. Con ello, pretendemos contribuir al conocimiento y concienciar de la importancia de un problema poco estudiado en nuestro medio y, posiblemente por ello, infravalorado. Precisamente, la OMS acaba de lanzar un proyecto denominado «Alianza mundial para seguridad de los pacientes» y uno de los seis puntos incluidos en él es fomentar la investigación en la seguridad clínica6. Este proyecto destaca la necesidad de disponer de estudios epidemiológicos sobre la incidencia y los tipos de errores en los distintos ámbitos asistenciales en los diferentes países, ya que, como señala, «aunque siempre se puede decir que se dispone ya de algunas publicaciones de referencia y que no hay necesidad de realizar más estudios, la realidad es que la ejecución de estos estudios en un país o en una institución sanitaria ha supuesto el compromiso y la responsabilidad de actuar en la mejora de la seguridad clínica. Aunque las autoridades sanitarias o los profesionales puedan estar dentro de una "posición cómoda" si los estudios se han realizado en otros emplazamientos, no pueden hacer lo mismo si un estudio válido muestra que su sistema sanitario tiene los mismos problemas de seguridad».
La información obtenida en el estudio señala que es necesario actuar para mejorar la seguridad de la utilización de los medicamentos en el ámbito hospitalario español. Esta mejora sólo puede llevarse a la práctica si los profesionales sanitarios y todos los implicados en la cadena terapéutica del medicamento se conciencian del problema y abordan de forma multidisciplinaria un cambio global en el sistema de utilización de los medicamentos, incorporando prácticas de reducción de errores en todos y cada uno de sus pro cesos31. Estas prácticas consisten principalmente en la creación de una cultura de seguridad en las organizaciones, en la incorporación de las tecnologías de la información, en la mejora de la organización y de los procesos, considerando los principios de los factores humanos, como por ejemplo la simplificación y la normalización de los procedimientos, y en la formación de los profesionales.
Considerando los tipos de errores detectados en este estudio, en términos de mejora de la prescripción sería aconsejable implantar un programa de prescripción electrónica con sistemas expertos de ayuda a la prescripción. Estos programas han demostrado reducir hasta en un 81% los errores de medicación32 y son efectivos fundamentalmente para disminuir los relacionados con la prescripción de dosis o intervalos posológicos incorrectos, interacciones medicamentosas y alergias32,33, así como para ajustar la dosificación y reducir los AAM en pacientes con insuficiencia renal34. Algunas aplicaciones también ofrecen la posibilidad de facilitar el seguimiento de los tratamientos a través de avisos que recuerden al prescriptor cuándo debe realizar las pruebas analíticas35, por ejemplo, cuando se prescriben anticoagulantes, insulina, antiepilépticos, digoxina o IECA.
Cabe señalar que estos sistemas expertos de ayuda a la toma de decisiones pueden implementarse en las redes informáticas del hospital, aunqonero en el desarrollo de estos sistemas, consiguió reducir en un 70% los acontecimientos adversos asociados al uso de agentes antimicrobianos en el hospital LDS de Salt Lake City, EE.UU., con una aplicación dirigida a mejorar el uso de estos agentes antimicrobianos36, precisamente el grupo de fármacos implicado en un mayor porcentaje de AAM prevenibles en nuestro estudio.
Otra de las posibilidades que ofrecen las nuevas tecnologías de la información son los sistemas automatizados de detección y alerta de los AAM12,37,38. Estos sistemas se pueden utilizar para detectar precozmente los AAM y evitar una toxicidad mayor (p. ej., la detección de convulsiones en un paciente en tratamiento con imipenem o quinolonas) y también para prevenir los AAM (p. ej., la detección de concentraciones altas de potasio en un paciente que está recibiendo un diurético ahorrador de potasio, IECA o suplementos de potasio).
El seguimiento famacoterapéutico de los pacientes es una práctica de mejora de la seguridad menos tecnológica, pero muy eficaz39. Hay estudios que evidencian una reducción de los AAM prevenibles del 66% en una unidad de cuidados intensivos40 y del 78% en una unidad de medicina interna41, en pacientes hospitalizados, especialmente de los causados por errores de prescripción, y en España forma parte de las recomendaciones del Plan Estratégico de Política Farmacéutica para el Sistema Nacional de Salud42.
Finalmente, hay que señalar que si bien las nuevas tecnologías de la información y otras medidas de prevención ofrecen muchas posibilidades de mejorar la seguridad, el paso obvio y fundamental es llevarlas a la práctica asistencial31. Para ello es necesario que los gestores sanitarios asuman su liderazgo en la resolución de este problema y consideren que la seguridad de los pacientes es un objetivo prioritario, y que los profesionales sanitarios perciban la frecuencia y la gravedad de los errores que suceden en su propio ámbito de trabajo, ya que si no difícilmente podrán comprender la necesidad de tomar medidas para prevenirlos43. Sin embargo, hay evidencias suficientes para que se reconozcan los importantes fallos que subyacen en los sistemas de utilización de medicamentos actuales y se establezcan prácticas efectivas para mejorarlos.