A pesar de los avances en el conocimiento de la fisiopatología de la hepatitis alcohólica (HA), desde hace casi 4 décadas los corticoides siguen siendo el tratamiento recomendado en las guías clínicas, siendo la pentoxifilina la segunda opción terapéutica para los pacientes que no responden a los corticoides o que presentan una contraindicación para su administración. La pentoxifilina es un inhibidor de la fosfodiesterasa con un efecto anti-TNF y su uso en la HA se propuso a raíz de un estudio que demostró una reducción de la mortalidad y de la incidencia de síndrome hepatorrenal. Desde entonces, se han efectuado varios estudios con una calidad variable para determinar la eficacia de la pentoxifilina en diferentes escenarios. El resumen de estos estudios es que la pentoxifilina parece mejorar la supervivencia de los pacientes en comparación a los que reciben placebo, pero su eficacia es inferior a la de los corticoides, sin mejorar tampoco los resultados cuando se asocia a los corticoides o en los pacientes no respondedores. El tratamiento de la HA grave con pentoxifilina ha sido puesto todavía más en cuestión a raíz de los resultados de un estudio controlado muy amplio, publicado hace unos meses, que no demostró ningún efecto beneficioso de la pentoxifilina en relación con la supervivencia al mes, a los 3 meses y al año, aunque una posterior revisión sistemática y metaanálisis en red sí que mostró una mejoría de la supervivencia a corto plazo con la administración de pentoxifilina sola o en combinación con corticoides, En conclusión, la eficacia de la pentoxifilina en la HA grave es cuanto menos dudosa; puede tenerse en cuenta en los casos en que estén contraindicados los corticoides, pero se debe reconsiderar su indicación en las guías clínicas y buscar nuevas alternativas terapéuticas para esta enfermedad.
Despite better knowledge of the pathogenesis of severe alcoholic hepatitis (AH), corticosteroids are still the treatment recommended by clinical guidelines, pentoxifylline being the second-line option for non-responders to corticosteriods and for patients with contraindications. Pentoxifylline is a phosphodiesterase inhibitor with an anti-TNF effect and has been reported to reduce mortality and the incidence of hepatorenal syndrome in severe AH.
After the first report, several studies, of distinct quality, have tested the efficacy of pentoxifylline in different scenarios. The conclusions of these studies are that pentoxifylline seems to improve survival in comparison to placebo but has lower efficacy than corticosteroids, with no improvement in survival when added to corticosteroids or in non-responders to steroid therapy. The role of pentoxifylline in severe alcoholic hepatitis is even more doubtful after the results of a very recent controlled study that showed no beneficial effect on survival at 1, 3 and 12 months of follow up, although a very recent network meta-analysis reported a beneficial effect of pentoxifylline alone or with corticosteroids on short-term survival.
In conclusion, pentoxifylline has no clear beneficial effects in severe AH but could perhaps be used in patients with a contraindication to corticosteroids. However, the recommendations of clinical guidelines should be reconsidered and it is essential to search for new therapeutic targets for this disease.
La hepatitis alcohólica (HA) es la forma más grave de la enfermedad hepática alcohólica y se caracteriza por una descompensación brusca de la función hepática que se puede producir en cualquier fase de la enfermedad, muchas veces cuando ya existe una cirrosis, en pacientes con un consumo activo e importante de alcohol. El espectro clínico de la HA va desde formas asintomáticas hasta formas graves, con una mortalidad a los 6 meses de hasta el 40%1. A pesar de los avances en el conocimiento de la patogenia de la HA, los corticoides, además de la abstinencia de alcohol, el soporte nutricional y el tratamiento de las complicaciones han sido el tratamiento de elección durante casi 4 décadas y siguen siendo recomendados como primera opción en las recientes guías de las asociaciones americana y europea para el estudio del hígado2,3, Sin embargo, una proporción importante de pacientes no responden a los corticoides, mientras que muchos otros presentan contraindicaciones a este tratamiento, como infecciones o hemorragia digestiva en el momento del diagnóstico. Por otra parte, hay médicos que son reticentes a prescribir corticoides por el riesgo de infecciones, aunque el impacto de las infecciones depende sobre todo del grado de afectación hepática y de la respuesta al tratamiento4, por lo que es importante establecer la gravedad de la HA mediante alguno de los índices pronósticos clínicos5 e histológicos6, y sobre todo interrumpir el tratamiento si no se observa una respuesta a la semana de acuerdo con el índice de Lille. Por todas estas razones, las guías clínicas siguen recomendando la pentoxifilina (Ptx) como alternativa a los corticoides en la HA.
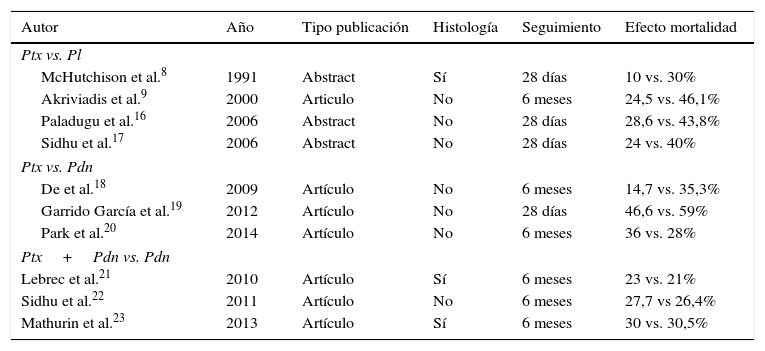
La Ptx es un potente inhibidor no selectivo de la fosfodiesterasa. El tratamiento con Ptx aumenta la concentración intracelular de cAMP y cGMP. El aumento de cAMP modula la respuesta inflamatoria de las citocinas, disminuyendo la concentración del TNF, citocina con actividad proinflamatoria, y aumentando la concentración de la citocina antiinflamatoria IL-107. Con esta base fisiopatológica y basados en los resultados positivos de los estudios iniciales de McHutchison et al.8 y de Akriviadis et al.9, se propuso la Ptx como tratamiento alternativo de la HA. Desde entonces, la Ptx ha sido utilizada en diferentes escenarios en el tratamiento de la HA comparando su eficacia vs. placebo, vs. prednisolona, junto a prednisolona vs. prednisolona sola o como tratamiento de rescate cuando falla la prednisolona (tabla 1). Asimismo el papel de la Ptx en la HA ha sido objeto de varios metanálisis10-12, editoriales y comentarios13-15, que se analizan a continuación.
Resumen ensayos clínicos para evaluar la eficacia de la pentoxifilina en la hepatitis alcohólica grave
| Autor | Año | Tipo publicación | Histología | Seguimiento | Efecto mortalidad |
|---|---|---|---|---|---|
| Ptx vs. Pl | |||||
| McHutchison et al.8 | 1991 | Abstract | Sí | 28 días | 10 vs. 30% |
| Akriviadis et al.9 | 2000 | Articulo | No | 6 meses | 24,5 vs. 46,1% |
| Paladugu et al.16 | 2006 | Abstract | No | 28 días | 28,6 vs. 43,8% |
| Sidhu et al.17 | 2006 | Abstract | No | 28 días | 24 vs. 40% |
| Ptx vs. Pdn | |||||
| De et al.18 | 2009 | Artículo | No | 6 meses | 14,7 vs. 35,3% |
| Garrido García et al.19 | 2012 | Artículo | No | 28 días | 46,6 vs. 59% |
| Park et al.20 | 2014 | Artículo | No | 6 meses | 36 vs. 28% |
| Ptx+Pdn vs. Pdn | |||||
| Lebrec et al.21 | 2010 | Artículo | Sí | 6 meses | 23 vs. 21% |
| Sidhu et al.22 | 2011 | Artículo | No | 6 meses | 27,7 vs 26,4% |
| Mathurin et al.23 | 2013 | Artículo | Sí | 6 meses | 30 vs. 30,5% |
Pdn: prednisolona; Pl: placebo; Ptx: pentoxifilina.
Se han publicado 4 ensayos clínicos, comparando Ptx con placebo en la HA, aunque 3 de ellos solo en forma de resumen.
En el primer estudio publicado por McHutchison et al.8 se trató a 12 pacientes con diagnóstico histológico de HA y una función discriminante de Maddrey superior a 32 con 1.200mg al día de Ptx durante 10 días y se compararon con 10 pacientes tratados con placebo. Un paciente del grupo tratado y 3 del grupo control fallecieron durante el primer mes (p=ns), atribuyéndose la tendencia a una menor mortalidad a una menor afectación de la función renal.
El estudio más completo y que ha sido en gran parte la justificación para la administración de Ptx en la HA es el de Akriviadis et al.9, en el que se incluyó a 102 pacientes con una HA grave, tratados con 1.200mg/día de Ptx o placebo durante 28 días y seguidos durante 6 meses. El resultado más importante del estudio fue una disminución significativa de la mortalidad a los 6 meses de los pacientes tratados con Ptx (12 de 49, 24,5%) en comparación con los pacientes del grupo control (24 de 52, 46,1%). Esta diferencia de mortalidad se atribuyó a un menor desarrollo de síndrome hepatorrenal en los pacientes tratados con Ptx (12,2% vs. 42,3%), mientras que no se observaron diferencias en los niveles séricos de TNF.
Paladugu et al.16 estudiaron a 30 pacientes tratados con Ptx o placebo durante 4 semanas, observando una mortalidad del 28,6% en el grupo Ptx frente al 43,8% en el grupo control (p=0,09), reportando la incidencia de síndrome hepatorrenal únicamente cuando fue la causa de muerte (85% en el grupo Ptx y 87,5% en el grupo control). En el otro estudio, Sidhu et al.17 incluyeron a 25 pacientes tratados con Ptx y 25 con placebo durante 28 días, siendo la mortalidad del 24 y el 40%, respectivamente, siendo el síndrome hepatorrenal la causa de muerte más frecuente en el grupo Ptx.
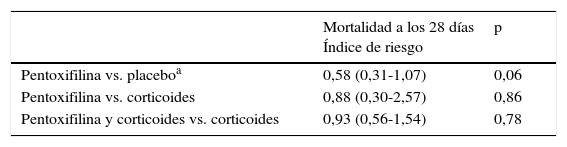
Analizando conjuntamente los estudios que evalúan la mortalidad a los 28 días, el riesgo relativo de mortalidad y de aparición de síndrome hepatorrenal en los pacientes que recibieron Ptx fue de 0,43 y 0,47, respectivamente (p=0,06 y p=0,01), lo que indica un efecto beneficioso en relación con el placebo (tabla 2).
Índice de riesgo de mortalidad a 28 días de los pacientes con HA grave tratados con pentoxifilina
| Mortalidad a los 28 días Índice de riesgo | p | |
|---|---|---|
| Pentoxifilina vs. placeboa | 0,58 (0,31-1,07) | 0,06 |
| Pentoxifilina vs. corticoides | 0,88 (0,30-2,57) | 0,86 |
| Pentoxifilina y corticoides vs. corticoides | 0,93 (0,56-1,54) | 0,78 |
Se han publicado 3 estudios comparando la Ptx con la prednisolona. Dos de ellos, aunque muestran una tendencia a una menor mortalidad a los 28 días de los pacientes tratados con Ptx, tienen varios defectos metodológicos que dificultan la interpretación de los resultados, y el tercero es un estudio de no inferioridad publicado recientemente. En el primer estudio, De et al.18 trataron a 70 pacientes con 1.200mg de Ptx o 40mg de prednisolona durante 28 días, continuando el estudio en una fase abierta con dosis decrecientes de prednisolona, manteniendo la misma dosis de Ptx. La mortalidad a los 28 días fue del 5,8% en el grupo Ptx y del 20,5% en el grupo prednisolona, manteniéndose las diferencias a los 6 meses (14,7% vs. 35,3%). En el otro estudio efectuado por Garrido García et al.19, en México, no se observaron diferencias en la mortalidad a los 28 días.
Recientemente, Park et al.20 han publicado los resultados de un estudio de no inferioridad en 124 pacientes con una HA grave comparando la mortalidad a corto plazo de los pacientes tratados con Ptx con los tratados con prednisolona, a las dosis recomendadas, 1.200mg/día y 40mg/día, respectivamente, durante 28 días. La supervivencia al primer mes que era el objetivo primario del estudio fue del 75,8% en el grupo Ptx y del 88,1% en el grupo prednisolona, diferencia que superaba el límite de no inferioridad (15%) establecido en la metodología. La supervivencia a los 6 meses fue del 64% en el grupo Ptx y del 72% en el grupo prednisolona, similar a los resultados de otros estudios. La conclusión de estos autores es que la eficacia de la Ptx es menor que la de la prednisolona y que, por tanto, esta debe ser el fármaco de elección. No hubo diferencias en las complicaciones que presentaron ambos grupos, incluido el síndrome hepatorrenal. Este estudio incluyó un número elevado de pacientes, pero tiene las debilidades de que no fue doble ciego, no incluía un grupo placebo y que no había confirmación histológica del diagnóstico.
Estudios clínicos comparando el tratamiento combinado de pentoxifilina y corticoides vs. corticoidesSe han publicado 3 estudios comparando el tratamiento combinado Ptx y prednisolona frente a prednisolona. En el primero de ellos, Lebrec et al.21 compararon el tratamiento con Ptx vs. placebo en 335 pacientes con una cirrosis alcohólica Child Pugh C. Entre ellos había un subgrupo de 55 pacientes con una HA diagnosticada por biopsia y un factor discriminante de Maddrey superior a 32, a los que se les administró prednisolona además de Ptx o placebo. La probabilidad de supervivencia fue similar en ambos grupos a los 2 meses (84,6% y 86,2% en el grupo de Ptx y placebo, respectivamente) y a los 6 meses (76,9% vs. 79,3%).
El segundo estudio fue efectuado por Sidhu et al.22 en 70 pacientes con una HA grave, sin confirmación histológica, aleatorizados para recibir prednisolona y Ptx o prednisolona sola a las dosis habituales durante 28 días. No se observaron diferencias en la mortalidad ni a los 28 días (10/36 en el grupo con tratamiento combinado y 9/34 en el grupo prednisolona) ni a los 6 meses (25/36 y 26/34, respectivamente).
El estudio más completo es el de Mathurin et al.23, que incluyó a 270 pacientes con una HA grave confirmada por biopsia, de los que 137 recibieron el tratamiento combinado y 134 solo prednisolona. No hubo diferencias en la supervivencia a los 28 días (119/133 vs. 120/137 pacientes) ni a los 6 meses (93/133 vs. 95/137). Tampoco hubo diferencias en relación con la incidencia de síndrome hepatorrenal (9,1% vs. 10,3%).
El resultado de estos estudios indica que la adición de Ptx a los corticoides no mejora la eficacia de la prednisolona.
Pentoxifilina como tratamiento de rescate en pacientes no respondedores a los corticoidesLouvet et al.24 compararon la eficacia de la administración de Ptx en pacientes sin respuesta a los 7 días de tratamiento con prednisolona. Para ello, tras suprimir la prednisolona, administraron 1.200mg/día de Ptx a 29 pacientes no respondedores y los compararon con un grupo de 58 pacientes no respondedores con similares características demográficas y clínicas. No se observaron diferencias en la supervivencia a los 2 meses entre los pacientes que recibieron Ptx después de la prednisolona y los que solo recibieron prednisolona (35,5% vs. 31%), por lo que la Ptx tampoco parece ser útil como tratamiento de rescate.
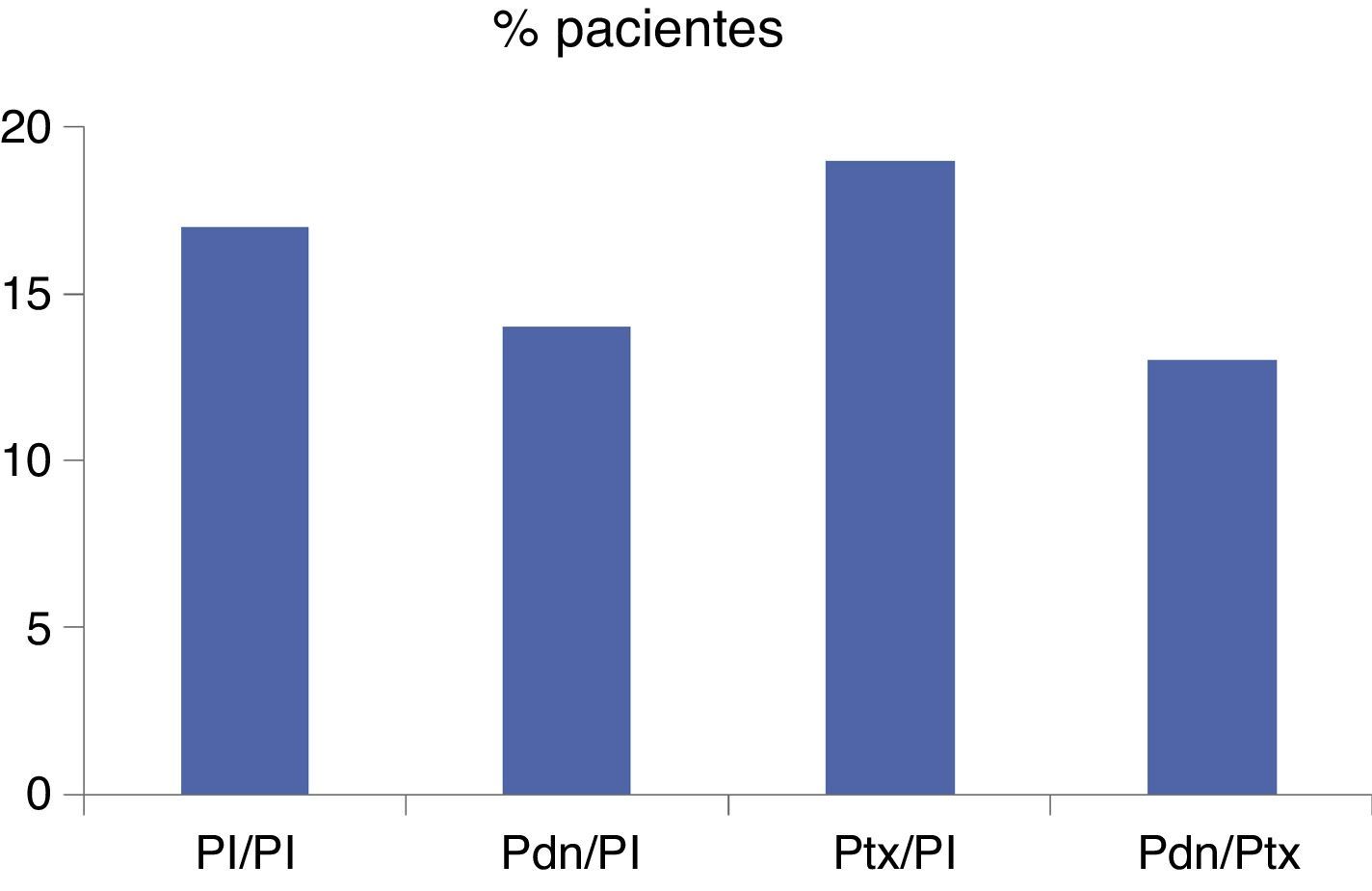
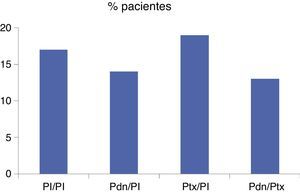
Estudio STOPAHEn abril de este año se han publicado los datos del estudio Steroid or pentoxifylline for alcoholic hepatitis (STOPAH)25. Es un estudio controlado en el que han participado 65 hospitales ingleses y en el que se ha incluido a 1.103 pacientes, aleatorizados en 4 grupos: placebo/placebo (276 pacientes), prednisolona/placebo (277 pacientes), Ptx/placebo (276 pacientes) y prednisolona/Ptx (274 pacientes), tratados con las dosis habituales de 40mg de prednisolona al día o 400mg de Ptx 3 veces al día durante 28 días. El principal objetivo del estudio fue la mortalidad a los 28 días y los otros objetivos fueron la mortalidad a los 90 días y al año, así como la incidencia y el tipo de complicaciones. Los pacientes fueron diagnosticados de HA grave por criterios clínicos y biológicos, pero sin confirmación histológica. No se observó ningún efecto sobre la supervivencia en los pacientes tratados con Ptx (fig. 1). En los pacientes tratados con prednisolona existía una tendencia a una mayor supervivencia a los 28 días, que llegaba a ser estadísticamente significativa cuando se ajustaba en relación con factores pronósticos basales, aunque este efecto no se mantenía a medio y largo plazo. Los autores del estudio concluyen que la Ptx no mejora la supervivencia en la HA grave, mientras que la prednisolona puede tener un efecto beneficioso sobre la mortalidad a corto plazo.
Posteriormente, Singh et al.26 han publicado los resultados de una revisión sistemática y un metaanálisis en red comparando la efectividad de los diferentes tratamientos en la HA grave (corticoides, Ptx y n-acetilcisteína solos o en combinación) entre sí y frente a placebo, tanto en la mortalidad a corto como a medio plazo. Esta metodología incluye el análisis simultáneo de evidencias directas comparando los tratamientos entre sí, como indirectas comparando los tratamientos frente a un denominador común27. Los resultados de este análisis indican que tanto los corticoides como la Ptx solos o en combinación mejoran la supervivencia a corto plazo de la HA, lo mismo que la combinación de corticoides con n-acetilcisteína, sin que ninguno de estos tratamientos mostraran efectos beneficiosos sobre la mortalidad a largo plazo, lo que confirma la importancia de la abstinencia y de las medidas de soporte social en el seguimiento de estos pacientes. Los resultados de este análisis indican que, a pesar de los resultados del estudio STOPAH, la Ptx sola o en combinación con los corticoides podría seguir indicándose en los pacientes en los que los corticoides estuvieran contraindicados28.
ComentariosLos resultados de los estudios valorando la eficacia de la Ptx en la HA grave son contradictorios, al igual que los metaanálisis, sin que, aparte de los estudios iniciales, muestren unos efectos claros. Estos estudios tienen una serie de limitaciones que dificultan la interpretación de los resultados y la comparación de los diferentes estudios. Entre estas limitaciones cabe destacar la falta de diagnóstico histológico en muchos de ellos, incluido el estudio STOPAH. Aunque la biopsia no es imprescindible para el diagnóstico, la guía de la EASL recomienda que la biopsia hepática debería realizarse en los pacientes incluidos en un estudio. La biopsia tiene un valor diagnóstico y pronóstico indudable6, siendo necesario establecer un consenso sobre su indicación en la HA. Otro aspecto importante es que no se menciona cómo se controló la abstinencia de los pacientes y la abstinencia es el factor que más influye en la mortalidad a medio y largo plazo. Los objetivos primarios de los estudios tampoco son homogéneos, ya que algunos valoran la supervivencia al mes, otros a los 2 meses y otros a los 6 meses. En algunos de los estudios que comparan Ptx con prednisolona no se incluye un grupo placebo, por lo que en ellos no se puede afirmar que la Ptx no tenga ningún efecto positivo. Las complicaciones, especialmente la incidencia de síndrome hepatorrenal, tampoco están bien recogidas en muchos estudios.
Los estudios más recientes, que son los mejor diseñados y los que incluyen a un mayor número de pacientes, el de Mathurin el al.23, comparando Ptx con prednisolona, el estudio de no inferioridad de Park et al.20, han mostrado que la Ptx es menos efectiva que la prednisolona, apoyando las recomendaciones de las guías clínicas, mientras que el estudio STOPAH ha sido incapaz de mostrar un efecto beneficioso de la Ptx sobre la supervivencia24. Otro aspecto que se debe destacar de los 2 últimos estudios es la relativamente poca eficacia de la prednisolona sobre la supervivencia a medio plazo.
En conclusión, el papel de la Ptx en el tratamiento de la HA es cuestionable y es de esperar que se modifique o matice su recomendación en las próximas ediciones de las guías clínicas. Los resultados del reciente metaanálisis en red indican que puede estar justificado por su buena tolerancia en pacientes con contraindicaciones a corticoides y en centros en los que no esté en marcha ningún ensayo clínico. Ello, junto con los datos sobre los corticoides de los últimos estudios, hace necesaria y urgente la búsqueda de alternativas terapéuticas que pasan por el trasplante hepático en pacientes seleccionados29, medidas de soporte hepático artificial y, sobre todo, fármacos frente a nuevas dianas terapéuticas30.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.