El hepatoblastoma es el tumor hepático más frecuente en la edad pediátrica, representando un 90% de todos los tumores malignos del hígado. Se diagnostica con más frecuencia en los primeros 3 años de vida1,2. Su clínica es muy sutil, siendo sus principales manifestaciones la distensión y la palpación de masa abdominal. Para el diagnóstico es necesaria la cuantificación de la alfafetoproteína (AFP), estudios de imagen compatibles y clínica sugestiva, sin embargo la histología tumoral también juega un papel importante1. Durante las últimas 3 décadas se ha logrado un aumento importante en la supervivencia de estos pacientes, alcanzando en la actualidad alrededor del 75-80%. Este aumento se debe a la evolución de los tratamientos2.
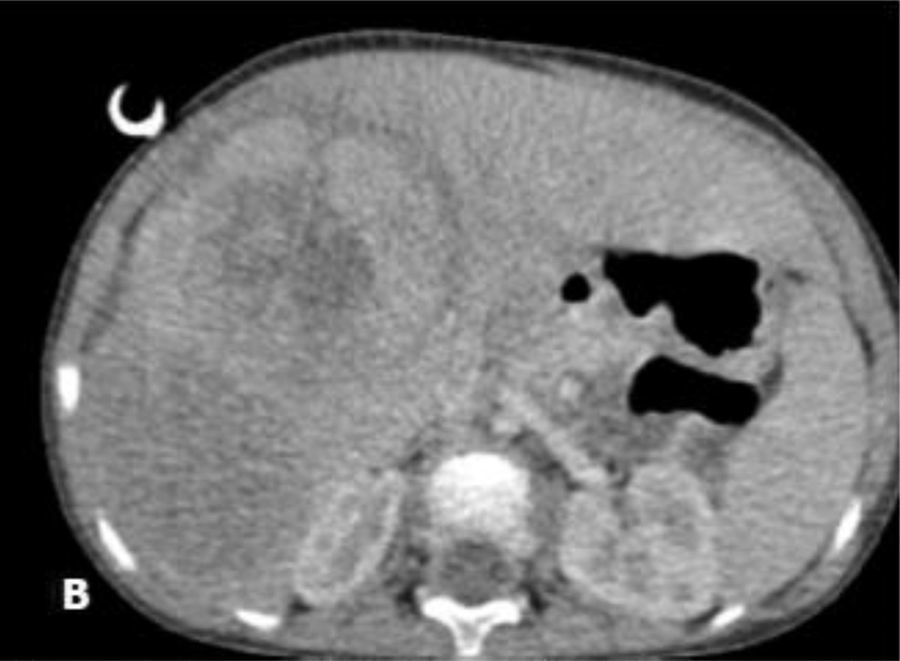
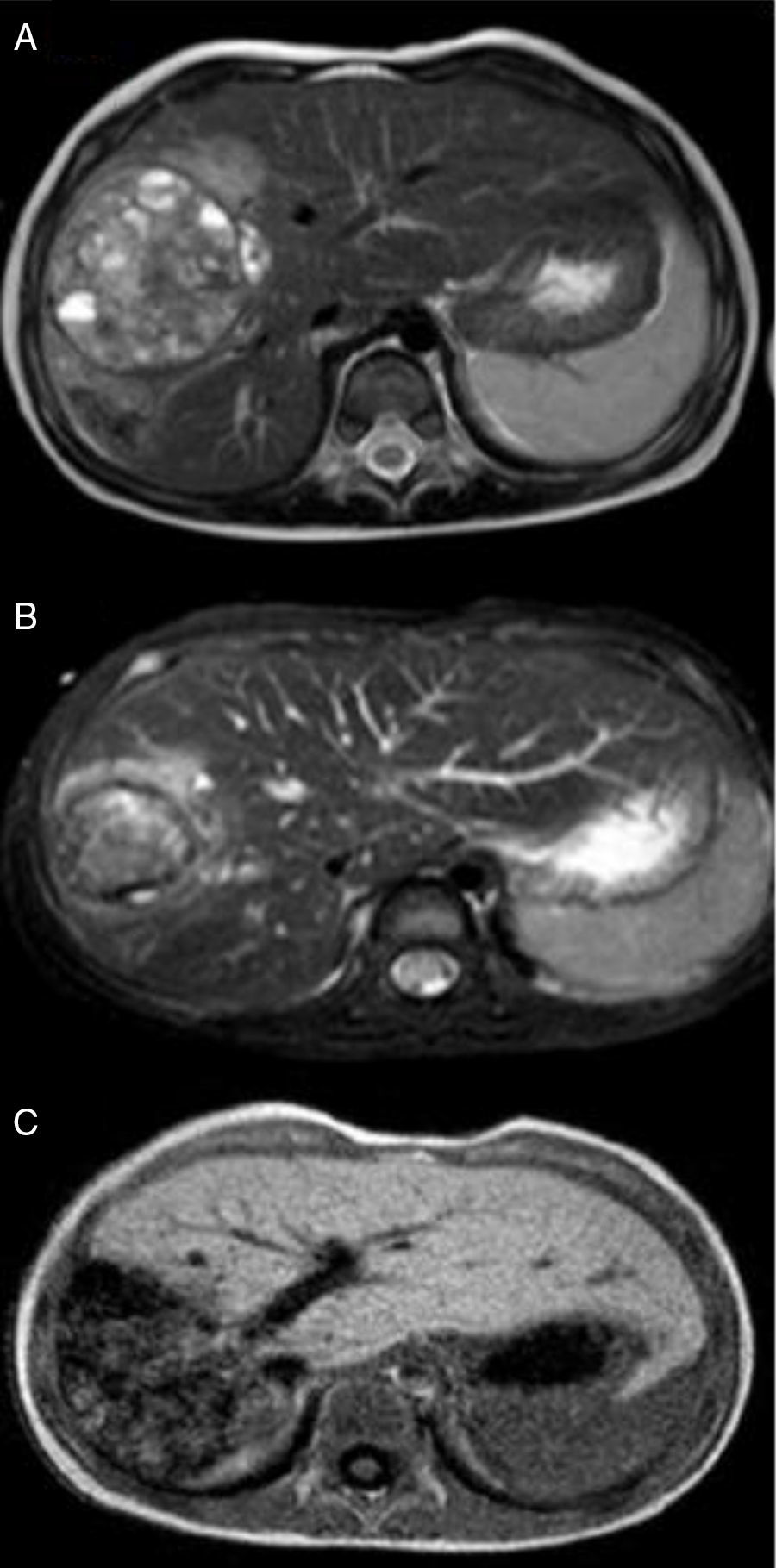
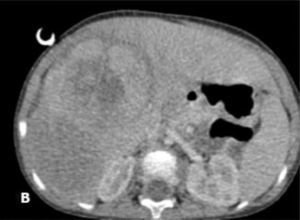
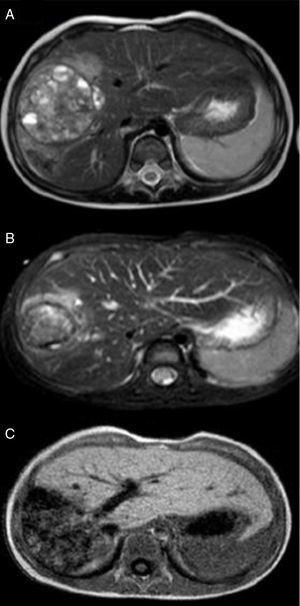
Niño de 2 años, sin antecedentes personales o familiares patológicos, con buen aspecto general, sin síntomas previos, acude a urgencia de pediatría por clínica de bronquiolitis. En la exploración física fue detectada una hepatomegalia, sin otros hallazgos, por lo que se procedió a una ecografía abdominal (hepatomegalia) y determinación de los niveles de la AFP (152.370ng/ml). Ante la sospecha de tumor del hígado, el niño fue derivado a la consulta de oncología pediátrica, donde se realizó estudio radiológico (fig. 1: voluminoso tumor de 11cm de longitud y 6cm de grosor, confinado al lóbulo hepático derecho, sin exceder el ligamento redondo, sin trombosis portal, pero con compresión/envolvimiento de los vasos del hilo hepático) y una biopsia hepática, que confirmó el diagnóstico de hepatoblastoma del tipo fetal. Teniendo en consideración el sistema de estadiamiento y de riesgo Pretreatment Extent of Disease (PRETEXT) propuesto por la Société Internationale d’Oncologie Pédiatrique-Epithelial Liver Tumor Study Group (SIOPEL), el tumor fue calificado como PRETEXT III, siendo inoperable, y por lo tanto se inició tratamiento con cisplatino3. La decisión posterior de empezar un tratamiento con quimioterapia más agresiva, con cisplatino, carboplatino y doxorrubicina se basó en la sospecha de envolvimiento de los vasos del hilo hepático. Después de 3 ciclos de quimioterapia se efectuó angiorresonancia que reveló una reducción global de la masa tumoral, compuesta por 3 nódulos adyacentes: el más central con 5,4cm de diámetro transversal y anteroposterior y 6,7cm de diámetro cráneo-caudal; en la zona posterior una masa de 4,2cm de diámetro transversal y en la región más anterior, un tercer componente tumoral con cerca de 2cm, sin evidencia de trombosis portal, con duda cuanto al envolvimiento vascular (fig. 2A). En este punto se decidió combinar la quimioterapia con embolización, ya que se trataba de un tumor hipervascular, con el fin de reducir la masa tumoral y por el peligro de una cirugía muy extensa (trisegmentectomía). Por lo tanto, se procedió a la embolización selectiva con microesferas de alcohol polivinílico (PVA) y espirales metálicas. La angiografía hepática permitió visualizar una gran masa tumoral hipervascularizada de aproximadamente 7-8cm en los segmentos V, VI y VIII. De manera selectiva se liberaron microesferas en las respectiva arteriolas nutritivas del tumor y microcoils en las arterias nutritivas principales. Un mes más tarde se repitió la angiorresonancia que reveló una reducción significativa del tumor, en el que el componente central se redujo 7mm; el componente anterior 4mm y el más posterior 7mm (fig. 2B). Esta reducción del tumor permitió la hepatectomía derecha, con un plano de resección marginal a la vena hepática media, que corresponde al límite anatómico habitual en esta resección (fig. 2C). En la descripción de la anatomía patológica, con respecto a la pieza quirúrgica se describe una margen de resección hepática más próxima a 0,5cm. El niño terminó el ciclo de quimioterapia 2 meses después de la cirugía, obteniéndose una respuesta favorable con un descenso progresivo de los valores de AFP que actualmente se encuentran normales.
El tratamiento de los hepatoblastomas ha evolucionado en los últimos años, lo que resulta en una mejor supervivencia. Aunque el tratamiento depende del estadio tumoral, la escisión quirúrgica completa (macro y microscópica) es esencial para lograr la cura1,2. Sin embargo, en un 50% de los pacientes la cirugía no es posible debido al estadio avanzado del tumor4. Siendo el hepatoblastoma muy sensible a la quimioterapia, la quimioterapia de entrada ayuda en la reducción de la masa tumoral, facilitando su escisión, lo que resulta en mejor pronóstico1,2. Los hepatoblastomas de alto riesgo no resecables pueden llegar a ser resecables con la quimioterapia, sin embargo, esto no siempre es eficaz4. Ya que son tumores habitualmente hipervasculares, la embolización preoperatoria puede ser eficaz en los casos que no responden a la quimioterapia4,5. En este niño se ha comprobado los resultados satisfactorios de la embolización, ya que se obtuvo una reducción significativa del tumor, lo que permitió una eliminación quirúrgica completa. Aunque la embolización preoperatoria es un resultado viable y atractivo tiene que ser analizado con precaución ya que puede tener algunas complicaciones6.
A pesar de los alentadores resultados de la embolización en los hepatoblastomas se necesitan estudios prospectivos que evalúen el riesgo-beneficio de este enfoque, con el fin de convertirse en un potencial tratamiento de primera línea.