Este trabajo ofrece una perspectiva histórica de la Psicooncología, con énfasis en el papel del psicooncólogo en consejo genético oncológico y en los eventos que marcaron la integración del grupo multidisciplinario de este servicio en el occidente de México. Así mismo, se describen las actividades que se realizan en Psicooncología, incluyendo el manejo del estado emocional, el fomento del apoyo social y la comunicación, además de la toma de decisiones y promoción de la salud. Se resalta la importancia de evaluar las variables psicosociales que pueden estar involucradas en pacientes mexicanos para generar intervenciones eficaces orientadas a mejorar su calidad de vida.
This paper provides a historical perspective of psycho-oncology, with emphasis on the role of the psycho-oncologist in cancer genetic counselling and events that influenced the formation of this multidisciplinary team in western Mexico. The activities that are performed in psycho-oncology are also described, including management of emotional state, the promotion of social support, as well as communication and decision making, and health promotion. The importance of assessing the psychosocial variables that may be involved in Mexican patients to generate effective interventions to improve their quality of life is highlighted.
El cáncer debe ser tratado desde un enfoque multidisciplinario, considerando los tratamientos psicológicos1.Por ello, la Psicooncología ha tenido un amplio desarrollo y aceptación en el tratamiento de pacientes con cáncer o en quienes tienen riesgo de desarrollar la enfermedad2,3.
En el presente trabajo, se persiguen 2 objetivos: a) definir y dar una perspectiva histórica de la Psicooncología, con énfasis en los eventos que permitieron la integración de un grupo multidisciplinario en el Servicio de Consejo Genético Oncológico (CGO) en el occidente de México y b) describir las principales áreas de trabajo del psicooncólogo en el CGO.
Perspectiva histórica de la PsicooncologíaLa Psicooncología se centra en el cuidado emocional del paciente con cáncer, su familia y el equipo oncológico: incluye actividades como la prevención y promoción de la salud, el consejo genético, la atención clínica de trastornos psicológicos asociados con el cáncer, así como la comunicación de malas noticias4.
Los eventos importantes que influyeron en el desarrollo de la Psicooncología en el occidente de México se describen en la tabla 1, en donde se considera la formación reciente de un grupo multidisciplinario para brindar CGO en instituciones públicas de la Zona Metropolitana de Guadalajara.
Perspectiva histórica de la Psicooncología
| 1950-1959 El Hospital General de Boston realizó los primeros estudios de adaptación psicológica al cáncer4 Se crea la Unidad de Psiquiatría del Memorial Sloan-Kettering Cancer Center de Nueva York4,5 |
| 1960-1969 Sin eventos relevantes |
| 1970-1979 Holland es la primera en definir aspectos psicológicos, psiquiátricos, sociales y comportamentales del cáncer4,5 |
| 1980-1989 Se formó la Sociedad Internacional de Psico-Oncología. Se creó la Sociedad Americana de Oncología Psicosocial y Conductual y Sida En México, el Instituto Nacional de Cancerología inició la primera subespecialidad en Psicooncología; se firmaron los convenios para el entrenamiento profesional en el área6 En 1987 se fundó la Sociedad Mexicana de Psicooncología |
| 1990-1999 En México, se registra la segunda reunión de Psicooncología, con trabajos de investigación en el área (1996) La Universidad de Guadalajara desarrolló un posgrado de Psicología de la Salud que incluyó la Psicooncología El Hospital Psiquiátrico de San Juan de Dios en Zapopan (Jalisco, México) creó un entrenamiento de un año para el manejo de pacientes con enfermedades médicas, incluyendo pacientes con cáncer7 |
| 2000-2009 En el 2004 se formó el Comité de Psicooncología de la Sociedad Mexicana de Oncología8 |
| 2010-2015 El Centro Universitario de Ciencias de la Salud (CUCS) de la Universidad de Guadalajara crea el Programa de Navegación de Pacientes Oncológicos Se inicia el Servicio de CGO a través del proyecto «Molecular Genetic Studies in Cancer Patients and their Relatives» a través del CUCS, con la participación del Instituto Jalisciense de Cancerología, los hospitales civiles de Guadalajara y el apoyo de City of Hope de los E.U.A. |
El CGO es un proceso de comunicación que ayuda a comprender e interpretar el riesgo que la persona tiene de desarrollar cáncer y de transmitirlo genéticamente a su descendencia; informa sobre las medidas profilácticas y apoya en la toma de decisiones2,7.
El CGO se brinda a pacientes y familiares con sospecha de cáncer de tipo hereditario, que corresponde a un 5-10% de los casos de cáncer; la importancia de su detección radica en la atención oportuna que puede brindarse al paciente y a sus familiares cercanos, proponiendo medidas de detección oportuna y manejo profiláctico2,7.
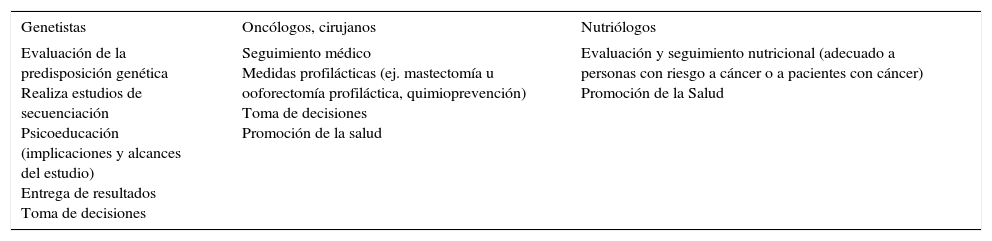
El servicio de CGO en el occidente de México se integra por un grupo multidisciplinario, que ha recibido adiestramiento en el área en diversas instancias nacionales e internacionales. Lo integran genetistas, oncólogos, cirujanos, nutriólogos y psicooncólogos (tabla 2). La evaluación sobre la predisposición de cáncer hereditario en presencia de una mutación genética, la psicoeducación sobre el estudio genético y la entrega de los resultados se realiza por el genetista. El oncólogo y el cirujano otorgan las recomendaciones del manejo médico, que incluye el seguimiento con estudios de tamizaje y las medidas profilácticas para disminuir el riesgo de cáncer8,9. El psicooncólogo evalúa las situaciones que comprometen el bienestar de los participantes10,11, maneja el estado emocional, con énfasis en las redes de apoyo social, en la comunicación, la toma de decisiones y la promoción de la salud. La inclusión del nutriólogo en el CGO favorece la promoción de la dieta saludable, adecuada a las necesidades de cada participante. Algunas de las áreas de trabajo del psicooncólogo dentro del CGO se describen a continuación de manera detallada.
Trabajo multidisciplinario en consejo genético oncológico
| Genetistas | Oncólogos, cirujanos | Nutriólogos |
|---|---|---|
| Evaluación de la predisposición genética Realiza estudios de secuenciación Psicoeducación (implicaciones y alcances del estudio) Entrega de resultados Toma de decisiones | Seguimiento médico Medidas profilácticas (ej. mastectomía u ooforectomía profiláctica, quimioprevención) Toma de decisiones Promoción de la salud | Evaluación y seguimiento nutricional (adecuado a personas con riesgo a cáncer o a pacientes con cáncer) Promoción de la Salud |
La ansiedad y la depresión han sido los estados emocionales más frecuentemente atendidos por el grupo de CGO12. Por un lado, la ansiedad es un determinante de la salud mental y la calidad de vida13, que se relaciona además con la toma de decisiones, la adherencia al tamizaje o a las medidas de reducción de riesgo para el cáncer14. Se demostró que los portadores y no portadores de mutación genética relacionada con cáncer de mama u ovario experimentan incremento de los niveles de ansiedad relacionados con el cáncer hereditario, con el riesgo de transmitirlo a sus hijos o con el de la pérdida de miembros cercanos de la familia15,16.
Los niveles moderados de ansiedad facilitan la decisión de participar en el CGO17: un buen consejo reduce la ansiedad y preocupación de los participantes en los primeros 3 meses18,19, aunque pueden reaparecer, asociadas al periodo de realización de las pruebas de tamizaje19. La ansiedad o preocupación exageradas pueden llevar a los participantes a procedimientos de tamizaje o a intervenciones innecesarias2.
Un manejo incorrecto del estado emocional, por alguno de los participantes del grupo de CGO, puede ocasionar depresión en los portadores de la mutación genética, sobre todo, si existe el antecedente de la enfermedad19, esto independientemente de si su resultado es positivo o negativo13.
Comunicación y redes de apoyo socialLa información brindada por los profesionales del CGO debe ser clara, realista, sensible, completa y adaptada para los participantes y familiares, con énfasis en las implicaciones físicas y psicosociales del resultado del estudio genético, así como en las opciones de seguimiento y las medidas profilácticas recomendadas8,20,21. Brindar la información en varias sesiones puede ser recomendado para evitar la confusión en las personas que asisten a CGO20.
Promover la comunicación asertiva y la toma de decisiones dentro de la familia puede amortiguar el impacto emocional13,22. La interpretación incorrecta de la información por parte de los participantes del CGO puede ocasionar aislamiento, malestar emocional y limitar la aplicación de medidas preventivas8. Por otro lado, una percepción positiva del participante sobre el apoyo social que le ofrecen el personal de salud, los familiares y amigos favorecerá su bienestar8,22,23. Se debe subrayar que los resultados del CGO impactan no solo al participante, sino a toda la familia22. Es deseable que los individuos que se realizan la prueba genética informen sobre el riesgo de cáncer a sus familiares, sobre todo en el caso de ser portador de una mutación que predispone el desarrollo de cáncer21,24. La comunicación de los resultados genéticos puede ser difícil en familias disfuncionales, por ejemplo, debido a divorcios, conflictos entre hermanos24 o falta de contacto con parientes lejanos8. Por otro lado, los participantes del CGO pueden no informar a niños y adolescentes cuando creen que los preocuparían o les causarían ansiedad24,25.
Cuando no se detecta mutación genética en el participante, es menos probable que se comuniquen los resultados a miembros de su familia21; aunque se propone que se realice, en primer lugar, porque otros familiares pueden ser portadores y tienen la opción de realizarse el estudio genético, principalmente en familias con varios indicadores de riesgo. En segundo lugar, porque pueden beneficiarse de las recomendaciones acerca del tamizaje para la detección oportuna y las conductas saludables. Finalmente, porque el apoyo social amortigua la incertidumbre emocional en caso de resultados no informativos y favorece la adopción de estilos de vida saludables21.
Toma de decisionesEl elemento central del CGO es la toma de decisiones26, para aplicar estrategias de detección temprana o de reducción de riesgos de la enfermedad24, por ejemplo, la mastectomía u ooforectomía profilácticas27,28. La comunicación e información precisas son la base para la adecuada toma de decisiones8,20,23,24. La información confusa puede generar ansiedad en los participantes y su familia, así como dificultar y retardar la toma de decisiones26; más allá de esto, la elección depende de las circunstancias, valores, creencias, preferencias u otras características de cada individuo, así como de las influencias interpersonales26,29. Se propone que se brinde tiempo suficiente para la toma de decisiones, con la deliberación y consolidación de cada una de las opciones disponibles29. Cruzado et al. diferencian entre 2 estilos de afrontamiento para la toma de decisiones; por un lado, los «aproximadores» prefieren un papel más activo en la toma de decisiones, solicitan mucha información, aunque suelen presentar mayor preocupación y morbilidad psicológica; por el otro lado, los «evitativos» niegan las situaciones amenazantes, prefieren distraerse y, aunque están menos ansiosos, corren el riesgo de no adherirse a las pruebas de tamizaje ni a las medidas profilácticas8.
La asesoría y soporte adecuados en la toma de decisiones es vital para cumplir los objetivos del CGO, con base en las probabilidades de riesgo y las opciones médicas, así como los aspectos psicosociales de cada participante. Las intervenciones psicoeducativas con base en modelos sociocognitivos han mostrado efectividad para facilitar la toma de decisiones30.
Promoción de la saludEl efecto del CGO en la adopción de conductas saludables es relevante en las personas con mutación genética o en ausencia de ella31, ya que la adopción de estilos de vida saludables en la población puede reducir el riesgo de aparición de cáncer3.
En relación con las conductas de prevención y detección oportuna, así como con los factores de riesgo de cáncer, se propone la promoción del uso de pruebas de tamizaje, la autoexploración y el examen físico3,32, la adopción de la dieta saludable31,33,34, la realización de actividad física regular, el consumo moderado de alcohol33,35, la eliminación del hábito tabáquico33 y la restricción o uso controlado de hormonas32.
Las teorías de la psicología clínica y de la salud especializadas en la modificación de la conducta son de utilidad para la promoción de la salud en los participantes del CGO. Entre ellas, el modelo transteórico, que ofrece sustento teórico y estrategias de intervención adaptadas a estadios y procesos de cambio36,37 o la terapia cognitivo-conductual, con efectividad demostrada38,39.
ConclusionesLa Psicooncología, en tres décadas de desarrollo en México, presenta varios retos en el área de CGO: el profesional interesado debe especializarse en CGO para lograr un desempeño eficiente en las actividades de su competencia. Cabe destacar que existen numerosos beneficios para los pacientes que asisten a este servicio si se les ofrece un adecuado asesoramiento, tales como disminución de preocupación y ansiedad respecto al cáncer, mejora de la sensación de control, aumento de la autoestima y disminución del malestar emocional18,19.
Se ha encontrado que hay diferencias del impacto psicológico dependiendo del país o de la cultura16. Es por esto por lo que es importante impulsar la investigación en el área para abordar estas diferencias ideológicas y culturales, y así generar conocimientos específicos de esta población para adecuar las intervenciones y definir modelos propios en México; incluso, para trasladar estos conocimientos a poblaciones similares en el mundo o al manejo del riesgo genético para otras enfermedades crónicas.
Se propone, por tanto, investigaciones en México enfocadas a la evaluación de factores psicosociales en participantes de CGO, que en otros países se ha encontrado que están relacionados con la ansiedad y depresión13,14, la comunicación8,20,21 el apoyo social8,22,23 y la toma de decisiones26, con la finalidad de generar intervenciones psicológicas eficaces que ayuden a disminuir el malestar emocional y a mejorar la calidad de vida de estos pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores agradecen el financiamiento otorgado por el Consejo Nacional de Ciencia y Tecnología (CONACYT), a través del Doctorado Interinstitucional en Psicología de la Universidad de Guanajuato, Universidad de Guadalajara, Universidad Autónoma de Aguascalientes, Universidad de Colima y Universidad Michoacana de San Nicolás Hidalgo.