Control de los factores de riesgo
Medidas higienicodietéticas o modificaciones del estilo de vida
La indudable efectividad de los tratamientos médicos y quirúrgicos no nos deben hacer olvidar la modificación en los estilos de vida (MEV), que pueden proporcionar beneficios añadidos a un coste menor, aunque precisan mayor esfuerzo por parte del paciente. No hay datos procedentes de ensayos clínicos, y es muy difícil que se obtengan, respecto a si la abstención del tabaquismo, la pérdida de peso, la realización de ejercicio físico de manera regular, el abandono del consumo excesivo de alcohol y la mejoría en la dieta (menos sal, menos grasas saturadas, más frutas, verduras y pescados) reducen el riesgo de recidiva en la ECV, pero probablemente estas modificaciones ayuden a ello19,26. De todas maneras, en prevención secundaria cardiovascular el cumplimiento terapéutico por parte de los pacientes, incluso en las MEV, suele ser mejor.
Recomendaciones
Todos los pacientes que hayan presentado un ictus (o AIT) deben recibir consejo apropiado para la modificación de los estilos de vida: dieta, reducción de peso si existe sobrepeso y ejercicio físico regular (C).
Tabaco
Aunque no hay ensayos clínicos, ni es probable que se realicen, estudios de cohortes han objetivado que el cese del tabaquismo produce una reducción del riesgo de sufrir nuevos ictus27-29, que se ha calculado en un 50%26. La metodología de la intervención es similar a la comentada en el apartado de prevención primaria del ictus; es importante recordar que los pacientes que ya han padecido un ictus suelen estar más preparados para dejar de fumar30.
Recomendación
Todas las personas que han padecido un ictus (o AIT) deben dejar de fumar (B), para lo que se les indicará consejo firme (B) o entrevista motivacional (A), con posibilidad de tratamiento con sustitutos de nicotina o bupropión (A).
Control de la hipertensión arterial
Como en el caso de la prevención primaria, no existe ninguna duda de los beneficios de descender la presión arterial en pacientes que ya han sufrido un episodio cerebrovascular. En un metaanálisis de 9 ensayos clínicos, en los que se incluyó a un pequeño número de pacientes que habían sobrevivido a un ictus, la reducción del riesgo relativo con el tratamiento antihipertensivo fue del 29%2.
Los resultados preliminares del estudio PATS31 comunicaron que una reducción de 5 mmHg de PAS y 2 mmHg de PAD en pacientes que habían presentado un AIT o un accidente cerebrovascular sin secuelas importantes, con un tratamiento basado en la indapamida, un diurético, reducía el riesgo de un nuevo episodio de forma significativa en un 29%; estos resultados fueron similares en normotensos e hipertensos.
Más recientemente, el estudio PROGRESS32 concluyó que la estrategia terapéutica basada en un diurético (indapamida) y un inhibidor de la enzima de conversión de la angiotensina (IECA), perindropil, en pacientes con antecedentes de enfermedad cerebrovascular o AIT reduce en un 43% la aparición de un nuevo ictus (NNT de 11, en 5 años); el beneficio se produjo tanto en hipertensos como en normotensos y para cualquier tipo de ictus (isquémicos y hemorrágicos). En el grupo placebo hubo más ictus mortales pero la diferencia no fue significativa. La reducción de riesgo de ictus en los pacientes tratados sólo con perindopril no fue significativa sobre el grupo tratado con placebo (quizá debido a la pequeña muestra en este subgrupo).
En este estudio32 no se demostró la existencia de una curva en "J", cuya existencia determinaría que por debajo de un nivel óptimo y desconocido de presión arterial se podría disminuir la perfusión cerebral, lo que no invalida que en estos pacientes debamos reducir progresivamente las cifras tensionales, evitando los cambios bruscos, que sí podrían dañar la circulación cerebral.
Recomendaciones
-- Se debe descender la presión arterial por debajo de 140/80 mmHg (A) e idealmente por debajo de 130/85 mmHg (C).
-- La estrategia terapéutica debe basarse en un diurético tiazídico y/o un IECA (A).
Control de la hiperlipemia
Al igual que en prevención primaria, tampoco hay estudios que informen acerca de la efectividad del tratamiento hipolipemiante en la recurrencia del ictus, pero está en marcha el estudio SPARCL, en pacientes con ictus o AIT y sin enfermedad coronaria, con este objetivo33. En el estudio HPS34 se incluyó a 1.820 pacientes con AIT o ictus pero libres de enfermedad coronaria, en los que se demostró una reducción no significativa del 10% en la aparición de un nuevo ictus (isquémicos o hemorrágicos); en cambio, sí se redujo de manera significativa (un 23%) la incidencia de episodios vasculares mayores (NNT de 102, en 1 año)35. De igual manera, en el estudio PROSPER36 se incluyó a 649 pacientes con ictus, en quienes no se demostró una reducción de la recurrencia ni un retraso en el deterioro cognitivo en ancianos, lo que podría deberse a la escasa duración del estudio, ya que en otros ensayos clínicos se ha demostrado que la reducción del ictus es habitualmente significativa a partir de los 3 años. No se dispone de ensayos clínicos con fármacos diferentes a las estatinas.
El objetivo terapéutico que se debe alcanzar no se ha medido de manera precisa, pero se pueden hacer las mismas consideraciones que en la prevención primaria del ictus.
Recomendaciones
-- Los pacientes con historia de ictus o AIT deberían ser tratados con una estatina para la prevención de episodios coronarios (A).
-- El objetivo terapéutico será mantener los valores del colesterol ligado a lipoproteínas de baja densidad (cLDL) < 100 mg/dl o conseguir un descenso de al menos un 30% (A).
Control de la diabetes
No existen estudios sobre el efecto que tiene el control glucémico en la prevención de recidivas en pacientes que hayan presentado un ictus. Sin embargo, se recomienda su buen control por todos los beneficios añadidos que conlleva para el paciente19.
Recomendación
Se recomienda el buen control glucémico en pacientes diabéticos que hayan sufrido un ictus (C).
Tratamiento antitrombótico
Un metaanálisis demostró con aspirina una reducción del 25% en la aparición de infarto no mortal, ictus no mortal o muerte cardiovascular en pacientes que previamente habían tenido un ictus o AIT25; en concreto, se prevenían 36 episodios por cada 1.000 pacientes tratados durante 2 años. Este beneficio superó el aumento de hemorragias mayores extracraneales. La dosis óptima calculada de aspirina fue de 75-150 mg/día.
La asociación de otros antiagregantes no se ha estudiado de forma adecuada, excepto la del dipiridamol (400 mg/día) y la aspirina (50 mg/día), cuyo efecto dobla al de ambos monofármacos por separado2 en la prevención del ictus (no del infarto coronario), aunque el dipiridamol puede causar vasodilatación coronaria y desencadenar angina de esfuerzo37, por lo que no se recomienda usar esta combinación de manera habitual. En un estudio español, 600 mg/día de triflusal, en 2.113 pacientes con AIT o ictus, seguidos durante 30 meses fue similar a 325 mg/día de aspirina en la prevención de ictus o infarto de miocardio, pero con menos complicaciones hemorrágicas38.
El clopidogrel es ligeramente superior a la aspirina en la prevención del ictus39, por lo que es una alternativa cuando no puede utilizarse aspirina e incluso puede ser de elección en pacientes con ictus previo, enfermedad vascular periférica, enfermedad coronaria, diabetes, tras cirugía coronaria2 o si aparece un ictus en pacientes ya tratados con aspirina26, aunque de momento su elevado precio está limitando su uso. La asociación de aspirina y clopidogrel mejora la efectividad de ambos fármacos por separado en la angina inestable40, pero esto no se ha probado en el ictus, ya que los resultados del estudio MATCH41 no demuestran que exista una ventaja de la asociación sobre el uso aislado de clopidogrel en la reducción de recurrencias de ictus en pacientes con AIT o ictus previos; al contrario, se incrementan las hemorragias no mortales. La ticlopidina está actualmente en desuso, por sus problemas de toxicidad, frente a la mayor seguridad del clopidogrel.
El tratamiento con anticoagulantes orales (TAO) reduce el riesgo de ictus recurrente en pacientes con fibrilación auricular y AIT o ictus reciente un 68%, mejor que la aspirina sola (29%)2,42, aunque aumenta el riesgo de hemorragia mayor extracraneal43. Los pacientes que hayan padecido un AIT o un ictus de origen cardioembólico (valvulopatía mitral reumática, prolapso de la válvula mitral a pesar del tratamiento con aspirina, calcificación del anillo mitral, siempre que la embolia no sea por calcio, foramen oval permeable con embolia paradójica, miocardiopatía dilatada...), pero que no estén en fibrilación auricular, se pueden beneficiar también del uso del TAO2,44,45, aunque no se dispone de estudios tan consistentes que lo apoyen. En general, la reducción del riesgo relativo es similar a la de la prevención primaria; aunque al partir de riesgos basales más altos, la reducción del riesgo absoluto es mucho mayor42. No hay datos que apoyen la utilización del TAO en pacientes con ictus de origen no cardíaco37,46,47, y se ha encontrado un exceso de mortalidad y de hemorragias mayores con este tratamiento2. El momento del inicio del TAO no se conoce con precisión, pero habitualmente se recomienda 1-2 semanas tras el ictus48. Si el paciente no tolera el TAO, puede usarse aspirina26,43.
Recomendaciones
-- Debe usarse aspirina (75-150 mg/día) para reducir la recurrencia de ictus isquémicos aterotrombóticos (A).
-- En pacientes que no puedan ser tratados con aspirina la alternativa es el clopidogrel (75 mg/día) (A) o el triflusal 600 mg/día (A). En caso no de poder utilizarse ninguno de los anteriores puede indicarse dipiridamol (200 mg/12 h) (B).
-- El TAO está indicado, con el objetivo terapéutico de un INR de 2-3, en pacientes con ictus isquémico cardioembólico asociado a fibrilación auricular (A) o a otras cardiopatías, aunque no estén en fibrilación auricular (en general, recomendación de grado B). En pacientes con válvulas protésicas el objetivo terapéutico será un INR de 2,5-3,5 (B).
-- El TAO no debe usarse tras un ictus no cardioembólico, excepto en algunas situaciones especiales: ateromasaórticos, aneurismas fusiformes de la arteria basilar o disección de la arteria cervical (C).
-- En ancianos con leucoaraiosis debe evitarse el TAO (C).
Nota: Hay bastante controversia clínica respecto a la dosis óptima de aspirina para la prevención cardiovascular. Concretamente, respecto a la prevención cerebrovascular, los estudios publicados incluyen dosis muy variables, entre 30 y 1.300 mg/día, que además son diferentes para cada situación clínica, por lo que es difícil estandarizar una dosis única para todos los casos. No hay evidencia consistente de que las dosis bajas sean menos efectivas que las altas, pero sí son más seguras49. En los pacientes con AIT o ictus establecido, un metaanálisis ha concluido que la dosis con mejor relación riesgo/beneficio es la de 75-150 mg/día25. En los ictus agudos sólo hay ensayos clínicos con dosis entre 160 y 300 mg/día, por lo que no tenemos refrendo experimental para usar dosis menores49. En los pacientes con fibrilación auricular se han empleado dosis entre 75 y 325 mg/día, aunque esta última dosis es con la que hay más evidencias50. Éste es el motivo que justifica que la dosis recomendada en cada situación clínica, en este protocolo, sea diferente.
Cirugía
La endarterectomía carotídea reduce el riesgo de ictus o muerte en pacientes con estenosis sintomática (AIT o ictus no discapacitante) de la carótida interna ipsilateral superior al 70%, en un 48% en 2,5 años. En pacientes con estenosis del 50-69%, la reducción del riesgo es del 27% en 5 años. En estenosis inferiores al 50%, el riesgo aumenta un 20% en 2 años51. Estos resultados sólo son aplicables cuando el índice de complicaciones quirúrgicas es inferior al 6%.
La decisión de intervenir no sólo se basa en el grado de estenosis, sino también en la existencia de otros factores que aumenten el riesgo si no se interviene(edad, ser mujer, HTA, oclusión ipsilateral) o como resultado de la propia intervención quirúrgica37,51 (ictus isquémico o hemorrágico, muerte, infarto de miocardio, lesiones neurológicas locales, aneurismas, trombosis venosas profundas...). Otras situaciones clínicas en las que el riesgo quirúrgico aumenta son52: mujeres, arteriopatía periférica, mayores de 75 años, enfermedad pulmonar obstructiva crónica (EPOC), cardiopatías, PAS > 180 mmHg y oclusión grave de la carótida contralateral.
La cirugía tampoco está indicada si el ictus es cardioembólico, o si existe leucoaraiosis, incapacidad grave o comorbilidad médica importante19. En algunos subgrupos de pacientes, el beneficio es superior a otros: AIT, amaurosis fugax, ictus con secuelas mínimas, o pacientes con moderada estenosis intracraneal y grave extracraneal2. En estenosis del 50-69%, puede intentarse en ancianos, o en pacientes con síntomas hemisféricos no retinianos, estenosis intracraneal o placas irregulares19.
La anastomosis entre la arteria temporal superficial y la cerebral media no es beneficiosa en la prevención de ictus en pacientes con AIT o ictus previo y estenosis de la carótida interna2,19.
El estudio CAVATAS53 ha comparado la angioplastia con la endarterectomía carotídea y vertebral, y no ha demostrado que aquélla sea superior a ésta, por lo que su uso debe quedar restringido a ensayos clínicos controlados o cuando la endarterectomía no pueda realizarse2,54.
Recomendaciones
-- La endarterectomía carotídea está indicada en pacientes con estenosis sintomática >= 70%, sin déficit neurológico grave y antes de transcurridos 180 días desde el ictus isquémico. Esto sólo es válido para centros con un índice de complicaciones perioperatorias inferior al 6% (A).
-- La endarterectomía puede intentarse en varones con síntomas hemisféricos recientes y estenosis del 50-69% (C).
-- La endarterectomía no se recomienda en estenosis menores del 50% (A).
-- La angioplastia carotídea puede indicarse si la endarterectomía es imposible técnicamente, está contraindicada, o en caso de reestenosis tras endarterectomía o si la obstrucción no es por ateroma (C).
-- Los pacientes deben recibir clopidogrel y aspirina antes, durante y hasta 1 mes tras la angioplastia (C). Aunque esta recomendación está recogida en la Guía Europea de Tratamiento del Ictus 20032, a la vista de los resultados del estudio MATCH41, aunque no se ha realizado en pacientes postoperados, es probable que deba replantearse.
Otros tratamientos
Tratamiento hormonal sustitutivo
Un estudio realizado en 664 mujeres posmenopáusicas, que habían sufrido un AIT o un ictus, tratadas con estrógenos durante 2,8 años no sólo encontró que los ictus no mortales no se reducían, sino que halló que en éstos la evolución clínica era peor y el número de los casos mortales aumentaba55. Al igual que en prevención primaria, el uso del THS no se puede recomendar en esta indicación (A).
Reducción de homocisteína
Aunque, como hemos visto, la relación entre la hiperhomocisteinemia y la enfermedad aterotrombótica es sólida56,57, se ha publicado un ensayo clínico en 3.680 adultos supervivientes de un ictus sin incapacidad y tratados durante 2 años en 2 formulaciones de dosis altas o bajas de vitamina B6, B12 y ácido fólico. En este estudio se redujeron los valores de homocisteína en 2 µmol/l entre ambos grupos, sin reducción sig nificativa de la aparición de nuevos ictus58, lo que podría deberse a la escasa reducción alcanzada, al limitado tiempo de seguimiento, a que en Estados Unidos los cereales están ya enriquecidos con ácido fólico o a que los resultados de los estudios de cohortes incluyen algún sesgo que haga no reproducible el beneficio con la reducción de los valores de homocisteína (al igual que ha ocurrido con el THS)59. De momento, a la espera de la publicación de otros 2 estudios (WATCH y HOPE-TOO), no se puede recomendar la suplementación vitamínica para la reducción de los valores de homocisteína en la prevención del ictus (A), aunque la recomendación de seguir una dieta de tipo mediterráneo, rica en vitaminas y ácido fólico se mantiene (C).
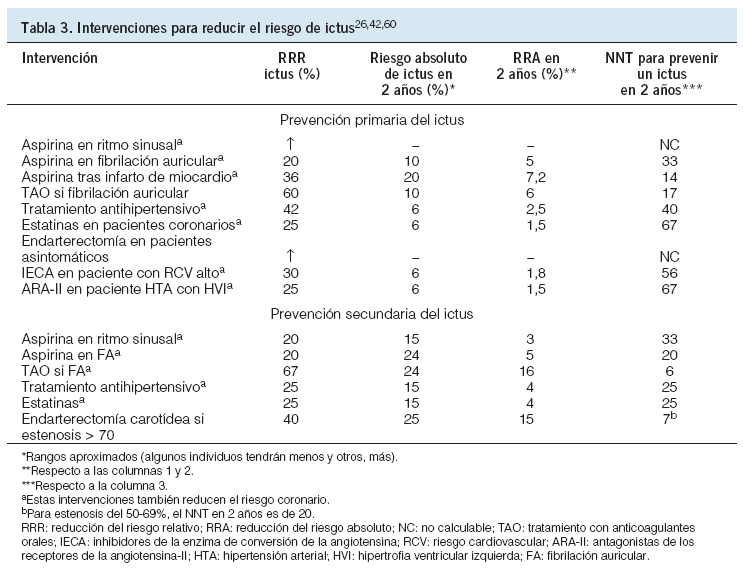
En la tabla 3 se expone, a modo de resumen, el impacto que las intervenciones comentadas, para la prevención primaria y secundaria del ictus, tienen en el trabajo clínico diario del médico de familia, medido como NNT en 2 años. En la tabla no se han incluido las intervenciones no farmacológicas60.