La lumbalgia o lumbociática es, tras los procesos respiratorios, la causa más frecuente de consulta en atención primaria. Inicialmente, en la mayoría de los casos, el paciente no solicita atención médica y recurre a fármacos analgésicos y antiinflamatorios o a medidas físicas, como la aplicación de masajes o calor, para aliviar los síntomas. Afortunadamente, en la mayor parte de las ocasiones, la lumbalgia es un proceso autolimitado.
LUMBALGIA Y CIÁTICA
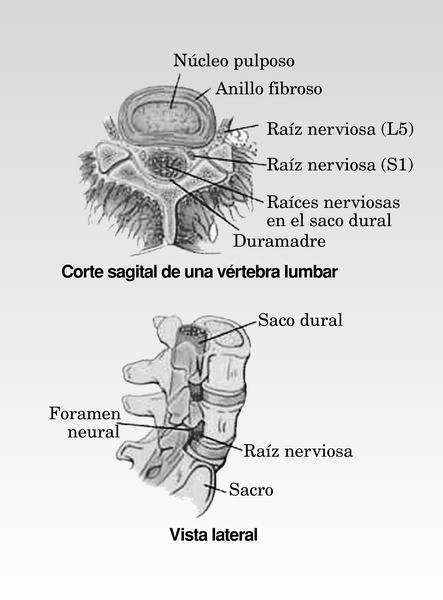
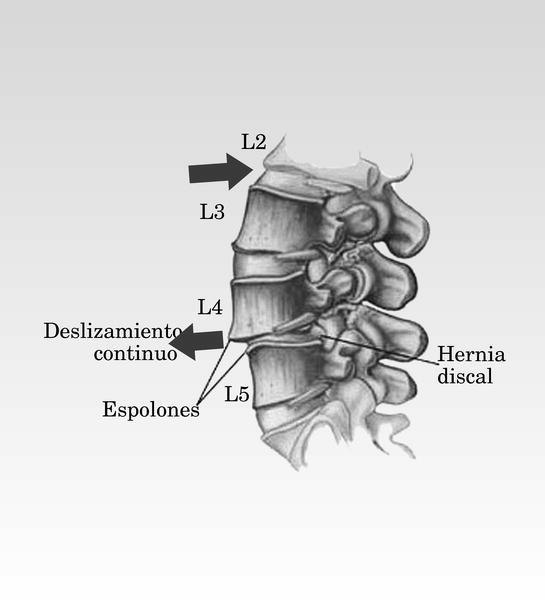
Ante todo, hay que saber que lumbalgia y ciática no son conceptos sinónimos. El término lumbalgia procedente del latín lumbus (lomo) y algia (dolor), y hace referencia única y exclusivamente al dolor localizado en la espalda a la altura de la columna lumbar (fig. 1), sin especificar la causa de este dolor, que puede ser de naturaleza nerviosa (como, por ejemplo, una hernia discal), muscular (una contractura de la musculatura de la zona lumbar) u ósea (como en el caso de la artritis reumatoide).
Fig. 1. Anatomía de la columna lumbar
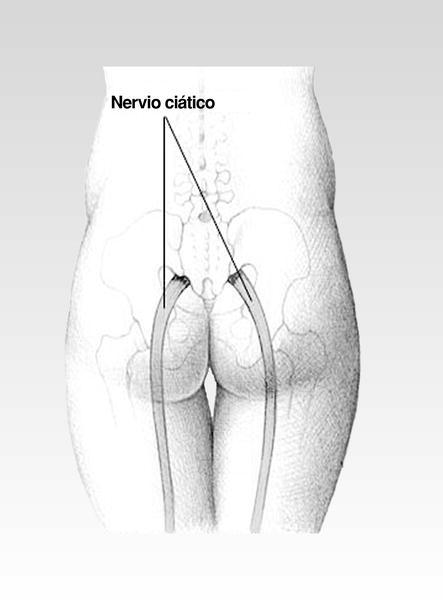
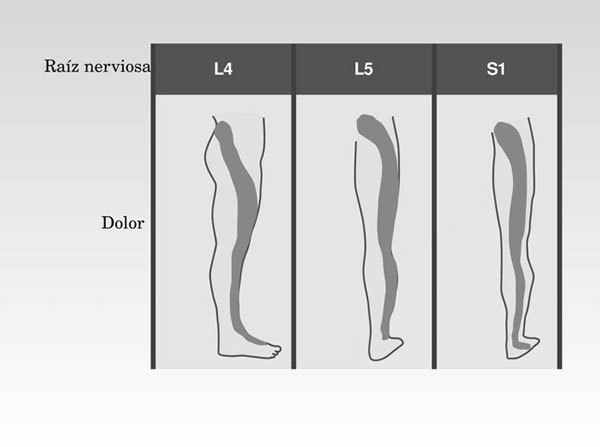
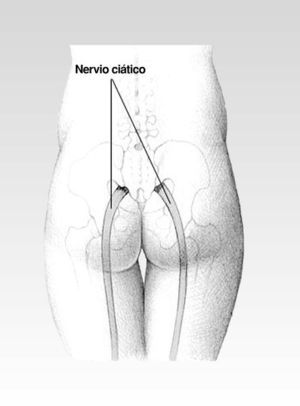
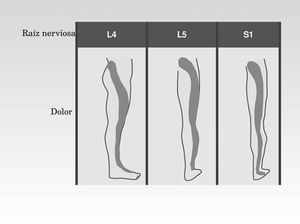
Por el contrario, el término ciática define el dolor localizado en el territorio del nervio ciático. El nervio ciático tiene su origen a la altura de la columna lumbar y posteriormente, desciende por toda la pierna hasta el pie (fig. 2). La irritación de este nervio se manifiesta en forma de calambre, hormigueo o pinchazo por todo el recorrido del mismo. Así, es un tipo de dolor difuso cuya localización concreta (fig. 3) resulta difícil de definir para el paciente.
Fig. 2. Nervio ciático
Fig. 3. Nivel en el que se produce la compresión de la raíz nerviosa del ciático y localización correspondiente del dolor
ETIOLOGÍA
El dolor propio de la lumbalgia se produce a través de un mecanismo de tipo neurológico que implica la activación de las fibras nerviosas que transmiten el dolor y el desencadenamiento de la contractura muscular y la inflamación. Este mecanismo neurológico puede desencadenarse por:
a) Contracturas musculares secundarias a sobrecargas posturales, esfuerzos o alteraciones de la forma de la columna vertebral. La lumbalgia aguda o lumbago sucede típicamente a un esfuerzo o movimiento en falso.
b) Fisuras, protrusiones o hernias discales.
c) Compresión de una raíz nerviosa, como en el caso de una hernia discal, una estenosis espinal o una espondilolistesis.
Contractura muscular
La contractura muscular es la causa más frecuente de dolor de espalda. La adopción de malas posturas al dormir o al sentarse provoca la contractura y rigidez de la musculatura de la columna vertebral, lo cual es causa de dolor.
Hernia discal
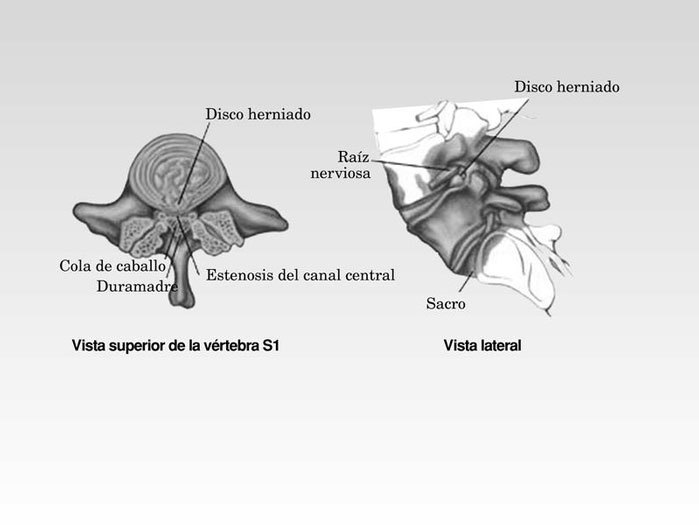
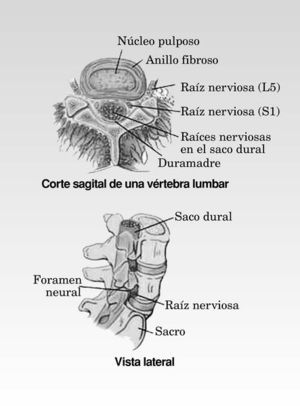
La hernia discal consiste en la protusión del núcleo pulposo del disco intervertebral. El disco intervertebral es una estructura compuesta de una parte central de consistencia gelatinosa (el núcleo pulposo) y una envuelta fibrosa (anillo fibroso). La función del disco intervertebral es de amortiguación entre los cuerpos vertebrales (fig. 4).
Fig. 4. Hernia discal
Movimientos repetidos de flexión y extensión de la espalda llevando o no sobrepesos pueden desencadenar un aumento de la presión dentro del disco. Cuando esta presión es superior a la resistencia ejercida por la envuelta fibrosa, se produce el desgarro del anillo fibroso (fisura discal), su abombamiento (protusión discal) o su rotura con la consiguiente salida de parte del núcleo pulposo (hernia discal).
El principal mecanismo por el que la hernia discal provoca dolor es por la entrada en contacto de unas sustancias propias del núcleo pulposo con fibras nerviosas que rodean el anillo fibroso. Estas sustancias activan los nervios dando lugar a un dolor muy intenso que el paciente nota cerca de la columna. Además, si el tamaño de la hernia es suficientemente grande, puede comprimir una raíz nerviosa.
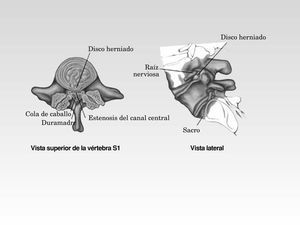
Estenosis espinal
La estenosis espinal se define como el estrechamiento de un segmento concreto del canal medular. Este estrechamiento suele ser secundario a la invasión del canal medular por la deformación, con la edad, de los huesos que forman la articulación facetaria (articulación localizada entre las láminas de dos vértebras superpuestas).
La estenosis espinal da lugar a dolor si se produce la compresión de las estructuras nerviosas que se hallan en el canal medular.
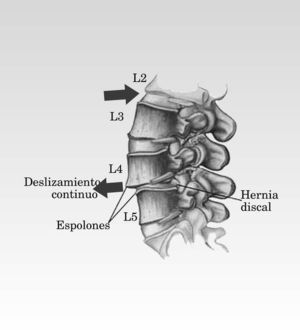
Espondilolistesis
La espondilolistesis consiste en el deslizamiento de una vértebra sobre otra. Si el grado de desplazamiento es importante, puede producirse una comprensión nerviosa y en consecuencia, dolor (fig. 5).
Fig. 5. Espondilolistesis
Otras causas
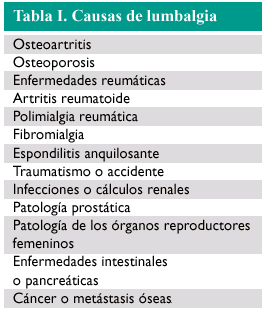
La tabla I recoge otras posibles causas de lumbalgia.
DIAGNÓSTICO DIFERENCIAL
Como ya hemos visto, existe una multitud de patologías que pueden provocar lumbalgia. No obstante, las características propias del dolor en cada situación, junto con la presencia de otros síntomas, pueden contribuir al hallazgo del origen del mismo.
Distensión de espalda
El dolor suele aparecer el día después del sobreesfuerzo. Los músculos en la espalda, nalgas y muslos suelen estar doloridos y rígidos. La aplicación de presión en ciertas áreas de la espalda puede producir dolor.
Protusión discal
Las personas con patología discal significativa suelen presentar un dolor severo en la zona lumbar. Si además existe compresión de la raíz nerviosa, el dolor puede extenderse hacia la extremidad inferior (ciática). El dolor aumenta de intensidad con los movimientos de flexión y extensión de la espalda.
Estenosis espinal
Debido al estrechamiento de la porción inferior del canal medular y a la compresión de sus estructuras nerviosas, el dolor, debilidad y/o parálisis afecta a la espalda y a las extremidades inferiores. Los síntomas empeoran cuando el paciente se halla de pie o anda, mientras que encuentra alivio al sentarse o tumbarse.
Osteoartritis
Junto con el dolor de espalda, se produce rigidez y deformación de las articulaciones. Las articulaciones con artritis pueden estar inflamadas, calientes, enrojecidas y doloridas. A veces el dolor es tan severo que puede incapacitar a una persona completa mente. La evolución del proceso suele ser de varios años.
Osteoporosis
La osteoporosis se define como una pérdida de la masa ósea: el hueso se vuelve poroso y frágil, rompiéndose fácilmente. Es especialmente común entre las mujeres posmenopáusicas. Es un proceso que evoluciona de forma silenciosa durante años, siendo su consecuencia más evidente la aparición de fracturas. Las fracturas o aplastamientos de las vértebras causan una deformación de la columna, disminuyendo la estatura. La osteoporosis por sí misma, sin fractura, no es dolorosa.
Fibromialgia
El dolor ocasionado por la fibromialgia suele consistir en dolor o ardor generalizados. Muchas veces, se describe como un dolor de pies a cabeza. Su severidad varía de día en día y puede cambiar de lugar, llegando a ser más severo en aquellas partes del cuerpo que se usan más, es decir, cuello, hombros y pies. En algunas personas, el dolor puede ser lo suficientemente intenso para interferir con las tareas diarias y ordinarias, mientras que a otras sólo les ocasiona un malestar leve. Con frecuencia, el dolor de la fibromialgia se acompaña de espasmos musculares. La sensación de agotamiento producida por la fibromialgia varía de persona a persona. Va desde una sensación de ligero cansancio, hasta el agotamiento de una enfermedad como la gripe. Al igual que el dolor, también tiende a aparecer y desaparecer.
Espondilitis anquilosante y otras artritis inflamatorias
En este tipo de enfermedades existe dolor en la columna lumbar junto con rigidez matutina de espalda y/o caderas. Puede existir también dolor y rigidez en cuello o pecho, o una sensación de cansancio extrema. Otras características incluyen psoriasis, enrojecimiento y dolor ocular o diarrea, en función del tipo de artritis inflamatoria.
Infecciones o cálculos renales
Los pacientes con infección renal desarrollan típicamente un intenso y súbito dolor de predominio lumbar, con extensión hacia el flanco abdominal ipsolateral. Presentan, además, escalofríos, fiebre elevada, náuseas y vómitos.
El dolor como resultado de una obstrucción aguda por un cálculo renal suele ser de tipo cólico y presenta la irradiación típica del trayecto ureteral. También puede acompañarse de náuseas y vómitos.
Cáncer o metástasis óseas
En estas situaciones, el dolor de espalda es persistente y puede empeorar al recostarse la persona. En ocasiones se acompaña de hormigueo, debilidad o parálisis de las extremidades inferiores. Si el cáncer se disemina a través de los nervios espinales afectando a la vejiga y el intestino, puede producirse incontinencia urinaria y/o fecal.
La adopción de malasposturas al dormir o al sentarse provoca la contractura y rigidez de la musculatura de la columna vertebral
CONSECUENCIAS PARA LA VIDA DEL PACIENTE
Los signos y síntomas presentes en un cuadro de lumbalgia varían según la intensidad y la zona afectada. No obstante, en la tabla II se destacan los más comunes.
La causa de lumbalgia en la mayoría de los pacientes no es grave y el dolor desaparece en un mes. Únicamente en el 4% de los casos, los síntomas persisten durante más de 6 meses, constituyendo una causa importante de incapacidad. Si existe sufrimiento de la médula o pérdida de fuerza progresiva o intensa durante más de 6 semanas, pueden quedar secuelas, como la pérdida de control de esfínteres.
Cabe decir también que la lumbalgia es una de las causas más frecuentes de absentismo laboral. Se calcula que en España entre los años 1993 y 1997 la media de bajas temporales por año debidas a la lumbalgia fue de 55.000.
FACTORES PREDISPONENTES
Entre los factores que aumentan el riesgo de sufrir lumbalgia se hallan:
Falta de potencia muscular. Tener poca fuerza en los músculos de la espalda o en los abdominales favorece que la musculatura se sobrecargue y contracture ante pequeños esfuerzos. Además, cuanta menos masa muscular, peor protegido estará el disco intervertebral y las demás estructuras de la columna vertebral y menos resistente será ésta a la carga, aumentando la probabilidad de que surjan alteraciones.
Inactividad física. En condiciones normales, la musculatura abdominal y paravertebral se coordina entre sí con el fin de mantener la postura o conservar el equilibrio en movimiento. Esta coordinación depende de reflejos nerviosos que, para funcionar correctamente, deben repetirse. La falta de actividad física conlleva al empobrecimiento de estos reflejos, por lo que la musculatura se contrae de forma inadecuada o a destiempo, favoreciendo su contractura.
Mala higiene postural. La adopción de posturas incorrectas conlleva un aumento excesivo de presión sobre el disco intervertebral que a largo plazo puede favorecer la aparición de una fisura, protusión o hernia discal, a la vez que incrementa la fuerza que debe hacer la musculatura, provocando la contractura de la misma.
Sobrepeso. El exceso de peso supone una carga sobre el disco intervertebral, lo cual favorece su desgaste y aumenta las probabilidades de que se deforme o rompa. El sobrepeso conlleva además que la musculatura paravertebral tenga que hacer un mayor esfuerzo para mover el cuerpo o mantener su postura, facilitando la contractura de la misma. Finalmente, el exceso de peso suele asociarse al sedentarismo.
Factores mecánicos. Los trabajos que comportan estar expuesto a vibraciones que afectan a todo el cuerpo o al manejo de grandes cargas pueden conllevar lesiones o contracturas de la musculatura.
Embarazo. El dolor lumbar durante el embarazo suele responder a la relajación propia de la musculatura abdominal, que provoca el arqueamiento de la espalda hacia atrás (hiperlordosis) y al uso excesivo de la musculatura paravertebral para mante ner el equilibrio. Estos mecanismos junto con el sobrepeso conllevan la contractura de la musculatura lumbar y a la aparición del dolor.
Estrés. El estrés es causa de alteración de los nervios que controlan el estado de los músculos, favoreciendo su contractura. En situación de estrés, los músculos pueden contracturarse ante esfuerzos mínimos e incluso de forma espontánea, y desencadenar episodios de dolor.
PREVENCIÓN
Para prevenir el dolor de espalda es necesario cumplir con las normas de higiene postural (tabla III), hacer ejercicio y mantenerse físicamente activo.
La práctica habitual de ejercicio contribuye a mejorar la postura, a aumentar la potencia de los músculos de los brazos, las piernas y la espalda para reducir el riesgo de caídas u otras lesiones y permitir una óptima postura al caminar o al transportar objetos o pesos; a incrementar la densidad ósea y a reducir el exceso de peso. La tabla IV recoge los tipos de ejercicios más adecuados para la espalda.
TRATAMIENTO
Cabe distinguir entre el tratamiento farmacológico y el no farmacológico.
Tratamiento farmacológico
Para el tratamiento del dolor de espalda suelen indicarse fármacos analgésicos, antiinflamatorios no esteroides y relajantes musculares. En casos excepcionales, puede recurrirse a otro tipo de medicaciones como los antiinflamatorios esteroides o los antidepresivos tricíclicos.
Analgésicos
Su uso está recomendado en las fases de mayor dolor, en las crisis agudas o en las exacerbaciones de los casos crónicos. En general, se recomienda que el tratamiento con analgésicos no dure más de 14 días seguidos, con el fin de reducir el riesgo de efectos secundarios como el estreñimiento y la somnolencia.
Aniinflamatorios no esteroides
El tratamiento con AINE tiene como objetivo disminuir la inflamación que complica la mayoría de los dolores de espalda. Al igual que los fármacos analgésicos, su uso está recomendado en las fases de mayor dolor, en las crisis agudas o en las exacerbaciones de los casos crónicos; y con una duración inferior a 14 días seguidos.
Relajantes musculares
El objetivo del tratamiento con relajantes musculares es disminuir la contractura muscular, por lo que su uso está también indicado en las fases de mayor dolor, en las crisis agudas o en las exacerbaciones de los casos crónicos. No es aconsejable prolongar este tratamiento más de dos semanas ya que los relajantes musculares crean fácilmente dependencia por parte del paciente. Los efectos secundarios más habituales de estos fármacos son la somnolencia y la disminución de los reflejos. Por consiguiente, no es recomendable que las personas con lumbalgia que siguen con su actividad laboral estén bajo tratamiento con relajantes musculares.
Tratamiento no farmacológico
En este apartado cabe comentar las medidas higienicoposturales, el uso de corsés y cinturones lumbares, la aplicación de tracciones y manipulaciones vertebrales, la intervención neurorreflejoterápica y la cirugía de la columna vertebral.
Medidas higienicoposturales
El reposo en cama no es un tratamiento eficaz para la lumbalgia, pues a corto plazo conlleva pérdida de fuerza y dificulta la rehabilitación del paciente. No obstante, si existe ciática, la propia intensidad del dolor puede obligar al enfermo a quedarse en cama, aunque no más de 4 días. Así, es conveniente que la persona con lumbalgia mantenga el grado de actividad que el dolor le permita, aumentando progresivamente a medida que mejore, pero sin sobrecargar la espalda (ver normas de higiene postural).
Corsés y cinturones lumbares
Su objetivo es colaborar junto a la musculatura lumbar en el mantenimiento de la posición de la columna lumbar. No obstante, este tratamiento solamente debe aplicarse durante unos días y, en el transcurso de los mismos, debe evitarse llevarlo constantemente, pues existe el riesgo de atrofia o pérdida del tono muscular. Su uso está especialmente indicado en personas sanas y aquellas que han padecido de la espalda, cuando deben realizarse sobreesfuerzos como el levantamiento de pesos; en sujetos con lumbalgia aguda e importante contractura muscular, para evitar el reposo absoluto e intentar normalizar la actividad diaria lo antes posible y en personas de edad avanzada con dolor importante, en las que el déficit de musculatura puede retrasar la vuelta a su actividad normal.
El reposo en camano es un tratamiento eficaz para la lumbalgia
Tracciones
Además de ser ineficaces ante el dolor, pueden desencadenar la aparición o el empeoramiento de la ciática.
Manipulaciones vertebrales
Consisten en una serie de maniobras para provocar movimientos en la columna vertebral que afectan sólo o sobre todo a una vértebra. Su objetivo es recolocar la vértebra en su correcta posición y provocar la relajación de la musculatura contracturada. Este tratamiento está indicado en pacientes con lumbalgia sin ciática en los que las molestias duran menos de un mes. Si tras un mes no hay mejoría, conviene interrumpir el tratamiento.
Intervención neurorreflejoterápica
Esta intervención consiste en la implantación superficial en la piel de unas grapas quirúrgicas que estimulan las fibras nerviosas cutáneas relacionadas con los nervios implicados en el dolor, la inflamación y la contractura muscular, consiguiendo así disminuir estos síntomas. Su indicación son lumbalgias intensas que no responden al tratamiento farmacológico y que duran más de dos semanas.
Cirugía de la columna vertebral
El tratamiento quirúrgico tiene como objetivo corregir las anomalías estructurales que originan el dolor de espalda. Los criterios generales para operar son: la existencia de una compresión importante o de más de un mes de duración de la médula o las raíces nerviosas y la demostración de que dicha compresión se debe sin lugar a dudas a la anomalía estructural detectada. *
BIBLIOGRAFÍA GENERAL
CSAG (Clinical Standards Advisory Group). Report on Back Pain 1994. Londres: HMSO, 1994.
Waddell G, Feder G, McINtosh A, Lewis M, Hutchinson A. Low Back Pain Evidence Review. Londres: Royal College of General Practitioners, 1996.
Bosch F, Baños JE. Las repercusiones económicas del dolor en España. Medicina Clínica 2000; 115: 16.
Burton AK, Waddell G. Clinical guidelines in the management of low back pain. Baillieres Clin Rheumatol 1998, 12 (1):17-35.
Borkan J, Reis S, Werner S, Ribak J, Prath A. Guidelines for treating low back pain in primary care. Harfuah: The Israeli Low Back Pain Guideline Group, 1996; 130: 145-151.
Andersson G , Lucente T, Davis AM, Kappler RE, Lipton JA, Leurgans S. A Comparison of Osteopathic Spinal Manipulation with Standard Care for Patients with Low Back Pain. N Engl Jour Med 1999; 341: 1426-1431.