Presentar las novedades descritas hasta la actualidad del manejo específico de las extravasaciones de los agentes citostáticos una vez extravasados.
MétodoSe realizó una búsqueda en PubMed, Medline e IDIS-Iowa para identificar los trabajos redactados en inglés y/o español que describieron novedades de las medidas específicas para el manejo de sus extravasaciones. Se revisaron también las referencias incluidas en estos trabajos, así como fuentes terciarias recientes relacionadas con oncología o citostáticos. La búsqueda abarcó el periodo comprendido entre 1997 y 2010.
ResultadosÚnicamente 22 agentes citostáticos cuentan con algún tipo de medida específica como tratamiento de su extravasación. Se presentan esta medidas en función del citostático de interés, clasificado según su grupo farmacológico.
ConclusionesA pesar de que hasta ahora no hay un consenso general en el tratamiento específico de los agentes citostáticos al extravasarse, esta revisión recopila y esquematiza la información publicada actualmente para que pueda servir a cualquier centro sanitario nacional donde se prescriban, manipulen o administren fármacos citostáticos.
To present current developments in the specific management of extravasations of antineoplastic agents after the extravasation.
MethodWe conducted a search in PubMed, Medline and IDIS-Iowa to identify papers written in English or Spanish that described new specific measures for the management of extravasations. We also reviewed the references given in these papers and recent tertiary sources related to oncology or cytostatic agents. The search covered the period between 1997 and 2010.
ResultsThere are only specific measures for the treatment of extravasations of 22 cytostatic agents. These measures are presented for each cytostatic agent, according their drug group.
ConclusionsAlthough currently there is no general consensus on the specific management of antineoplastic agents after extravasation, this review outlines the information collected and published so far, so that it may be of use to any national health centre where cytostatic drugs are prescribed, handled or administered.
La extravasación de citostáticos se define como la salida no intencionada de un fármaco citostático durante su administración intravenosa hacia los espacios perivascular y subcutáneo1. Sus consecuencias clínicas pueden ir desde el dolor local hasta la necrosis que podría llegar a causar pérdida de la función del miembro afectado. Así pues, cada caso de extravasación debería ser tratado como una urgencia médica.
Generalmente, los citostáticos se clasifican según su capacidad potencial de agresión tisular una vez extravasados en vesicantes, irritantes y no agresivos (o no vesicantes)1. Los citostáticos vesicantes son aquellos capaces de causar necrosis tisular; los irritantes, los que provocan únicamente irritación local sin progresar a necrosis y los no agresivos, los que no causan problemas de importancia cuando se extravasan1. La gravedad y extensión del daño producido depende además de la cantidad de citostático extravasado y de las características de sus excipientes1.
La extravasación es un accidente oncológico cuya incidencia exacta se desconoce. Se ha descrito que varía entre el 0,1 y el 6%2,3, aunque su incidencia real podría ser mucho menor, no superando el 0,5% en estudios recientes4,5.
La reducción del riesgo de extravasaciones se basa en la prevención mediante protocolos normalizados de trabajo, con el fin de asegurar una técnica de administración de quimioterapia óptima, y en la instauración de los accesos venosos centrales, aunque estas medidas no eliminan totalmente el riesgo6.
En el caso de sospechar una extravasación, se adoptará inmediatamente una serie de medidas iniciales generales y, después, se aplicará un tratamiento específico, si lo hubiera7. En primera instancia, se deberá parar la infusión, aspirar a través de la aguja de infusión el posible fármaco residual de espacio extravascular, retirar la aguja y mantener la extremidad elevada. Las medidas específicas pueden comprender medidas físicas como la aplicación local de frío o calor seco y/o tratamiento farmacológico como el uso de antídotos según el caso. En caso de fracaso de estas medidas, se deberá valorar la intervención quirúrgica reparadora8.
A pesar de existir numerosas revisiones, no hay un consenso general en las medidas específicas a aplicar en el caso de extravasarse los agentes citostáticos. El objetivo de este trabajo es presentar las novedades del manejo específico de las extravasaciones de agentes citostáticos descrito hasta la actualidad.
MétodosSe realizó una búsqueda en PubMed, Medline e IDIS-Iowa para identificar los trabajos redactados en inglés y/o español que describieron novedades, tanto en la clasificación de los agentes citostáticos según su capacidad de agresión tisular como en las medidas específicas para el manejo de sus extravasaciones. Las palabras clave que se emplearon para la búsqueda fueron «extravasation of diagnostic and therapeutic materials» y «antineoplastic agents», términos del Medical Subject Headings (MeSH) de Index Medicus. Se analizaron las citas encontradas inicialmente para su posterior inclusión en esta revisión. A estas citas hay que añadir aquellas encontradas fruto del análisis de su bibliografía. Adicionalmente, como bibliografía secundaria, se consultaron las últimas ediciones de libros de referencia en oncología y citostáticos por si contenían información adicional sobre extravasaciones.
La búsqueda abarcó el periodo comprendido entre 1997 y 2010 (última búsqueda el 7 de julio de 2010). Se escogió el año 1997 porque en ese año se publicó la última revisión para el manejo de la extravasación por citostáticos en esta misma revista7.
En el presente trabajo de revisión, se seleccionaron las publicaciones que describían la naturaleza del daño tisular de un agente citostático o que se referían a extravasaciones con un manejo mediante un tratamiento específico.
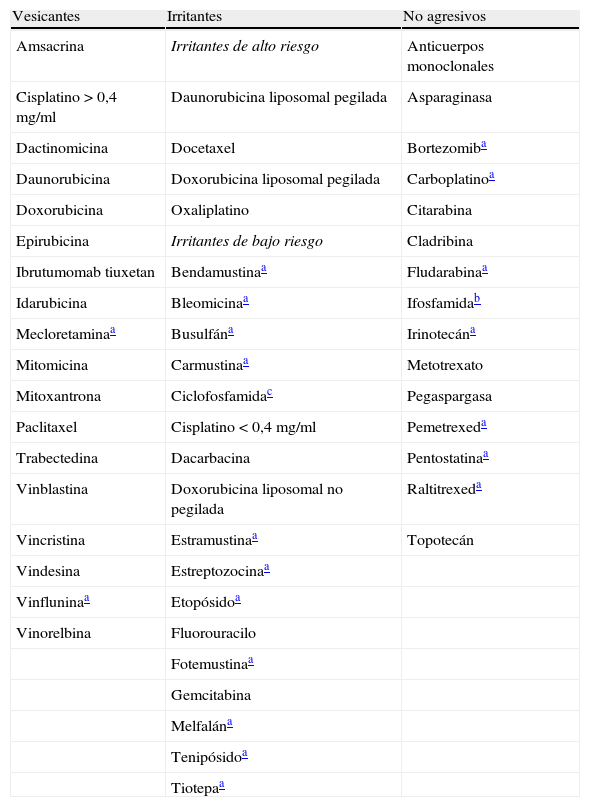
Se ha introducido una modificación de la clasificación clásica de toxicidad tisular. Concretamente, en el apartado de agentes irritantes, se definieron como agentes citostáticos irritantes de alto riesgo aquellos que tienen la capacidad que causar irritación, pero en los que se han descrito casos confirmados de lesiones compatibles con daño vesicante. Los agentes citostáticos irritantes de bajo riesgo se definieron como aquellos que siempre se han descrito como tales.
ResultadosA continuación se resumen las novedades halladas tras la búsqueda en lo que se refiere al tratamiento específico de las extravasaciones en función del citostático de interés, clasificado según su familia farmacológica.
Asimismo, se presentan 2 tablas (tablas 1 y 2) que resumen la capacidad de agresión tisular y el tratamiento específico recomendado según la evidencia actual, respectivamente.
Clasificación de los citostáticos según su capacidad de daño tisular tras su extravasación
| Vesicantes | Irritantes | No agresivos |
| Amsacrina | Irritantes de alto riesgo | Anticuerpos monoclonales |
| Cisplatino > 0,4 mg/ml | Daunorubicina liposomal pegilada | Asparaginasa |
| Dactinomicina | Docetaxel | Bortezomiba |
| Daunorubicina | Doxorubicina liposomal pegilada | Carboplatinoa |
| Doxorubicina | Oxaliplatino | Citarabina |
| Epirubicina | Irritantes de bajo riesgo | Cladribina |
| Ibrutumomab tiuxetan | Bendamustinaa | Fludarabinaa |
| Idarubicina | Bleomicinaa | Ifosfamidab |
| Mecloretaminaa | Busulfána | Irinotecána |
| Mitomicina | Carmustinaa | Metotrexato |
| Mitoxantrona | Ciclofosfamidac | Pegaspargasa |
| Paclitaxel | Cisplatino < 0,4 mg/ml | Pemetrexeda |
| Trabectedina | Dacarbacina | Pentostatinaa |
| Vinblastina | Doxorubicina liposomal no pegilada | Raltitrexeda |
| Vincristina | Estramustinaa | Topotecán |
| Vindesina | Estreptozocinaa | |
| Vinfluninaa | Etopósidoa | |
| Vinorelbina | Fluorouracilo | |
| Fotemustinaa | ||
| Gemcitabina | ||
| Melfalána | ||
| Tenipósidoa | ||
| Tiotepaa |
Resumen de medidas específicas en la extravasación de citostáticos según la evidencia actual
| Citostáticos | Condiciones | Medidas farmacológicas | Medidas físicas | Medidas adicionales |
| Derivados del Pt | ||||
| Cisplatino10 | > 0,4 mg/ml− | DMSO 90-99% tópico, 4 gotas/10cm2 de superficie cutánea cada 8 h en el doble del área afectada durante 7-14 días. Dejar secar al aire sin vendajes− | Frío local durante 1 hora repetido cada 8 h, tras la aplicación de DMSO, durante 3 días. | |
| Oxaliplatino10 | -- | -- | Calor moderado seco local durante 30min. Alternativamente 15 minutos cada 6 horas por dos díasa | |
| Antraciclinas | ||||
| DoxorubicinaDaunorubicinaEpirubicinaIdarubicina10,22,33 | - Extravasación confirmada de volumen > 5 mLo- Sospecha de extravasación de volumen >10 mLo- Extravasación a través de vía central | Dexrazoxanob IV en perfusión de 1-2 h una vez al día durante 3 días en el brazo contralateral. Dosis diarias: 1.000, 1.000 y 500 mg/m2. 1.ª dosis antes de 6 h post-extravasación, luego a las 24 y 48 h. | -- | Si aparición de lesión: uso de GM-CSF 1ml de GM-CSF (300 mg/l) diluido en 9ml de suero fisiológico (solución de 30 mg/l). Administrar varias inyecciones en bordes de úlcera36 |
| Ninguna de las anteriores | DMSO 90-99% tópico, 4 gotas/10 cm2 de superficie cutánea cada 8 h en el doble del área afectada durante 7-14 días. Dejar secar al aire sin vendajes10 | Frío local durante 1 h repetido cada 8 h tras la aplicación de DMSO, durante 3 días10 | ||
| Antraciclinas liposomales | ||||
| Doxorubicina liposomalDaunorubicina liposomal1,37 | -- | DMSO 90-99% tópico, 4 gotas/10 cm2 de superficie cutánea cada 8 h en el doble del área afectada durante 7-14 días. Dejar secar al aire sin vendajes | Frío local durante 1 h repetido cada 8 h tras la aplicación de DMSO, durante 3 días | -- |
| Derivados de antraciclinas | ||||
| MitomicinaMitoxantrona10 | -- | DMSO 90-99% tópico, 4 gotas/10cm2 de superficie cutánea cada 8 h en el doble del área afectada durante 7-14 días. Dejar secar al aire sin vendajes | Frío local durante 1 h repetido cada 8 h tras la aplicación de DMSO, durante 3 días | -- Fotoprotección en el caso de mitomicina |
| Alcaloides de la vinca | ||||
| VinblastinaVincristinaVindesinaVinorelbina Vinflunina1 | -- | Hilauronidasa 250 U en 6ml de suero fisiológico administradas en 6 punciones subcutáneas alrededor de la zona afectada | Calor moderado seco local durante 30min tras la hialuronidasa. Alternativamente 15 minutos cada 6 horas por 2 días | -- |
| Taxanos | ||||
| PaclitaxelDocetaxel49 | -- | Hilauronidasa 250 U en 6ml de suero fisiológico administradas en 6 punciones subcutáneas alrededor de la zona afectada | Ninguna | -- |
| Análogos de pirimidinas | ||||
| Fluorouracilo10 | Si grandes cantidades o reacción inflamatoria local | DMSO 90-99% tópico, 4 gotas/10cm2 de superficie cutánea cada 8 h en el doble del área afectada durante 7-14 días. Dejar secar al aire sin vendajes | Frío local 1 h cada 8 h tras la aplicación de DMSO, durante 3 días | Fotoprotección del área afectada |
| Otros citostáticos | ||||
| EtopósidoTenipósido7 | -- | Hilauronidasa 150 U en 6ml de suero fisiológico administradas en 6 punciones subcutáneas alrededor de la zona afectadaa | -- | -- |
| Dacarbacina7 | Tiosulfato sódico 1/6M administradas en 6 punciones subcutáneas alrededor de la zona afectadaa | Fotoprotección del área afectadaa | ||
| Mecloretamina7 | Tiosulfato sódico 1/6M administradas en 6 punciones subcutáneas alrededor de la zona afectadaa | Fotoprotección del área afectadaa | ||
GM-CSF: factor estimulante de colonias de granulocitos-macrófagos.
Clásicamente, se ha considerado como agente irritante3,7, a pesar de que no se haya documentado ningún caso de extravasación y, por tanto, otras fuentes lo catalogan como no agresivo1. Recientemente, se ha descrito un único caso de extravasación que causó una pequeña necrosis tisular que los propios autores atribuyeron a la gran cantidad de citostático extravasado9. En esta revisión se mantiene la clasificación de irritante anteriormente comentada.
En cuanto a su tratamiento, la aplicación de hielo no pareció ser efectiva en este único caso descrito9. Actualmente no hay medidas específicas en su extravasación.
Complejos de platinoCisplatinoEste fármaco se considera irritante, excepto en el caso de que se trate de una extravasación de gran volumen (> 20ml) o de una solución concentrada (> 0,4mg/ml) que puede llegar a causar necrosis tisular1,7. Como tratamiento específico se recomendó teóricamente tiosulfato sódico 1/6M pero, hasta la actualidad, no se ha descrito ningún caso con este tratamiento1. La única evidencia de tratamiento efectivo en humanos es dimetilsulfóxido (DMSO) tópico al 99% cada 8 h durante un mínimo de 14 días y la aplicación de frío seco local por lo menos 1 h cada 8 h durante 3 días (37 casos, 100% efectividad)10.
Hay descrito un caso de extravasación de cisplatino a 0,16mg/ml con el resultado de necrosis atribuido a un fenómeno de recuerdo (recall phenomenon). El fenómeno de recuerdo se define como la reactivación del daño en la zona de una extravasación previa, al administrarse el fármaco nuevamente en otro sitio11.
OxaliplatinoActualmente, el oxaliplatino se encuentra clasificado en el grupo de fármacos irritantes12. También se comunicó como irritante el caso con más cantidad extravasada descrito hasta ahora (165mg), aunque la extravasación fue por vía central13. Por otro lado, se han descrito casos en los últimos años que lo consideraron vesicante, sin embargo no hubo confirmación histológica14–16.
Se publicó una serie de 5 casos de extravasaciones, incluido un caso relacionado con altas dosis de oxaliplatino (más de 40mg), donde se aplicó frío local y resultó una induración y dolor local en varios de los pacientes17. Además, este tratamiento fue desaconsejado porque la aplicación de frío local con este citostático podría aumentar el riesgo de neuropatía periférica15. Por lo tanto, actualmente se recomienda la aplicación de calor local aunque no hay casos descritos con este tratamiento12,18.
Inhibidores enzimáticosInhibidores de topoisomerasa IIAntraciclinas (epirubicina, doxorubicina, daunorubicina, idarubicina)Las antraciclinas están consideradas los citostáticos más vesicantes por todas las guías clínicas y revisiones1. El tratamiento específico con más experiencia se basa en el trabajo clásico de Bertelli et al.10. Consiste en la aplicación tópica en el doble del área afectada de DMSO al 90-99%, un neutralizador de radicales libres, tres veces al día durante un mínimo de una semana. Su eficacia fue del 98,1% (52/53 tratados [11 con doxorubicina y 42 con epirubicina])10. Solo un paciente con extravasación por epirubicina desarrolló necrosis. Se considera un tratamiento bien tolerado, aunque se ha descrito sensación de quemazón en el 6% de los pacientes (8/127)10 y, en algún caso, reacciones de intolerancia local19. Además, se debe añadir el olor característico de la sustancia considerado por algunos pacientes como desagradable y que, al absorberse transcutáneamente y eliminarse por vía respiratoria, provoca que el aliento tenga el mismo olor. Posteriormente, se han descrito 2 casos aislados en que esta terapia no ha sido efectiva, produciéndose necrosis tisular20,21. En un caso hubo una aplicación de DMSO retardada hasta el día siguiente de la extravasación20. El otro caso, se refería a una extravasación por epirubicina21.
Recientemente se ha aprobado por parte de la EMEA y la FDA el uso de dexrazoxano (Savene® en la UE y Totect® en EEUU) para el tratamiento de la extravasación por antraciclinas tras la realización de 2 estudios pivotales prospectivos22. El mecanismo de acción del dexrazoxano es desconocido. Parece ser que se trata de un mecanismo dual: inhibidor catalítico de la topoisomerasa II, bloqueando el efecto tóxico de las antraciclinas; y también como quelante de iones metálicos frente a los radicales libres generados por la extravasación23. La eficacia del tratamiento sobre 63 extravasaciones por antraciclinas (23 de doxorubicina y 40 de epirubicina) fue del 98,4%22.
La administración de dexrazoxano se debe realizar por infusión intravenosa de 1-2 h en el brazo contralateral del afectado dentro de las primeras 6 h después de la extravasación. La duración del tratamiento es de 3 días consecutivos (día 1, 1.000mg/m2; día 2, 1.000mg/m2; y día 3, 500mg/m2)24. Se recomienda la monitorización de la función renal, hepática y hematológica24. Hasta la fecha se han descrito experiencias clínicas de casos puntuales25–27. Langer et al.27 describen brevemente el tratamiento exitoso de 2 pacientes con grandes extravasaciones, uno de ellos por epirubicina en el antebrazo y el otro por catéter central que no precisaron cirugía y finalizaron sin secuelas. Otro caso de extravasación de doxorubicina por vía central también resultó sin secuelas con este tratamiento28. Recientemente se ha publicado un caso en el que se detalló la tolerancia de un tratamiento exitoso con dexrazoxano y en el que se concluyó que se deberían vigilar especialmente las náuseas y los vómitos y la toxicidad hematológica29. Estos efectos adversos fueron manejables farmacológicamente y reversibles29.
La aplicación simultánea de dexrazoxano y DMSO está contraindicada debido al incremento de fracasos observado en un estudio en ratas30. De la misma manera, la aplicación de hielo está contraindicada ya que podría evitar la correcta distribución del antídoto en el área afectada al producir una vasoconstricción local24. Si se aplicó hielo, deberá retirarse y esperar como mínimo 15 min antes de inyectar el dexrazoxano24.
Debido a la existencia de estos 2 tratamientos con resultados positivos, DMSO y dexrazoxano, se plantea la cuestión de cuál utilizar31. La British Columbia Cancer Agency (BCCA) contempla únicamente el uso de DMSO en el caso de extravasación por antraciclinas en su apartado de «Policies and Procedures» revisado en diciembre de 200718. También se ha publicado un trabajo anónimo en el que se critica la aprobación de dexrazoxano y se aboga por el uso de DMSO por ser el que más resultados tiene en la práctica clínica y mejor estudiados, además de tener un mejor perfil de efectos adversos32. Sin embargo, actualmente el único fármaco aprobado para esta indicación es el dexrazoxano. El DMSO no es un medicamento sino una sustancia que se reenvasa como fórmula magistral. Por otro lado, The National Extravasation Information Service británico se ha posicionado recomendando solamente el uso de dexrazoxano en el caso de extravasaciones confirmadas por antraciclinas de más de 5ml o de diagnóstico incierto que impliquen gran volumen (>10ml) y cuando se trata de extravasaciones a través de una vía central33. En una última revisión publicada muy recientemente, se concluye que el dexrazoxano es el único fármaco aprobado para la extravasación de antraciclinas y que su uso debería ser recomendado en cualquier caso34. Otra publicación plantea que su empleo en la práctica clínica debería ser auditado para garantizar un uso apropiado35.
En caso de fracaso del tratamiento específico y aparición de lesiones tisulares, el uso intralesional de factor estimulante de colonias de granulocitos-macrófagos (GM-CSF) podría favorecer la curación de la lesión induciendo la granulación del tejido y evitando así el procedimiento quirúrgico36. La solución que se va a administrar se prepara cogiendo 1ml de GM-CSF (300mg/l) y diluyéndolo en 9ml de suero fisiológico (solución de 30mg/l). La administración se realiza intralesional en los bordes de la úlcera36.
Otra medida complementaria si fracasa el tratamiento específico sería la aplicación de colagenasa clostridiopeptidasa A y proteasa en forma de pomada una vez al día durante 2 meses. En un caso este procedimiento comportó la curación de la herida a los 6 meses21.
Antraciclinas liposomalesAntraciclinas liposomales pegiladasA diferencia de las anteriores, las extravasaciones por antraciclinas liposomales pegiladas generalmente resultan en una reacción inflamatoria moderada local reversible, siendo únicamente necesaria la aplicación de hielo local37. También se han descrito 2 casos de moderada toxicidad local tras la administración de doxorubicina liposomal pegilada en pacientes con lesión tisular por extravasación previa o quemadura solar (fenómeno de recuerdo)38,39. Los autores recomiendan un retraso de la quimioterapia en un mínimo de 2 semanas tras la cicatrización de la piel para prevenir este fenómeno de recuerdo39.
Hubo un caso de lesión necrosante tras la extravasación de doxorubicina liposomal que se administraba a través de un reservorio subcutáneo40.
Se aconseja el tratamiento de la extravasación de estos citostáticos como irritantes salvo lo comentado anteriormente. Se aplicará frío seco por lo menos durante una hora. Adicionalmente, se podría administrar DMSO tres veces al día durante 15 min, aunque no está descrita su eficacia37.
Antraciclinas liposomales no pegiladasEn el caso de antraciclinas liposomales no pegiladas, se ha descrito en los ensayos clínicos de aprobación de doxorubicina liposomal la experiencia de 9 casos de extravasaciones en las que no hubo lesiones ni necrosis41.
No se ha probado ningún tratamiento aunque se recomienda la aplicación únicamente de frío seco1.
No existe experiencia descrita con el dexrazoxano en ninguno de ambos tipos de antraciclinas liposomales.
Derivados de las antraciclinasMitomicina CLa mitomicina C se considera vesicante42,43. Los síntomas de la extravasación por mitomicina suelen ser retardados42,43. La terapia clásica con DMSO resulta ser efectiva (DMSO 99% cada 12 h durante 14 días) (5 casos, 100% de efectividad)10. El dexrazoxano no se ha probado.
MitoxantronaLa mitoxantrona se considera vesicante44,45. Bertelli et al. comunicaron 12 casos tratados con DMSO y frío local en los que no hubo necrosis ni se requirió intervención quirúrgica (100% de efectividad)10. El dexrazoxano no se ha probado.
Inhibidores de la topoisomerasa ITopotecánEste derivado de la camptotecina se considera como no agresivo. Se documentaron 2 casos confirmados de extravasación sin la aplicación de ningún tratamiento específico y en las que no hubo secuelas46. Se puede aplicar frío local para el alivio del dolor46.
Inhibidores de la mitosis (antimicrotúbulos)Alcaloides de la vinca y análogosAlcaloides de la vincaLos alcaloides de la vinca, junto con las antraciclinas, están incluidos dentro del grupo de citostáticos con mayor poder vesicante1. A diferencia de las antraciclinas, no se unen al ADN por lo que el daño tisular sigue un curso de curación similar al de una quemadura térmica con el tratamiento adecuado1.
El manejo exitoso de extravasaciones por alcaloides de la vinca fue descrito por Bertelli et al.47. Se trataba de diluir 250 UI de hialuronidasa en 6ml de suero fisiológico a razón de 6 inyecciones subcutáneas alrededor de la zona y cambiando la aguja en cada inyección47. Aunque el uso combinado de hialuronidasa y calor seco local no está probado, teóricamente se potenciaría la reabsorción de la sustancia extravasada, y no parece aumentar la toxicidad del tratamiento. Este uso combinado es el que actualmente se recomienda1.
La vinflunina, otro alcaloide de la vinca de reciente aprobación, se considera vesicante según su ficha técnica y el tratamiento sería el mismo que con el resto de alcaloides de la vinca, aunque no hay casos descritos con él48.
TaxanosPaclitaxelPaclitaxel se clasifica como citostático vesicante1. El tratamiento específico es la aplicación subcutánea de hialuronidasa3,49.
La pauta sería 250 UI de hialuronidasa en 6ml de suero fisiológico subcutáneo alrededor de la zona diana49.
DocetaxelEl docetaxel se consideraba un irritante en la mayoría de los casos descritos50, aunque ha habido 2 casos que resultaron en necrosis tisular51,52. Se ha utilizado con éxito la misma medida específica del paclitaxel: 250 UI de hialuronidasa en 6ml de suero fisiológico subcutáneo alrededor de la zona diana49.
AntimetabolitosAntagonistas del folatoMetotrexatoSe han descrito 2 casos de extravasación de altas dosis de metotrexato en los que no hubo daño ni secuelas refrendando la calificación clásica de no agresivo53.
Análogos de purinasSe ha publicado un único caso de extravasación que concluye que la cladribina es no agresiva54.
Análogos de pirimidinasFluorouraciloSu clasificación es controvertida. Clásicamente, se ha considerado como agente irritante5 aunque algunas fuentes lo consideren no agresivo1. Ello es debido a que a pesar de ser el agente citostático más frecuentemente extravasado55, sorprendentemente no hay publicaciones de la naturaleza de su daño tisular. En esta revisión se mantiene la clasificación de irritante precautoriamente.
Las medidas específicas utilizadas con éxito frente a extravasaciones por fluorouracilo se basan en el régimen clásico de Bertelli con DMSO (5 casos, 100% efectividad)10. Posiblemente deban plantearse solo en caso de grandes cantidades extravasadas o cuando haya una clara reacción inflamatoria local.
GemcitabinaGemcitabina se considera un fármaco irritante a raíz de la revisión de los datos de seguridad56. No existe tratamiento específico recomendado.
Terapias dianaAnticuerpos monoclonalesDebido a la naturaleza de los anticuerpos monoclonales, éstos se consideran no agresivos a la hora de extravasarse. Recientemente, se ha publicado un único caso de extravasación por cetuximab57. No se aplicaron medidas específicas y no hubo daño ni inflamación.
Una notable excepción correspondería a los anticuerpos monoclonales ligados con radionúclidos como el ibritumomab tiuxetán (Zevalin®). Hay un único caso en la literatura médica que describe los efectos de la extravasación como agente vesicante58. La particularidad de los síntomas de esta extravasación es la ausencia de dolor, por lo que en caso de sospecha de extravasación se podría utilizar para confirmar el caso un tipo de radiación electromagnética denominada bremsstrahlung (radiación fotónica de frenado electromagnético)58. El tratamiento específico propuesto, aunque no probado, sería drenar la localización para extraer el máximo de fármaco, calor local para promover la vasodilatación y administración de esteroides intralesionales58.
MisceláneaTrabectedinaSe trata de un citostático con potencial agresivo vesicante según un único caso reciente59. Hasta la fecha no existe ningún tratamiento específico probado. Se aconseja consulta para cirugía inmediata en caso de extravasación59.
OtrosUna serie de agentes citostáticos (etopósido, tenipósido, dacarbacina, mecloretamina) cuentan con el mismo tratamiento específico recomendado anteriormente7. Sobre estos agentes no hay ninguna novedad publicada.
DiscusiónEn esta revisión, se ha optado por introducir una modificación de la clasificación clásica de toxicidad tisular dividiendo los agentes irritantes en de alto y de bajo riesgo. Una modificación similar se ha descrito anteriormente en una excelente revisión donde se añadía un grupo de agentes citostáticos definidos como «irritantes que pueden raramente actuar como vesicantes»60. Este grupo sería el equivalente al grupo de «irritantes de alto riesgo» de nuestro trabajo. Al igual que Mullin et al., creemos conveniente mantener este tipo de clasificación ya que indica la potencial gravedad en el caso de extravasación de un agente citostático irritante para adoptar una actitud apropiada de cara a su tratamiento y posterior seguimiento.
La evaluación de la literatura respecto al tratamiento específico de las extravasaciones es compleja. Esto se debe a una serie de limitaciones que existen en el estudio y evaluación del tratamiento específico de las extravasaciones:
- –
Referente al agente citostáticos: el desconocimiento del mecanismo de acción de algunos agentes citostáticos y antídotos; aparición continua de nuevos agentes citostáticos.
- –
Referente al tratamiento de la extravasación: inexistencia de antídotos para todos los casos; pauta variable del mismo antídoto (diferentes dosis, concentraciones, modo de administración y duración de tratamiento); la politerapia, aplicación de más de un tratamiento a un mismo caso; y la respuesta a terapia no farmacológica (aplicación de calor o frío solo).
- –
Referente a la información procedente de la literatura especializada: las recomendaciones raramente pueden proceder de ensayos clínicos controlados y suelen basarse en modelos animales, casos o pequeños estudios no controlados (ética y rareza del evento); falta de definición clara de la eficacia del tratamiento (por ejemplo, intervención quirúrgica, afectación de la movilidad, secuelas estéticas, etc.); y medidas anecdóticas no bien estudiadas (por ejemplo, sulfadiacina, corticoides, etc.).
Otra de las limitaciones del presente estudio ha sido que la búsqueda bibliográfica se basó en publicaciones redactadas en inglés y español por lo que estudios o casos clínicos escritos en otras lenguas de más difícil acceso han quedado excluidos de esta revisión.
En este trabajo se han revisado las publicaciones de los últimos años con el fin de actualizar el conocimiento del manejo de las extravasaciones.
A pesar de que hasta ahora no hay un consenso general acerca de la naturaleza del daño tisular de los agentes citostáticos al extravasarse, así como en su tratamiento específico, esta revisión recopila y esquematiza la información publicada hasta la fecha para que pueda servir de ayuda a cualquier centro sanitario nacional donde se prescriban, manipulen o administren fármacos citostáticos. Continúa habiendo controversias por lo que se insiste en la publicación de aquellos casos de extravasación que ocurran, su tratamiento y los resultados.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.