Facilitar criterios unificados para la mejora de la adherencia al tratamiento antirretroviral a los profesionales sanitarios que atienden pacientes con virus de la inmunodeficiencia humana
MétodosLas recomendaciones se han elaborado y consensuado por un panel de expertos de la SPNS, GESIDA y SEFH. Para ello se han revisado los estudios epidemiológicos y clínicos más actuales y relevantes publicados y/o presentados en congresos y reuniones científicas.
ResultadosLos factores relacionados con la adherencia al tratamiento antirretroviral proceden de las características individuales, del personal sanitario y del tratamiento en sí mismo. Los métodos actualmente disponibles para la medida de la adherencia son diversos, y se clasifican en directos e indirectos, revelándose como método ideal el que sea altamente sensible y específico, permita medida cuantitativa y continua, sea fiable y reproducible, rápido y económico. El médico, el personal de enfermería y el de farmacia hospitalaria tienen un papel fundamental en las estrategias encaminadas a la mejora de la adherencia y requieren la elaboración de programas específicos basados en el conocimiento exhaustivo de las circunstancias individuales de cada paciente y de los tratamientos antirretrovirales.
ConclusionesSe recomienda el uso de métodos combinados y adaptados a las características de cada centro hospitalario para la medida de la adherencia. El soporte estructurado a la adhesión interpersonal desarrollado por personal sanitario específicamente entrenado y empleando estrategias individualizadas ha demostrado ser la estrategia de intervención más eficaz en la mejora de la adherencia.
To facilitate unified criteria for health professionals to improve adhesion to antiretroviral therapy.
MethodsThe recommendations were drawn up and agreed upon by an expert panel from the SPNS, GESIDA and SEFH, after an exhaustive review of the latest relevant epidemiological and clinical studies that have been published in the medical literature and/or presented at congresses and scientific forums.
ResultsThe factors related to adhesion with antiretroviral therapy came from individuals, health care professionals and treatment variables. Current available methods for measuring adhesion are diverse and classified as direct and indirect. The ideal method is shown to be one which is highly sensitive and specific, enables quantitative and continuous measurement and is reliable, reproducible, economical and quick. The doctor, nurse and pharmacist play a key role in the strategies for adhesion improvement. Specific programmes based on exhaustive knowledge of individualized variables from patients and their antiretroviral therapy should be developed.
ConclusionsThe use of combined methods which are adapted to healthcare facility characteristics for adhesion improvement is recommended. The structured support to interpersonal adhesion developed by trained healthcare professionals and individualized strategies has been demonstrated as being the most effective intervention strategy to improve adhesion with antiretroviral treatment.
Este texto presenta un resumen del documento de consenso sobre recomendaciones para mejorar la adherencia al tratamiento antirretroviral (TAR), cuyo principal objetivo es facilitar a los profesionales sanitarios criterios unificados para la puesta en marcha de estrategias de intervención de mejora de la adherencia (disponible en www.msc.es y www.gesida.seimc.org). La adherencia al tratamiento en pacientes con infección por el virus de la inmunodeficiencia humana (VIH) continúa siendo foco de interés para los profesionales sanitarios.
En este documento, se define la adherencia en pacientes con infección por VIH como "la capacidad del paciente de implicarse correctamente en la elección, inicio y control del TAR, que permita mantener su cumplimiento riguroso con el objetivo de conseguir una adecuada supresión de la replicación viral".
Para la elaboración de las recomendaciones se han considerado ensayos clínicos controlados, estudios de cohortes y de casoscontroles más actuales de la literatura médica, permitiendo la asignación de los siguientes niveles de recomendación: nivel A para estudios aleatorizados y controlados, nivel B para estudios de cohortes y casos-controles y nivel C para estudios descriptivos u opiniones de expertos.
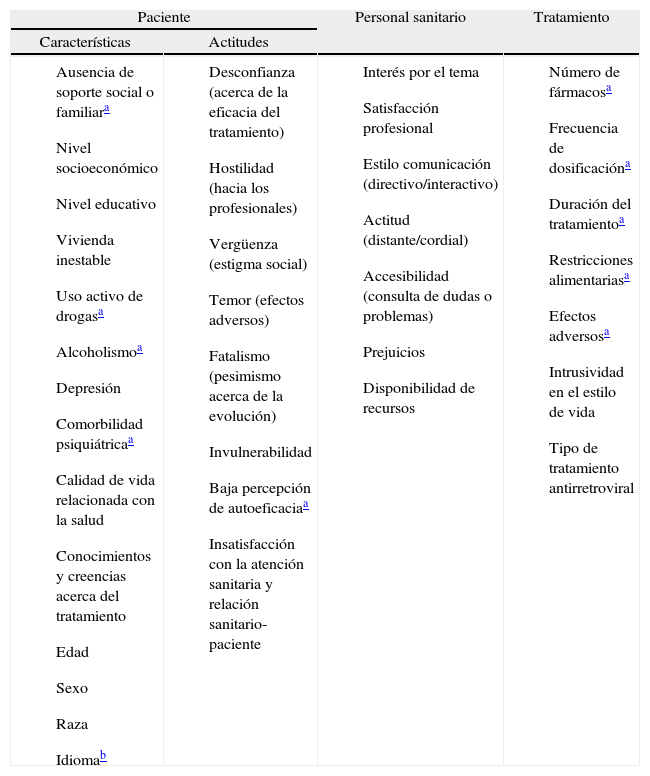
FACTORES QUE INFLUYEN EN LA ADHERENCIALos más estudiados se relacionan con el paciente, el personal sanitario y el tratamiento (tabla 1).
- A.
Relacionados con el individuo. Las variables sociodemográficas (inicialmente no consideradas buenas predictoras de adherencia) que han mostrado relación con adherencia son edad1-3, sexo4,5, raza6,7, nivel cultural1,2,5,7 y situación económica2,6. El soporte social o familiar, y el hecho de disponer de domicilio fijo y de buena calidad de vida mostraron una relación más sólida1,8-12.
Los factores de carácter psicológico y las actitudes y creencias del paciente respecto al tratamiento son claves en la adherencia a éste. En más del 50% de los pacientes se observan síntomas depresivos al inicio del TAR, y la asociación depresión y mala adherencia se ha relacionado con mayor mortalidad13-15. La ansiedad, estrés y depresión1,2,6,7,16,17 dificultan una adecuada adherencia, y dada la elevada prevalencia en pacientes con VIH se debe considerar la intervención psicológica y psiquiátrica en el proceso asistencial. Se debe informar correctamente al paciente acerca de su enfermedad y tratamiento, la relación riesgobeneficio y la relación entre adherencia y resistencia18 para propiciar una óptima motivación para el tratamiento.
- B.
Relacionados con la enfermedad. Los estudios muestran resultados contradictorios según si el paciente está en estadio A, B o C de la enfermedad. Parece darse mejor adherencia en pacientes en estadio B o C al haber mayor riesgo de complicaciones19 y menor adherencia en pacientes con cargas virales elevadas respecto a aquellos con cargas bajas20,21. Por otro lado, las expectativas de los pacientes con relación a la eficacia terapéutica son importantes, observándose en el tiempo de evolución de los TAR niveles de adherencia diferentes. Las expectativas mejoraron y el grado de adherencia, aceptación y confianza se recuperaron con la aparición de los inhibidores de la proteasa (IP)22.
- C.
Relacionados con el tratamiento. La adherencia al TAR disminuye a mayor complejidad de éste23. La relación entre adherencia y desarrollo de resistencias es compleja y se han encontrado diferencias entre las familias de fármacos. Así, en pautas basadas en IP no potenciados aparecen resistencias con alto nivel de cumplimiento y en pautas con no análogos de nucleósidos (NN) las resistencias son inusuales en pacientes muy cumplidores24,25. Otros factores que influyen con relación al tratamiento son los requerimientos dietéticos, la aparición de efectos adversos y las alteraciones morfológicas: desciende la adherencia cuando se incluyen consideraciones dietéticas26, cuando se producen reacciones adversas27-29 y cuando hay percepción del paciente de síntomas de lipodistrofia30
- D.
Relacionados con equipo asistencial y sistema sanitario. Los que tienen un papel más destacado son la relación entre el equipo asistencial y el paciente en condiciones de confianza, continuidad, accesibilidad y confidencialidad, el suministro de información detallada y acorde al nivel cultural del paciente, la toma de decisiones conjuntas31,32 y la calidad de la relación médico-paciente33.
Recomendaciones:
- –
La evaluación de los posibles factores de riesgo para conseguir una adherencia óptima al tratamiento deberá servir para planificar intervenciones específicas para cada paciente que, generalmente, serán de carácter multifactorial y multidisciplinar (nivel C).
- –
Ante una predicción de posible adherencia inadecuada al tratamiento por parte del paciente, en ningún caso se le negará el acceso y la posibilidad de realizarlo (nivel C).
- –
Factores relacionados con adherencia incorrecta al tratamiento antirretroviral
| Paciente | Personal sanitario | Tratamiento | |
| Características | Actitudes | ||
|
| ||
El método ideal debería ser muy sensible y específico, permitir medidas cuantitativa y continua, fiable, reproducible, aplicable en diferentes situaciones, y rápido y económico.
Métodos directos- A.
Concentraciones plasmáticas de antirretrovirales (ARV). Aunque se considera el más objetivo, los resultados obtenidos en numerosos estudios son controvertidos y presenta importantes limitaciones. Hay muchas variables intra e interindividuales que condicionan el comportamiento cinético de los ARV, lo que cuestiona el establecimiento de un umbral estándar para clasificar a los pacientes. Es un método que requiere técnicas caras y complejas, no aplicable de rutina en el sistema sanitario, aunque desde el punto de vista clínico puede ser útil individualizadamente.
- B.
Evolución clínica y datos analíticos. No es un método de estimación de adherencia sino más bien la consecuencia de ésta.
Recomendaciones:
- –
Los métodos directos suelen adolecer de baja especificidad, por lo que no deben utilizarse individualmente (nivel B). Considerar su utilización sólo en el ámbito de la investigación.
- –
La evolución clínica debe analizarse siempre que se estudie la adherencia, pero no debe considerarse como un método de estimación de ésta, sino como una consecuencia (nivel C).
- –
Las principales características de estos métodos se presentan en la tabla 2.
- A.
Valoración del profesional sanitario.
Recomendaciones:
- –
Evitar la valoración directa y subjetiva, por parte del profesional sanitario, por su conocida sobrestimación, ya que puede provocar decisiones subóptimas (nivel B).
- –
- B.
Sistemas de control electrónico.
Recomendaciones:
- –
El uso de estos sistemas queda restringido al ámbito de la investigación clínica. Se debería emplear para la valoración de intervenciones con objeto de mejorar la adherencia, así como en la validación de otros métodos (nivel A).
- –
- C.
Recuento de medicación.
Recomendaciones:
- –
Es un método aceptable pero es conveniente utilizarlo en combinación con otros (nivel B).
- –
Su uso rutinario exige disponibilidad de tiempo y personal, por lo que su implantación debería ir precedida de un estudio de factibilidad (nivel C).
- –
- D.
Registros de dispensación.
Recomendaciones:
- –
Este método es relativamente objetivo, los registros se realizan de forma rutinaria, independientemente de que se aborden estudios de adherencia, y las aplicaciones informáticas disponibles son cada vez más sofisticadas, lo que facilita la explotación de estos datos. Por ello, resulta un método francamente recomendable en su aplicación rutinaria (nivel B).
- –
Es aconsejable su uso combinado con otros métodos, ya que disponer de la medicación no implica necesariamente tomarla o hacerlo de forma adecuada (nivel C).
- –
- E.
Cuestionarios (tabla 3).
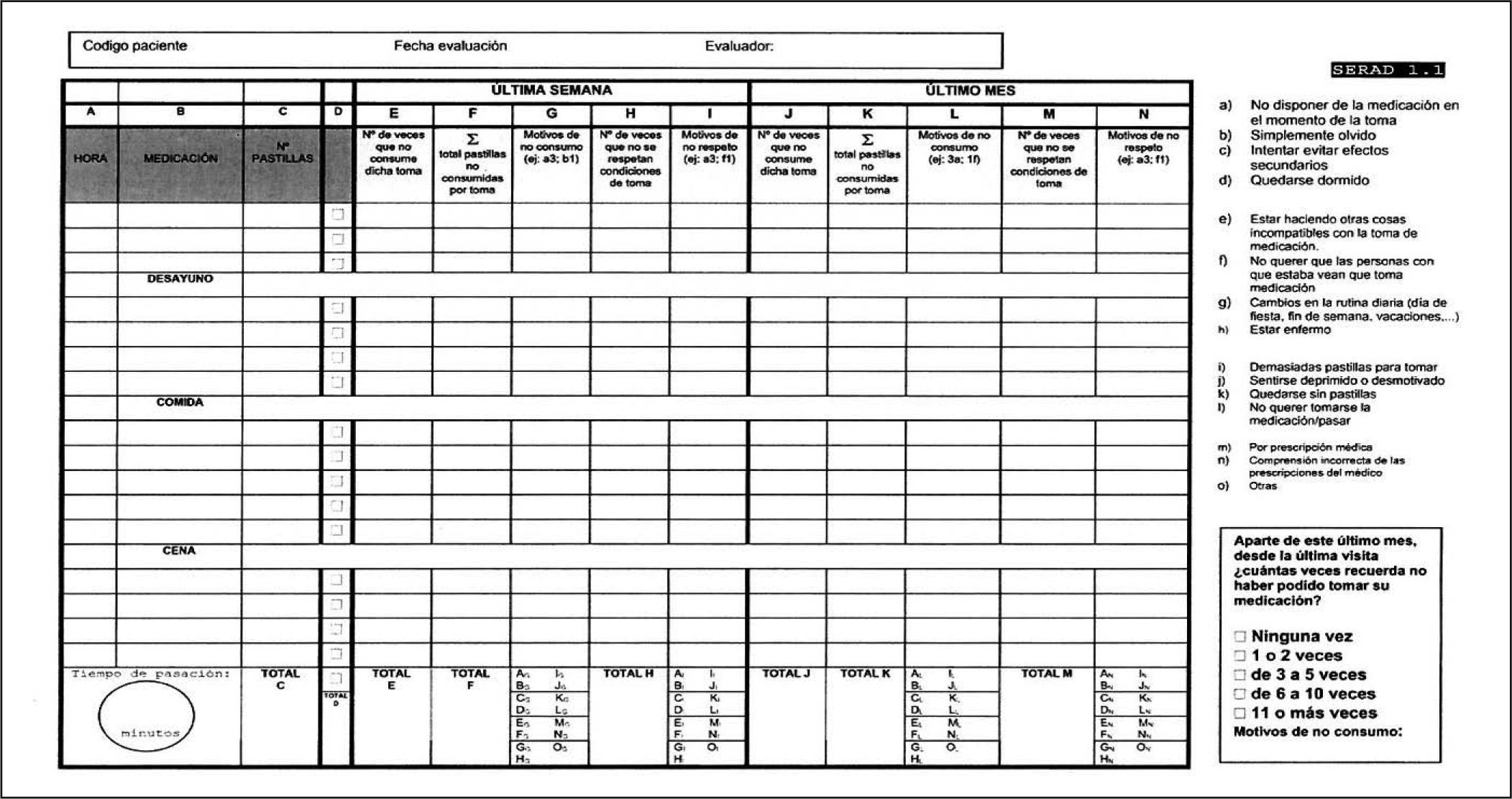
Tabla 3.Cuestionario de adherencia SMAQ
1. ¿Olvida tomar la medicación alguna vez? □ Sí □ No 2. ¿Toma siempre los fármacos a la hora indicada? □ Sí □ No 3. ¿Alguna vez deja de tomar los fármacos si se siente mal? □ Sí □ No 4. ¿Olvidó tomar la medicación durante el fin de semana? □ Sí □ No 5. En la última semana ¿cuántas veces no tomó alguna dosis?* A: ninguna
B: 1-2
C: 3-5
D: 6-10
E: más de 10
6. Desde la última visita, ¿cuántos días completos no tomó la medicación? Días: …… Se considera no adherente: 1: sí; 2: no; 3: sí; 4: sí; 5: C, D o E; 6: más de 2 días. El cuestionario es dicotómico, cualquier respuesta en el sentido de no adherente se considera no adherente.
Recomendaciones:
- –
Son métodos sencillos y económicos, especialmente útiles si el individuo se identifica como no adherente. En procesos de investigación, los cuestionarios o sus resultados deben compararse teniendo en cuenta al menos 3 atributos: la adherencia valorada como variable cualitativa de conducta frente a su valoración cuantitativa, la clasificación de la adherencia como variable continua o dicotómica, y el intervalo de tiempo evaluado (nivel A).
- –
Son recomendables combinados con otros, siempre que se haya procedido a su validación y adaptación al ámbito concreto de aplicación (nivel A).
- F.
Combinaciones de métodos. Dado que cuestionarios, recuentos de medicación y registros de dispensación sobrestiman la adherencia y probablemente los sistemas tipo MEMS la infraestiman, se recomienda combinar varios métodos para una valoración lo más exacta posible.
Recomendaciones:
- –
Puede considerarse un mínimo aceptable la asociación de un cuestionario válido y el registro de dispensación obtenidos con una frecuencia trimestral (nivel B).
- –
En un contexto de estudio clínico que pueda incluso incluir intervenciones para la mejora de la adherencia, utilizar al menos uno de los métodos más objetivos: sistema MEMS, determinación de concentraciones plasmáticas de fármacos o recuento de medicamentos (nivel C).
- –
Principales características de métodos indirectos de medida de adherencia
| Método | Características principales | Limitaciones principales |
| Valoración del profesional sanitario | Muy usado | Ha demostrado sobrestimación de adherencia en comparación con otros métodos |
| Sistemas de control electrónico (tipo MEMS o EDEM) |
|
|
| Recuento de medicación |
|
|
| Registros de dispensación |
|
|
| Cuestionarios |
|
|
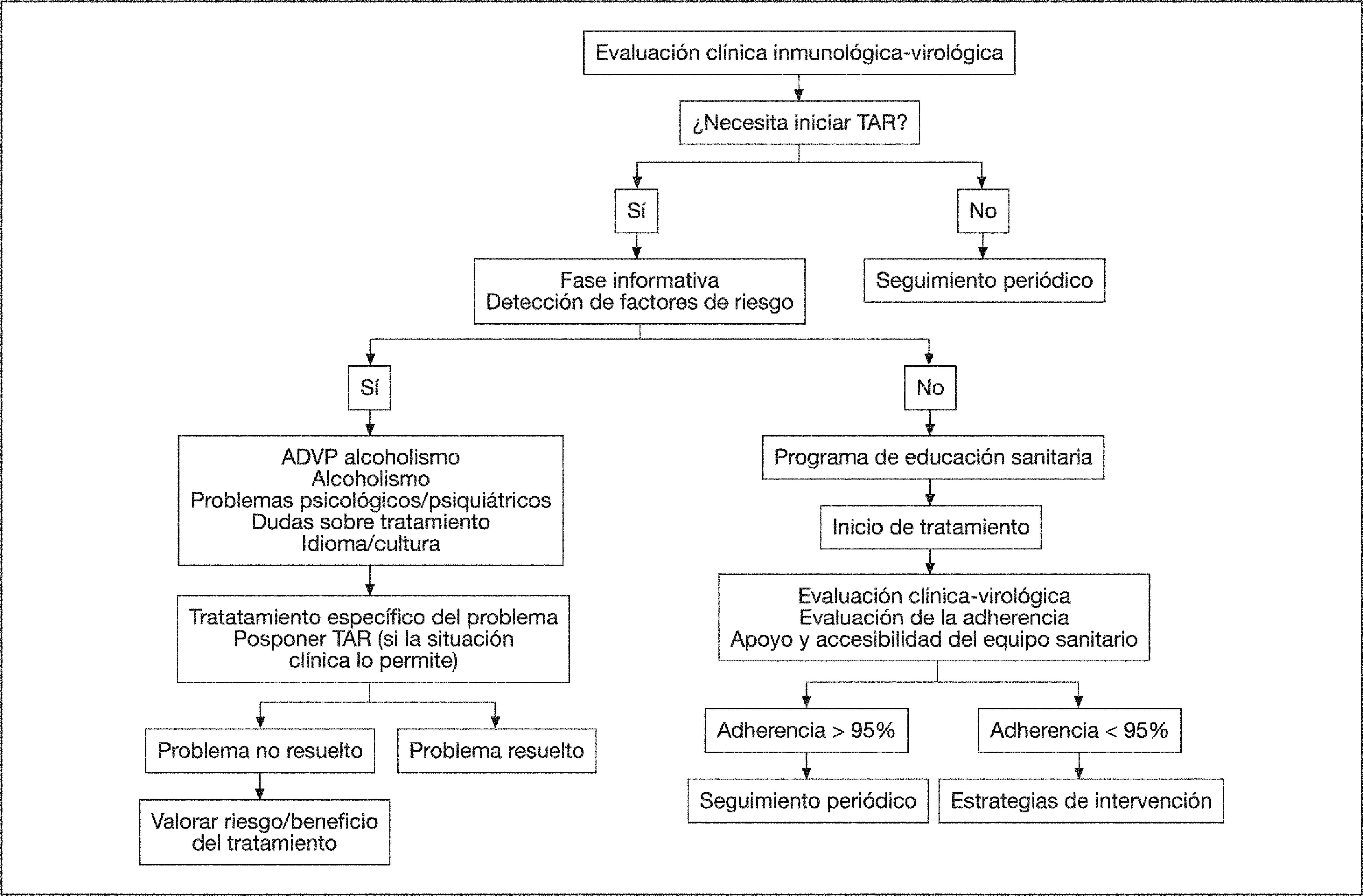
En la figura 1 se presenta el algoritmo de actuación.
Se centran en educación sanitaria, comunicación y apoyo psicosocial. Cada centro hospitalario debe adaptarse a su contexto asistencial y propiciar siempre el trabajo en equipo interdisciplinario de atención al paciente infectado por el VIH, reforzando la coordinación con otros servicios sociales y asistenciales.
- A.
Prescripción y seguimiento del TAR. Previamente al inicio de la prescripción, el médico –profesional implicado– debe considerar que sólo excepcionalmente el inicio del TAR es una emergencia y que la mejor oportunidad de conseguir una terapia efectiva reside en el primer TAR. En pacientes asintomáticos con situación inmunológica conservada podrá posponerse el inicio hasta resolver la patología concomitante, y en pacientes sintomáticos el inicio debe ser más rápido y abordar la comorbilidad simultáneamente, si es posible. Una vez decidido el inicio del TAR, la prescripción pasa por las siguientes fases: a) Informativa, en la que se identificarán los posibles factores de riesgo, se averiguará la situación social y familiar del paciente, se explorará la situación psicológica y patología concomitante, se explicarán los objetivos, esquemas de dosificación y efectos adversos potenciales del tratamiento, se ofrecerán posibles alternativas y se resaltará la importancia de la adherencia para la eficacia del tratamiento; b) consenso y compromiso, en la que se trata de adaptar el TAR a la vida cotidiana del paciente, consensuar los fármacos, dosis y pauta con el paciente, tratar las situaciones concomitantes, y solicitar el compromiso del paciente en la adherencia, posponiendo el TAR hasta conseguir el consenso y el compromiso con él, y c) mantenimiento y soporte, en la que los objetivos se dirigen a evaluar la adherencia, conocer los problemas y ofrecer soluciones, y ofrecer una atención accesible.
- B.
B. Seguimiento del TAR. Hay 3 profesionales implicados: farmacéutico, profesional de enfermería y psicólogo y/o psiquiatra.
- –
El profesional de farmacia a través de la dispensación puede desarrollar la atención farmacéutica cuyos objetivos se determinan en fases: a) presentación, cuando se indicará el procedimiento que hay que seguir en las siguientes dispensaciones de medicamentos; b) prospección, en la que se averiguará el nivel de conocimiento del paciente de su enfermedad, tratamiento, régimen terapéutico, frecuencia, consideraciones de administración, efectos adversos y condiciones de conservación y precauciones. Se conocerá el estilo de vida del paciente para establecer un esquema individualizado de administración de fármacos, se averiguará el resto de fármacos que está tomando identificando las interacciones y se evaluará la adherencia; c) información, en la que se transmitirán los conocimientos suficientes para la correcta utilización de los ARV, se proporcionará información oral y escrita acerca del TAR: preferiblemente nombre comercial del medicamento, dosis, frecuencia y si se asocia o no con comidas, acción del fármaco, consejos de administración y potenciales efectos adversos. Debe resaltarse en esta fase la importancia de la adherencia; d) dispensación y próxima cita, en la que se fija la fecha de siguiente dispensación y se facilita un nombre y número de teléfono para cualquier consulta o duda que se le plantee al paciente.
- –
Debe adaptarse la cantidad de fármacos a las características individuales de adherencia. Si ésta es baja, se recomienda menor dispensación de medicación. Al inicio del TAR no debe superar los 15-30 días para realizar supervisión. Se pueden hacer coincidir las visitas de control clínico con las citas de dispensación según cada paciente. Los contenedores de medicación (diarios/semanales) son muy útiles, especialmente al inicio del TAR. Es fundamental el registro de dispensación en el servicio de farmacia como herramienta de evaluación de adherencia.
- –
El profesional de enfermería tiene un papel clave en la construcción de relaciones de confianza, accesibilidad y flexibilidad. Sus objetivos previamente al inicio del TAR son informar enfatizando en la resolución de las dudas utilizando el counselling y detectar precozmente al posible incumplidor, elaborar un plan de cuidados de enfermería basado en el conocimiento exhaustivo del paciente. Una vez iniciado el TAR, elaborará una programación de la medicación basada en la distribución de una jornada en la vida del paciente, identificará un contacto próximo del enfermo como apoyo y ofrecerá un teléfono de contacto y nombre para resolución de potenciales dudas.
- –
Las áreas de intervención del psicólogo son: adaptación a la enfermedad desde el diagnóstico hasta el inicio del TAR, repercusión en el estado emocional de los efectos adversos de la medicación, incorporación de hábitos saludables, relación con el entorno y ansiedad y depresión en pacientes en tratamiento prolongado. La intervención del psiquiatra se centrará en la patología psiquiátrica que requiera control farmacológico.
- –
Antes de comenzar el TAR se debe preparar al paciente e identificar y corregir las causas que pueden limitar la adherencia a éste, valorando la posibilidad de retrasarlo, si la situación clínica del paciente lo permite (nivel C).
- –
A todo paciente que inicie o cambie el TAR se debe ofrecer un programa educativo, a cargo de profesionales sanitarios con experiencia en el manejo de pacientes con infección por el VIH, conocimiento exhaustivo sobre farmacoterapia del TAR y habilidades de comunicación, con objeto de que el paciente conozca, de forma completa, verbal y escrita, toda la información e instrucciones acerca de los medicamentos que constituyen el TAR (nivel C).
- –
Debe procurarse la máxima disponibilidad posible del equipo asistencial (médicos, farmacéuticos, profesionales de enfermería, psicólogos y psiquiatras) para resolver las dudas y problemas que el paciente presente a lo largo del tratamiento (nivel C).
- –
Las intervenciones que combinan componentes congnitivos, conductuales y afectivos son más eficaces que las centradas en sólo un componente34.
Las estrategias de intervención según las causas potenciales de incumplimiento se presentan en la tabla 4.
Causas de incumplimiento y posibles estrategias de intervención
| Causas potenciales de incumplimiento | Posibles intervenciones | |
| Factores sociales, económicos, educativos | Falta de apoyo social y/o familiar; escasos recursos; bajo nivel educativo | Buscar alianza con familia y allegados; conocer necesidades sociales; reclutar organizaciones comunitarias; educación intensiva, explicaciones claras y comprensibles y adaptadas |
| Factores del equipo asistencial | Falta de recursos; atención masificada e impersonal; ausencia de coordinación entre diferentes servicios de apoyo a la asistencia; insuficiente formación en TAR; falta de accesibilidad; formación deficiente en la relación personal sanitario-paciente | Accesibilidad y continuidad de la asistencia; equipo multidisciplinar; recursos materiales y humanos suficientes y coordinados; formación sólida en TAR y en atención al paciente; plantear terapia directamente observada en determinados ámbitos asistenciales |
| Factores relacionados con el tratamiento | Efectos adversos, tamaño y palatabilidad de las unidades galénicas, número de dosis diarias; intrusividad en la vida del paciente; falta de adaptación a las preferencias y necesidades del paciente | Simplificar el régimen terapéutico; individualizar tratamiento; comorbilidad, preferencias, interacciones; técnicas especiales para la toma de la medicación; ayudar a desarrollar mecanismos de reacción (p. ej., anticipación y manejo de efectos adversos) |
| Factores relacionados con el paciente | No aceptación; rechazo del diagnóstico; rechazo del tratamiento (creencias y actitudes); olvidos y barreras; insuficiente comprensión de la enfermedad y su tratamiento; insuficiente entendimiento de la relación riesgo/beneficio; motivos de dosificación y cumplimiento; comorbilidad psiquiátrica; uso y abuso de drogas | Analizar relación paciente-profesional sanitario y mejorar la efectividad de la relación; negociar y consensuar el plan terapéutico; fomentar la percepción de indicadores de la necesidad de tratamiento; informar acerca de riesgos y beneficios del tratamiento; asociar las tomas con actividades cotidianas; técnicas especiales y ayudas para el cumplimiento (diarios de medicación, alarmas, teléfonos, etc.); mejorar la comunicación paciente-profesional sanitario; información referente a la enfermedad y el tratamiento, motivo de la dosificación, riesgo del incumplimiento; información oral y escrita; verificar comprensión; derivar para intervención psicológica en áreas disfuncionales o intervención psiquiátrica si se detecta patología psiquiátrica |
TAR: tratamiento antirretroviral.
El soporte a la adhesión interpersonal estructurado es la intervención más eficaz y, en ella, el personal sanitario está entrenado especialmente en estrategias individualizadas de mejora de adherencia. El tratamiento directamente observado (TDO), eficaz en el tratamiento de la tuberculosis, ha tenido resultados positivos en estudios realizados en programas de mantenimiento de metadona y prisiones, y no está definido para el resto de situaciones.
Recomendaciones:
- –
Las estrategias de intervención individualizadas, basadas en estrategias psicoeducativas y de asesoramiento personal, con capacidad para adaptar el esquema del TAR a los hábitos de vida del paciente y proporcionando estrategias de resolución de problemas, han demostrado ser eficaces para incrementar la adherencia al tratamiento y mejorar su respuesta (nivel A).
- –
Deben implementarse dichas estrategias en los centros sanitarios de forma pluridisciplinar por parte de los profesionales sanitarios con responsabilidad en la atención a pacientes con infección por el VIH (nivel C).
- –
El TDO no puede recomendarse de forma generalizada. Sin embargo, puede tener interés y ser efectivo en pacientes con situaciones especiales (reclusos, marginación social extrema y programas de mantenimiento con metadona) (nivel C).
Los tratamientos sencillos y de alta potencia favorecen la adherencia. Las opciones actuales de combinación en dosis única diaria (QD) son interesantes, aunque han de valorarse los factores que influyen en su impacto clínico.
Recomendaciones:
- –
El TAR debe individualizarse y adaptarse a las necesidades y preferencias de cada paciente. Son aconsejables las pautas más sencillas en cuanto a número de comprimidos y a dosis diarias (nivel C).
- –
En pacientes con supresión virológica mantenida, alcanzada con una pauta compleja, puede considerarse simplificar el TAR a pautas que hayan demostrado igual o mejor seguridad y eficacia (nivel A).
Rosa Polo (Plan Nacional Sobre el Sida); Hernando Knobel (Servicio de Medicina Interna, Hospital del Mar, Barcelona), e Ismael Escobar (Hospital Infanta Leonor, Madrid).
Miembros del Panel de expertosJose Luis Casado (Hospital Ramón y Cajal, Madrid); Carlos Codina (Hospital Clínic i Provincial, Barcelona); Josefina Fernández (Hospital Universitario Marqués de Valdecilla, Santander); M. José Galindo (Hospital Clínico Universitario, Valencia); Olatz Ibarra (Hospital de Galdácano, Bilbao); Montserrat Llinas (Hospital General Vall d'Hebron, Barcelona); M. Teresa Martín-Conde (Hospital Clínic i Provincial, Barcelona); Celia Miralles (Hospital Xeral-Cies, Vigo); Luis Ortega (Hospital de León, León); Melcior Riera (Hospital Son Dureta, Palma de Mallorca); Carmen R. Fumaz (Hospital Universitari Germans Trias i Pujol, Badalona); Aurea Segador (Hospital Reina Sofía, Córdoba); Ferran Segura (Corporación Sanitaria Parc Taulí, Sabadell), y María C. Vázquez (Plan Nacional Sobre el Sida).