El consumo excesivo de antibióticos genera altas tasas de resistencia. En Aragón, los valores máximos de prescripción de antibióticos se alcanzan en los niños de 1 a 4años, con una utilización que supera el 60%.
ObjetivoEvaluar si una intervención multidisciplinar sobre pediatras de atención primaria reduce la utilización de antibióticos y mejora su perfil de prescripción.
MétodoSe analizaron datos de prescripción de antibióticos antes y después de un proyecto de intervención sobre pediatras de atención primaria. La intervención consistió en un taller formativo sobre diagnóstico y tratamiento de las enfermedades infecciosas más prevalentes en pediatría, habilidades en entrevista clínica y adecuada utilización de test rápido de detección de estreptococo en faringe. Se aportaron guías de práctica clínica y documentos de consenso en patología infecciosa pediátrica y material divulgativo para padres. Se utilizó grupo control con pediatras no participantes.
ResultadosEl consumo de antibióticos bajó de 19,17 dosis diarias definida por 1.000 habitantes/día (DHD) a 14,36 DHD entre los pediatras participantes y de 19,84 DHD a 16,02 DHD en controles, aunque la diferencia no fue significativa. Se produjo una disminución de la utilización de macrólidos y penicilinas de amplio espectro en ambos grupos.
ConclusiónLa prescripción de antibióticos de los pediatras disminuyó, no observándose diferencias estadísticamente significativas entre los grupos de estudio. Dado el alto grado de satisfacción de los pediatras participantes, sería necesario continuar con este tipo de actividades para mejorar la utilización de antibióticos en nuestro ámbito.
Antibiotics overuse is linked to elevated antimicrobial resistance. In Aragon, Spain, the highest antibiotic prescription rates occur among children from 1 to 4years old. The rate of use in this age group is over 60%.
AimTo evaluate the effect of multi-faceted intervention on Primary Care paediatricians to reduce antibiotic use and to improve antibiotic prescribing for paediatric outpatients.
MethodsOutpatient antimicrobial prescribing was analysed before and after an intervention in paediatricians. The intervention included a clinical education session about diagnosis and treatment in the most prevalent paediatric infectious diseases, a clinical interview and communication skills, a workshop on rapid Streptococcus antigen detection test and patient information leaflets and useful internet websites for parents. The control group included paediatricians without this educational intervention on antibiotics.
ResultsAntibiotic prescribing decreased from 19.17 defined daily doses per 1000 inhabitants/day (DID) to 14.36 DID among intervention paediatricians vs 19.84 DID to 16.02 DID in controls. The decreasing was higher in the intervention group, but the effect was not statistically significant. Macrolides and broad-spectrum penicillins prescribing decreased in both groups.
ConclusionAntibiotic prescribing decreased, but there were no statistically significant differences between the two groups. The high satisfaction of paediatricians in the intervention group makes it necessary to continue with these kinds of strategies to improve antibiotic use in outpatients.
La resistencia a los antibióticos es una realidad ligada a su consumo que pone en peligro la efectividad terapéutica de este grupo de medicamentos. Como la globalización aumenta, la vulnerabilidad de cualquier país a las resistencias bacterianas aumenta, dando lugar a un problema de salud pública mundial1.
Se han demostrado importantes diferencias entre países en la tasa de utilización y en el perfil de prescripción de los diferentes antibióticos2,3. En España la utilización de antibióticos es de las más elevadas de Europa4. La mayor parte de las prescripciones se realizan en el medio extrahospitalario, siendo en este ámbito donde debe priorizarse el uso prudente de estos fármacos.
Este hecho es todavía más llamativo entre la población infantil, donde se describen las mayores tasas de utilización de antibióticos5,6.
Algunos datos publicados7,8 de la Base de datos para la Investigación Farmacoepidemiológica en Atención Primaria (BIFAP) muestran que en 2007 la prevalencia del uso de antibióticos en la población infantil era del 38,1%, siendo de hasta el 52,7% entre los niños de 2 a 4años de edad. Además, el 61,5% de todas las prescripciones estaban relacionadas con infecciones respiratorias, y en estas los antibióticos más usados fueron las penicilinas de amplio espectro (53,7%), las penicilinas con inhibidores de β-lactamasas (17,8%) y los macrólidos (13,6%).
En Aragón, los valores máximos de prescripción de antibióticos se alcanzan en los niños de 1 a 4años, con una utilización que supera el 60%9.
Una tercera parte de las consultas de atención primaria, y especialmente en niños pequeños, están relacionadas con las enfermedades infecciosas del tracto respiratorio. La mayor parte de estas infecciones son de origen vírico y autolimitadas, por lo que la prescripción de antibiótico es innecesaria10.
Estudios llevados a cabo en población infantil11,12 muestran que las intervenciones dirigidas a modificar el patrón de utilización de antibióticos deberían realizarse tanto sobre los propios profesionales sanitarios como sobre los familiares. En cuanto a las intervenciones orientadas a los profesionales, se pueden incluir: formación, implementación de guías de práctica clínica, informes de resistencias locales, adiestramiento en la elección del antibiótico más adecuado, utilización de tests de diagnóstico rápido, tácticas para diferir el uso de una prescripción (prescripción diferida), mejora de la comunicación médico-paciente, etc. En lo que respecta a la población es necesario deshacer mitos con respecto a la utilización de antibióticos, educar en el buen uso de los servicios de urgencias e implicarles en la decisión de utilizar el antibiótico en dependencia de la evolución del proceso13.
El objetivo de este estudio ha sido evaluar si una intervención multidisciplinar sobre pediatras de atención primaria permite reducir la utilización de antibióticos así como mejorar su perfil de prescripción.
MétodosDiseño del estudioEstudio de intervención antes-después.
ÁmbitoLa población diana fueron los pediatras de atención primaria de los sectores sanitarios Zaragoza 2 y Zaragoza 3. Estos 2 sectores estaban compuestos en 2012 por 654.451 habitantes y 91.616 niños de 0-14años, atendidos por 86 pediatras de atención primaria.
SelecciónSe contactó por medio de correo electrónico con todos los pediatras de atención primaria de los sectores Zaragoza 2 y 3 (n=86) para explicarles en qué consistía el proyecto y qué requisitos debían cumplir para poder participar. Si no deseaban participar se les preguntaba acerca del motivo para su negativa. Si deseaban participar se les preguntaba datos personales de edad y sexo y años de ejercicio profesional y se les convocaba a un taller formativo presencial.
Se consideraron como casos aquellos pediatras que voluntariamente manifestaron su deseo de participar y acudieron a la sesión formativa, y como controles, aquellos que no contestaron o no acudieron o mostraron su negativa a participar.
Para que los resultados fueran comparables, se consideró condición imprescindible que fuera el mismo pediatra en los 2 periodos de tiempo (pre y postintervención).
IntervenciónConsistió en un único taller formativo dirigido por pediatras y farmacéuticas de atención primaria, al que acudieron todos los pediatras que habían manifestado su deseo de participar en el proyecto. Se realizó el 24 de enero del 2012, con una duración de 3 horas, estando acreditado por la Comisión de Formación Continuada de las Profesiones Sanitarias de Aragón con 0,4 créditos. Este taller tuvo por objeto mostrar la utilización de antibióticos en el medio europeo y en nuestro entorno, analizando los perfiles de prescripción antibiótica y desagregando el consumo por subgrupo de antibióticos. Asimismo, se revisó la evidencia disponible y se emitieron recomendaciones en cuanto a criterios diagnósticos y pautas de tratamiento de acuerdo con los informes de resistencias bacterianas locales en infecciones respiratorias y en infecciones urinarias.
Se plantearon casos clínicos con el fin de orientar en el tratamiento sintomático de procesos infecciosos víricos presumiblemente benignos y autolimitados en población pediátrica.
Utilizando ejemplos y casos clínicos, se asesoró en la entrevista clínica y en la prescripción diferida de antibióticos, estrategias que han demostrado su utilidad para disminuir el consumo de estos fármacos.
Siguiendo las recomendaciones de las guías de práctica clínica de faringoamigdalitis y mediante un algoritmo de decisión basado en criterios clínicos, se impulsó la utilización de test rápido de detección de estreptococo como herramienta diagnóstica de apoyo y así hacer un uso más adecuado de los antibióticos.
Como material de consulta, se aportaron a los participantes guías de práctica clínica sobre faringoamigdalitis, otitis media aguda, neumonía adquirida en la comunidad e infección urinaria. También se entregaron informes de resistencias locales elaborados por los servicios de microbiología y parasitología y las comisiones de infecciones de ambos sectores.
Se aportó material divulgativo y direcciones de Internet útiles para padres.
Se creó una cuenta de correo para consulta de posibles dudas o recibir posibles aportaciones de los participantes.
Por último, se expuso el objetivo del estudio consistente en reducir el consumo de antibióticos en población pediátrica adecuando la prescripción de estos al diagnóstico y contexto clínico del paciente, lo que se traduciría en una mejora del perfil de prescripción en pediatría.
DatosSe recopilaron los datos individuales de prescripción de antibióticos de los 2 grupos de pediatras incluidos en el estudio, casos (los que participan) y controles (los que no participan). Se compararon 2 periodos de tiempo: febrero, marzo y abril del 2011 (preintervención) y febrero, marzo y abril del 2012 (postintervención). Los datos fueron tratados de forma global y anonimizada.
Se analizaron los datos de todas las dispensaciones de los principios activos del subgrupo J01 (antibacterianos de uso sistémico) de la clasificación Anatomical Therapeutic Chemical (ATC)14. La información sobre los antibióticos dispensados se obtuvo del Sistema de Información de Consumo Farmacéutico Extrahospitalario de la Comunidad de Aragón, donde se incluyen todos los fármacos dispensados en las farmacias de Aragón, prescritos en receta médica oficial y con cargo al Servicio Aragonés de Salud. No se incluyó el consumo a cargo de mutuas o de otras entidades aseguradoras, ni tampoco el consumo hospitalario, el procedente de recetas privadas, ni la dispensación sin receta (básicamente automedicación).
La variable estudiada fue el número de dosis diarias definidas (DDD) por mil habitantes y día (DHD) de antibióticos. La DDD es la dosis media por día de un fármaco utilizado para su principal indicación en adultos y es asignada por la Organización Mundial de la Salud. La DHD indica cuántas personas de cada 1.000 habitantes reciben diariamente tratamiento. Para valorar el perfil de prescripción de antibióticos se analizaron las DHD de los principios activos incluidos en los siguientes subgrupos terapéuticos: penicilinas (J01C), cefalosporinas (J01D) y macrólidos (J01F).
Como se compararon 2 grupos independientes y las variables diferencias eran continuas, se aplicó el test de la t de Student para muestras independientes cuando se cumplieron las hipótesis necesarias; en caso contrario, se utilizó la técnica no paramétrica de la prueba de U de Mann-Whitney. En las comparaciones se fijó un nivel de confianza del 95%, aceptándose como significativas las diferencias encontradas cuando el valor de p fue inferior a 0,05.
Al finalizar el estudio se remitió un informe personalizado a cada pediatra con sus resultados individuales en los 2 periodos de estudio y los del total de los pediatras, y se les solicitó por correo electrónico utilizando la aplicación Google docs que contestaran a una breve encuesta para valorar la intervención realizada (tabla 1).
Encuesta de satisfacción enviada a los participantes al finalizar el proyecto
| 1. ¿Supuso un esfuerzo adicional en su tarea diaria la participación en el proyecto? |
| 2. ¿Le resultó útil la sesión formativa que recibió? |
| 3. ¿Le ha resultado útil el material recibido al inicio? |
| 4. ¿Cree haber logrado el objetivo de mejorar su prescripción antibiótica? |
| 5. En caso afirmativo, ¿piensa que esta mejora ha seguido aplicándola en su consulta diaria? |
| 6. ¿Está satisfecho con su participación en el proyecto? |
| 7. ¿Tiene alguna sugerencia? |
Las respuestas se graduaban en base a una escala de puntuación del 1 al 5, siendo el 1 la puntuación más baja (menor grado de satisfacción, menos adecuado…) y el 5 la puntuación más alta (mayor grado de satisfacción, más adecuado…).
El estudio fue aprobado por el Comité Ético de Investigación Clínica de Aragón.
ResultadosDe los 86 pediatras a los que se invitó a participar en el proyecto, 39 contestaron afirmativamente, 7 se negaron a participar y 40 no contestaron. De los que dieron su negativa a participar, 5 eran de centros rurales y 2 urbanos. De ellos, 3 argumentaron falta de tiempo, uno estar muy próxima su jubilación y otros 3 deseaban participar pero les era imposible acudir al taller formativo al que se les convocaba, lo que implicaba su autoexclusión.
Se produjeron 2 pérdidas en el grupo de intervención (GI) y 6 pérdidas en el grupo control (GC). Las pérdidas fueron motivadas por bajas prolongadas, jubilaciones o cambios de cupo. Al finalizar el periodo de observación postintervención el GI comprendía 37 pediatras, y el GC, 41.
La edad media de los participantes fue de 52,95 (DE±6,2) años, y de ellos 10 fueron hombres y 27 mujeres. Veintinueve trabajaban en centros urbanos y 8 en centros rurales, y la media de tiempo de ejercicio era de 24,6años.
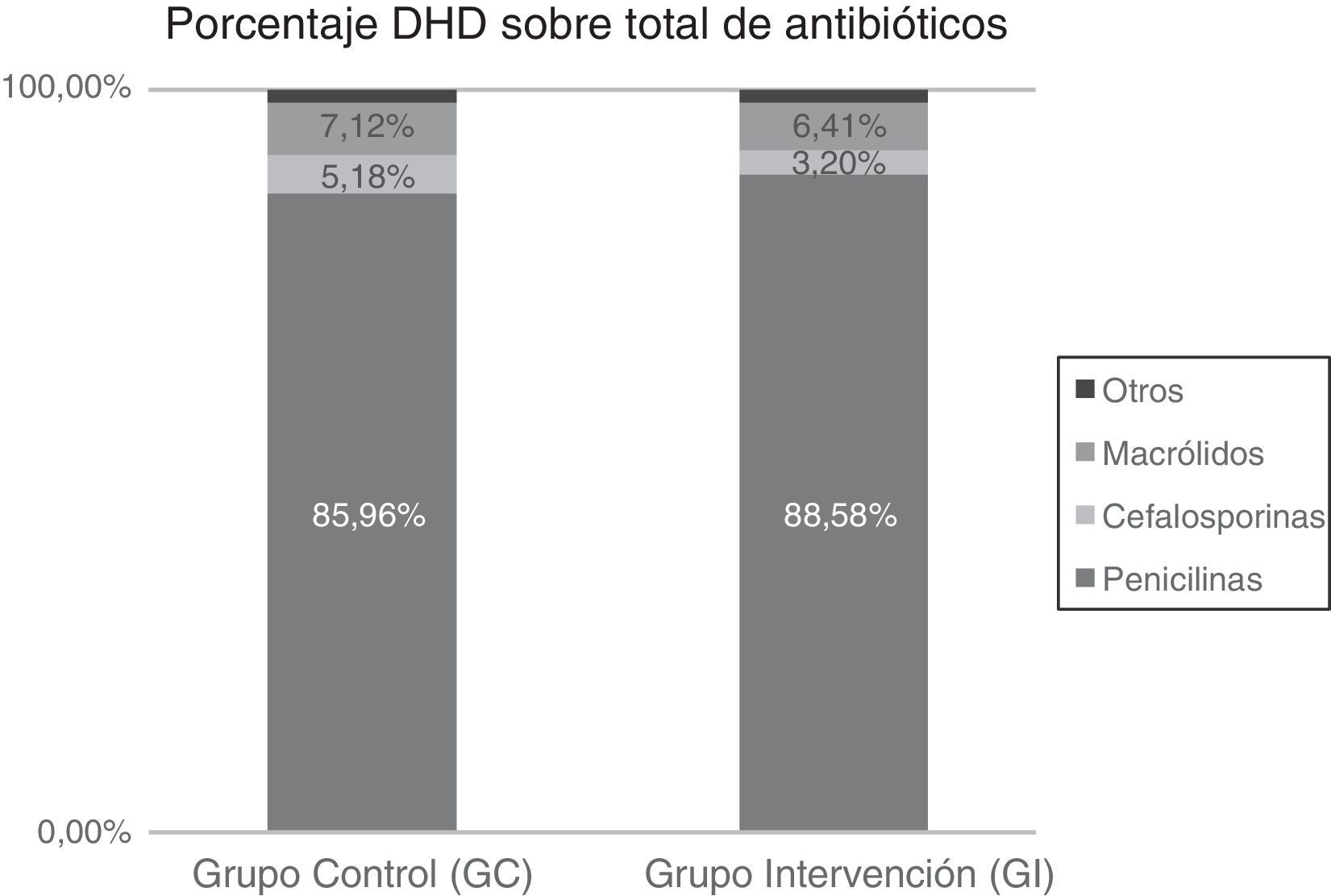
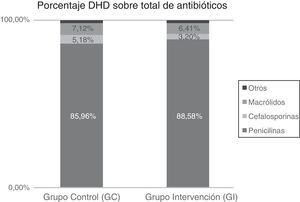
La utilización de antibióticos medida en DHD de los 2 grupos de pediatras para los periodos preintervención y postintervención se describe en la tabla 2. Asimismo se refleja la diferencia en el consumo entre los 2 periodos de tiempo para el total de antibióticos y los distintos subgrupos estudiados.
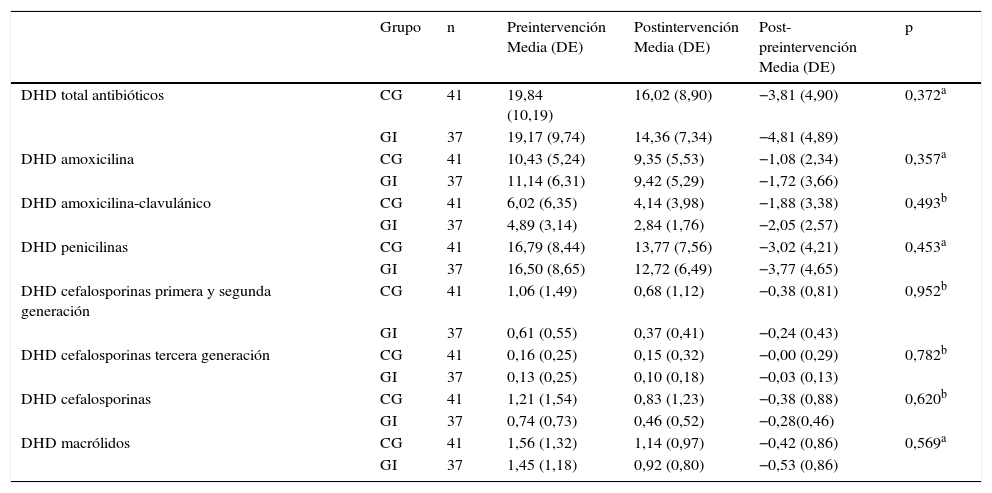
Utilización de antibióticos medida en dosis diarias definidas/1.000 habitantes/día (DHD) en el período preintervención (febrero-abril 2011) y postintervención (febrero-abril 2012) en los 2 grupos de pediatras
| Grupo | n | Preintervención Media (DE) | Postintervención Media (DE) | Post-preintervención Media (DE) | p | |
|---|---|---|---|---|---|---|
| DHD total antibióticos | CG | 41 | 19,84 (10,19) | 16,02 (8,90) | −3,81 (4,90) | 0,372a |
| GI | 37 | 19,17 (9,74) | 14,36 (7,34) | −4,81 (4,89) | ||
| DHD amoxicilina | CG | 41 | 10,43 (5,24) | 9,35 (5,53) | −1,08 (2,34) | 0,357a |
| GI | 37 | 11,14 (6,31) | 9,42 (5,29) | −1,72 (3,66) | ||
| DHD amoxicilina-clavulánico | CG | 41 | 6,02 (6,35) | 4,14 (3,98) | −1,88 (3,38) | 0,493b |
| GI | 37 | 4,89 (3,14) | 2,84 (1,76) | −2,05 (2,57) | ||
| DHD penicilinas | CG | 41 | 16,79 (8,44) | 13,77 (7,56) | −3,02 (4,21) | 0,453a |
| GI | 37 | 16,50 (8,65) | 12,72 (6,49) | −3,77 (4,65) | ||
| DHD cefalosporinas primera y segunda generación | CG | 41 | 1,06 (1,49) | 0,68 (1,12) | −0,38 (0,81) | 0,952b |
| GI | 37 | 0,61 (0,55) | 0,37 (0,41) | −0,24 (0,43) | ||
| DHD cefalosporinas tercera generación | CG | 41 | 0,16 (0,25) | 0,15 (0,32) | −0,00 (0,29) | 0,782b |
| GI | 37 | 0,13 (0,25) | 0,10 (0,18) | −0,03 (0,13) | ||
| DHD cefalosporinas | CG | 41 | 1,21 (1,54) | 0,83 (1,23) | −0,38 (0,88) | 0,620b |
| GI | 37 | 0,74 (0,73) | 0,46 (0,52) | −0,28(0,46) | ||
| DHD macrólidos | CG | 41 | 1,56 (1,32) | 1,14 (0,97) | −0,42 (0,86) | 0,569a |
| GI | 37 | 1,45 (1,18) | 0,92 (0,80) | −0,53 (0,86) |
DE: desviación estándar; DHD: dosis diarias definidas por 1.000 habitantes y día; GC: grupo control; GI: grupo intervención.
a t de Student.
b U de Mann-Whitney.
No hubo diferencias significativas en la utilización de antibióticos en el periodo preintervención entre los 2 grupos, ni en el consumo global ni en el desagregado.
El consumo total de antibióticos disminuyó en el GI (−4,81±4,89DHD) y en el GC (−3,81±4,90DHD), pero no se han observado diferencias significativas entre ellos. La disminución del consumo ha sido mayor en el GI, que además partía ya de un consumo inferior en 2011.
No existen diferencias significativas entre los 2 grupos en la variación del consumo de penicilinas 2012-2011, aunque se observa también una mayor disminución en el GI, que a su vez partía de niveles inferiores en 2011. Al desagregar la utilización por principio activo, esta disminución se debe principalmente a la disminución de amoxicilina-clavulánico, que en el GI alcanzó una reducción del 42%, y del 31% en el GC, aunque no se observaron diferencias estadísticamente significativas entre los 2 grupos.
En cuanto a las cefalosporinas, cuyo consumo es muy inferior al de penicilinas, se ha producido una reducción en la utilización tanto en el GI como en el GC, sin encontrar diferencias significativas entre ellos al estudiarlas de forma global ni al diferenciar las de segunda y tercera generación.
También se ha producido una importante reducción de la utilización de macrólidos en los 2 grupos (−27% en el GC y −37% en el GI), pero no existen diferencias significativas entre ambos.
En la figura 1 quedan reflejados los porcentajes de utilización de antibióticos después de la intervención tanto en el GC como en el GI, medidas en DHD. El GI utiliza un mayor porcentaje de penicilinas y un menor porcentaje de cefalosporinas y macrólidos.
No hubo diferencias significativas en la utilización de antibióticos en el periodo postintervención entre los 2 grupos.
Contestaron a la encuesta final de satisfacción el 70% de los participantes (n= 26). De ellos, al 96% no les supuso nada o solo algo de esfuerzo la participación en el proyecto. Al 77% les pareció bastante o muy útil la sesión formativa y el material entregado, y al 23% solamente algo útil. Creen haber conseguido el objetivo del proyecto el 77%, no lo saben el 15% y creen que no el 7,7%. El 92% están satisfechos con su participación y algunos de ellos sugieren la posibilidad de dar continuidad al mismo.
DiscusiónHay poca información de consumo de antibióticos en pediatría en España, pero los estudios disponibles nos muestran un consumo elevado. En el 2007 la prevalencia del uso de antibióticos en población infantil era del 38,1%, siendo de hasta el 52,7% entre los niños de 2 a 4años de edad13. En Aragón, su utilización en niños de 1 a 4años supera el 60%9.
El análisis de la DHD de los antibióticos es un indicador relevante de calidad en salud pública, ya que es probablemente el mejor marcador de la presión que lleva al desarrollo de resistencias bacterianas. Sabemos que existen grandes variaciones en las DHD entre países. Así, en Europa, los niveles oscilan entre 9,8DHD en Holanda y 33,4 en Grecia15.
Disponemos de pocos estudios de DHD en población pediátrica en España. Se han encontrado valores de 24,37DHD en el medio rural y de 19,54DHD en el medio urbano16. En nuestro estudio, valores tras la intervención, obtenidos tanto en el GI con DHD de 14,16, como en el GC con DHD de 16,02, son mucho mejores que los reportados en cualquier otro estudio previo en España. Puede que en los años transcurridos desde otros estudios al nuestro se haya sensibilizado a los pediatras en un uso más racional de los antibióticos y mejorado estos datos en general en toda España.
Son diversos los estudios que han intentado investigar los patrones de prescripción de antibióticos y mejorarlos con diferentes estrategias. Aunque los resultados han sido dispares, en general las intervenciones mejoran los patrones de prescripción17-22. Sí parece existir común acuerdo en que al ser tan complejos los determinantes de la prescripción es necesario que toda intervención que se quiera realizar sea múltiple y actuar tanto sobre el profesional como sobre la población general. Todos los estudios señalan la necesidad de que cualquier tipo de intervención sea multidisciplinar.
Tras la intervención realizada se han encontrado mejoras, solo que los cambios no han sido significativos.
Se ha llegado a describir un patrón individual de prescripción del médico, sobre el que pueden influir la edad, el sexo, la situación laboral, etc. Los médicos de mayor edad tienden a prescribir más antibióticos, y así, por cada año de práctica se incrementa un 4% la prescripción de antibióticos en infección respiratoria viral y un 11% en infección bacteriana23. La media de edad de los pediatras participantes es de 52años, dato que en general no apoyaría dichas conclusiones; pero también es cierto que no contamos con datos más específicos que relacionen la influencia de la edad en la utilización de antibióticos.
Existen trabajos en los que la percepción del pediatra sobre la expectativa de los padres de recibir antibiótico sería uno de los factores que más determinarían la prescripción de antibióticos. Como tal, significaría un hecho muy importante para explicar los diferentes patrones encontrados entre diferentes profesionales y que reforzaría la idea de que la comunicación médico-paciente es esencial para mejorar dicha prescripción24.
Con los pediatras participantes se recalcó la necesidad de mejorar dicha comunicación y no dar por hecho que los padres demandan una prescripción, cuando muchas veces no es así. En relación con esto, la educación sanitaria de los padres es fundamental. Los pacientes aprenden de experiencias anteriores. Por eso, si en procesos anteriores han recibido antibióticos, la expectativa de recibirlos nuevamente será mucho mayor. Además, si la educación e información sanitaria es deficiente influye en que se sigan mal los tratamientos, se olviden las dosis, se modifiquen las tomas o se interrumpa antes de tiempo la medicación, con el consiguiente incumplimiento de los tratamientos que favorece en gran medida las resistencias bacterianas25,26. Unido a esto, la falta de información por parte del médico, la frecuentación y la presión asistencial se relacionan con la mayor prescripción de antibióticos, y sobre estos factores es difícil influir.
La prescripción diferida ha demostrado ser eficaz en mejorar la utilización de antibióticos, aunque no tanto como la no prescripción con actitud expectante, ambas con similar grado de satisfacción por parte de los padres27. Se explicó a los pediatras del GI la utilidad de estas estrategias, la satisfacción de los padres y el refuerzo positivo sobre la familia que supone indagar posteriormente el uso o no de antibiótico incidiendo en la educación sanitaria secundaria a la no utilización del mismo.
La mayor prescripción de antibióticos era a expensas de amoxicilina y amoxicilina-clavulánico en ambos grupos, de forma similar a otras series16. Tras la intervención, las DHD descendieron más en el GI con respecto al GC, pero no lo suficiente como para encontrar diferencias significativas. Este descenso es más marcado en la utilización de amoxicilina-clavulánico en el GI, lo que posiblemente se debe a la formación recibida y al mayor conocimiento de los mecanismos de resistencias y el tratamiento empírico más adecuado al diagnóstico establecido. En un estudio realizado en pediatras sobre la utilización empírica de antibióticos, las resistencias solo son citadas por el 3,8%, siendo la eficacia y la tolerancia/seguridad los aspectos más valorados28.
Se deben destacar los resultados de la encuesta entre los pediatras participantes por el grado tan alto de satisfacción por su participación, así como la sensación subjetiva de haber logrado el objetivo de mejora de su prescripción y la utilidad de la intervención realizada.
El presente trabajo presenta algunas limitaciones y sesgos. El primero de ellos es que la selección de los pediatras ha sido voluntaria, y esto podría suponer un sesgo importante, aunque al comparar el GI y el GC, antes del estudio, se encontró que no existían diferencias significativas entre ellos respecto al patrón de prescripción, por lo que se consideraron grupos homogéneos y comparables. Un factor de confusión que también debe tenerse en cuenta es la posible contaminación entre pediatras participantes y no participantes por el hecho de compartir lugares de trabajo, y por lo tanto compartir información, lo cual ya ha sido reflejado por otros estudios17. También la utilización del test rápido de detección de estreptococo en faringe era una nueva herramienta para mejorar la prescripción de antibióticos sobre la que se instruyó y motivó a los pediatras en el taller formativo que se realizó con el GI, pero su uso no estaba limitado a los pediatras participantes ya que estaba disponible también para los pediatras del GC. Esto posiblemente ha supuesto un factor importante de confusión, ya que ambos grupos tenían posibilidad de utilizarlo y el posible beneficio de su utilización se evidenciaría en los 2 grupos. Por último, el tiempo de observación ha sido corto (3meses pre y 3meses postintervención), ya que el manejo de datos es complejo y podría suceder que si los periodos de observación hubieran sido más prolongados, los resultados variaran.
Por su posible influencia en la utilización de antibióticos se revisó la actividad gripal en Aragón para los periodos pre y postintervención, observándose que en el periodo postintervención (2011-2012) la actividad gripal fue mayor que en el periodo preintervención. Sin embargo, esto no se tradujo en una mayor utilización de antibióticos.
En nuestro país no tenemos constancia de la realización de estudios de intervención sobre patrones de prescripción en pediatras de atención primaria comparando con el GC. Los pocos estudios realizados han sido comparando periodos pre y postintervención en un único grupo29.
Debemos concluir que la intervención realizada no ha conseguido cambios significativos en la prescripción de antibióticos en el GI con respecto al GC. Posiblemente son tantos los factores implicados en la prescripción de antibióticos que es difícil saber cuál de ellos puede ser más importante y sobre el que se debe actuar para obtener los mejores resultados. Sin duda, la intervención que hubiera obtenido mejores resultados sería la que se realiza no solo sobre los profesionales, sino la que se acompaña de formación a la población general a través de campañas institucionales. A pesar de ello, y dado el alto grado de satisfacción de los pediatras participantes en el estudio, creemos que sería necesario continuar con este tipo de actividades formativas para mejorar la utilización de antibióticos en nuestro ámbito.
FinanciaciónEste trabajo fue premiado con la beca «José M. Mengual Mur» de investigación pediátrica de la Fundación para el Progreso de la Pediatría de la Sociedad de Pediatría de Aragón, La Rioja y Soria en el año 2011.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
C. Aguirre Dabán, T. Arana Navarro, M.L. Bartolomé Lalanza, J.C. Bastarós Garcia, F. Beltrán Lacort, M.J. Blasco Pérez-Aramendía, M.J. Cabañas Bravo, J. Caro Rebollo, J.A. Castillo Laita, T. Cenarro Guerrero, A. Ferreras Amez, J. Galbe Sanchez-Ventura, A. Gallego Diéguez, N. García Sánchez, C. García Vera, A.L. Garín Moreno, M. Gastón Barcos, M. Heras Gironella, J.J. Lasarte Velillas, R.M. López Más, R.M. Macipe Costa, L. Martínez Espligares, P.J. Membrado Granizo, M.D. Mínguez Herrero, I. Moneo Hernández, M.C. Navarro Zapata, P. Orós Espinosa, A.I. Ramírez Gomara, A. Ruíz Pardo, M.E. Sáez de Adana Pérez, M.L. Sancho Gracia, T. Sancho Marco, J. Sanz Aguareles, G. Soria Cabezas, A. Soria Marzo, M.E. Vargas Royo, M. Vázquez Olivares, C. Villanueva Rodríguez.