Los desórdenes gastrointestinales eosinofílicos primarios representan un espectro de trastornos inflamatorios gastrointestinales crónicos y de etiología desconocida, en los cuales el tejido es infiltrado por eosinófilos, sin causa identificable de eosinofilia tisular. Se subdividen en esofagitis eosinofílica (EE), gastroenteritis eosinofílica (GE) y colitis eosinofílica (CE), siendo esta la menos frecuente. Presentamos el caso de una paciente con CE, con una presentación endoscópica inusual.
Primary eosinophilic gastrointestinal disorders represent a spectrum of chronic inflammatory gastrointestinal disorders of unknown etiology in which eosinophils infiltrate the gut in the absence of known causes for such tissue eosinophilia. EGIDs can be subgrouped as eosinophilic esophagitis (EE), eosinophilic gastroenteritis (EG), and eosinophilic colitis (EC), being the least frequent. We present the case of a patient with EC and an unusual endoscopic presentation.
Mujer de 49 años con antecedentes de asma bronquial y rinitis alérgica, quien consulta por cuadro de diarrea crónica inflamatoria y pérdida de peso.
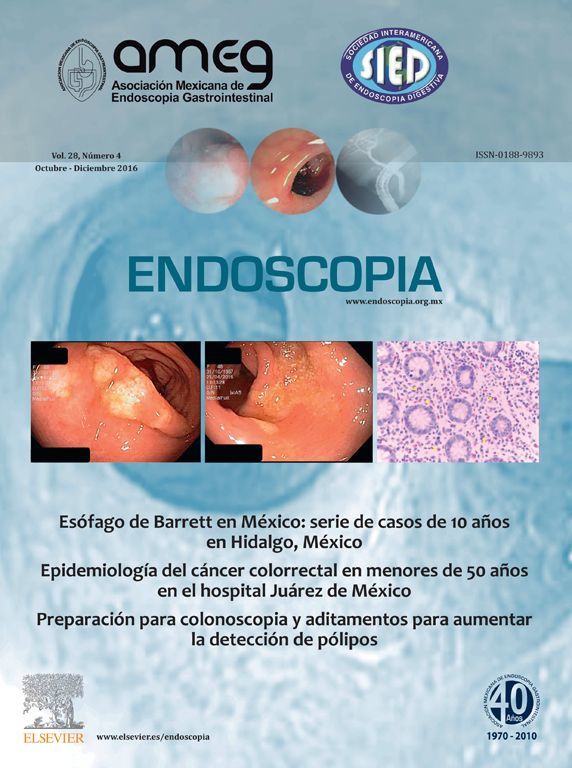
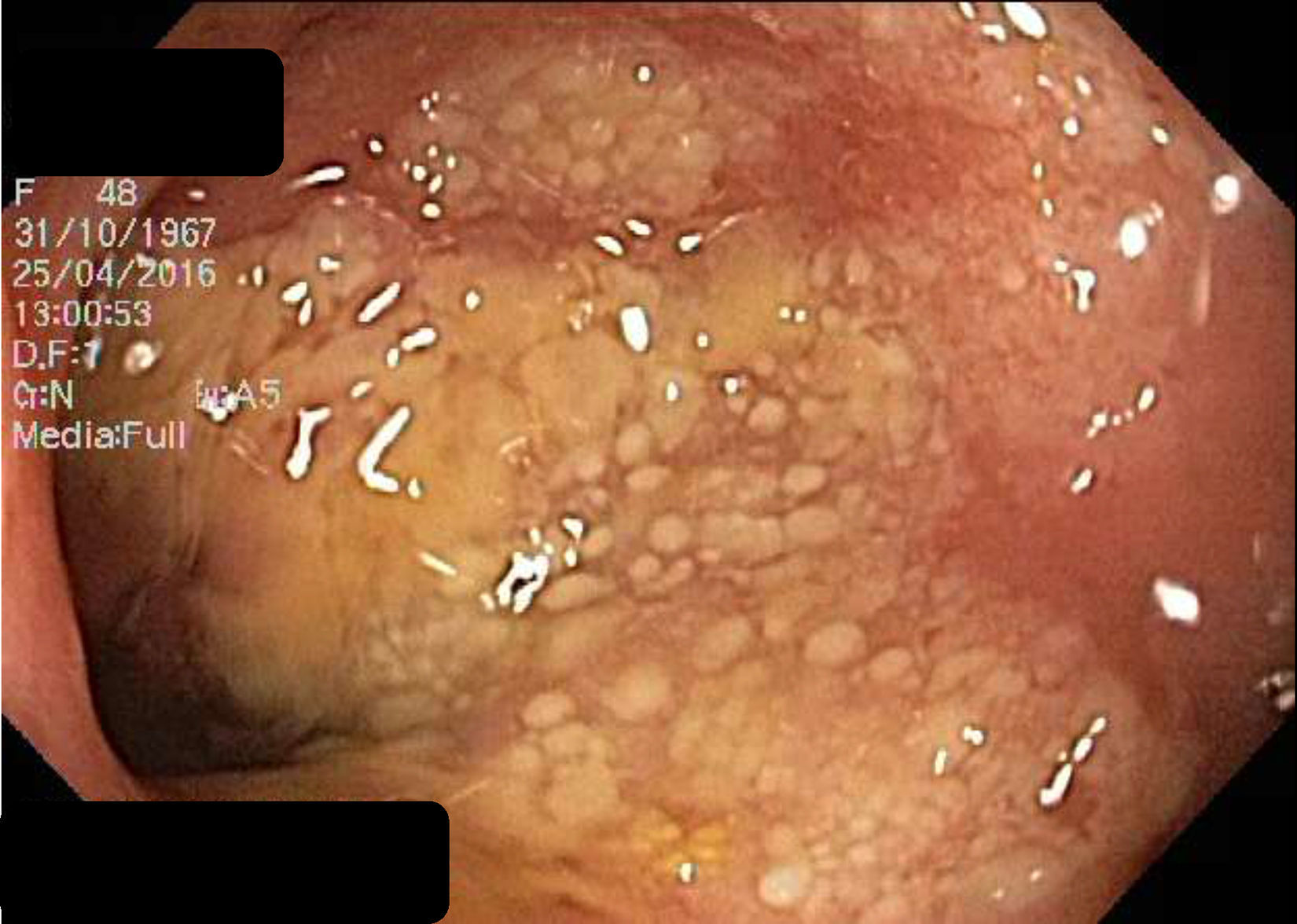
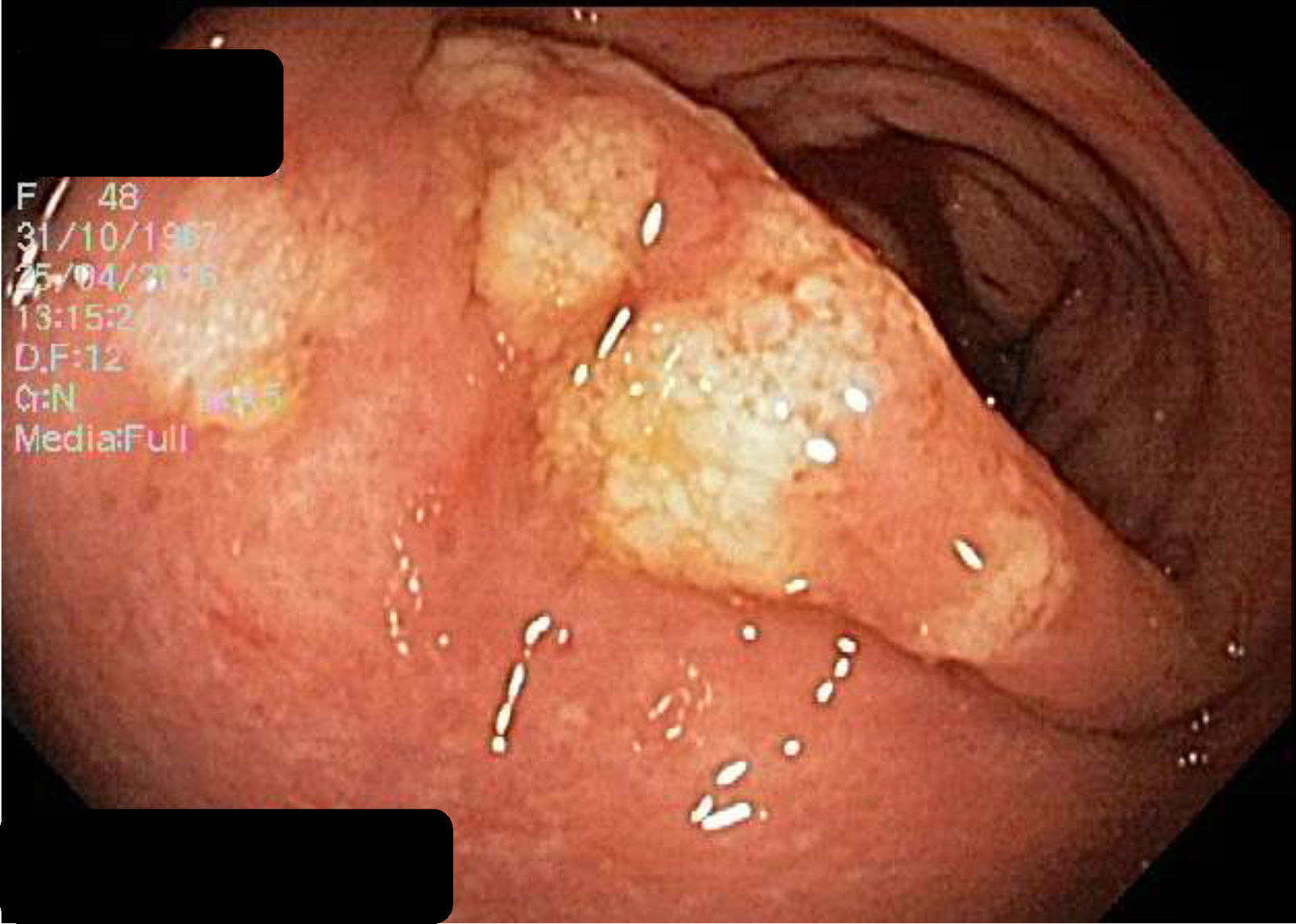
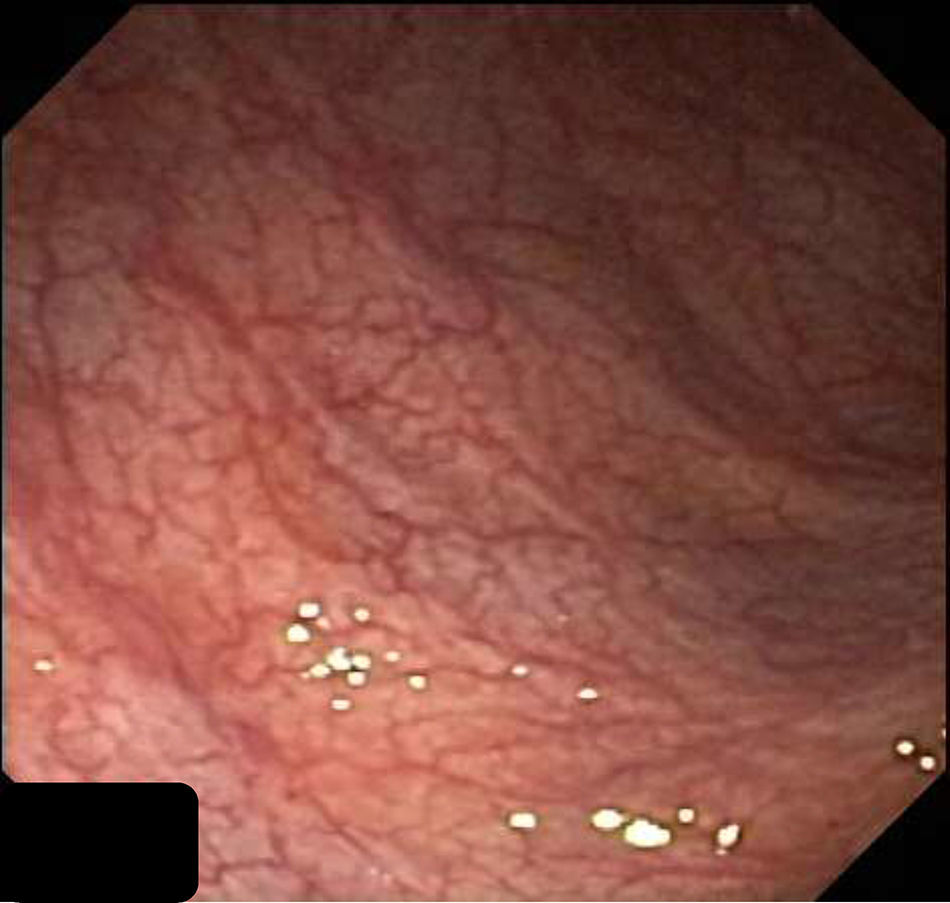
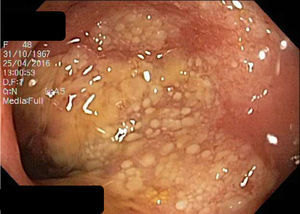
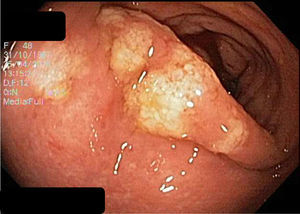
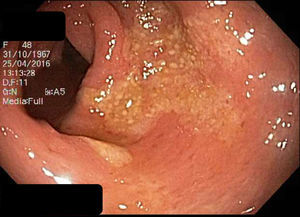
El hemograma, proteína C reactiva (PCR), química y análisis de heces no presentaron alteraciones. La gastroscopia presentó gastritis crónica atrófica y la colonoscopia inicial una mucosa colónica friable, de aspecto cicatricial, despulida, con formación de seudopólipos y pérdida del patrón haustral normal, sugestiva de enfermedad inflamatoria intestinal (EII).
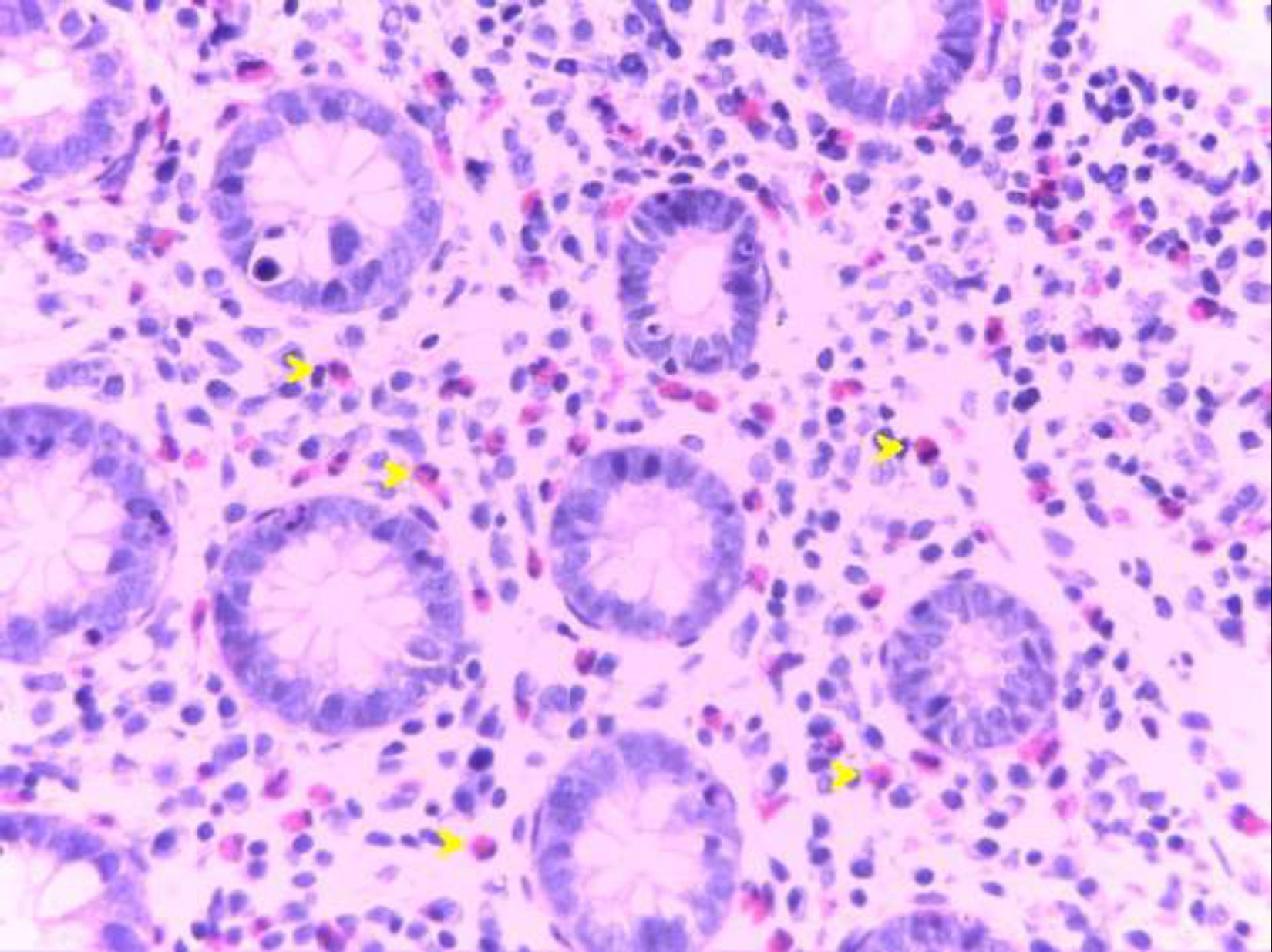
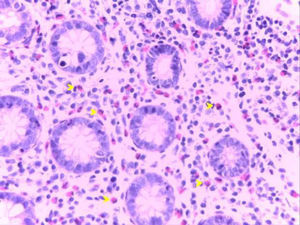
Las biopsias evidenciaron una mucosa con arquitectura conservada, sin datos de cronicidad, pero con importante incremento de eosinófilos en la lámina propia, formando importantes agregados en algunas áreas, compatible con colitis eosinofílica (CE).
Se inició tratamiento con prednisona y sulfasalacina, presentando resolución de su sintomatología. A los 2 meses, la paciente suspende la prednisona voluntariamente debido a la aparición de un exantema, con lo cual reinicia el cuadro diarreico.
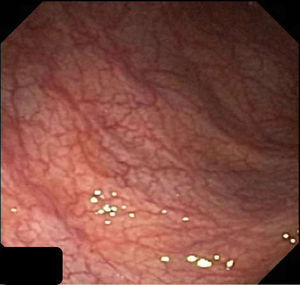
Se repite el estudio endoscópico el cual evidenció a nivel de rectosigmoides, zonas de mucosa erosionada, placas de fibrina amarillentas y aspecto seudomembranoso, con resto del colon normal. El estudio histológico de la mucosa rectal fue compatible con CE.
DiscusiónLa CE es extremadamente rara1. La ausencia de criterios histológicos definitivos, hacen que el diagnóstico e incidencia de la enfermedad sean difíciles de establecer2. Presenta una distribución bimodal que afecta a neonatos y adultos jóvenes, sin preferencia de género3.
La etiología es poco clara, pero se ha determinado que hay un componente genético y alérgico importante: el 16% de los pacientes presentan familiares con desórdenes similares, el 80% tienen evidencia de atopia y el 62% sensibilidad alimentaria1.
La evidencia de acumulación de células mastocíticas y desgranulación en el tejido colónico de los infantes sugieren un rol predominante de la IgE, mientras que la rara anafilaxis por alimentos en adultos, sugieren un mecanismo asociado a linfocitos CD4+ Th21,4.
La presentación clínica es muy variable y depende de la capa intestinal que esté predominantemente infiltrada por eosinófilos5. La afección mucosa origina principalmente dolor abdominal, náuseas, vómitos, saciedad temprana, diarrea, malnutrición, etc.5,6. La infiltración transmural, trastornos de la motilidad y obstrucción intestinal y la ascitis eosinofílica sugiere afección serosa6.
Los principales diagnósticos diferenciales incluyen la infiltración eosinofílica del colon por colitis parasitaria, gastroenteritis eosinofílica (GE), EII, colitis medicamentosa (antiinflamatorios no esteroideos [AINE], rifampicina, clozapina, carbamazepina, tacrolimus) y otros3,6.
El diagnóstico requiere la combinación de síntomas gastrointestinales inespecíficos, infiltración eosinofílica colónica en uno o más segmentos, y exclusión de otras causas de eosinofilia colónica6.
Endoscópicamente, la mitad presentan aspecto normal6. Cuando no es así, los cambios son inespecíficos7,8, siendo más prominentes en colon ascendente y recto3.
Las biopsias suelen evidenciar grupos de eosinófilos infiltrando la lámina propia, frecuentemente con extensión a la submucosa a través de la muscular propia, y con un gradiente eosinofílico de proximal a distal, con la mayor densidad (¿35/campo de alto poder) usualmente en el ciego9. No se ha establecido un número definido de eosinófilos por campo de alto poder para establecer el diagnóstico, sin embargo, la mayoría de los autores han aceptado un umbral de 20/campo de alto poder3 (figs. 1-5).
Estudios no randomizados han demostrado que los corticoesteroides son efectivos en el 80-100% de los casos en niños y adultos6. El régimen es de 40-60mg/kg/d de prednisolona durante 2 meses, seguido por un desescalonamiento1.
La budesonida e inmunomoduladores como azatioprina y 6-mercaptopurina son razonables en casos severos, refractarios o dependientes de esteroides. Asimismo, los antagonistas de leucotrienos y el cromoglicato de sodio han mostrado relativa efectividad en la GE, sin embargo, su rol en la CE aún no ha sido evaluado3. Otras opciones menos evidenciadas son el ketotifeno, omalizumab, mepolizumab, infliximab e IBP, entre otros9,10.
En los adultos tiende a ser un trastorno crónico con períodos de actividad y remisión2. El seguimiento a largo plazo evidencia que el 30% tienen remisiones espontáneas, el 60% respuesta a esteroides y/o restricción dietética y el 10% enfermedad refractaria6.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciamientoEl presente artículo no ameritó ninguna fuente de financiamiento.
Conflicto de interesesEl presente artículo no representa ningún conflicto de intereses por parte de los autores.
A los técnicos de endoscopía del Hospital Calderón Guardia por su excelente labor.