El objetivo principal fue evaluar el uso de recursos y costes de los pacientes con diabetes mellitus tipo 2 que inician tratamiento con insulina o análogos del receptor de GLP-1 (AR GLP-1) inyectables en un ámbito poblacional español. Por otro lado, se determinó la adherencia y persistencia al tratamiento en ambos grupos de tratamiento.
Pacientes y métodosDiseño observacional, no-intervencionista, de carácter retrospectivo. Se incluyeron pacientes ≥20 años que iniciaron tratamiento con insulina o AR GLP-1 durante 2010-2012. Se determinó el consumo de recursos sanitarios relacionados con la actividad asistencial (visitas médicas, días de hospitalización, visitas a urgencias, solicitudes diagnósticas o terapéuticas, medicación) para evaluar el coste sanitario en estos 2 grupos de pacientes. Se recogió información clínica como índice de masa corporal (kg/m2) control metabólico (HbA1c), adherencia, persistencia y complicaciones (hipoglucemias y eventos cardiovasculares). El seguimiento se realizó durante 12 meses. Solo se tuvo en cuenta los costes sanitarios directos.
ResultadosSe reclutaron 1.301 pacientes, con una edad media de 67,6 años, el 51,6% varones. El 71,9% en tratamiento con insulina y el 28,1% con AR GLP-1. Al año de seguimiento los pacientes tratados con AR GLP-1 tuvieron menos consultas a atención primaria (8 vs 11; p<0,001), a especializada (1,0 vs 1,8; p<0,001), hospitalizaciones (0,3 vs 0,7; p=0,030) y visitas a urgencias (0,8 vs 1,6; p<0,001). Los pacientes tratados con GLP-1 mostraron una mayor adherencia (88,1% vs 82,7%; p<0,001), persistencia (62,0% vs 55,9%; p=0,046) y menor proporción de hipoglucemias (13,4% vs 18,7%; p=0,022) con similar control metabólico (HbA1c: 7,2% vs 7,4%; p=0,049), índice de masa corporal (29,1 vs 30,9kg/m2) y tasa de eventos cardiovasculares (9,1% vs 11,5%; p=0,330), respectivamente. El promedio/unitario de los costes sanitarios directos corregidos fue de 1.787€ vs 2.005€; p=0,046.
ConclusionesLos pacientes en tratamiento con AR GLP-1 ocasionaron menores costes sanitarios directos para el Sistema Nacional de Salud que los pacientes en tratamiento con insulinas. Los resultados obtenidos podrían explicarse por una mayor adherencia al tratamiento y menores tasas de hipoglucemias en los pacientes tratados con AR GLP-1. Se necesitan más estudios para poder confirmar estas posibles razones.
The main objective was to assess resource use and costs of starting treatment with insulin or injectable GLP-1 receptor analogues (GLP-1 RAs) in a Spanish population of patients with type 2 diabetes mellitus. Treatment adherence and persistence were also determined for both treatment groups.
Patients and methodsA retrospective, non-interventional, observational study was conducted. Patients aged ≥20 years who started treatment with insulin or GLP-1 RAs in the 2010-2012 period were recruited. Use of healthcare resources was estimated to evaluate healthcare costs in these two groups of patients (medical visits, hospital stay, emergency visits, diagnostic or treatment requests, medication). Clinical information including body mass index (BMI, kg/m2), metabolic control (HbA1c), adherence, persistence, and complications (hypoglycemia, and cardiovascular events (CVE) was collected. The follow-up period was 12 months. Only direct healthcare costs were considered.
ResultsA total of 1301 patients with a mean age of 67.6 years (51.6% males) were recruited. Of these, 71.9% and 28.1% were on treatment with insulin and GLP-1 RA respectively. After one year of follow-up, patients treated with GLP-1 RAs were found less visits to primary care (8 vs. 11; P<.001) and specialized care (1.0 vs. 1.8; P<.001), hospital stays (0.3 vs. 0.7; P=.030) and less visits to the emergency room (0.8 vs. 1.6; P<.001). Patients treated with GLP-1 showed greater adherence (88.1% vs. 82.7%; P<.001) and persistence (62.0% vs. 55.9%; P=.046), and had less hypoglycemia episodes (13.4% vs. 18.7%; P=.022), with similar metabolic control (HbA1c: 7.2% vs. 7.4%; P=.049), BMI (29.1 vs. 30.9kg/m2), and CVE rate (9.1% vs. 11.5%; P=.330) respectively. The mean corrected direct healthcare cost per patient was €1787 vs. €2005 (P=.046.)
ConclusionsPatients treated with GLP-1 RAs caused lower direct healthcare costs for the National Health System than patients treated with insulin. The results may be explained by greater treatment adherence and lower hypoglycemia rates in patients treated with GLP-1 RAs. Additional studies are needed to confirm these possibilities.
La diabetes mellitus tipo 2 (DM2) es uno de los problemas de salud con mayor repercusión sociosanitaria en España, cuya incidencia se espera que crezca en las próximas décadas, por lo que debería considerarse como un problema de salud pública1. La prevalencia poblacional estimada se sitúa alrededor del 13,8% en función de los distintos estudios y métodos utilizados para el diagnóstico, pudiendo llegar al 20% en los mayores de 75 años2,3.
En cuanto al tratamiento, si tras un periodo de entre 3 a 6 meses con tratamiento no farmacológico no se consiguen los objetivos metabólicos, se debe iniciar un tratamiento farmacológico1,4,5. En la actualidad están disponibles una serie de fármacos para el tratamiento de la DM2. La gran mayoría de guías aconsejan como primer escalón terapéutico la metformina asociada a cambios en los estilos de vida (dieta, ejercicio). Conforme no se consigue un adecuado control glucémico existen varias alternativas como segundo escalón terapéutico: sulfonilureas, glinidas, tiazolidindionas, inhibidores de las disacaridasas, inhibidores de la dipeptidilpeptidasa 4, inhibidores del cotransportador sodio-glucosa tipo 2, agonistas del receptor del GLP-1 y finalmente la insulinización. Sobre los fármacos agonistas del receptor GLP-1 las guías recomiendan su uso en pacientes con índice de masa corporal (IMC)>30 debido al beneficio sobre la pérdida de peso que tiene esta clase5.
Algunas estimaciones sitúan el coste sanitario anual de la diabetes en España en 2013 en 5.809 millones de euros, lo que representa un 8,2% del gasto sanitario público español6. Los estudios que han evaluado los costes sanitarios asociados a la DM2 desde una perspectiva del sistema sanitario español oscilan entre un coste medio anual por paciente de 1.108 y 6.268€6–12.
A pesar de las numerosas publicaciones científicas disponibles sobre la enfermedad, se dispone de pocos datos sobre la utilización de recursos y costes de los pacientes con DM2 que inician tratamiento farmacológico con fármacos inyectables (insulina o AR GLP-1) en la práctica clínica habitual. El objetivo del estudio fue evaluar el uso de recursos y costes sanitarios, así como la adherencia y persistencia al tratamiento de los pacientes con DM2 que inician tratamiento con insulina frente a análogos del receptor de GLP-1 en un ámbito poblacional español.
Pacientes y métodosDiseño y población de estudioSe realizó un estudio observacional, multicéntrico longitudinal, de carácter retrospectivo, a partir de la revisión de historias clínicas informatizadas de pacientes seguidos en régimen ambulatorio y hospitalario. La población de estudio estuvo formada por personas pertenecientes a 6 centros de atención primaria gestionados por Badalona Serveis Assistencials S.A. y el Hospital Municipal de Badalona (hospital de 140 camas aproximadamente). El protocolo del estudio fue aprobado por el Comité de Ética e Investigación del Hospital Germans Trias i Pujol.
Criterios de inclusión y exclusiónSe incluyeron en el estudio todos los pacientes que demandaron atención y que reunieron las siguientes características: a) edad≥20 años; b) iniciar el tratamiento farmacológico con insulina o AR GLP-1 durante los años 2010-2012; c) estar diagnosticados de DM2 un mínimo de 12 meses antes del inicio del estudio; d) seguir de forma regular el protocolo/guía de riesgo cardiovascular establecido en los centros; e) estar en el programa de prescripciones crónicas para la obtención de las recetas médicas (con registro constatado de la dosis diaria, el intervalo de tiempo y la duración de cada tratamiento administrado); f) que se pudiera garantizar el seguimiento regular de los pacientes. Fueron excluidos los sujetos trasladados a otros centros, los fallecidos y los que fueron pérdidas durante el periodo de seguimiento. También fueron excluidos los pacientes en tratamiento con insulina y AR GLP-1 en combinación (simultáneamente).
Grupos de estudio y predeterminación del tamaño muestralEl uso de recursos y costes se comparó entre los 2 grupos de pacientes: a) en tratamiento con insulina; y b) en tratamiento con AR GLP-1 (en el momento del estudio solo estaban comercializados exenatida diaria y liraglutida). El seguimiento de los pacientes fue de 12 meses. El cálculo del tamaño muestral fue realizado en función de una prevalencia esperada de DM2 del 8%, asumiendo un error aleatorio del 5% y una precisión inferior al 2%, con lo que se estimó reclutar a un mínimo de 350 pacientes por grupo de estudio. La potencia estadística para el modelo fue del 80%. No obstante, se incluyeron todos los registros de los pacientes disponibles en las bases de datos.
Diagnóstico de diabetes tipo 2 y de las complicaciones microvascularesEl diagnóstico de DM2 se obtuvo a partir de la Clasificación internacional de la AP (CIAP-2), en el componente 7 de las enfermedades y problemas de salud13 (T90), y de la codificación de las altas hospitalarias y urgencias, según la Clasificación internacional de enfermedades, 9.ª revisión, modificación clínica; CIE-9-MC. También se obtuvo la información de complicaciones microvasculares y de alteración del filtrado glomerular, a partir de estas clasificaciones diagnósticas o registros internos.
Variables clínicas y demográficasLas principales variables demográficas establecidas fueron: edad, sexo y tiempo de evolución de la DM2, así como las principales comorbilidades. Como variable resumen de la comorbilidad general, para cada paciente atendido se utilizó: a) el índice de comorbilidad de Charlson14 como una aproximación a la gravedad del paciente que evalúa la esperanza de vida a 10 años; y b) el índice de casuística individual, obtenido a partir de los Adjusted Clinical Groups (ACG), un sistema de clasificación de pacientes por iso-consumo de recursos15. El aplicativo de los Adjusted Clinical Groups proporciona las bandas de utilización de recursos (BUR), con lo que cada paciente en función de su morbilidad general quedó agrupado en una de las 5 categorías mutuamente excluyentes (1: usuarios sanos o de morbilidad muy baja; 2: morbilidad baja; 3: morbilidad moderada; 4: morbilidad elevada; y 5: morbilidad muy elevada).
Como variables clínicas se recogieron la hemoglobina glucosilada (HbA1c), el IMC y las complicaciones derivadas de la enfermedad. Durante el periodo de seguimiento (12 meses) se contabilizaron los casos nuevos de hipoglucemias, enfermedad cardiovascular (ECV) o fallo renal establecido. El registro se obtuvo a partir de los informes de alta procedentes de la atención especializada, y/o a partir de la CIAP-213.
Uso de recursos y modelo de costesSe consideraron como costes sanitarios directos los relacionados con la actividad asistencial (visitas médicas, días de hospitalización, visitas a urgencias, solicitudes diagnósticas o terapéuticas, medicación), efectuada por los profesionales. El coste fue expresado en coste medio por paciente (coste/unitario). Las diferentes tarifas se obtuvieron a partir de la contabilidad analítica, excepto la medicación y los días de baja laboral. Las prescripciones se cuantificaron según el precio de venta al público por envase en el momento de la prescripción. Se incluyó el coste de las tiras reactivas para determinar los valores de glucosa capilar. En este estudio no se contempló el cómputo de los costes directos no sanitarios.
Medicación administrada, adherencia y persistencia al tratamientoLa asignación de un paciente a una estrategia terapéutica concreta estuvo determinada por la práctica clínica habitual (criterio médico). La información de los antidiabéticos administrados a los pacientes en estudio se obtuvo, según las recomendaciones realizadas por el facultativo, de la dispensación farmacéutica (recetas retiradas de la oficina de farmacia). Se obtuvieron los medicamentos prescritos y los intervalos de tiempo de su administración durante el periodo de seguimiento. La adherencia se definió según los criterios de la International Society of Pharmacoeconomics and Outcomes Research y se calculó en función de la tasa/ratio de posesión del medicamento (RPM)16. Esta tasa se evaluó desde la primera a la última prescripción, y representa el número de días de medicación suministrada entre el número de días en tratamiento (a partir de la fecha índice). La persistencia se definió como el tiempo, medido en meses, sin abandono del tratamiento inicial o sin cambio a otra medicación al menos 60 días después de la prescripción inicial. La tasa de persistencia al tratamiento se obtuvo a los 12 meses del seguimiento. Se cuantificó, asimismo, la persistencia a los 30 días después de la prescripción inicial.
Análisis estadísticoPara describir las características de la población en estudio se efectuó un análisis estadístico descriptivo univariante con valores de media, desviación típica/estándar e intervalos de confianza (IC) del 95%. La normalidad de la distribución se comprobó con la prueba de Kolmogorov-Smirnov; y la mediana de la persistencia al tratamiento con un análisis de supervivencia de Kaplan-Meier. En el análisis bivariante se utilizaron las pruebas de ANOVA, Chi cuadrado, correlación lineal de Pearson y comparación de medias para grupos apareados para evaluar la relación entre las variables. Se efectuó un análisis de riesgos proporcionales de Cox para obtener las medianas de persistencia al tratamiento (corregido por covariables: sexo, edad, BUR, índice de Charlson y el tiempo desde el diagnóstico). Las comparaciones de los costes entre los grupos de tratamiento se realizaron según las recomendaciones de Thompson y Barber17 mediante el análisis de la covarianza (procedimiento: estimación de medias marginales; ajuste de Bonferroni). En el modelo, además de las covariables citadas con anterioridad se incluyeron la persistencia y la RPM. Además, se elaboró un modelo de regresión lineal múltiple para determinar las variables asociadas al coste sanitario (con las mismas covariables descritas anteriormente). Se utilizó el programa SPSSWIN versión 17, estableciéndose una significación estadística para valores de p<0,05.
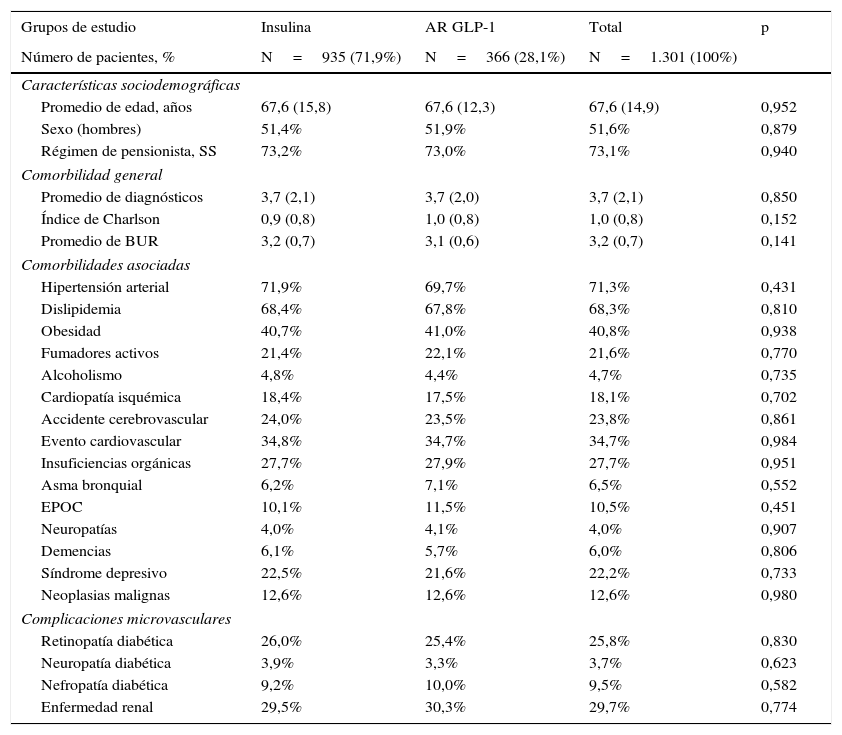
ResultadosDe una población inicial de 93.505 habitantes≥20 años fueron atendidos 84.155 pacientes durante los años 2010-2012. De estos 6.817 sujetos estaban diagnosticados de DM2 (prevalencia: 8,1%; IC 95%: 7,6-8,5%). Finalmente se analizaron 1.301 pacientes que cumplían con los criterios de inclusión/exclusión y pudieron seguirse durante el período de estudio. En la tabla 1 se muestran las características basales de la serie estudiada en función del inicio del tratamiento con insulina o AR GLP-1. La edad media fue de 67,6 años, un 51,6% fueron hombres, el grado de comorbilidad de los pacientes fue moderado (BUR=3,2 puntos). En general, la hipertensión arterial (71,3%), la dislipidemia (68,2%) y la obesidad (40,8%) fueron las comorbilidades más frecuentes. De los 1.301 sujetos que iniciaron los tratamientos de estudio 935 (71,9%) fueron tratados con insulina, y 366 (28,1%) con AR GLP-1. De los pacientes que iniciaron tratamiento con insulina el 29,9% fue con NPH, el 61,1% con análogos de acción prolongada (glargina o detemir) y el 9,0% con otros tipos, mientras que con AR GLP-1 el 54,4% fue con exenatida diaria y el 45,6% con liraglutida.
Características basales de la población estudiada
| Grupos de estudio | Insulina | AR GLP-1 | Total | p |
|---|---|---|---|---|
| Número de pacientes, % | N=935 (71,9%) | N=366 (28,1%) | N=1.301 (100%) | |
| Características sociodemográficas | ||||
| Promedio de edad, años | 67,6 (15,8) | 67,6 (12,3) | 67,6 (14,9) | 0,952 |
| Sexo (hombres) | 51,4% | 51,9% | 51,6% | 0,879 |
| Régimen de pensionista, SS | 73,2% | 73,0% | 73,1% | 0,940 |
| Comorbilidad general | ||||
| Promedio de diagnósticos | 3,7 (2,1) | 3,7 (2,0) | 3,7 (2,1) | 0,850 |
| Índice de Charlson | 0,9 (0,8) | 1,0 (0,8) | 1,0 (0,8) | 0,152 |
| Promedio de BUR | 3,2 (0,7) | 3,1 (0,6) | 3,2 (0,7) | 0,141 |
| Comorbilidades asociadas | ||||
| Hipertensión arterial | 71,9% | 69,7% | 71,3% | 0,431 |
| Dislipidemia | 68,4% | 67,8% | 68,3% | 0,810 |
| Obesidad | 40,7% | 41,0% | 40,8% | 0,938 |
| Fumadores activos | 21,4% | 22,1% | 21,6% | 0,770 |
| Alcoholismo | 4,8% | 4,4% | 4,7% | 0,735 |
| Cardiopatía isquémica | 18,4% | 17,5% | 18,1% | 0,702 |
| Accidente cerebrovascular | 24,0% | 23,5% | 23,8% | 0,861 |
| Evento cardiovascular | 34,8% | 34,7% | 34,7% | 0,984 |
| Insuficiencias orgánicas | 27,7% | 27,9% | 27,7% | 0,951 |
| Asma bronquial | 6,2% | 7,1% | 6,5% | 0,552 |
| EPOC | 10,1% | 11,5% | 10,5% | 0,451 |
| Neuropatías | 4,0% | 4,1% | 4,0% | 0,907 |
| Demencias | 6,1% | 5,7% | 6,0% | 0,806 |
| Síndrome depresivo | 22,5% | 21,6% | 22,2% | 0,733 |
| Neoplasias malignas | 12,6% | 12,6% | 12,6% | 0,980 |
| Complicaciones microvasculares | ||||
| Retinopatía diabética | 26,0% | 25,4% | 25,8% | 0,830 |
| Neuropatía diabética | 3,9% | 3,3% | 3,7% | 0,623 |
| Nefropatía diabética | 9,2% | 10,0% | 9,5% | 0,582 |
| Enfermedad renal | 29,5% | 30,3% | 29,7% | 0,774 |
Valores expresados en porcentaje o media. Las comorbilidades, complicaciones y enfermedad renal fueron obtenidos de informes de alta de especialistas y de la CIAP-2.
AR GLP-1: agonistas del receptor del péptido similar al glucagón tipo 1; BUR: bandas de utilización de recursos; DE: desviación estándar; EPOC: enfermedad pulmonar obstructiva crónica; p: significación estadística; SS: seguridad social.
El tiempo medio desde el diagnóstico fue de 10,4 años en ambos grupos. El 93,8% de los pacientes estaba en tratamiento con antidiabéticos orales, de los cuales metformina fue el más utilizado; el 55,6% estaba en tratamiento con doble terapia. No hubo diferencias estadísticamente significativas entre las diferentes variables sociodemográficas de los 2 grupos de estudio analizados (tabla 1).
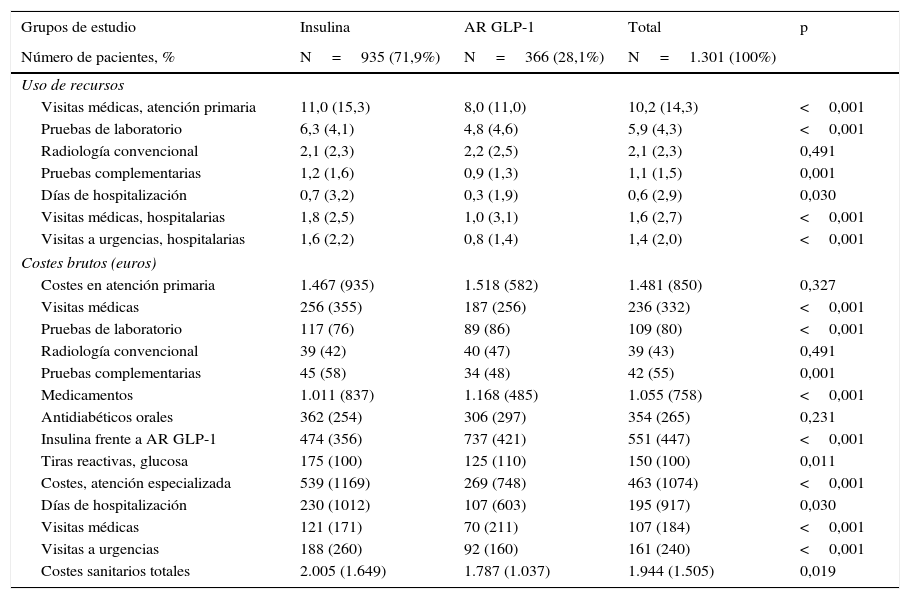
En la tabla 2 se detalla el uso de recursos y costes sanitarios directos relacionados con la diabetes. En el periodo de seguimiento los pacientes en tratamiento con AR GLP-1 en comparación con insulina consumieron, en promedio, menos visitas médicas en atención primaria (8,0 frente a 11,0; p<0,001), días de hospitalización (0,3 frente a 0,7; p=0,030), visitas en atención especializada (1,0 frente a 1,8; p<0,001) y urgencias hospitalarias (0,8 frente a 1,6; p<0,001). De los costes sanitarios directos obtenidos el 66,3% correspondieron a costes en atención primaria y el 20,7% en atención especializada. A pesar de que el coste en medicación fue mayor para los AR GLP-1 (1.168euros frente a 1.011euros; p<0,001), el promedio/unitario de los costes totales sanitarios de los sujetos en tratamiento con AR GLP-1 en comparación con los de insulina fueron inferiores (1.787euros frente a 2.005euros; p=0,021). En el modelo corregido (análisis de la covarianza) se mantuvieron estas diferencias y fueron de 1.785euros (IC 95%: 1.635euros-1.934euros) frente a 2.008euros; (IC 95%: 1.914eur-2.101euros); p=0,013 (diferencia: –223euros por paciente), respectivamente.
Uso de recursos y costes durante el seguimiento
| Grupos de estudio | Insulina | AR GLP-1 | Total | p |
|---|---|---|---|---|
| Número de pacientes, % | N=935 (71,9%) | N=366 (28,1%) | N=1.301 (100%) | |
| Uso de recursos | ||||
| Visitas médicas, atención primaria | 11,0 (15,3) | 8,0 (11,0) | 10,2 (14,3) | <0,001 |
| Pruebas de laboratorio | 6,3 (4,1) | 4,8 (4,6) | 5,9 (4,3) | <0,001 |
| Radiología convencional | 2,1 (2,3) | 2,2 (2,5) | 2,1 (2,3) | 0,491 |
| Pruebas complementarias | 1,2 (1,6) | 0,9 (1,3) | 1,1 (1,5) | 0,001 |
| Días de hospitalización | 0,7 (3,2) | 0,3 (1,9) | 0,6 (2,9) | 0,030 |
| Visitas médicas, hospitalarias | 1,8 (2,5) | 1,0 (3,1) | 1,6 (2,7) | <0,001 |
| Visitas a urgencias, hospitalarias | 1,6 (2,2) | 0,8 (1,4) | 1,4 (2,0) | <0,001 |
| Costes brutos (euros) | ||||
| Costes en atención primaria | 1.467 (935) | 1.518 (582) | 1.481 (850) | 0,327 |
| Visitas médicas | 256 (355) | 187 (256) | 236 (332) | <0,001 |
| Pruebas de laboratorio | 117 (76) | 89 (86) | 109 (80) | <0,001 |
| Radiología convencional | 39 (42) | 40 (47) | 39 (43) | 0,491 |
| Pruebas complementarias | 45 (58) | 34 (48) | 42 (55) | 0,001 |
| Medicamentos | 1.011 (837) | 1.168 (485) | 1.055 (758) | <0,001 |
| Antidiabéticos orales | 362 (254) | 306 (297) | 354 (265) | 0,231 |
| Insulina frente a AR GLP-1 | 474 (356) | 737 (421) | 551 (447) | <0,001 |
| Tiras reactivas, glucosa | 175 (100) | 125 (110) | 150 (100) | 0,011 |
| Costes, atención especializada | 539 (1169) | 269 (748) | 463 (1074) | <0,001 |
| Días de hospitalización | 230 (1012) | 107 (603) | 195 (917) | 0,030 |
| Visitas médicas | 121 (171) | 70 (211) | 107 (184) | <0,001 |
| Visitas a urgencias | 188 (260) | 92 (160) | 161 (240) | <0,001 |
| Costes sanitarios totales | 2.005 (1.649) | 1.787 (1.037) | 1.944 (1.505) | 0,019 |
Valores expresados en media.
AR GLP-1: agonistas del receptor del péptido similar al glucagón tipo 1; DE: desviación estándar; IC: intervalo de confianza; p: significación estadística.
En el modelo de regresión lineal múltiple para determinar las variables que más afectaban al coste sanitario, se obtuvo que este estaba relacionado principalmente con el número de hipoglucemias (β=0,328), la persistencia al tratamiento (β=0,275) y la comorbilidad (β=0,149). El coeficiente de determinación del modelo fue del 44,5%.
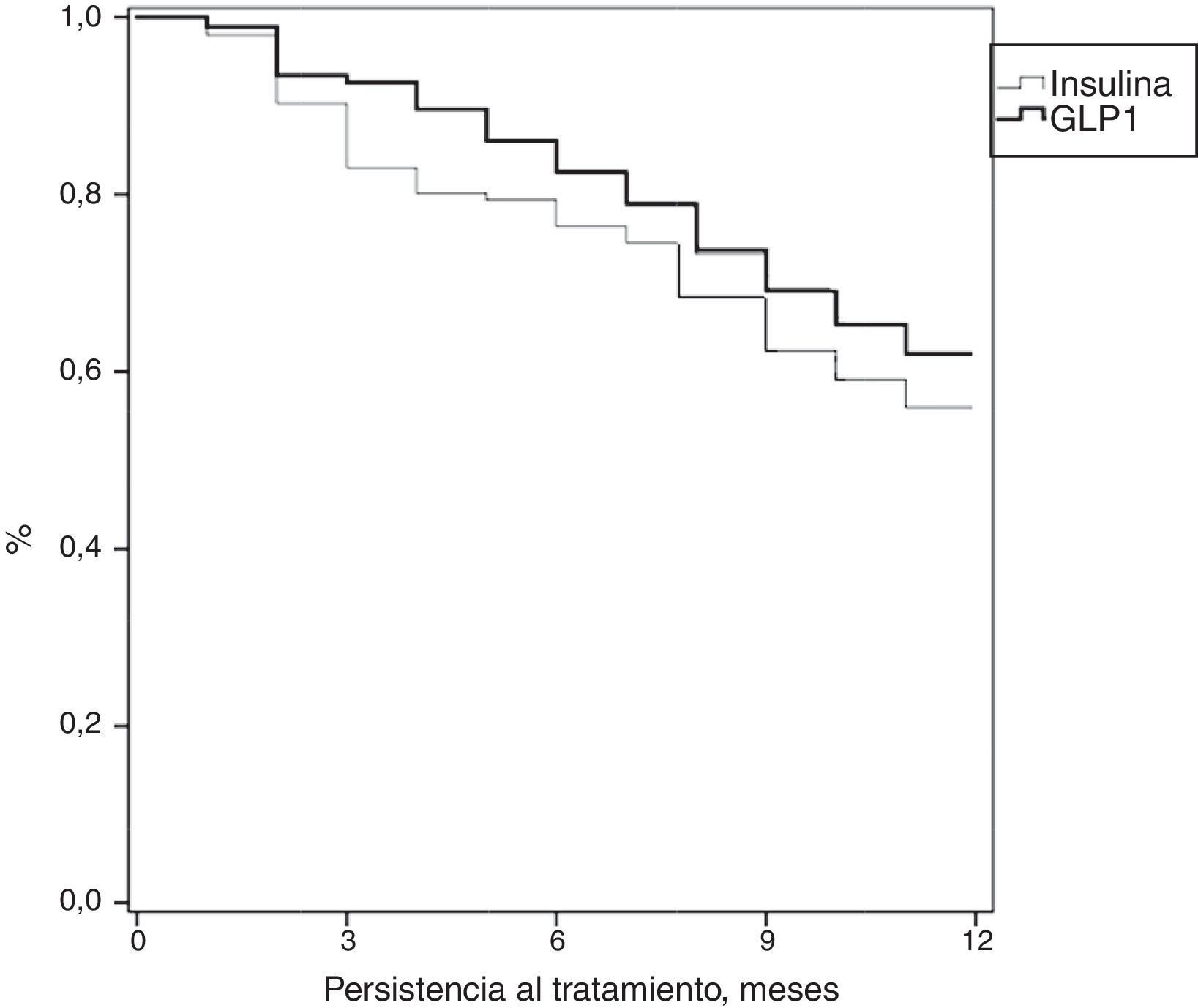
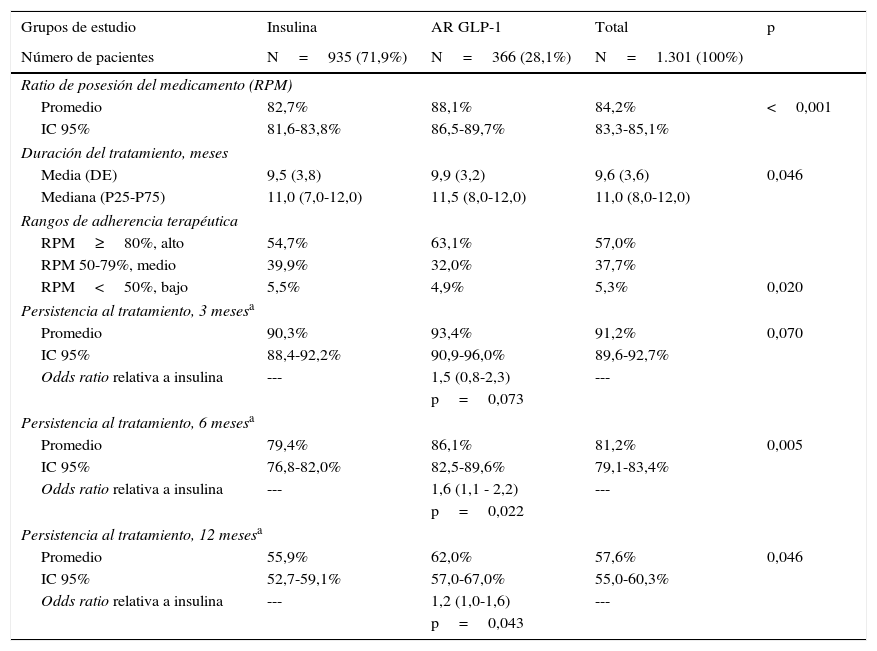
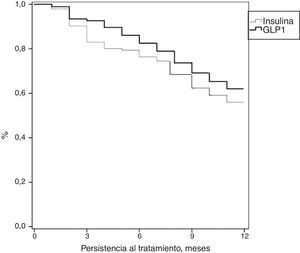
En la tabla 3 se describe la adherencia y persistencia al tratamiento. Los pacientes en tratamiento con AR GLP-1 mostraron una mayor adherencia terapéutica (88,1% frente al 82,7%; p<0,001), promedio de duración del tratamiento (9,9 frente a 9,5 meses; p=0,046) y persistencia (62,0% frente al 55,9%; p=0,046). Estas diferencias en la persistencia se mantuvieron a los 6 meses de iniciar el tratamiento (86,1% frente al 79,4%; p=0,005). Se verificó mediante el modelo de riesgos proporcionales de Cox (corregido por covariables) si estas diferencias eran debidas a las diferentes características de los pacientes, y se obtuvo el mismo resultado, manteniéndose las diferencias en la persistencia al tratamiento a los 6 y 12 meses de los AR GLP-1 frente a las insulinas. La comparación de la mediana de persistencia al tratamiento con insulina o AR GLP-1 se detalla en la figura 1 (curva de Kaplan-Meier). En el subanálisis de la persistencia efectuado a los 30 días después de la prescripción inicial se mantuvieron estas diferencias, tanto en el promedio de duración del tratamiento (8,6 frente a 8,3 meses; p=0,045) como en la persistencia (57,2% frente al 51,0%; p=0,043).
Descripción del adherencia y persistencia al tratamiento
| Grupos de estudio | Insulina | AR GLP-1 | Total | p |
|---|---|---|---|---|
| Número de pacientes | N=935 (71,9%) | N=366 (28,1%) | N=1.301 (100%) | |
| Ratio de posesión del medicamento (RPM) | ||||
| Promedio | 82,7% | 88,1% | 84,2% | <0,001 |
| IC 95% | 81,6-83,8% | 86,5-89,7% | 83,3-85,1% | |
| Duración del tratamiento, meses | ||||
| Media (DE) | 9,5 (3,8) | 9,9 (3,2) | 9,6 (3,6) | 0,046 |
| Mediana (P25-P75) | 11,0 (7,0-12,0) | 11,5 (8,0-12,0) | 11,0 (8,0-12,0) | |
| Rangos de adherencia terapéutica | ||||
| RPM≥80%, alto | 54,7% | 63,1% | 57,0% | |
| RPM 50-79%, medio | 39,9% | 32,0% | 37,7% | |
| RPM<50%, bajo | 5,5% | 4,9% | 5,3% | 0,020 |
| Persistencia al tratamiento, 3 mesesa | ||||
| Promedio | 90,3% | 93,4% | 91,2% | 0,070 |
| IC 95% | 88,4-92,2% | 90,9-96,0% | 89,6-92,7% | |
| Odds ratio relativa a insulina | --- | 1,5 (0,8-2,3) | --- | |
| p=0,073 | ||||
| Persistencia al tratamiento, 6 mesesa | ||||
| Promedio | 79,4% | 86,1% | 81,2% | 0,005 |
| IC 95% | 76,8-82,0% | 82,5-89,6% | 79,1-83,4% | |
| Odds ratio relativa a insulina | --- | 1,6 (1,1 - 2,2) | --- | |
| p=0,022 | ||||
| Persistencia al tratamiento, 12 mesesa | ||||
| Promedio | 55,9% | 62,0% | 57,6% | 0,046 |
| IC 95% | 52,7-59,1% | 57,0-67,0% | 55,0-60,3% | |
| Odds ratio relativa a insulina | --- | 1,2 (1,0-1,6) | --- | |
| p=0,043 | ||||
Valores expresados en porcentaje o media. La persistencia se definió como el tiempo, medido en meses, sin abandono del tratamiento inicial o sin cambio a otra medicación al menos 60 días después de la prescripción inicial.
AR GLP-1: agonistas del receptor del péptido similar al glucagón tipo 1; DE: desviación estándar; HbA1c: hemoglobina glucosilada; IC: intervalo de confianza; P: percentil; p: significación estadística; RPM: ratio de posesión del medicamento.
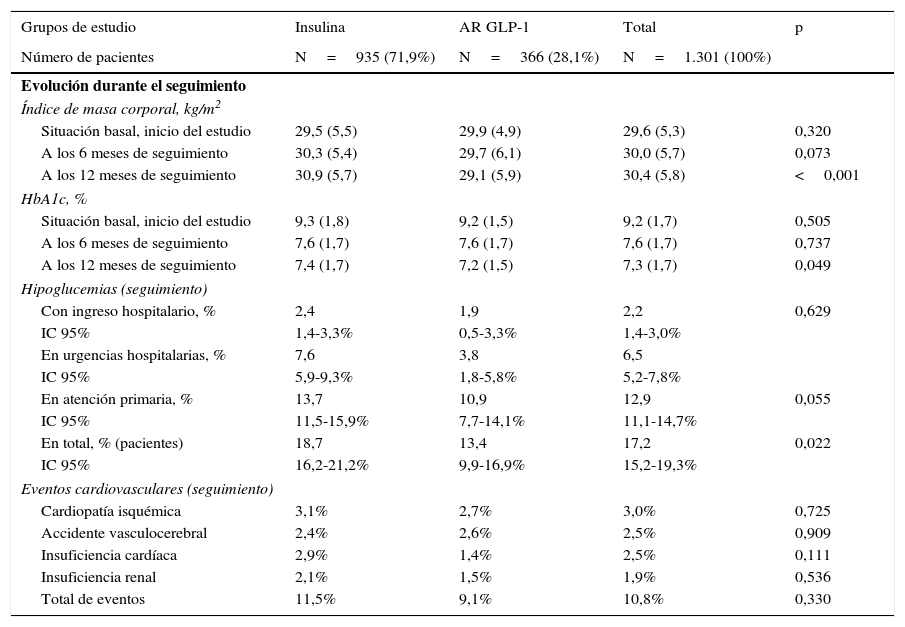
Al inicio del tratamiento, comparando los pacientes en tratamiento con AR GLP-1 frente a insulinas, el IMC (29,9 frente a 29,5kg/m2; p=0,320) y HbA1c (9,2% frente al 9,3%; p=0,505), no mostraron diferencias destacadas. A los 12 meses de seguimiento (inicio frente a final), en ambos grupos se observó un IMC similar al de la situación de partida (AR GLP-1: 29,9 frente a 29,1kg/m2; insulina: 29,5 frente a 30,9kg/m2; diferencia: –0,8; p<0,001) y una reducción de la HbA1c (AR GLP-1: 9,2 frente a 7,2%; insulina: 9,3 frente a 7,4%; diferencia: –2,0; p=0,048). El grupo en tratamiento con AR GLP-1 obtuvo mayores reducciones del IMC y menores tasas de hipoglucemias (13,4% frente al 18,7%; p=0,022), mientras que la proporción de eventos cardiovasculares fue similar (9,1% frente al 11,5%; p=0,330), respectivamente. Estos resultados quedan resumidos en la tabla 4.
Variables clínicas durante el seguimiento (12 meses)
| Grupos de estudio | Insulina | AR GLP-1 | Total | p |
|---|---|---|---|---|
| Número de pacientes | N=935 (71,9%) | N=366 (28,1%) | N=1.301 (100%) | |
| Evolución durante el seguimiento | ||||
| Índice de masa corporal, kg/m2 | ||||
| Situación basal, inicio del estudio | 29,5 (5,5) | 29,9 (4,9) | 29,6 (5,3) | 0,320 |
| A los 6 meses de seguimiento | 30,3 (5,4) | 29,7 (6,1) | 30,0 (5,7) | 0,073 |
| A los 12 meses de seguimiento | 30,9 (5,7) | 29,1 (5,9) | 30,4 (5,8) | <0,001 |
| HbA1c, % | ||||
| Situación basal, inicio del estudio | 9,3 (1,8) | 9,2 (1,5) | 9,2 (1,7) | 0,505 |
| A los 6 meses de seguimiento | 7,6 (1,7) | 7,6 (1,7) | 7,6 (1,7) | 0,737 |
| A los 12 meses de seguimiento | 7,4 (1,7) | 7,2 (1,5) | 7,3 (1,7) | 0,049 |
| Hipoglucemias (seguimiento) | ||||
| Con ingreso hospitalario, % | 2,4 | 1,9 | 2,2 | 0,629 |
| IC 95% | 1,4-3,3% | 0,5-3,3% | 1,4-3,0% | |
| En urgencias hospitalarias, % | 7,6 | 3,8 | 6,5 | |
| IC 95% | 5,9-9,3% | 1,8-5,8% | 5,2-7,8% | |
| En atención primaria, % | 13,7 | 10,9 | 12,9 | 0,055 |
| IC 95% | 11,5-15,9% | 7,7-14,1% | 11,1-14,7% | |
| En total, % (pacientes) | 18,7 | 13,4 | 17,2 | 0,022 |
| IC 95% | 16,2-21,2% | 9,9-16,9% | 15,2-19,3% | |
| Eventos cardiovasculares (seguimiento) | ||||
| Cardiopatía isquémica | 3,1% | 2,7% | 3,0% | 0,725 |
| Accidente vasculocerebral | 2,4% | 2,6% | 2,5% | 0,909 |
| Insuficiencia cardíaca | 2,9% | 1,4% | 2,5% | 0,111 |
| Insuficiencia renal | 2,1% | 1,5% | 1,9% | 0,536 |
| Total de eventos | 11,5% | 9,1% | 10,8% | 0,330 |
Valores expresados en porcentaje o media. Insuficiencia renal expresada como creatinina sérica: en hombres>133; mujeres>124mmol/l y proteinuria [>300mg/24h].
AR GLP-1: agonistas del receptor del péptido similar al glucagón tipo 1; DE: desviación estándar; IC: intervalo de confianza; p: significación estadística.
Según los resultados detallados anteriormente, se observa en este estudio que no existen grandes diferencias en la reducción del IMC ni de la HbA1c, ni en los eventos cardiovasculares a pesar de que son numéricamente inferiores para los pacientes tratados con AR GLP-1. Sin embargo, tanto en la persistencia como en el número de hipoglucemias se observan diferencias significativas, pudiendo ser los principales componentes que afectan al coste sanitario entre los 2 grupos de tratamiento en estudio.
DiscusiónLos resultados del estudio ponen de manifiesto que los pacientes en tratamiento con AR GLP-1, en comparación con insulina, mostraron una reducción del uso de los recursos en atención primaria y especializada y menos visitas a urgencias debido a hipoglucemias, produciendo un menor coste sanitario para el Sistema Nacional de Salud. Cabe destacar la existencia de pocos estudios observacionales que detallen la utilización de estos fármacos en condiciones reales, lo que dificulta la comparación de los resultados, pero en cambio debe interpretarse como una fortaleza del estudio, puesto que se trata de un estudio no intervencionista, que se basa en los resultados acontecidos en situación de práctica clínica y ofrece información relevante respecto a aspectos clínicos y económicos de este tipo de pacientes.
Los resultados de costes obtenidos en este estudio están en consonancia con un estudio publicado recientemente, que mediante una revisión de la literatura española de estudios de costes de la DM2 determinó que los costes totales de esta enfermedad oscilaban entre los 1.108 y 6.268€ y entre 687€ y 3.643€ para los costes sanitarios directos18. Además, en un estudio publicado en 2013, realizado por Crespo et al.6, se determinó que el coste sanitario directo de la diabetes era de 1.798€. Este coste está en línea con los resultados obtenidos en este estudio, que oscilan entre 1.785€ y 2.005€ para los pacientes tratados con AR GLP-1 e insulinas, respectivamente. Por otro lado, el estudio INSTIGATE19, realizado en España en 188 pacientes, mostró que el coste total directo medio de la atención de los pacientes diabéticos aumentó después de iniciar el tratamiento con insulina. Los resultados del presente trabajo confirman los resultados del estudio INSTIGATE, aunque las comparaciones entre ambos ofrecen una cierta dificultad debido a la diferente metodología empleada.
Teniendo en cuenta las características basales de la población incluida en este estudio, no existen diferencias entre los 2 grupos en cuanto al IMC y los niveles de HbA1c.
En la literatura publicada existen algunos estudios20,21 que encuentran que los pacientes tratados con agonistas del receptor GLP-1 tienen un mayor IMC y un mejor control de la diabetes que los pacientes tratados con insulinas. Las diferencias entre el presente estudio y el estudio INITIATOR20 se podrían explicar porque los pacientes que se incluyeron en ese estudio eran originarios de EE. UU., mientras que en este estudio se trata de pacientes españoles. Otra razón que podría explicar estas diferencias podría ser la edad de los pacientes. Los pacientes incluidos en el presente estudio son más mayores; este hecho explicaría las diferencias en el IMC y en el peor control glucémico al inicio, ya que posiblemente estos pacientes tengan una duración de la enfermedad mayor y el daño pancreático sea más pronunciado.
Los resultados obtenidos en el presente estudio revelan que al año de seguimiento los pacientes tratados con AR GLP-1 mostraron una mayor adherencia y persistencia al tratamiento, con una ligera mejora en el control glucémico, en el control del peso y menor proporción de hipoglucemias, en comparación con los tratados con insulina. Los estudios publicados revisados sugieren que la adherencia al tratamiento con insulina es baja22–24. En general, oscila entre el 45-77%, y está condicionada a muchos factores: efectos secundarios, riesgo de aumento de peso, riesgo de hipoglucemia, coste de la medicación, tratamientos complejos (en pautas, dosis o polimedicación), niveles altos de HbA1c, pacientes jóvenes o incluso asociada a determinadas enfermedades, por citar algunos ejemplos16,24. La falta de adherencia al tratamiento repercute en una menor efectividad clínica, con mayores ingresos hospitalarios y complicaciones (uso de los recursos y costes sanitarios). Algunos estudios han asociado un aumento de un 10% en la RPM con una reducción del coste sanitario del 8,6%25. Nuestros resultados están en consonancia con la literatura revisada1,4,5. Los datos de este estudio también revelan que los pacientes en tratamiento con AR GLP-1 frente a insulina presentan similares tasas de eventos cardiovasculares e insuficiencia renal. En este aspecto, diversos autores han demostrado que un buen control glucémico, representado por valores bajos de HbA1c, produce una mejoría significativa en la incidencia y evolución de las complicaciones vasculares, beneficio que persiste durante años aunque empeore el control glúcemico8. Corresponde a los profesionales sanitarios, conjuntamente con los pacientes, desarrollar un plan terapéutico personalizado para lograr una adherencia y unos resultados terapéuticos óptimos4.
En este trabajo se muestran las limitaciones propias de los estudios retrospectivos, como por ejemplo el infrarregistro de la enfermedad o la posible variabilidad de los profesionales y pacientes. Cabe destacar que este tipo de diseños no está exento de sesgos (factores no tenidos en cuenta, como el nivel socioeconómico, cultural o de escolarización, las dosis farmacológicas consumidas, la adecuación terapéutica, no tener diferenciados los diferentes subgrupos de antidiabéticos orales asociados a AR GLP-1 o insulina, o los posibles efectos secundarios, por citar algunos ejemplos) que se deberían de minimizar. La principal limitación al estudio es el sesgo de selección por parte del médico responsable a la hora de administrar unos u otros fármacos, por lo que la interpretación de los resultados debe realizarse con prudencia, sin embargo esta limitación siempre existirá en los estudios de práctica clínica real. Tampoco se tuvo en cuenta la duración del tratamiento con los diferentes tipos de antidiabéticos orales, debido a la dificultad que representa su cuantificación durante el seguimiento. Por otro lado, no se tuvo en cuenta un periodo de lavado antes de iniciar el tratamiento inyectable para poder relacionar directamente el consumo de recursos sanitarios y los costes al tratamiento, pero esta situación es frecuente en estudios retrospectivos. Otra limitación se refiere a la medida de la hipoglucemia, puesto que solo se identificaron los episodios en los que el paciente requirió asistencia sanitaria y esta quedó documentada, por lo que podría haber un registro de estos casos inferior al real.
Se deberían realizar más investigaciones en este sentido para confirmar los resultados de este estudio. Además, el éxito de la atención a los pacientes con enfermedades crónicas, como la DM2, debería basarse en intervenciones de equipos multidisciplinares que promovieran intervenciones efectivas en las que los pacientes estuvieran altamente comprometidos en su autocuidado. En conclusión, a pesar de las limitaciones del estudio, los pacientes en tratamiento con AR GLP-1 en comparación con insulina se asociaron a un menor consumo de recursos sanitarios repercutiendo en menores costes sanitarios para el Sistema Nacional de Salud. Además, se observó una mayor adherencia y persistencia al tratamiento con menores tasas de hipoglucemias en los pacientes tratados con AR GLP-1, circunstancia que podría relacionarse con los menores costes incurridos por estos pacientes.
FinanciaciónEste estudio (código HO-14-15005) ha sido financiado por GlaxoSmithKline (GSK).
AutoríaTodos los autores cumplen con los criterios de autoría especificados en los Requisitos de uniformidad para manuscritos enviados a revistas biomédicas: escribir y editar para publicaciones biomédicas, por lo que han contribuido de forma sustancial al desarrollo del trabajo: Ruth Navarro y Antoni Sicras han participado en la recopilación de datos, análisis e interpretación de los datos y elaboración del artículo final. Raúl Morano y Lucía Ruiz han participado en el análisis e interpretación de los datos y elaboración del artículo final.
Conflicto de interesesLucía Ruiz y Raúl Morano son empleados de GSK España. Antoni Sicras recibió honorarios por ser el investigador principal del estudio y clínico experto en la materia. Ruth Navarro declaró no tener conflicto de intereses.
Agradecemos la financiación del estudio a GlaxoSmithKline (GSK).