La forma clínica más común de la tuberculosis es la enfermedad pulmonar; la tuberculosis extrapulmonar (TBE) es más rara y de difícil diagnóstico. Las manifestaciones clínicas son inespecíficas y compatibles con otras enfermedades. La afección del peritoneo es el sexto lugar de presentación de la TBE. Eventualmente, del 25 al 75% de los pacientes con tuberculosis abdominal requerirán cirugía: esta debe ser un procedimiento conservador que se reserve para las resecciones intestinales en los casos complicados. La oclusión intestinal representa el 15-60% de las complicaciones, la perforación intestinal el 1-15%, abscesos y fístulas el 2-30% y finalmente la hemorragia el 2%. En el presente documento se presenta el caso de una paciente en la 4.a década de la vida con cuadro de dolor abdominal agudo quirúrgico. Se realiza laparotomía exploradora en la que se encuentra líquido libre y lesiones generalizadas similares a carcinomatosis, así como múltiples adherencias. El diagnóstico definitivo a través de estudio histopatológico es de tuberculosis peritoneal. Se inicia manejo específico y la paciente se encuentra actualmente viva y bien.
The most common clinical form of tuberculosis is pulmonary disease; extrapulmonary tuberculosis (ETB) is rarer and difficult to diagnose. The clinical manifestations are nonspecific and compatible with other diseases. ETB with peritoneal involvement ranks sixth. A total of 25–75% of patients with abdominal tuberculosis eventually require surgery; this should be a conservative procedure with resections reserved for complicated cases. Ileus represents 15–60% of complications, intestinal perforation 1–15%, abscesses and fistulas 2–30% and, finally, haemorrhage 2%. Herein we report a case of a female patient in her 30s who presented with surgical acute abdominal pain. At laparotomy we found free fluid, widespread lesions similar to carcinomatosis and multiple adhesions. The definitive diagnosis through histopathology biopsy was peritoneal tuberculosis. Medical management for tuberculosis was administered. At present the patient is alive and well.
La tuberculosis (TB) continúa siendo un problema de salud pública en el mundo entero1 y en particular en nuestra entidad. La forma clínica más común es la enfermedad pulmonar. Las formas extrapulmonares son de difícil diagnóstico, ya que las manifestaciones clínicas son inespecíficas y compatibles con otras enfermedades, como cáncer de ovario avanzado, enfermedad inflamatoria intestinal, micosis profundas, infección por yersinia o amebomas. La afección peritoneal ocupa el sexto lugar, después de la de los ganglios linfáticos, la genitourinaria, osteoarticular, miliar y meníngea.
Si bien en regiones como la provincia de Veracruz en México, con tasas de TB y sida superiores a las medias nacionales2, el clínico debería tener siempre en mente estas entidades, la realidad es que no se piensa en ellas dentro del diagnóstico diferencial.
Generalmente el pronóstico de las formas extrapulmonares es bueno para la vida y función en los pacientes que no cursan con enfermedades agregadas o con estados de inmunosupresión.
Presentamos aquí uno de tales casos.
Reporte del casoPaciente del sexo femenino de 44 años de edad que presenta cuadro doloroso abdominal agudo. Inicia su padecimiento 12 días previos a su ingreso, con dolor abdominal localizado en mesogastrio y fosa ilíaca derecha, con hipertermia no cuantificada, además de náuseas y vómito de contenido gastrobiliar en varias ocasiones durante los últimos 2 días. Recibió antibióticos y analgésicos por varios días sin mejoría clínica. Refiere pérdida ponderal de 5kg aproximadamente durante el último mes así como fractura de tibia y peroné izquierdos hace un año. Menarca a los 14 años, inicio de vida sexual a los 16 años, 2 embarazos, 2 partos, cesáreas y abortos negados, sin uso de métodos contraceptivos, sin sangrado uterino anormal.
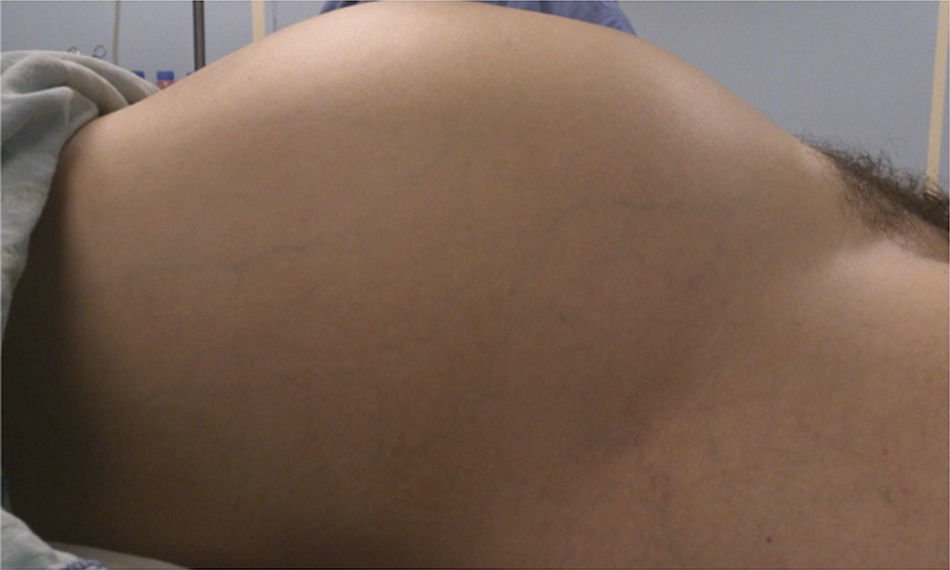
El dolor se exacerba la mañana previa a su ingreso, con persistencia de náuseas y vómito. La paciente se observa con fascies de dolor y palidez. Existe distensión abdominal severa (fig. 1) con resistencia muscular, la peristalsis se escucha disminuida y hay timpanismo. Se provoca dolor generalizado a la maniobra de descompresión brusca.
La hemoglobina es de 10g/dl; las plaquetas de 527.000; leucocitos 4.800/mm3; linfocitos 192/mm3; tiempo de protrombina 17 s (60.2%); tiempo parcial de tromboplastina 26,6 s; amilasa 35 U/l; lipasa 30 U/l; fracción beta de GCH negativa; antígeno carcinoembriónico 0,6; CA-125 de 234 UI/ml; orina con 15-20 leucocitos por campo, abundantes células epiteliales, abundantes bacterias y abundante filamento mucoide.
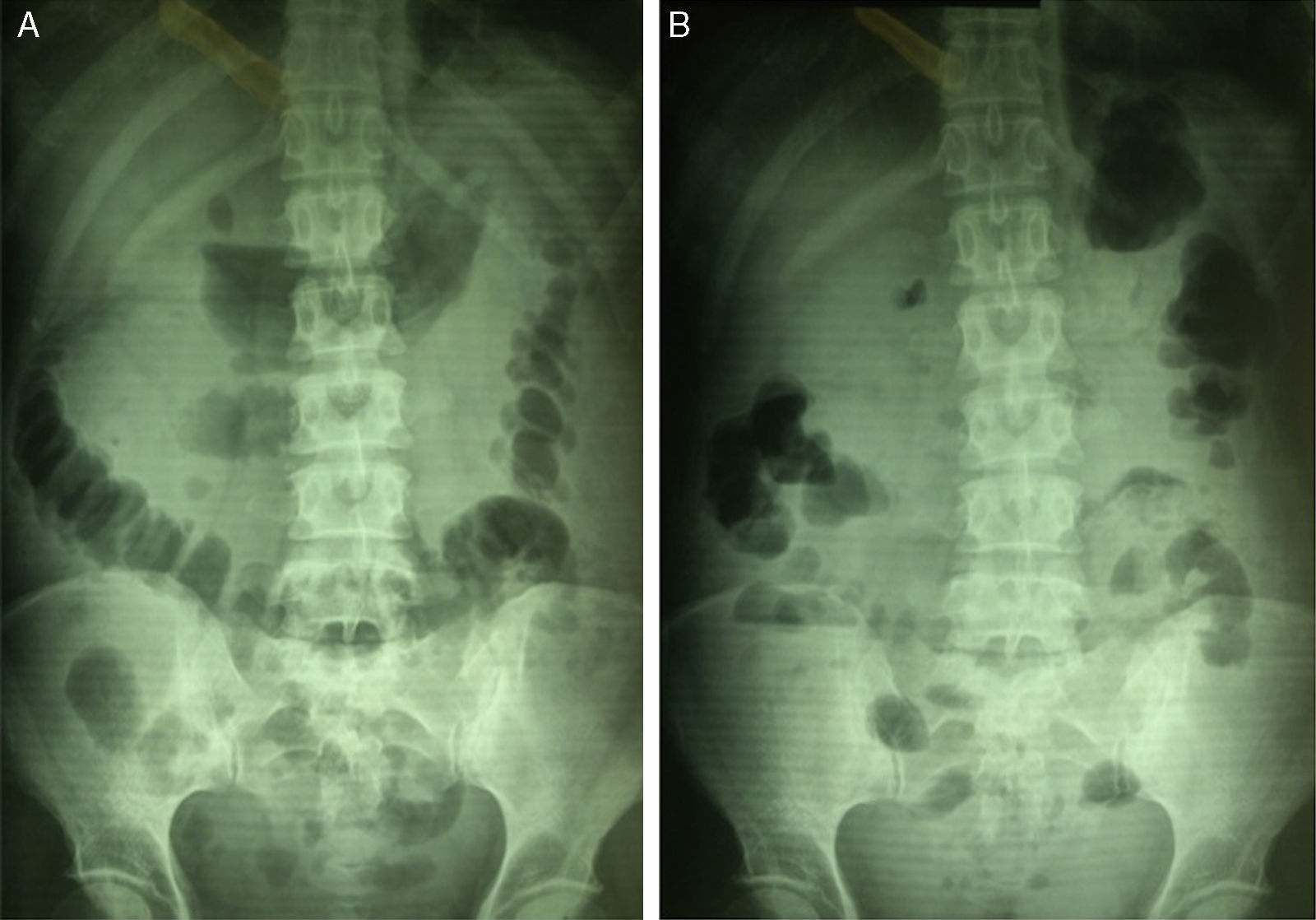
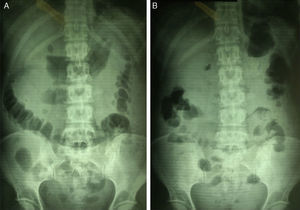
En los estudios de imagen, se aprecia abdomen con distensión de asas de intestino delgado (fig. 2A) y niveles aire/líquido (fig. 2B); el de tórax es negativo (fig. 3). El ultrasonido informa lo siguiente: hígado, vías biliares, vejiga, útero y ovarios normales, rastreo en cuadrante inferior derecho con niveles aire/líquido, que es sugerente de apendicitis perforada con absceso.
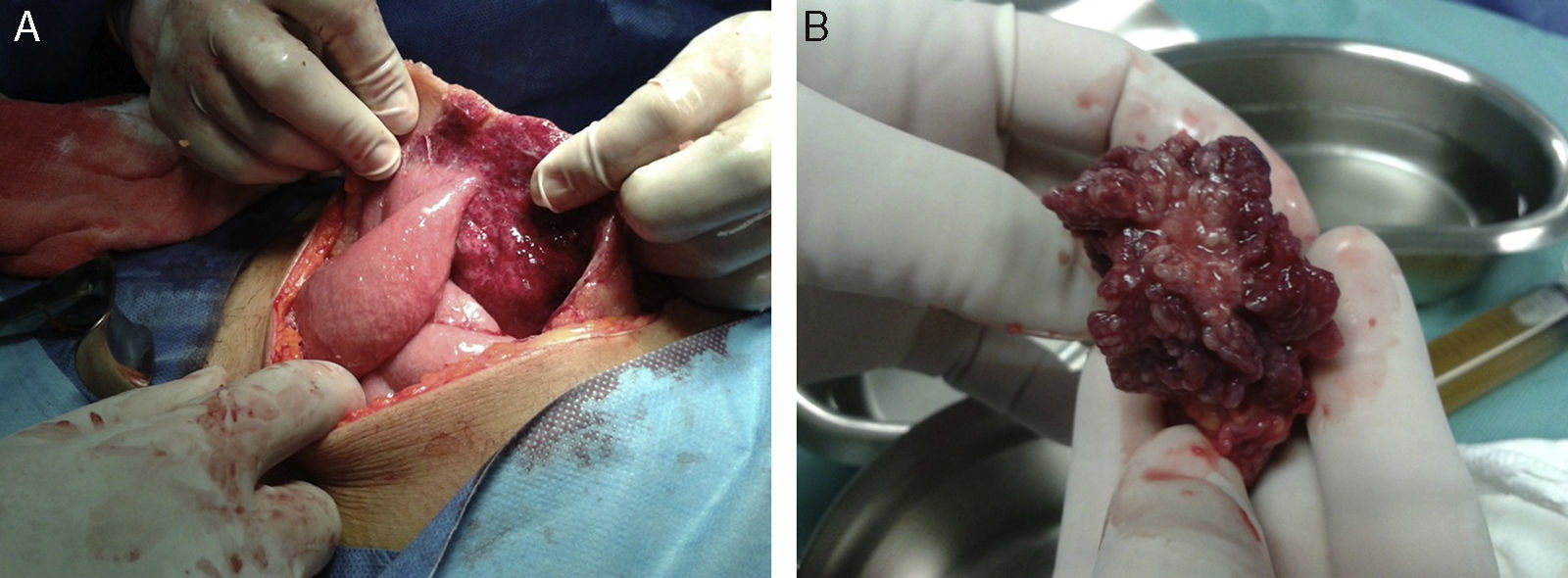
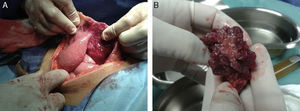
A la laparotomía se obtienen 1.500ml de líquido libre en cavidad, no purulento, omento muy engrosado (fig. 4A), adherencias intestinales interasa, a pared abdominal y a vejiga, que hacen sospechar carcinomatosis, salpinge derecha aumentada de volumen y adherida a la pared abdominal suprayacente (fig. 4B), así como adenomegalias mesentéricas y apéndice cecal sin cambios macroscópicos. Se realiza salpingectomía derecha, apendicectomía y biopsias peritoneales y de epiplón. Patología reporta salpinge, epiplón, apéndice cecal y peritoneo con inflamación crónica granulomatosa con diagnóstico de peritonitis tuberculosa con probable origen en salpinge derecha. Líquido peritoneal negativo para células malignas.
DiscusiónSe ha observado un resurgimiento de la TB, particularmente entre pacientes con sida y otros grupos de riesgo para esta enfermedad, como los alcohólicos y los cirróticos3.
La frecuencia de la TB extrapulmonar (TBE) representa un porcentaje mínimo en comparación con la forma pulmonar, lo que implica un reto diagnóstico. Es menester una anamnesis exhaustiva, indagando antecedentes, síntomas previos, contacto con personas con TB y saber si se origina en una zona endémica, lo que favorecerá un diagnóstico oportuno. En pacientes con cuadro de dolor abdominal es fundamental tener sospecha del padecimiento para lograr un diagnóstico oportuno, ya que, en general, los pacientes tratados mediante cirugía tienen, como posibilidades diagnósticas, otros padecimientos realmente quirúrgicos y los hallazgos durante el acto quirúrgico son de TB abdominal4–6.
Ocurre diseminación extrapulmonar en el 10-15% de pacientes con TB, proporción que se incrementa hasta el 50% entre pacientes con sida7,8. La TB puede diseminarse al tracto genital usualmente por vía linfohematógena y, menos comúnmente, por extensión desde la cavidad peritoneal o vísceras adyacentes9. La salpinge (tuberculosis tubaria o TBt) será más comúnmente involucrada en esta diseminación (95-100%), seguida por endometrio (50-60%), ovarios (20-30%), cérvix (5-15%), miometrio (2,5%), vagina y vulva (1%)10,11.
En cuanto a la TB primaria del tracto genital femenino, se considera que inicia en la salpinge (TBt primaria) y luego se disemina al resto del tracto genital7,10,12. Puede estar involucrado el endometrio, cérvix, miometrio o el ovario. La primoinfección por TB genital femenina es rara: se involucra primariamente el tracto genital en solo el 1,3% de las mujeres con TB10. En este subgrupo de pacientes, las salpinges (TBt primaria) se verán afectadas en el 34%13. El contagio puede resultar de la introducción directa del bacilo tuberculoso durante la relación sexual con una pareja masculina con TB genitourinaria (lo que no pudo ser demostrado en nuestro caso). Se ha informado también de la diseminación ascendente de la infección de vagina, cérvix y vulva14.
En los casos de TBE localizada en el abdomen, hasta el 25-75% de los pacientes requerirán una cirugía15, que debería consistir en un procedimiento conservador, y reservar las resecciones intestinales para casos complicados; las complicaciones más frecuentes son oclusión intestinal (hasta 60% de estos casos), fístulas y abscesos (hasta 30%) y perforación intestinal (hasta 15%)4–6.
Una de las manifestaciones más comunes de la TBE localizada en el abdomen es la peritonitis tuberculosa (PerTB). La PerTB puede estar presente hasta en el 50% de los casos de enfermedad del tracto genital. Se cree que es causada, en la mayoría de los casos, por la reactivación de focos latentes de TB en el peritoneo15,16. Otras vías posibles incluyen la diseminación linfohematógena y la extensión directa desde el tracto gastrointestinal15,17 o las trompas uterinas (TBt)12,18.
La TB genital usualmente se acompaña de PerTB, con ascitis loculada, infiltración de tejidos blandos mesentéricos y epiploicos, y engrosamiento y nodularidad peritoneales12. La TBt se manifiesta como salpinges aumentadas de volumen, usualmente sin obstrucción. Las calcificaciones no son frecuentes12. Los síntomas son vagos y pueden incluir dolor agudo o crónico e infertilidad; el sangrado transvaginal se reporta en raras ocasiones e implica afectación del cérvix14. Nuestra paciente nunca presentó estos datos clínicos.
El CA-125 está frecuentemente elevado12, como en este caso; sin embargo, se ha informado de su elevación incluso en TB pulmonar sin hallazgos pélvicos19, lo que hace aún más difícil el diagnóstico diferencial. Por el compromiso peritoneal, los hallazgos a la laparotomía y los marcadores tumorales anormales, la PerTB pélvica puede entonces simular cáncer de ovario, tanto clínica como quirúrgicamente20–22.
Un dato diagnóstico de TB, de ayuda en caso de estar presente, es la trombocitosis.
Aproximadamente la mitad de los pacientes con TB presentan trombocitosis23, compatible (junto con leucocitosis y neutrofilia) con la respuesta de fase aguda al proceso infeccioso24; para algunos autores la trombocitosis representa un marcador de gravedad de la enfermedad25. Sin embargo, está descrita la trombocitosis paraneoplásica en cáncer de ovario26.
La linfopenia también es otro dato diagnóstico en casos de TB, ya que se presenta en aproximadamente la mitad de los casos24. La linfopenia se puede asociar a ciertos cánceres generalmente avanzados, pero no de forma concomitante con trombocitosis, así como tampoco se ha descrito como síndrome paraneoplásico en cáncer de ovario. Por lo tanto, puede ser útil tomar ambos parámetros (trombocitosis con leucocitopenia) como ayuda para el diagnóstico diferencial en TB.
Se han descrito 3tipos de PerTB: a) un tipo «húmedo» con líquido libre o loculado; b) un tipo «seco» con adherencias y nódulos caseosos y c) un tipo fijo-fibrótico con formación de masa consistente en omento y asas de intestino o mesenterio, algunas veces con ascitis27 como en este caso.
Aunque ninguno de los hallazgos ultrasonográficos descritos es patognomónico de PerTB27–29, pueden indicar el diagnóstico en un contexto clínico apropiado. La ascitis es frecuente que esté presente (60-100%) y puede consistir en líquido libre, o loculado como en este caso. En general, contiene septos finos y libremente móviles, compuestos de fibrina, los cuales producen un patrón «similar a celosía»30. El engrosamiento nodular o irregular hipoecoico del peritoneo es otro hallazgo ultrasonográfico que se encuentra con frecuencia en PerTB, así como engrosamiento de mesenterio y epiplón31. Un engrosamiento mesentérico de más de 15mm y adenomegalias mesentéricas son signos tempranos de PerTB32. El epiplón se observa típicamente hiperecoico y heterogéneo. La linfadenopatía que involucra ganglios mesentéricos, periportales, peripancreáticos y retroperitoneales es otro hallazgo común de PerTB31; esta puede ser discreta o disponerse en conglomerados debidos a periadenitis. La linfadenitis tuberculosa se manifiesta como ganglios linfáticos aumentados de volumen y necróticos13. Si existe caseificación, el centro ganglionar se verá hipoecoico, con apariencia similar a la de los ganglios metastásicos necrosantes.
Algunas veces existe engrosamiento fibroso de la pared de la salpinge. Los ovarios rara vez se observan de apariencia anormal18. Además, no es usual que esta forma de presentación sea confundida mediante ultrasonografía con una apendicitis aguda complicada con absceso periapendicular13, como sucedió en este caso. Por lo tanto, es imperativo que tanto el médico de familia como el especialista tengan siempre en mente esta enfermedad, en particular en regiones que son endémicas para TB.
Conflicto de interesesLos autores declaran que no existen conflictos de intereses relacionados con esta investigación.