Se determinaron los valores de la FCF y las aceleraciones en fetos con restricción en el crecimiento y desarrollo y se equipararon con un grupo testigo. El estudio fue abierto, prospectivo, comparativo y exploratorio.
La muestra la integraron 40 pacientes, se dividió en 2 grupos:
grupo 1 o problema: 20 pacientes embarazadas con diagnóstico de RCF; grupo 2 o testigo: 20 pacientes con embarazo normal.
Con ultrasonido se determinó el diámetro biparietal del feto. Se realizaron registros de FCF y contractilidad uterina. El estado físico de los RN se valoró con la prueba de Apgar, se les pesó y determinó la talla.
En los grupos problema y testigo se equipararon la FCF basal y la amplitud de las aceleraciones. En el primero, la FCF se incrementó 5 latidos y la amplitud decreció 3 latidos, las diferencias fueron altamente significativas.
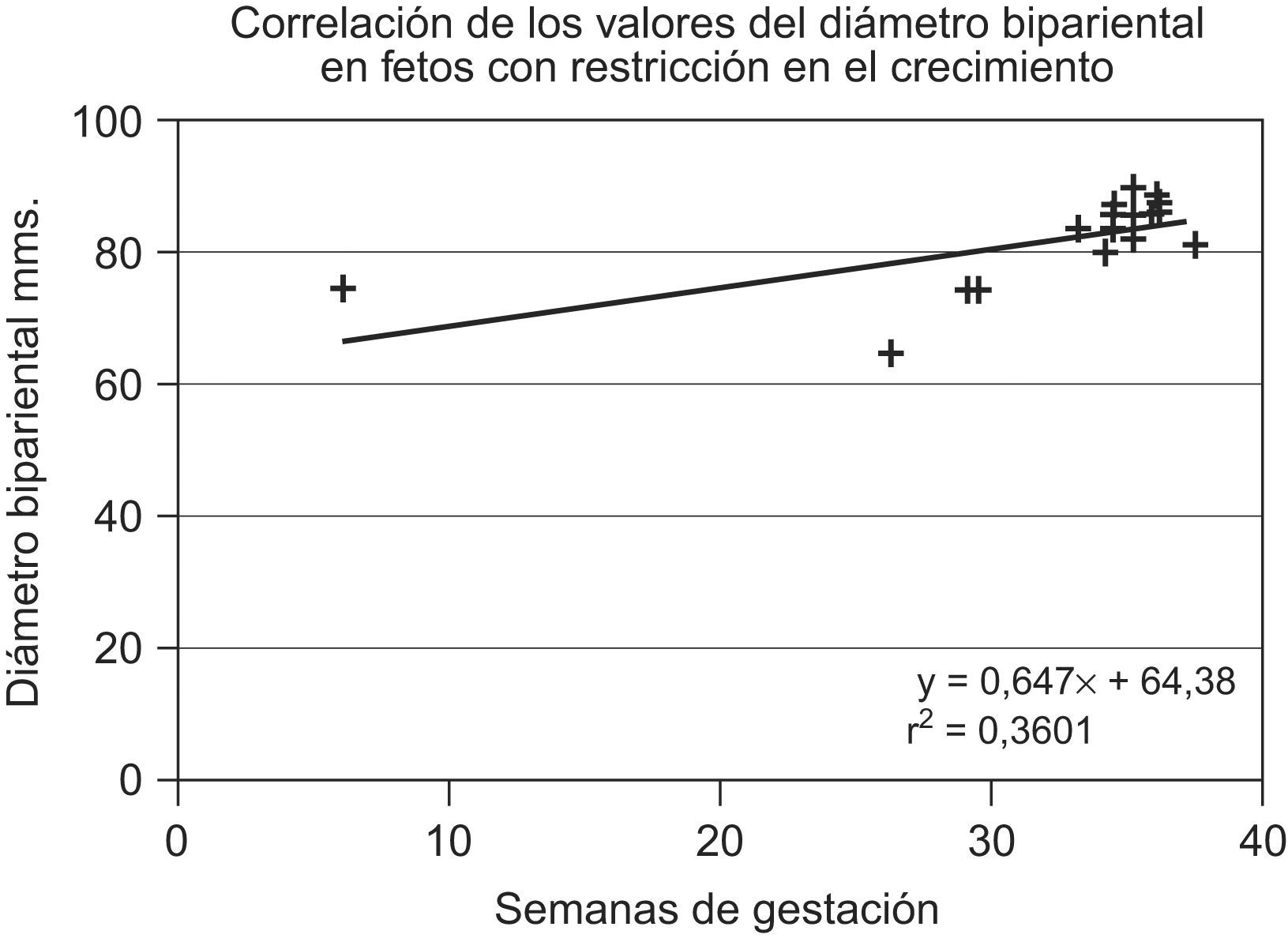
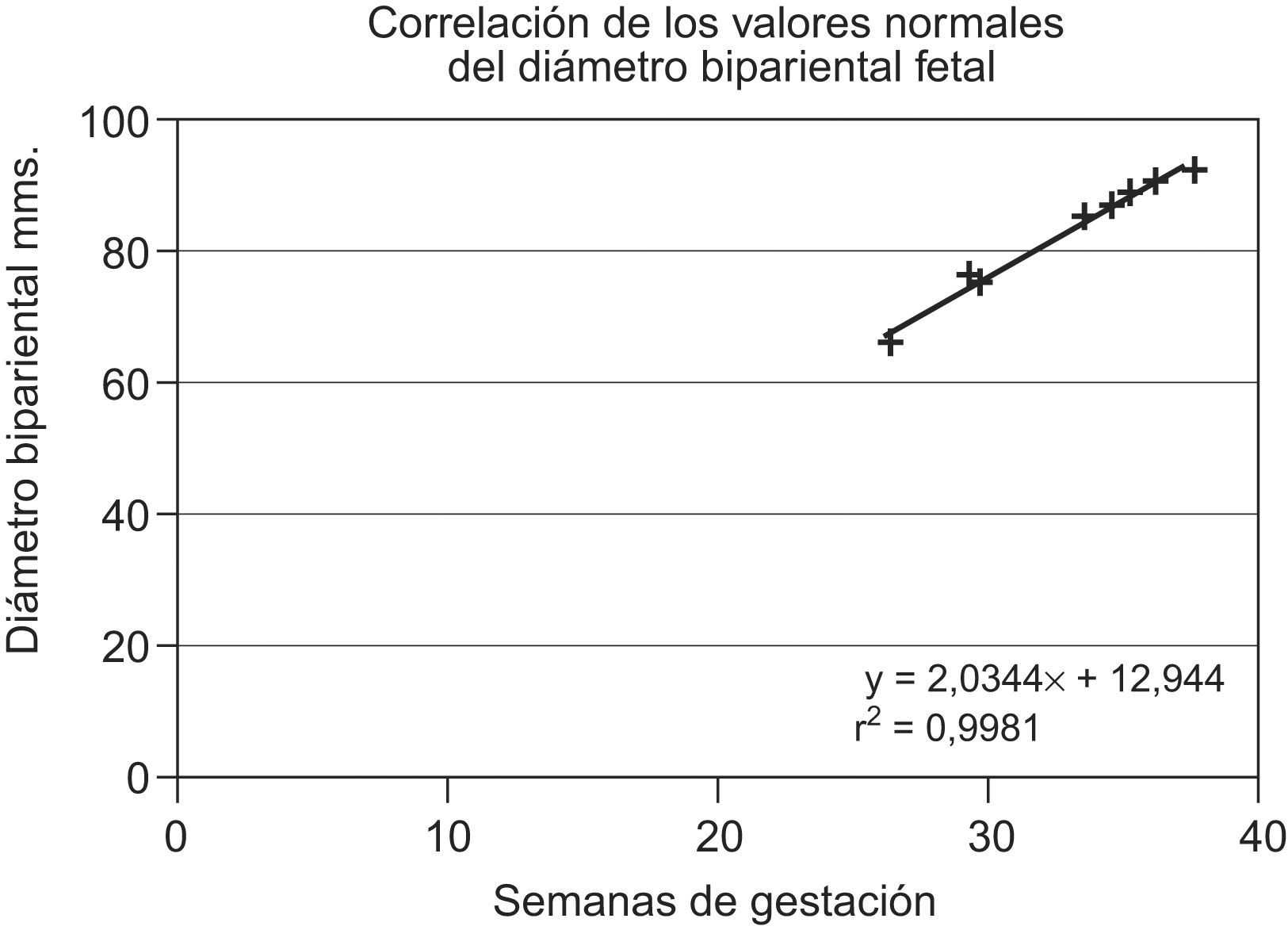
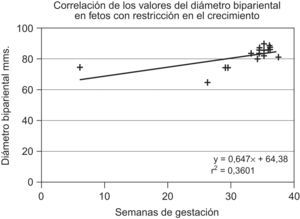
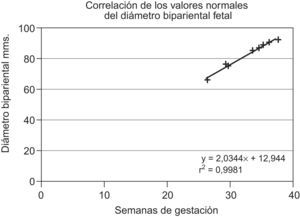
Se elaboraron diagramas de dispersión, se calculó la regresión a una recta utilizando los valores del diámetro biparietal de fetos con restricción en el crecimiento, la ecuación fue y=0,547 x+64,38 y el coeficiente de correlación de R2=0,3561. En el grupo con distribución normal, la ecuación de la recta fue y=2,0344 x+12,944 y el coeficiente de correlación de R2=0,9981.
Se equipararon las medias del diámetro biparietal entre los grupos problema y testigo. La diferencia no fue significativa. Se calcularon las medias de la altura uterina y el perímetro abdominal, los valores fueron de 33,45 y 101,15.
El estado físico de los RN se valoró de acuerdo con la prueba de Apgar. En el 1.ermin, 2 neonatos nacieron deprimidos con calificación de 6;12, vigorosos con rango de 7–9 y en los 6 restantes no se aplicó la prueba; en el 5.°min la calificación fue de 7–9.
Al confrontar los grupos problema y testigo, en primero el peso y la talla de los recién nacidos sufrieron un decremento de 243g y de 2c.
p< indicó que las diferencias fueron significativas.
Fetal heart rate (FHR) values and accelerations were determined in fetuses with restricted growth and development and were compared with those in a control group. The study design was open, prospective, comparative and exploratory.
The sample consisted of 40 patients divided into two groups. Group 1 (problem group) was composed of 20 pregnant women diagnosed with restricted fetal growth and development. Group 2 (control group) consisted of 20 patients with normal pregnancies.
Ultrasound was used to determine the biparietal diameter of the fetuses. FHR and uterine contractility were measured. The Apgar test was used to evaluate neonatal status. Neonates were weighed and measured.
Basal FHR in group 1 was 5 beats higher with an amplitude of 3 beats less than in the control group. These differences were highly significant.
Dispersion diagrams were drawn and linear regression was calculated for the parietal diameters of fetuses with restricted growth. The equation was y=0.547x+64.38 and the correlation coefficient was R2=0.3561. In the control group the equation for the linear regression was y=2.0344x+12.944 and the correlation coefficient was R2=0.9981.
The means of the biparietal diameters of groups 1 and 2 were compared but no significant differences were found. The mean values for uterine height and abdominal perimeter for the two groups were 33.45cm and 101.15cm, respectively.
The physical status of the newborns was evaluated using the Apgar test. At 1min, two neonates were depressed with an Apgar score of 6. Twelve neonates were vigorous with scores ranging from 7 to 9 and the six remaining neonates were not tested. At 5min, scores ranged from 7 to 9.
When the two groups of neonates were compared, the weights and heights of those in group 1 were 243g and 2cm lower and these differences were significant (p<0.05).
Limitación en el crecimiento fetal: limitación en el crecimiento intrauterino; producto pequeño para la edad de la gestación: retardo en el crecimiento intrauterino; restricción en el crecimiento del feto (RCF): retraso en el crecimiento del feto.
Se entiende por RCF la incapacidad del producto para alcanzar su potencial genético de crecimiento y desarrollo, cuyo peso es menor del percentil 10 de su edad gestacional. En embarazos menores de 34 semanas y feto con peso menor del percentil 10, índice de pulsatilidad (IP) de la arteria umbilical mayor +2 DE para la edad gestacional1.
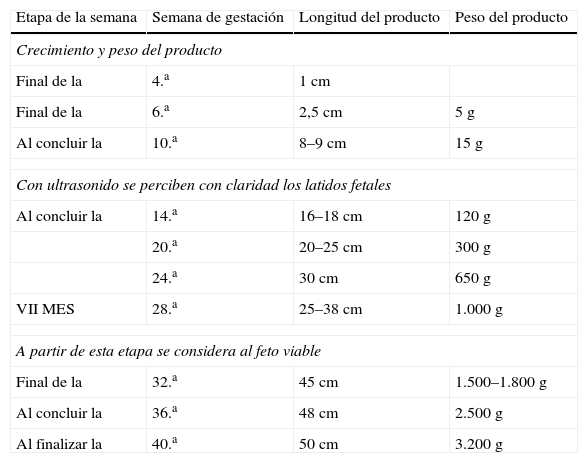
El conocimiento de la fisiología y fisiopatología del desarrollo y crecimiento del feto es importante y poco lo que se conoce, lo que lleva a una tasa elevada de morbimortalidad perinatal y a gran número de RN y escolares subnormales (tabla 1).
Longitud y peso del producto de acuerdo con la semana de gestacion.
| Etapa de la semana | Semana de gestación | Longitud del producto | Peso del producto |
| Crecimiento y peso del producto | |||
| Final de la | 4.a | 1cm | |
| Final de la | 6.a | 2,5cm | 5g |
| Al concluir la | 10.a | 8–9cm | 15g |
| Con ultrasonido se perciben con claridad los latidos fetales | |||
| Al concluir la | 14.a | 16–18cm | 120g |
| 20.a | 20–25cm | 300g | |
| 24.a | 30cm | 650g | |
| VII MES | 28.a | 25–38cm | 1.000g |
| A partir de esta etapa se considera al feto viable | |||
| Final de la | 32.a | 45cm | 1.500–1.800g |
| Al concluir la | 36.a | 48cm | 2.500g |
| Al finalizar la | 40.a | 50cm | 3.200g |
El incremento en la longitud del feto se inicia a partir de la tercera semana, existe relación directa entre la edad de la gestación y la longitud del producto, el peso de este se incrementa de acuerdo con el modelo de una curva parabólica. El aumento es proporcional al cuadrado de la edad de la gestación2,3.
Fabre, determinó que la altura uterina en el embarazo de término es de 32cm. Para los diferentes meses solares de la segunda mitad de la preñez, las medidas son:
14cm=4,5 meses solares
16cm=5 meses solares
20cm=6 meses solares
24cm=7 meses solares
28cm=8 meses solares
32cm=9 meses solares
La medida del perímetro abdominal en un embarazo de término es de 92cm, sin olvidar que influye el espesor del panículo adiposo. Desde un punto de vista didáctico, a partir del 2.° mes de la gestación, el útero crece 4cm por mes, el incremento es paralelo con el producto hasta la 30.a semana en un embarazo normal4–7.
En relación con la falta de crecimiento el obstetra se enfrenta a:
- 1.
La profilaxis de la patología que interfiere con el crecimiento del producto.
- 2.
El diagnóstico oportuno.
- 3.
La decisión de interrumpir o no la gestación.
Los RN hipotróficos durante el embarazo suelen presentar hipoxia crónica, durante el parto sufrimiento fetal agudo, en la vida neonatal a corto plazo acidosis, hipoglicemia, etc.; a largo plazo, lesiones neurológicas irreversibles. Los neonatos de acuerdo con el peso se clasifican en: hipertróficos, eutróficos e hipotróficos. El crecimiento uterino guarda relación con el estado funcional de la placenta.
Los factores coadyuvantes para el crecimiento normal del feto son genéticos, endocrinos, nutricionales, maternos; del 5–10% de los RN presentan alteraciones por exceso o por defecto.
Se han emitido diferentes hipótesis para explicar la etiología en el retraso del crecimiento fetal. 1) Factores que actúan a nivel del potencial de crecimiento. 2) Por inadecuado aporte energético.
Los factores que interfieren con el potencial de crecimiento son de origen genético o cromosomopatías: infecciones, que afectan al producto como la rubeola, la enfermedad por citomegalovirus; causas maternas, placentarias o por el efecto de fármacos suministrados a la madre que repercuten en el producto o interfieren con el proceso de organogénesis, alterando el desarrollo celular, la hipoplasia repercute sobre diferentes órganos, con excepción de la placenta.
Otros autores piensan que la causa es el aporte insuficiente de elementos para el desarrollo normal a través de 3 procesos fisiopatológicos:
1) Patología en la sangre materna. 2) Reducción del flujo sanguíneo úteroplacentario. 3) Alteraciones en el transporte transplacentario.
En relación con el primer inciso, coadyuvan: los niveles socioeconómicos y culturales bajos asociados a la mala alimentación, lo que conduce a la anemia microcítica e hipocrómica; la hipoxia en madres que habitan en zonas a gran altitud por la baja presión del O2 atmosférico, cardiópatas que cursan con cianosis por disminución en la PO2. El tabaquismo desvía la curva de disociación de la hemoglobina a la izquierda, decreciendo el aporte de O2 a los tejidos. Los hijos de madres fumadoras y drogadictas con peso y talla por debajo de lo normal son de lento aprendizaje3.
Con respecto a la reducción del flujo úteroplacentario, Wilqlesvorth demostró en ratas, que al ligar una de las arterias uterinas se produjo un retardo en el crecimiento del feto y de la placenta, como consecuencia de la reducción en la superficie de intercambio8.
Cuando existe compromiso en la unidad fetoplacentaria, hay retraso en el crecimiento y peso del producto, el desequilibrio es severo y ocasiona parto pretérmino u óbito fetal9.
Los sinónimos que se aplican al RN hipotrófico son: dismaduro, malnutrido o retardo en el crecimiento intrauterino. Anteriormente, el diagnóstico se elaboraba clínicamente midiendo el perímetro abdominal y la altura uterina.
Es útil determinar con ultrasonido el diámetro biparietal del feto y correlacionarlo con la edad de la gestación; este se define como la distancia que existe entre los parietales, tomada perpendicularmente a ellos. La medición seriada confirma el diagnóstico3.
El conocimiento del matroambiente o entorno fetal, permitirá el tratamiento adecuado de la embarazada de alto riesgo. En el futuro la medicina preventiva mejorará la tasa de morbimortalidad perinatal, disminuirá la incidencia de partos pretérmino o de RN hipotróficos; la profilaxis de la toxemia, la desnutrición y otra patología, evitarán lesiones neurológicas en el RN que lo convertirán en una carga social10.
En relación con el comportamiento de la FCF, Bieniarz y et al11 describieron que existe sufrimiento fetal crónico sin alteraciones de esta, dado que se establece una circulación preferencial del corazón, al pulmón y cerebro del producto.
Belizán y et al12 en una muestra de 298 embarazadas sanas, diagnosticaron el síndrome de RCF midiendo la altura uterina4.
Belizán12 y Lubchenko13 no describieron el método que utilizaron para calcular la regresión de los valores a una «S» Sigmoide. El primero calculó los percentiles 10, 50 y 90. Ninguno mencionó si existen o no alteraciones en la FCF.
La descripción de Aladjem en relación con el patrón reactivo de la FCF como signo de bienestar del producto no aplica a nuestra población14.
De ahí la necesidad de determinar los valores de la FC y las aceleraciones, en fetos con restricción en el crecimiento y desarrollo para equipararlos con un grupo testigo15.
Material y métodosEl diseño de la investigación fue: abierto, prospectivo, comparativo y exploratorio.
La muestra la integraron 40 pacientes, se dividió en 2 grupos:
Grupo 1 o problema: 20 pacientes embarazadas a quienes se diagnosticó restricción en el crecimiento y desarrollo fetal.
Grupo 2 o testigo: 20 pacientes con embarazo normal.
Las pacientes que integraron la muestra firmaron la carta de consentimiento informado.
A las embarazadas se les pesó y determinó la talla, se midieron la altura uterina y el perímetro abdominal, se auscultaron los latidos fetales, se tomó la PA, pulso, FR y temperatura. Con ultrasonido se midió el diámetro biparietal16–18. Se realizaron registros de FCF y contractilidad uterina, la duración fue de 2:00h. Se utilizó un cardiotocógrafo HP modelo 1350, serie 50XM; todos los estudios fueron longitudinales.
Criterios para inclusión- 1.
¿La edad de la paciente tiene un rango de 18–35 años?
- 2.
¿La edad de la gestación es de 30–38 semanas?
- 3.
¿La paciente presenta la patología concomitante siguiente?
Anemia Ferropénica
Hipotensión Arterial
Enf. Vasc. Hipertensiva Crónica
Desnutrición Materna
Preeclampsia Leve
DM ()
Preeclampsia Grave
Tabaquismo
- 4.
¿A la paciente se le diagnosticó sufrimiento fetal crónico?11
- 5.
¿La paciente antes del embarazo padeció rubeola?
- 6.
¿A qué edad de la gestación se le diagnosticó a la paciente falta de crecimiento uterino?
- 7.
¿La paciente tiene el antecedente de tabaquismo?
- 1.
¿La paciente no acudió a control prenatal?
- 2.
¿A la paciente no se le practicaron análisis de laboratorio: biometría hemática; grupo sanguíneo; factor Rh; química sanguínea; urianálisis; VDRL?
- 3.
¿Al producto no se le determinó por ultrasonido el diámetro biparietal?
- 4.
¿La paciente no ha padecido rubeola?
- 5.
¿La paciente tiene el antecedente de tabaquismo y/o adicciones?
- 6.
¿La paciente a qué es adicta?
El estado físico de los RN se valoró con la prueba de Apgar al 1.°–5.°m; se les pesó y determinó la talla, estos valores se compararon con los del grupo testigo.
Para el análisis estadístico se utilizó el programa SPSS y las pruebas «t» de Student y ANOVA.
A la FCF basal y a los ascensos transitorios se les determinó: la media y la DE; se equipararon los valores de la media con los del grupo testigo y se calculó p< para determinar si las diferencias eran o no significativas.
En relación con el diámetro biparietal, se elaboraron diagramas de dispersión, los valores se regresaron a la recta de mayor ajuste, se calculó la ecuación y el coeficiente de correlación. Un cálculo semejante se realizó al grupo con distribución normal.
Se equipararon las medias del diámetro biparietal entre los grupos problema y testigo, se calcularon las medias de la altura uterina y el perímetro abdominal.
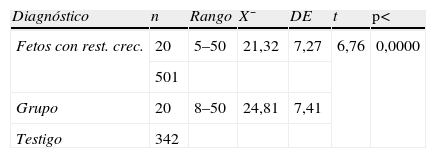
ResultadosAl comparar los grupos problema y testigo, en la FCF basal y la amplitud de los ascensos transitorios, se observó que la primera se incrementó 5 latidos y la segunda decreció 3 latidos, p< indicó que las diferencias fueron altamente significativas (tablas 2 y 3).
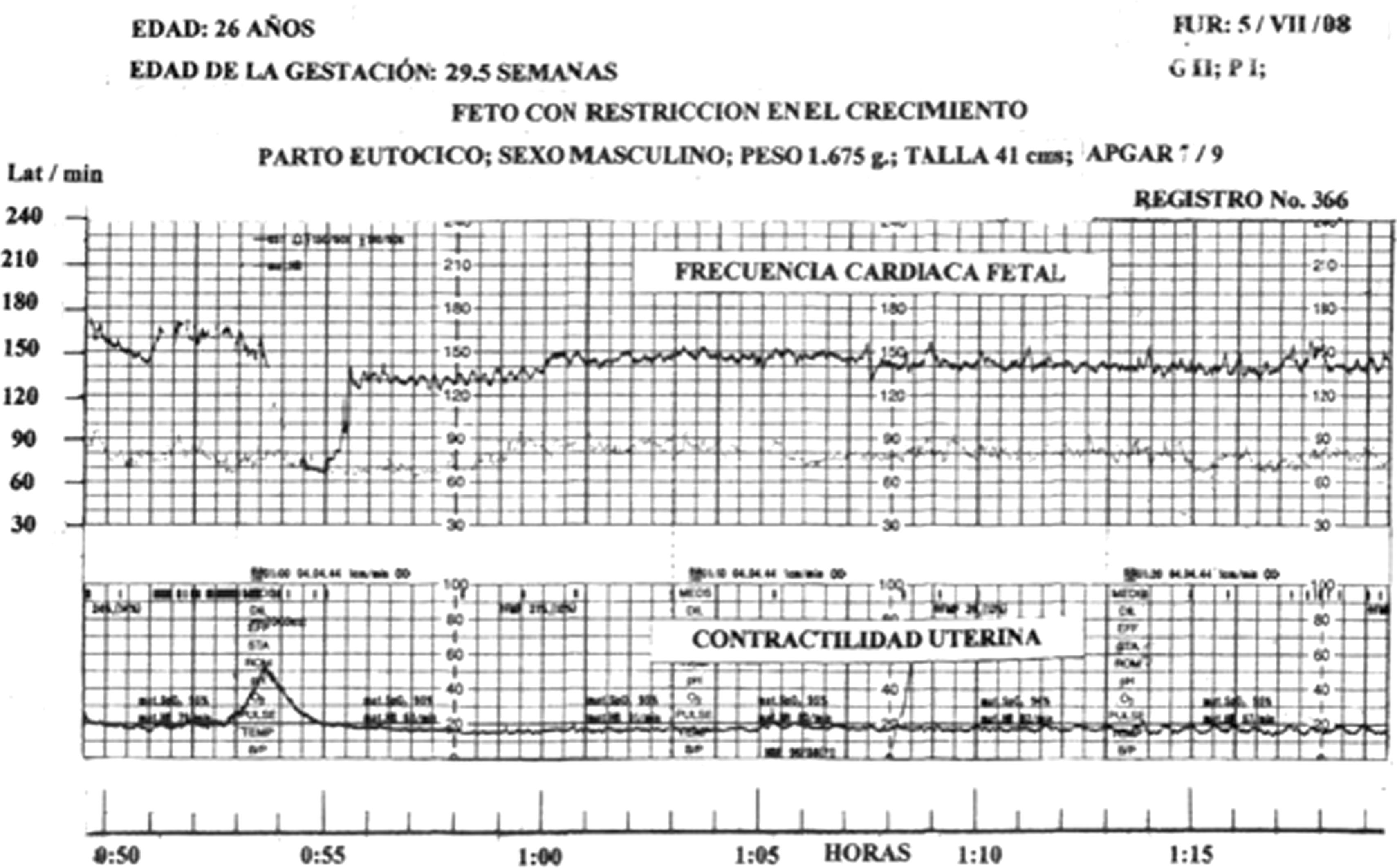
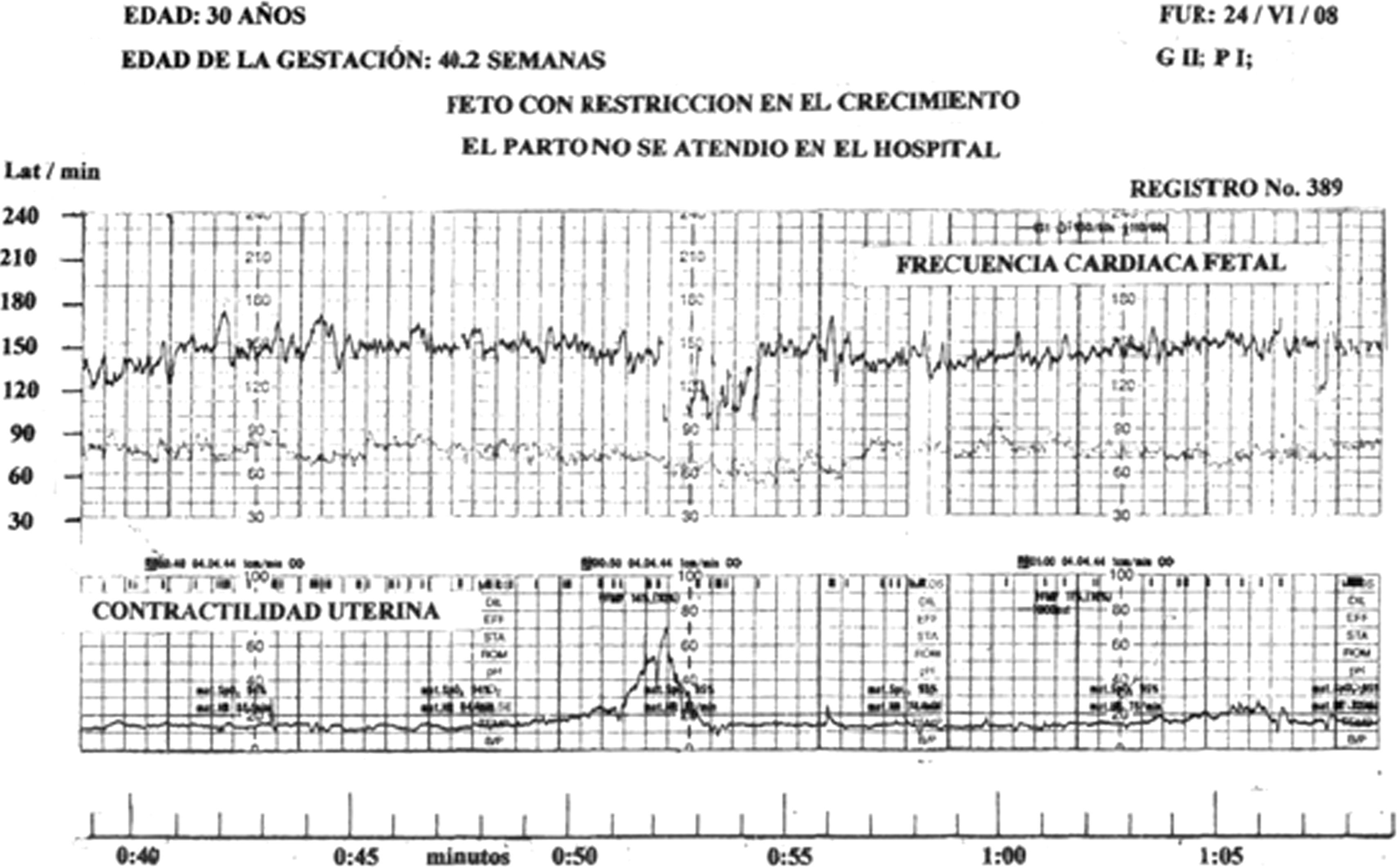
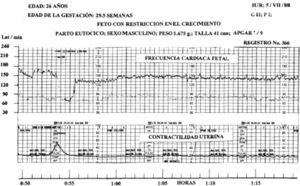
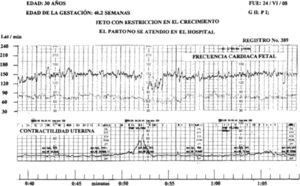
En 2 trazos de FCF se registraron dips tipo II de gran amplitud en medio de un patrón reactivo (figs. 1 y 2).
La FCF basal fue de 140 latidos. A la hora 0:52 3/4 se produjo un dip tipo II, con amplitud de 96 latidos y decalage de 58s. La reserva de oxígeno fetal fue baja, los ascensos transitorios son un mecanismo compensador para que el corazón trabaje rápidamente y la sangre aporte el O2 para cubrir el déficit.
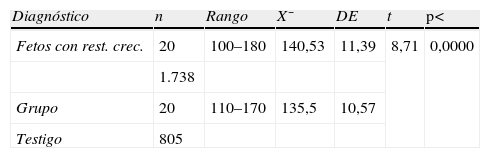
Se elaboraron diagramas de dispersión y se calculó la regresión a una recta utilizando los valores del diámetro biparietal fetal; el eje de las x representa las semanas de gestación y el de las y, el diámetro biparietal en mm, la ecuación de la recta fue y=0,547 x+64,38 y el coeficiente de correlación de R2=0,3561 (fig. 3). En el grupo normal, la ecuación de la recta fue y=2,0344 x+12.944 y el coeficiente de correlación de R2=0,9981 (fig. 4).
Se equipararon las medias del diámetro biparietal entre los grupos problema y testigo, 82 y 84,73, las diferencias no fueron significativas.
Se calcularon las medias de la altura uterina y el perímetro abdominal (tabla 4).
Recién nacidosEn 12 embarazadas el parto fue eutócico, en 7 se practicó operación cesárea, las indicaciones fueron: 2 por preeclamsia grave; preeclamsia y sufrimiento fetal, preeclamsia leve y sufrimiento fetal; parto hipodinámico; sufrimiento fetal agudo y oligoamnios; desprendimiento prematuro de placenta normoinserta; la paciente restante no se atendió en el hospital.
El estado físico de los RN se valoró con la prueba de apgar al 1.er–5.°min. En el 1.ermin, 2 niños nacieron deprimidos, calificación de 6; 12 vigorosos calificación con rango de 7–9 y en los 6 restantes no se aplicó la prueba; en el 5.°min la calificación tuvo un rango de 7–9.
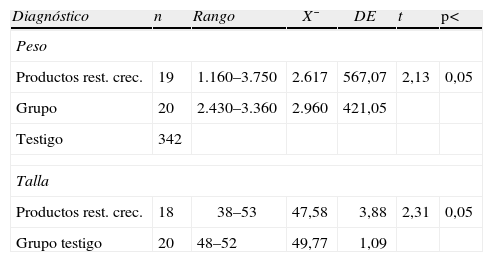
Al equiparar los grupos problema y testigo, el peso y la talla de los RN, en el primero sufrieron un decremento de 243g y 2cm, p< indicó que las diferencias fueron significativas (tabla 5).
Análisis comparativo del peso y talla de los recién nacidos entre productos con restricción en el crecimiento y el grupo testigo
| Diagnóstico | n | Rango | X¯ | DE | t | p< |
| Peso | ||||||
| Productos rest. crec. | 19 | 1.160–3.750 | 2.617 | 567,07 | 2,13 | 0,05 |
| Grupo | 20 | 2.430–3.360 | 2.960 | 421,05 | ||
| Testigo | 342 | |||||
| Talla | ||||||
| Productos rest. crec. | 18 | 38–53 | 47,58 | 3,88 | 2,31 | 0,05 |
| Grupo testigo | 20 | 48–52 | 49,77 | 1,09 | ||
Prueba «t» de Student.
En el grupo problema, se incrementó la FCF basal en 5 latidos y la amplitud de los ascensos transitorios disminuyó 3 latidos; cuando existe hipoxia crónica fetal el organismo adapta su sistema circulatorio y gracias a la vasodilatación, el oxígeno llega a los órganos y tejidos donde se requiere para la supervivencia del producto (miocardio, cerebro, pulmones) y limita su llegada por vasoconstricción a territorios poco importantes19,11. Las reacciones compensatorias en la homeostasis fetal no alteran la FCF a pesar de que el estado del producto esté altamente comprometido.
La FCF es el resultado de la interacción de 2 mecanismos: el cardioestimulador (simpático) y el cardioinhibidor (vago), el equilibrio en éstos determina la FCF normal, el desequilibrio da como resultado la aceleración o la desaceleración en el ritmo cardiaco.
La pérdida de equilibrio en el mecanismo cardioacelerador es originada por la hipoxia, estimula al simpático y produce depleción de catecolaminas, responsables de la cardioaceleración, el mecanismo cardioinhibidor se desencadena por la hipoxia acentuada, se origina un reflejo vagal y hay depresión del miocardio20.
Durante el embarazo se han descrito 3 patrones en la FCF: patrón reactivo, se presentan aceleraciones, las que se interpretan como signo de bienestar fetal; el no reactivo, se caracteriza por ausencia de aceleraciones y su traducción es la de un feto en malas condiciones a consecuencia de la hipoxia crónica; el sinusoidal tiene un pronóstico grave, es premortem.
El patrón reactivo no garantiza el buen estado del feto y no aplica a nuestra población derechohabiente, se han registrado dips tipo II de gran amplitud en medio de este patrón, el pronóstico de los dips tipo II es grave, predicen: hipoxia crónica fetal o reserva de oxígeno fetal baja, los ascensos transitorios indican que el corazón trabaja rápidamente para que se incremente el volumen sanguíneo y el aporte de O2 sea suficiente para cubrir el débito.
En relación con los cálculos del diámetro biparietal en el grupo con RCF, el coeficiente de regresión tuvo un valor bajo y al equiparar las medias del diámetro biparietal entre los grupos problema y testigo la diferencia no fue significativa, a pesar de que en el grupo problema hubo un decremento importante en el peso y la talla.
Existe RCF cuando el producto alcanza menos del 3.er percentil de la edad gestacional9. Esta patología repercute en el neonato a corto y largo plazo, en EEUU tiene una recurrencia del 20%; el 60% del peso del feto está determinado por factores genómicos y el 40% por factores del matroambiente. La HTA se asocia del 30–40% de los casos.
Se considera que la RCF es una respuesta de adaptación para asegurar la sobrevivencia del feto en un medio ambiente hostil. Los procesos epigenéticos como la replicación la metilación, y replicación transcripcional regulan el crecimiento de acuerdo con los estímulos del medio ambiente. El factor insulina II es un modulador hormonal para el crecimiento del embrión.
Además, influyen el peso que la madre alcanzó al nacer, el peso anterior al embarazo y el incremento ponderal durante la gestación. Estos parámetros determinarán el peso del feto y son responsables del 10% de la variación. El peso que el padre alcanzó al nacer es responsable del 3% del peso del producto.
La infertilidad y los métodos de reproducción asistida no influyen en el peso del producto al nacer, aún en gestaciones donde solo existe un feto. Las enfermedades genéticas son responsables del 7–10% de RCF.
La curva de crecimiento que se utiliza en ecografía, para valorar el peso del feto, debe provenir de la población a la que pertenece el producto y no se deben omitir factores maternos como el peso, la talla y la paridad21.
En esta investigación, el peso de los RN fue de 1.160, 1.671, 2.330, 2.335, 2.424, 2.480, 2.550, 2.550, 2.550, 2.590, 2.600, 2.600, 2.625, 3.000, 3.000, 3.000, 3.250, 3.260, 3.750g.
En el futuro se analizará el material genético en busca de deleciones subtelemétricas, hibridación genómica comparativa, disomía uniparental o estudios de metilación, los que pueden ser factores etiológicos en la RCF e influyen en las anomalías estructurales que causan del 10–20% de esta patología como: enfermedades congénitas del corazón, hernia diafragmática, defectos en la pared abdominal (onfalocele), las infecciones son responsables del 10%22.
Otros factores etiológicos son las alteraciones de la placenta y el cordón umbilical: mosaicismo en el 5%, los infartos, la placenta ácreta, la previa, el desprendimiento prematuro de placenta normoinserta, placenta circunvalada, hemangioma y corioangioma, inserciones anormales del cordón umbilical, arteria única e infartos.
Durante el embarazo normal el trofoblasto invade las arterias espirales y miometriales, las remodela quedando suficientemente dilatadas, el gradiente de presiones en la circulación úteroplacentaria disminuye y la cantidad de sangre materna al espacio intervelloso se incrementa en forma exponencial.
En la RCF la reconstrucción arterial es deficiente. En la arteria uterina el flujo se detecta con doppler, el resultado es una disfunción endotelial, placentación poco profunda, disminución de las arterias espirales, incremento en la resistencia periférica, déficit nutricional e hipoxia crónica fetal. Estas alteraciones coadyuvan a patología como la preeclampsia y el parto pretérmino, el 30% de los fetos tienen restricción en el crecimiento.
La proteína A del plasma es un marcador, el decremento indica embarazo o presencia de gonadotropina corionica humana; es útil durante el primer trimestre de la gestación, predice la recurrencia de la RCF, pero a la fecha no se ha desarrollado ningún método para la profilaxis de esta patología.
En EEUU el 11% de las mujeres fuman y el 10% abusan del alcohol. La publicidad para dejar de hacerlo debe enfatizar los riesgos a los que se somete el binomio madre-feto. Los programas redujeron la frecuencia de fumadoras a un 6 y a un 19% , el de productos hipotróficos y la tasa de morbimortalidad perinatal.
La profilaxis en la RCF debe incluir un programa para incrementar el intervalo intergenésico. Las ecosonografías seriadas durante el primer trimestre sirven para monitorizar el crecimiento del producto, determinar la edad de la gestación y detectar anomalías fetales entre las 18–22 semanas.
La biometría del feto a través de la ultrasonografía es un elemento diagnóstico para la RCF. Los mejores indicadores para diagnosticar esta patología después del primer trimestre son: la altura uterina y el perímetro o circunferencia abdominal. Otros parámetros son: el peso materno, la proporción de la circunferencia de la cabeza fetal en relación con la circunferencia abdominal, la longitud del fémur y los cambios que se registren con doppler, el flujo normal es de 0,8. Los valores anormales en el flujo de la arteria umbilical indican un riesgo mayor de RCF.
El aumento en la resistencia de la arteria umbilical indica que existe insuficiencia placentaria, la que se asocia a un aumento en la tasa de mortalidad perinatal1.
Una vez que se diagnostica la RCF se deben practicar estudios semanales seriados del flujo de la arteria umbilical que han disminuido la tasa de mortalidad perinatal.
Es conveniente realizar cardiotocogramas sin stress 2 veces por semana. La prueba sin stress tiene una duración aproximada de 20min, pensamos que cuando el trazo es dudoso se debe prolongar el registro hasta 1:00h, para detectar la presencia de dips tipo II, aunque el patrón sea reactivo. Se debe determinar con ultrasonido el índice del líquido amniótico una vez por semana y el seguimiento del crecimiento fetal cada 3 semanas.
En las mujeres con deficiencias nutricionales es necesario el aporte de proteínas; para la profilaxis se requieren de 500–1.000cale.
El síndrome antifosfolípido es de origen autoinmune, clínicamente se caracteriza por una trombosis venosa y/o arterial, se asocia con abortos, óbito fetal, parto pretérmino, preeclamsia grave, insuficiencia placentaria, asociadas a la presencia de anticuerpos antifosfolipídicos (AAF).
El síndrome se caracteriza por un estado de «hipercoagulabilidad» inducido por los AAF, afecta la circulación de diferentes lechos vasculares, produce trombosis, disminución del flujo sanguíneo e infarto, los que a nivel placentario conducen al óbito fetal, la presencia de AAF son indicadores de alto riesgo23.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.