El ectima gangrenoso es una manifestación dermatológica característica de una infección severa causada casi siempre por Pseudomonas aeruginosa (P. aeruginosa), con o sin bacteriemia. Las infecciones severas por P. aeruginosa se presentan habitualmente en pacientes con inmunodepresión u hospitalizados, en los pacientes sanos existe el antecedente de foliculitis y forunculosis. El diagnóstico es evidentemente clínico con confirmación en cultivos.
El ectima es una manifestación cutánea de una infección severa que lleva a confusión diagnóstica y causa retraso en el inicio del tratamiento. El tratamiento quirúrgico precoz asociado a una cobertura antibiótica amplia y a un soporte metabólico y nutricional adecuados son la primera elección terapéutica.
Se presenta el caso de una paciente joven inmunocompetente que presentó un shock séptico asociado a neutropenia, ectima gangrenoso e infección de vías urinarias causado por P. aeruginosa.
Ecthyma gangrenosum is a dermatological manifestation characteristic of a severe infection almost always caused by P. aeruginosa, with or without bacteraemia. Severe infections by P. aeruginosa usually present in immunocompromised or hospitalised patients, or in healthy patients with a history of folliculitis and furunculosis. The diagnosis is clinical with culture confirmation.
Ecthyma is a cutaneous manifestation of a severe infection that leads to misdiagnosis and delayed treatment. Early surgical treatment associated with a broad antibiotic coverage and adequate metabolic and nutritional support are the first therapeutic choice.
We describe the case of a young immunocompetent patient who presented septic shock associated with neutropenia, ecthyma gangrenosum and urinary tract infection caused by P. aeruginosa.
Las infecciones invasivas por Pseudomonas aeruginosa (P. aeruginosa) se producen principalmente en pacientes con enfermedades subyacentes que condicionan inmunodepresión. La infección por P. aeruginosa con o sin bacteriemia adquirida en la comunidad en pacientes previamente sanos es una entidad excepcional, la mayoría ocurren en el ámbito hospitalario. En pacientes sanos, las infecciones por P. aeruginosa suelen ser localizadas, a nivel cutáneo (foliculitis, celulitis o ectima gangrenoso) sin bacteriemia asociada. Sin embargo, en casos severos asocia bacteriemia y compromiso multisistémico. La presencia de neutropenia es frecuente en las formas invasivas, constituyendo el factor pronóstico más importante en la mortalidad.
Describimos el caso acontecido en una mujer joven previamente sana que presentó un shock séptico asociado a neutropenia, ectima gangrenoso e infección de vías urinarias causado por P.aeruginosa.
Material y métodoRevisión bibliográfica en Pubmed usando los términos «ectima gangrenosum» y «Pseudomonas aeruginosa», descripción del caso clínico de interés.
Resultados/caso clínicoMujer de 31 años natural de Rumanía, portadora crónica asintomática de VHB y ex-ADVP. Inicia picos febriles de más de 39°C, cefalea, mialgias e intensa astenia de una semana de evolución, recibe tratamiento antibiótico por infección de vías urinarias. La fiebre persiste a pesar de antitérmicos, con malestar general, vómitos y diarrea, evolucionando a aletargamiento y somnolencia siendo remitida a urgencias. Valorada inicialmente ingresa en unidad de cuidados intermedios para estabilización y antibioterapia (piperazidina-tazobactam) ante sospecha de sepsis de origen urinario. En la tomografía computerizada probable colección perineal e importante edema vulvar, por lo que se solicita valoración ginecológica.
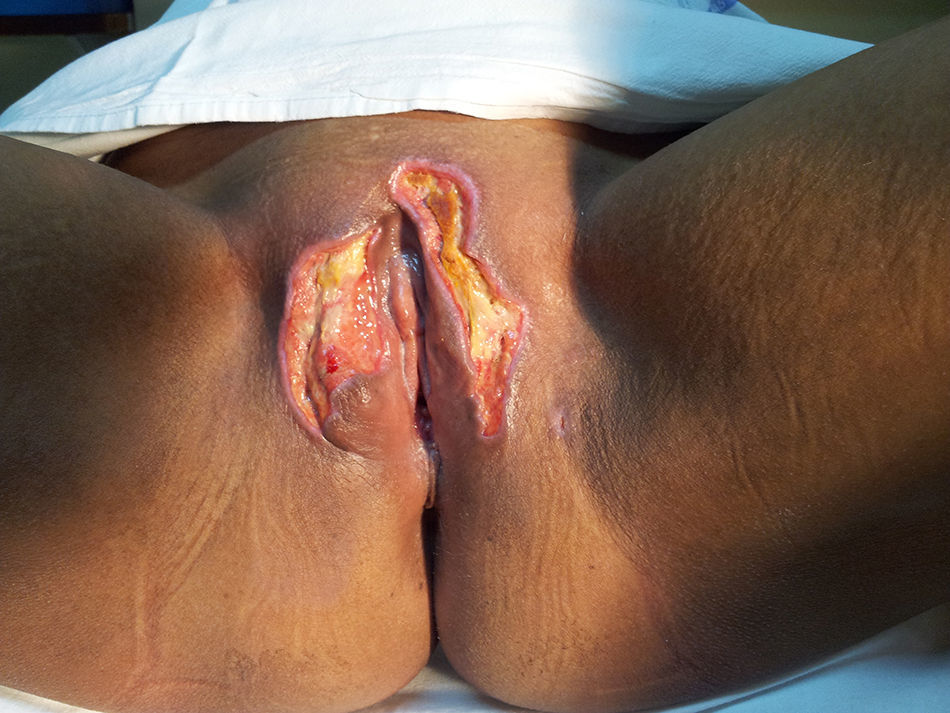
Como antecedentes ginecológicos destaca una conización por CIN2, abscesos de bartolino y enfermedad inflamatoria pélvica tratados ambulatoriamente. La paciente refiere prurito y enrojecimiento vulvar de 2 semanas de evolución que había tratado con hidratantes sin mejoría; en las últimas 48 horas importante dolor en región vulvar, secreción purulenta y edema que le producía intenso malestar e imposibilidad para orinar. A la exploración se objetiva una úlcera profunda de fondo necrótico sobre los labios mayores, disposición bilateral simétrica «en espejo» de bordes geográficos y costra periférica, secreción verdosa de muy mal olor. La lesión central no es dolorosa, sí la periferia. Se palpan adenopatías inguinales bilaterales.
Se realiza inicialmente cura con toma de cultivos pero ante importante celulitis perineal y gran úlcera de fondo necrótico como más probable foco infeccioso de su estado séptico se indica desbridamiento quirúrgico amplio bajo anestesia, dejando herida abierta para limpieza y cierre por segunda intención.
Se aisla Proteus mirabilis y P aeruginosa en la orina y P. aeruginosa en la lesión vulvar, hemocultivos negativos.
La evolución fue favorable, se mantiene pauta vía intravenosa completando 14 días con buenos resultados, continuando curas diarias de la úlcera.
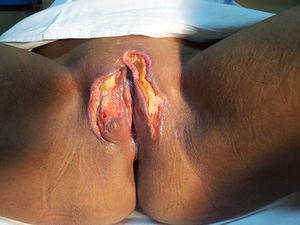
A las 2 semanas se requiere una segunda revisión en quirófano para refrescar márgenes retirando cubierta de fibrina en un intento para que coaptaran márgenes, se repite toma de cultivos sin infección residual (fig. 1).
Cicatriza progresivamente con buen aspecto pero sin aproximación de márgenes cutáneos y pérdida de sensibilidad. Se procede a nueva cirugía resecando ampliamente los bordes indurados y costra, desbridamiento del lecho y disección del plano subcutáneo con aproximación sin tensión en 2 planos, sin incidencias; con muy buena aceptación y resultado estético. No ha presentado recidivas con posterioridad, mantiene vida sexual normal aunque refiere parestesias y sequedad vulvar.
DiscusiónAunque la mayoría de las infecciones vulvares son polimicrobianas y no por gérmenes oportunistas, el ectima gangrenoso es una manifestación dermatológica característica de una infección severa causada casi siempre por P. aeruginosa, con o sin bacteriemia, aunque también puede ser producida por otros microorganismos, como distintas especies de Aeromonas hydrophila, Staphylococcus aureus, Serratia marcescens, Escherichi coli, Klebsiella pneumoniae, Neisseria meningitidis, Morganella morgani, Vibrio vulnificus y Burkholderia cepacia; y por hongos como: Fusarium sp., Candida sp., Mucor sp. y Aspergillus sp.1,2.
El caso clínico analizado presentaba elementos que hicieron presumir la etiología por P. aeruginosa, como eran la presencia de ectima, neutropenia y manifestaciones gastrointestinales. La disposición «en espejo» de las lesiones orientaría a una causa infecciosa3.
P. aeruginosa es principalmente un patógeno nosocomial oportunista, ya que sobrevive en el medio hospitalario pues es resistente a altas temperaturas e incluso a antisépticos y antimicrobianos, se encuentra en el suelo y el agua; en el hombre se aísla en sangre, piel, materias fecales, líquido ascítico, líquido pleural, líquido cefalorraquídeo, oído, médula ósea, orina y cerebro2,4. La colonización se inicia en el tubo digestivo y se diseminan a lugares húmedos de la piel, como las axilas y el periné2 pudiendo afectar a múltiples órganos y sistemas3.
Las infecciones severas por P. aeruginosa se presentan habitualmente en pacientes con inmunodepresión u hospitalizados, siendo raro que ocasione infección en personas sanas, aunque en la literatura se han descrito varios casos en pacientes previamente sanos sin factores de riesgo conocidos1,4. En los pacientes sanos existe el antecedente de foliculitis y forunculosis2. Además, la presencia de neutropenia, que puede deberse al propio estado infeccioso (toxinas producidas por P. aeruginosa), la utilización de antibióticos que modifican la flora intestinal y una escasa higiene facilitan la diseminación. La neutropenia es el factor pronóstico más importante en la mortalidad y riesgo de enfermedad diseminada por Pseudomonas5.
Las infecciones invasivas por P. aeruginosa se asocian frecuentemente a manifestaciones cutáneas características, como el ectima gangrenoso1. Esta lesión es un signo poco frecuente pero clásico que permite plantear el diagnóstico de sepsis por P. aeruginosa por la sola evaluación clínica2, sin embargo, en pacientes inmunocompetentes puede aparecer sin bacteriemia, como el caso que describimos. La presencia del ectima gangrenoso en el curso de sepsis por P. aeruginosa es más frecuente entre los pacientes inmunocompetentes (64%), que entre los inmunodeprimidos (5%)4.
La lesión cutánea típica progresa de una forma característica: edema y mácula eritematosa o pápula con una vesícula o ampolla hemorrágica en el centro que se rompe y deja una úlcera en sacabocado, rodeada de un halo eritematoso y fondo necrótico con fibrina y exudado amarillento2. Esta secuencia dura aproximadamente 12 h y las lesiones aparecen generalmente en la región anogenital y glútea (57%), aunque pueden presentarse en otros sectores (extremidades 30%; tronco, axilas y cara)2,3, se extiende periféricamente. Cuando compromete los sectores más profundos de la dermis, constituyendo una celulitis, el tejido celular subcutáneo está indurado, de color violáceo y de bordes poco definidos, debiendo drenarse y resecar los tejidos afectados. Asocia pérdida de la sensibilidad o hipostesia con dolor moderado-intenso alrededor de la lesión. En esta paciente la lesión cutánea tenía todas las características descritas. El estudio histopatológico de la lesión describe un marcado infiltrado inflamatorio, vasculitis necrosante con trombosis y ectasia capilar. Con tinciones especiales es posible identificar las bacterias Gram negativas entre los haces de colágeno y en las capas media y adventicia de los pequeños vasos, no la íntima3.
La manifestación gastrointestinal es poco frecuente e indicativa de mal pronóstico. Las manifestaciones son variadas y la toma precoz de antibióticos por vía oral puede favorecer la diseminación4.
La asociación con infección urinaria puede ser secundaria o primaria, ya que también se podría pensar que actuó como agente facilitador para la Pseudomonas.
El diagnóstico es evidentemente clínico (tríada de neutropenia, ectima gangrenoso y alteraciones gastrointestinales) con confirmación en cultivos (produce pigmento verde brillante y olor característico) o biopsia de la lesión, es raro asilarla en hemocultivos3.
El ectima es una manifestación cutánea de una infección severa que lleva a confusión diagnóstica y retraso en el inicio del tratamiento1. Se deben considerar entre el diagnóstico diferencial de lesiones ulcerosas como el pioderma gangrenoso, úlcera de Lipschütz, gangrena de Fournier o fascitis necrosante y gangrena estreptocócica, exantemas como el eritema pigmentado fijo, vasculitis por hipersensibilidad, poliarteritis nodosa y síndrome de Behçet, o infecciosas como bartolinitis, celulitis banal, fístulas o absceso perianal1,3.
En cuanto al manejo terapéutico existe cierta variabilidad en las publicaciones, pero parece que el tratamiento quirúrgico precoz asociado a una cobertura antibiótica amplia (un aminoglucósido asociado a una cefalosporina de tercera generación como ceftazidima, betalactámicos o quinolonas) y a un soporte metabólico y nutricional adecuados son la primera elección1–3. Los antibióticos solos no son eficaces porque no penetran suficientemente en un tejido isquémico3. Si la necrosis se ha llegado a establecer, el tejido se debe desbridar para evitar sobreinfección. Se prefiere la combinación de antibióticos para evitar cepas resistentes2.
La cirugía ha de consistir en un desbridamiento profundo del tejido desvitalizado e infectado con márgenes amplios hasta observar tejido sangrante sano y cierre por segunda intención. El proceso se repetirá tantas veces como sea necesario hasta controlar la infección y recuperación del tejido.
Existen autores que afirman la recomendación de monoterapia excepto en neutropénicos5, otros como Agger y Mardan no recomiendan la cirugía excepto en pacientes que adquieren apariencia tóxica, ante fiebre persistente, nódulo fluctuante o lesiones cutáneas que no responden con el tratamiento antibiótico6.
Otras medidas son: lavados con suero fisiológico y povidona iodada, gasas impregnadas en solución antibacteriana, crema de sulfadiazina argéntica 1%, crema de colagenasa, Blastoestimulina® pomada al 1% o crema de colistina 0,1% de aplicación cada 12 a 24 h.
Como complicaciones de la infección por Pseudomonas mencionaremos: daño tisular permanente incapacitante o deformante, fascitis necrosante, bronconeumonía, apendicitis, colecistitis, shock séptico o fallo multiorgánico entre otras4.
La mortalidad en pacientes inmunocomprometidos con septicemia es del 50% (38-96%), y de un 15% en pacientes no bacteriémicos1,5.
ConclusionesLa infección por P. aeruginosa adquirida en la comunidad con o sin bacteriemia en pacientes previamente sanos es una entidad clínica rara, que debe ser tenida en cuenta cuando están presentes ectima gangrenoso, neutropenia y manifestaciones gastrointestinales4. Importancia del diagnóstico precoz de la enfermedad y un manejo inicial adecuado. Deberá adoptarse una conducta quirúrgica agresiva sobre las lesiones cutáneas necróticas para obtener mejores resultados. Especial atención en el seguimiento a las heridas para evitar reinfección o sobreinfección y observar con especial cuidado aquellas que no logran cicatrizar.
La incorporación de antibióticos de amplio espectro con acción antipseudomonas en el régimen empírico inicial de la bacteriemia adquirida en la comunidad en pacientes neutropénicos puede mejorar el pronóstico.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.