La pared endotelial ha pasado en los últimos años de ser una simple barrera física constituida por una monocapa de células que separaba la sangre de la pared vascular a ser casi un "órgano endocrino", donde se producen, activan o actúan numerosas sustancias. Así, el endotelio desempeña un papel importante en numerosos procesos, como la vasorregulación, la coagulación, la fibrinólisis, la inflamación o la angiogénesis1.
¿Qué es la disfunción endotelial?
En el año 1980 Furchgott et al2 descubrieron de manera casual que los vasos sanguíneos que accidentalmente habían perdido su capa íntima durante la preparación de un experimento no se dilataban al ponerlos en contacto con acetilcolina, lo que evidenció el papel del endotelio en este efecto2. Posteriormente, se describió cómo el óxido nítrico producido por las células endoteliales ante diferentes estímulos (acetilcolina, hiperemia, etc.) era la causa principal de esta vasodilatación3.
Consideramos como disfunción endotelial aquella situación en la que un endotelio morfológicamente normal no responde con una vasodilatación completa ante un estímulo, pero sin embargo conserva la respuesta vasodilatadora al estímulo de la nitroglicerina. Por lo tanto, podemos distinguir dos tipos de respuestas vasodilatadoras, una independiente del endotelio, y para la cual basta la integridad de la capa muscular del vaso y un donante externo de óxido nítrico, como son los nitratos, y otra dependiente del endotelio, mediada por el óxido nítrico endotelial y que refleja la función de las células endoteliales.
¿Cómo medir la disfunción endotelial?
Para evaluar la función endotelial se pueden determinar las características morfológicas y mecánicas de la pared endotelial mediante el análisis del grosor íntima-media o de los índices de remodelado, medir la concentración sérica de sustancias producidas o activadas por el endotelio cuantificando la concentración de las moléculas de adhesión o el factor de von Willebrand, por ejemplo, o medir la regulación del tono vascular dependiente del endotelio4.
Hay varias técnicas para medir la vasodilatación dependiente del endotelio. Las descripciones iniciales se realizaron inyectando agentes vasoactivos en las arterias coronarias. Se consideró como disfunción endotelial la ausencia de vasodilatación o la presencia de vasoconstricción paradójica5. Aunque esta técnica se considera el método de referencia con la que se comparan las otras técnicas, tiene el inconveniente de ser una técnica invasiva y cara, y su uso no puede generalizarse6. Otra técnica invasiva utilizada ha sido la inyección intrabraquial de agentes vasoactivos.
Entre las técnicas no invasivas destacan la pletismografía y la ecografía de alta definición de la arteria braquial. En 1992 Celermajer et al7 introdujeron la medida de la vasodilatación mediada por flujo (VMF) en la arteria braquial como prueba no invasiva para medir la función endotelial. Consiste en la medición de los cambios del diámetro de la arteria braquial producidos por el estímulo de la hiperemia, obtenida tras la compresión con un manguito durante 5 min. La VMF suele estar en individuos sanos entre el 7 y el 10% del diámetro basal, pero en individuos con enfermedad cardiovascular suele estar disminuida (entre el 0 y el 5%) o ausente4. A continuación, para comprobar que la pared muscular del vaso está intacta se mide la variación del calibre de la arteria tras la adminis-
tración de cafinitrina. Esta técnica tiene una correlación significativa, pero moderada, con la determinación de la función endotelial en las arterias coronarias8.
¿Qué factores producen disfunción endotelial?
Hay numerosos factores que alteran la función endotelial (tabla 1)4. Los factores de riesgo clásicos, como la edad, la hipercolesterolemia, la hipertensión arterial, el índice de masa corporal, el tabaquismo o la diabetes mellitus, todos ellos alteran la función endotelial9. A medida que aumenta la edad disminuye la VMF. Respecto al sexo, los varones responden peor que las mujeres y entre éstas las premenopáusicas responden mejor que las posmenopáusicas. Pero también existen alteraciones de la VMF según el momento del ciclo menstrual en que se realice la medición, que resulta menor durante la menstruación. El fumador pasivo también presenta una disfunción endotelial comparado con el no fumador10. La hipertrigliceridemia no parece alterar la VMF. El estrés mental11 y la falta de sueño alteran la medición de la VMF, de ahí que los médicos que salen de una guardia tienen claramente alterada la función endotelial12. La VMF tiene un ritmo circadiano, que es mínima a las 8 de la mañana y máxima (más del doble de la basal) a las 17 h. Asimismo, la sobrecarga de grasa o de carbohidratos reduce la VMF durante horas, de ahí la importancia de hacer la medición en ayunas. Otros factores, como la presencia de cardiopatía isquémica, la hiperhomocisteinemia, los estados inflamatorios, los antecedentes familiares de diabetes mellitus o de cardiopatía isquémica pueden alterar la función endotelial4. De todo ello se concluye la dificultad de comparar la VMF entre diferentes individuos.
Pero además hay una variabilidad dependiente de la técnica; así, por ejemplo, la colocación del manguito de presión distal o proximal en la arteria braquial produce una VMF diferente. En el año 2002 se publicaron unas guías para intentar estandarizar la medición de la VMF en la arteria braquial13. Con todo ello y en los mejores sitios, la variabilidad de un mismo observador en diferentes días es del 3,6% y entre distintos observadores es del 3,8%14, muy cercano al límite del 7% que para algunos marca la diferencia entre lo normal y la disfunción endotelial.
¿La disfunción endotelial medida mediante la vasodilatación mediada por flujo tiene valor predictivo para el desarrollo de episodios cardiovasculares?
La utilidad más importante que podría tener la medición de la VMF sería la de poder discernir qué pacientes tienen un riesgo mayor de experimentar un episodio cardiovascular en el futuro. Del gran número de artículos publicados sobre disfunción endotelial sólo seis estudian el posible valor predictivo de esta técnica medida en la arteria braquial15-20. Esto sugiere un sesgo de publicación, ya que probablemente los trabajos con resultados negativos no se envían a las revistas científicas o si se envían, no se publican.
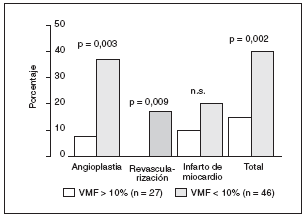
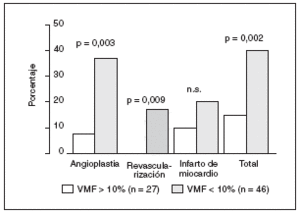
El primer trabajo lo realizó un grupo austríaco que determinó la VMF en la arteria braquial en 73 individuos que acudieron al hospital por dolor precordial15. A todos ellos se les realizó una coronariografía. Se consideró como disfunción endotelial cuando la VMF era inferior al 10% de la basal. Este punto de corte tenía una sensibilidad del 89% y una especificidad del 77% para la presencia de enfermedad coronaria (estenosis superior al 30% en al menos un vaso). El seguimiento medio fue de 5 años. El porcentaje de individuos que presentaron una angioplastia o cirugía de revascularización fue significativamente mayor en aquellos pacientes con VMF inferior al 10%, sin que hubiera diferencias en el porcentaje de infartos de miocardio (fig. 1).
Figura 1. Porcentaje de episodios cardiovasculares según la presencia o no de disfunción endotelial en individuos que acudían al hospital con dolor precordial tras 5 años de seguimiento. VMF: vasodilatación mediada por flujo; NS: no significativo.
Gokce et al16 estudiaron el papel de la VMF en 187 individuos que iban a ser intervenidos en una operación vascular, principalmente revascularización fémoro-poplítea o endarterectomía carotídea. El seguimiento fue de 30 días. Hubo 45 episodios cardiovasculares incluidos muerte, infarto de miocardio, angina inestable, ictus o elevación de la troponina I. Los 45 individuos que presentaron un episodio cardiovascular en el postoperatorio tenían una VMF media de 4,9% frente a un 7,3% de aquellos sin episodio (p < 0,001), mientras que la vasodilatación mediada por nitroglicerina (VMNG) o independiente de endotelio era igual en los dos grupos. Dos tercios de los participantes tenían una VMF inferior al 8,1%. Este valor tenía una sensibilidad del 89%, una especificidad del 40%, un valor predictivo positivo del 32% y un valor predictivo negativo del 98% para el desarrollo de un episodio cardiovascular. Por lo tanto, la presencia de una VMF por encima del 8,1% hacía muy improbable el hecho de presentar un episodio cardiovascular en el postoperatorio inmediato de una cirugía vascular.
El estudio siguiente se realizó con 131 individuos con enfermedad arterial periférica asintomática diagnosticada por presentar un índice tobillo-brazo inferior a 0,917. El seguimiento medio fue de 23 meses. Hubo 18 episodios coronarios, 12 ictus y 9 presentaron una enfermedad arterial periférica sintomática. La tasa de episodios cardiovasculares fue significativamente mayor en los que tenían una VMF por debajo del 7%, comparados con los que lo tenían mayor. En el análisis multivariante la presencia de una VMF < 7% era un predictor independiente de episodio cardiovascular en individuos con enfermedad arterial periférica.
Un grupo canadiense determinó el valor pronóstico de la VMF medida en el brazo en 152 individuos con enfermedad coronaria18. Se realizó un seguimiento de los pacientes durante 34 meses, en los que ocurrieron 22 nuevos episodios vasculares. Los individuos con episodio presentaban un cociente VMF/VMNG significativamente menor que los que no lo tuvieron, y este cociente fue un predictor independiente del riesgo de desarrollar un episodio.
El estudio con un mayor tamaño muestral fue el de Fathi et al19, en el que participaron 444 australianos, de los que un 40% estaba en diálisis, un 30% tenía enfermedad coronaria y el resto tenían múltiples factores de riesgo. El seguimiento medio fue de 24 meses. Hubo 70 episodios cardiovasculares y al dividir la población en terciles según su VMF (< 2%, entre 2,1 y 6,3% y mayor del 6,3%, respectivamente) hubo un número de episodios significativamente mayor en el tercil con una menor VMF. Sin embargo, en el análisis multivariante la VMF no era un predictor independiente de episodio cardiovascular, mientras que sí lo era el grosor íntima-media carotídeo.
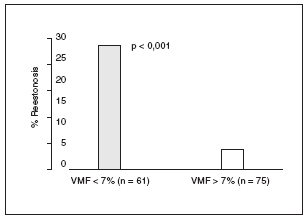
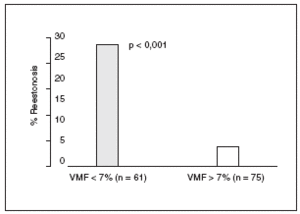
Recientemente se ha publicado un nuevo trabajo en el que se estudia el valor pronóstico de la VMF en 136 individuos con enfermedad coronaria en los que se realizaba una angioplastia con la colocación de un stent intravascular20. A todos se les midió la VMF en el primer mes postangioplastia. El seguimiento fue de 6 meses y hubo un 15% de reestenosis. El porcentaje de reestenosis fue del 4% en el grupo con VMF ¾ 7% y del 28% en el grupo con VMF < 7% (p < 0,001). La VMF era un potente predictor independiente de reestenosis (fig. 2).
Figura 2. Porcentaje de reestenosis tras angioplastia y colocación de stent, según la presencia o no de disfunción endotelial tras 6 meses de seguimiento. VMF: vasodilatación mediada por flujo.
En resumen, en varios pequeños estudios con poblaciones muy heterogéneas en prevención secundaria la presencia de una VMF disminuida se asociaba con un mayor riesgo de presentar un episodio cardiovascular o de reestenosis, aunque en el estudio con mayor número de participantes esta asociación desaparecía al ajustar por los factores de riesgo clásicos. Por lo tanto, el valor predictivo de la VMF está todavía por confirmar.
¿Qué medidas mejoran la disfunción endotelial?
Desde hace más de 10 años se conoce que las estatinas mejoran la función endotelial en el ámbito coronario con la consiguiente mejoría del flujo21. En el estudio RECIFE se observó cómo el tratamiento con pravastatina durante sólo 6 semanas era capaz de mejorar un 42% la vasodilatación dependiente del endotelio en el ámbito coronario sin afectar a la vasodilatación independiente de endotelio, en individuos con infarto de miocardio o angina inestable22. También recientemente se ha descrito en pacientes con diabetes mellitus tipo 2 cómo el tratamiento con atorvastatina durante 12 semanas mejoraba un 33% la VMF23. Este efecto beneficioso de las estatinas en la disfunción endotelial se explica por un aumento de la producción de óxido nítrico, secundario al incremento en la producción de la enzima que sintetiza el óxido nítrico, la sintasa de óxido nítrico endotelial (eNOS)24.
Numerosos fármacos han demostrado ser capaces de mejorar la disfunción endotelial (tabla 2)25. Pero no todos los fármacos hipolipemiantes mejoran la función endotelial. Si bien las estatinas y los fibratos como el fenofibrato26, el bezafibrato27 y el gemfibrozilo28 mejoran la función endotelial, no ocurre lo mismo con la ezetimiba. En este sentido, se ha publicado un estudio en el que se compara el efecto hipocolesterolemiante y en la función endotelial de la simvastatina (10 mg/día) frente a ezetimiba (10 mg/día)29. Ambos fármacos reducían un 15% el colesterol unido a lipoproteínas de baja densidad, pero mientras que con la simvastatina la VMF pasaba del 5,1 al 10,5% (p = 0,01), con la ezetimiba no se modificaba. Estos datos sugieren que el efecto de las estatinas en la función endotelial no está directamente relacionado con su efecto hipolipemiante, por lo que estaríamos ante un efecto pleitrópico de éstas.
Pero no sólo los fármacos, sino también los cambios en el estilo de vida, como el abandono del tabaco30, el ejercicio físico31 o la disminución de peso31, mejoran la disfunción endotelial.
¿La mejoría de la disfunción endotelial se asocia con una menor tasa de episodios cardiovasculares?
Hasta la fecha sólo se ha valorado el efecto de la mejoría de la disfunción endotelial medida en el brazo en el desarrollo de episodios cardiovasculares en un estudio32. Éste se realizó en 400 mujeres posmenopáusicas con hipertensión arterial. A todas se les determinó la VMF basalmente y tras 6 meses de tratamiento hipotensor "óptimo". En 250 (62,5%) mejoró la disfunción endotelial más de un 10% respecto al valor basal. En este grupo hubo 15 episodios (0,51 por 100 personas/año), mientras que en el grupo sin mejoría o con una mejoría menor hubo 32 episodios (3,50 episodios por 100 personas/año). Por lo tanto, la mejoría de la disfunción endotelial con tratamiento hipotensor se asociaba con un menor número de episodios comparado con las que no la presentaban.
Por otra parte, sabemos que tanto las medidas higiénico-dietéticas como la intervención farmacológica (estatinas, inhibidores de la enzima de conversión de la angiotensina), se asocian con una mejoría de la función endotelial y además han demostrado que disminuyen la morbimortalidad cardiovascular. Lo que está por demostrar es si la mejoría de episodios cardiovasculares producida por estas medidas terapéuticas es secundaria a la mejoría de la disfunción endotelial o ésta es sólo un epifenómeno.
Conclusiones
Numerosos factores de riesgo cardiovasculares se asocian con la presencia de disfunción endotelial, que puede mejorar con algunos fármacos y cambios en los estilos de vida. Hay algunas evidencias en poblaciones específicas de que la disfunción endotelial medida en la arteria braquial puede ser predictora de futuros episodios cardiovasculares. Por otra parte, los tratamientos que mejoran la disfunción endotelial disminuyen los episodios cardiovasculares, sin que esté claro si existe asociación entre ambos hechos.
Por todo ello, hasta la existencia de nuevos datos de estudios prospectivos que indiquen de manera consistente el valor predictivo para episodios cardiovasculares de la VMF y la completa estandarización de la técnica no parece adecuado que deba utilizarse en la práctica clínica diaria.