Las enfermedades del sistema circulatorio ocuparon en el año 2011 el primer lugar de las altas hospitalarias, representando el 14,1% del total. El número de altas atribuidas a cardiopatía isquémica durante ese año fue de 110.950, y de infarto agudo de miocardio, de 50.064 casos.
En el año 2003 las tasas de altas hospitalarias por cardiopatía isquémica se situaban en 314 y en el año 2011 en 237 por 100.000, lo que supone una disminución del 24,4%. El coste medio de los ingresos por cardiopatía isquémica ha pasado de 3.093,7€ en 1997 a 7.028,71€ en 2011. Las tasas de mortalidad por enfermedades del aparato circulatorio han ido descendiendo desde el año 2007 hasta el año 2011, observándose una reducción relativa del 7% en mujeres y del 8% en hombres, y por infarto agudo de miocardio, una reducción relativa del 17% en hombres y del 20% en mujeres.
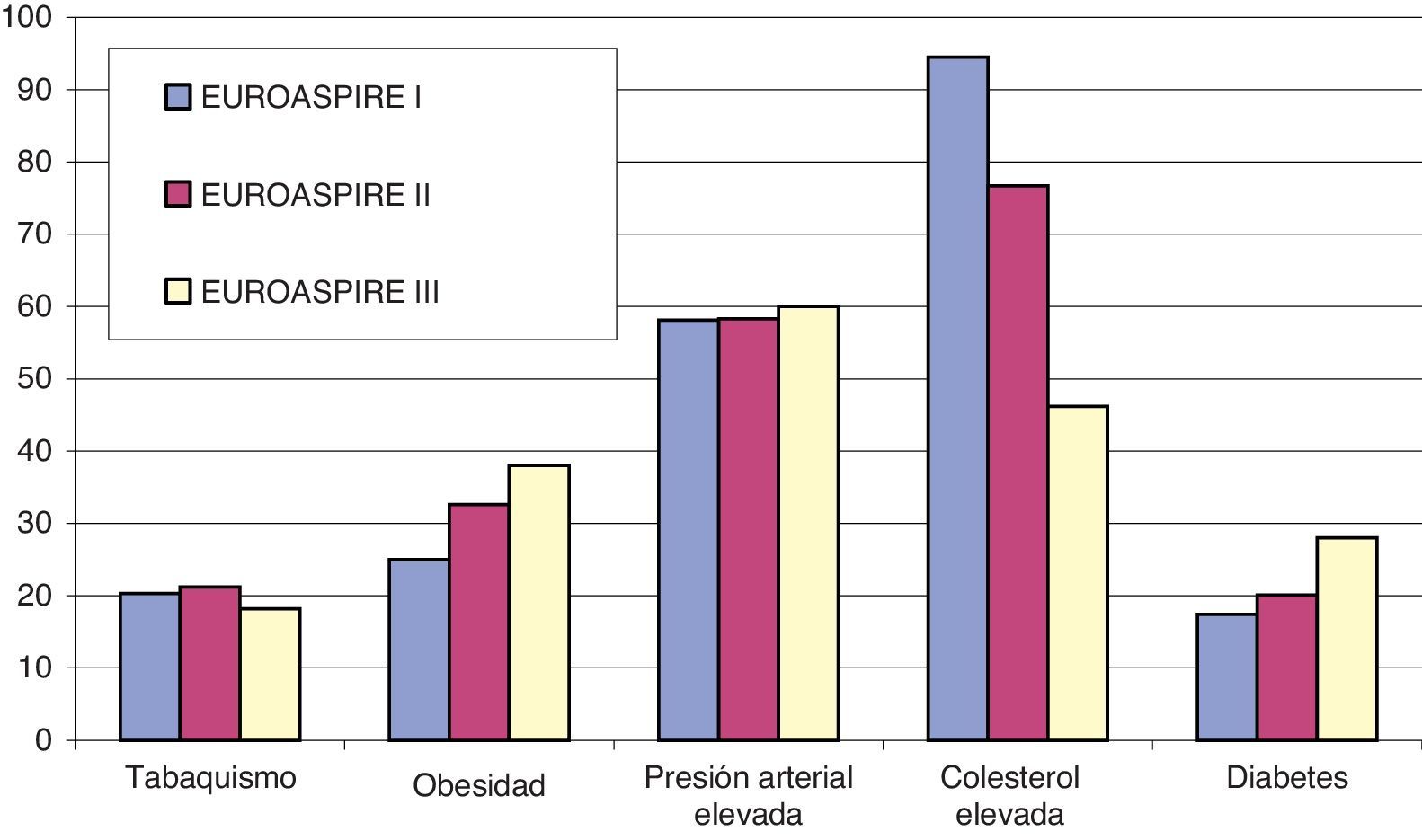
Según los datos del EUROASPIREIII recogidos de 8.966 pacientes con cardiopatía isquémica, el 17% de los pacientes seguían fumando, el 35% tenían obesidad, el 56% no tenían controlada la presión arterial, el 51% presentaban niveles altos de colesterol y el 25% eran diabéticos. En cuanto a la utilización de medicación, el 91% recibían antiagregantes, betabloqueantes el 80%, IECA/ARA-II el 71%, antagonistas del calcio el 25% y estatinas el 78%.
In the year 2011, cardiovascular diseases were responsible of 31.2% of total deaths in Spain. The absolute number of cases of acute coronary syndrome in this year will be approximately 115,752 cases (95%CI: 114,822-116,687). The prevalence of stable angina in the population aged 25-74 years is 2.6% in men and 3.5% in women.
Cardiovascular diseases were in the year 2011 the first cause of hospitalizations representing 14.1% of the total hospitalizations. Diagnose of ischaemic heart disease and acute myocardial infarction were responsible of 110,950 and 50,064 hospitalizations, respectively.
In the year 2003, the hospitalization rate was 314 while in the year 2011 was 237 per 100,000, a reduction of 24.4%. The average cost of hospitalization due to ischaemic heart disease in 1997 was 3,093.7euros while in the year 2011 was 7,028.71euros. Cardiovascular mortality rates have decreased from 2007 to 2011, showing a relative reduction of 7% in women and 8% in men. With regard to myocardial infarction, it was observed a relative reduction of 17% in men and 20% in women.
According to EUROASPIREIII survey done in 8,966 patients with ischaemic heart disease in Europe, 17% of patients were still smokers, 35% were obese, 56% has uncontrolled blood pressure, 51% has raised blood cholesterol and 25% were diabetics. With regard to drugs utilisation, 91% were treated with antiplatelets agents, 80% with beta blockers, 71% with ACE inhibitors/ARBs.
Las enfermedades cardiovasculares siguen siendo la primera causa de mortalidad en el mundo. En España, según datos del Instituto Nacional de Estadística (INE) correspondientes al año 2011, las enfermedades del sistema circulatorio fueron las responsables de 30,5 por cada 100 defunciones, aunque con tendencia a disminuir en relación con los años anteriores1. La cardiopatía isquémica (CI) es la patología más relevante incluida dentro de las enfermedades del sistema circulatorio. A pesar de su gran impacto sanitario y económico, los estudios y registros epidemiológicos son escasos y no disponemos de registros nacionales recientes, aunque sí existen datos procedentes de estudios realizados en un ámbito local.
A lo largo de los últimos 10años se han publicado diferentes artículos de revisión, obteniendo los datos a partir de registros poblaciones españoles (proyecto MONICA y estudio IBERICA), encuestas de prevalencia y estudios de cohortes de los cuales se ha podido extraer la tasa de incidencia y/o prevalencia ajustadas por edad. Marrugat et al.2 estimaron que el número de casos de infarto de miocardio en España en el año 2002 sería de 68.500 nuevos casos, de los cuales 40.989 serían hospitalizados y el resto fallecerían antes de su llegada, concluyendo que el número de síndromes coronarios agudos aumentaría un 10% entre el periodo de 1997 a 2005. Medrano et al.3 revisaron los datos disponibles entre el periodo de 1993 a 2005, estimando que la tasa de incidencia de infarto agudo de miocardio (IAM) oscilaba entre 135-210 nuevos casos anuales por cada 100.000 varones y entre 29-61 por cada 100.000 mujeres entre los 25 y 74años, y que la incidencia se multiplica por 10 a partir de los 74años en los hombres y por 20 en las mujeres, alcanzando 1.500 nuevos casos por cada 100.000 hombres y 830 nuevos casos por cada 100.000 mujeres. Recientemente, Dégano et al.4 han estimado que el número absoluto de casos de síndrome coronario agudo en España en el año 2013 será de 115.752 casos (IC95%: 114.822-116.687), y que durante el periodo comprendido entre los años 2005 y 2049 tenderá a estabilizarse en la población de los 24 a los 75años, aumentando de forma significativa en la población mayor de 75años como consecuencia del envejecimiento de la población. Agüero et al.5, al analizar los datos del estudio REGICOR revisaron la incidencia de CI entre los años 2002-2008, comparando el periodo 2002-2005 y 2005-2008 tras la implantación de la nueva ley antitabaco, observando una disminución en la incidencia de CI tras la aplicación de la ley, pasando de 201,37 IAM por 100.000 en el año 2002 a 175,15 por 100.000 en 2008, en personas entre 35 y 75años.
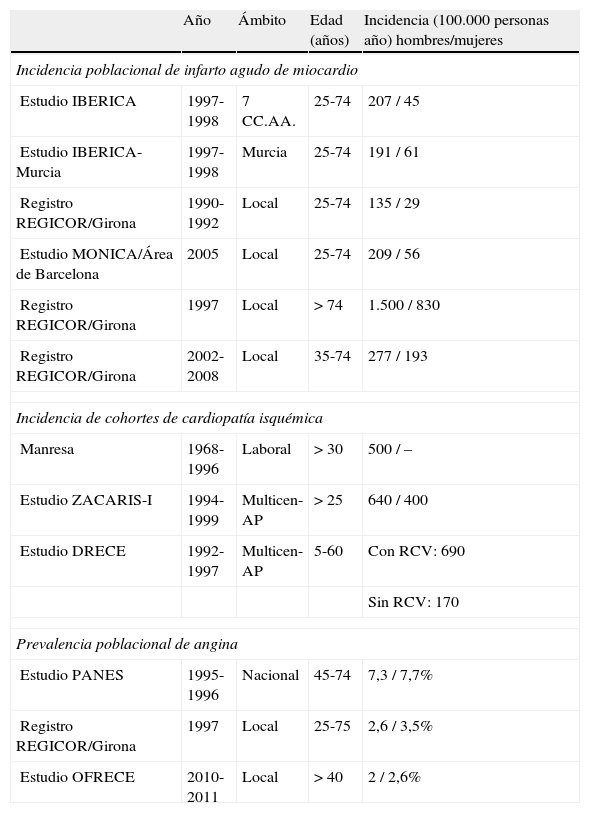
Respecto a la prevalencia de angina estable, los datos de que se dispone referentes a España no son recientes y se han extraído del estudio PANES, observando una prevalencia poblacional entre 45 a 74años del 7,5% (7,35% en hombres y 7,7% en mujeres), oscilando entre el 5,7% en hombres de entre 45-54años al 8,8% en mujeres de entre 65-74años6. En el registro REGICOR la prevalencia de angina estable en la población de entre 25-74años fue menor (2,6% en los hombres y 3,5% en las mujeres), oscilando entre el 1,6% en hombres de 45-54años al 13,4% en mujeres entre 65-74años7. Recientemente se ha publicado el estudio OFRECE, estudio transversal realizado en el ámbito de la atención primaria en el que se incluyó a 6.566 pacientes con una media de edad de 60años, en el periodo de abril de 2010 a diciembre del 2011. La prevalencia de angina estable fue del 2,3% (2,6% en mujeres y 2% en hombres). Cuando esta población fue sometida a un estudio cardiovascular extenso, la prevalencia de angina estable se redujo en un 50%, concluyendo que la prevalencia de angina estable es mayor cuando el diagnóstico es únicamente clínico8. En la tabla 1 se muestra la incidencia poblacional de IAM y CI y la prevalencia de angina estable descritos en España hasta la actualidad.
Incidencia poblacional de infarto agudo de miocardio y cardiopatía isquémica, ajustadas por edad, por 100.000 habitantes, y prevalencia de angina
| Año | Ámbito | Edad (años) | Incidencia (100.000 personas año) hombres/mujeres | |
| Incidencia poblacional de infarto agudo de miocardio | ||||
| Estudio IBERICA | 1997-1998 | 7 CC.AA. | 25-74 | 207 / 45 |
| Estudio IBERICA-Murcia | 1997-1998 | Murcia | 25-74 | 191 / 61 |
| Registro REGICOR/Girona | 1990-1992 | Local | 25-74 | 135 / 29 |
| Estudio MONICA/Área de Barcelona | 2005 | Local | 25-74 | 209 / 56 |
| Registro REGICOR/Girona | 1997 | Local | > 74 | 1.500 / 830 |
| Registro REGICOR/Girona | 2002-2008 | Local | 35-74 | 277 / 193 |
| Incidencia de cohortes de cardiopatía isquémica | ||||
| Manresa | 1968-1996 | Laboral | > 30 | 500 / – |
| Estudio ZACARIS-I | 1994-1999 | Multicen-AP | > 25 | 640 / 400 |
| Estudio DRECE | 1992-1997 | Multicen-AP | 5-60 | Con RCV: 690 |
| Sin RCV: 170 | ||||
| Prevalencia poblacional de angina | ||||
| Estudio PANES | 1995-1996 | Nacional | 45-74 | 7,3 / 7,7% |
| Registro REGICOR/Girona | 1997 | Local | 25-75 | 2,6 / 3,5% |
| Estudio OFRECE | 2010-2011 | Local | > 40 | 2 / 2,6% |
CI: cardiopatía isquémica; IAM: infarto agudo de miocardio; Multicen-AP: multicéntrico de atención primaria; RCV: riesgo cardiovascular.
Tal como indica un reciente informe sobre la hospitalización en el Sistema Nacional de Salud9 (SNS), al analizar la distribución del número y porcentaje de altas por capítulos de enfermedades de la Clasificación Internacional de Enfermedades10 (CIE9MC) las enfermedades del sistema circulatorio ocupan el primer lugar, con el 14,1% del total de altas, seguidas por las complicaciones del embarazo, parto y puerperio (12,7% del total), las enfermedades del aparato digestivo y las del aparato respiratorio (12,1 y 11,5%, respectivamente), y les sigue, en quinto lugar, el capítulo de neoplasias, que agrupa casi el 10% del total de casos atendidos.
Según los datos obtenidos del Portal Estadístico del SNS11 del Ministerio de Sanidad, Servicios Sociales e Igualdad y analizando la información sanitaria del conjunto mínimo básico de datos (CMBD) de las altas producidas en los hospitales del SNS12, codificadas según la CIE9MC, en el año 2011 (último año con datos completos disponibles) se produjeron un total de 3.640.064 altas hospitalarias. El número de altas atribuidas a CI, y clasificadas dentro de las categorías 410-414 de la CIE9MC fue, durante ese año, de 110.950 (78.392 de ellas —el 70,7%— correspondían a hombres, con una proporción hombre/mujer de 2,41). Esta cifra representa el 3,05% del total de altas y ocupa el séptimo lugar (por secciones de la CIE9MC) dentro de las 10 primeras causas de hospitalización, 3 puestos por delante de la enfermedad cerebrovascular (categorías 430-438 de la CIE9MC), que supuso el 2,72% del total de altas. En los hombres, sin embargo, la CI ocupaba el tercer lugar, representando el 4,58% de las altas para ese colectivo (1.713.482), después de otras formas de enfermedad cardiaca (categorías 420-429 de la CIE9MC) y de otras enfermedades del aparato digestivo (categorías 570-579 de la CIE9MC), que representaban el 5,43 y el 5,14% de las altas, respectivamente. La edad media de los pacientes con CI era de 68,4años (más baja para los hombres [66,3años] que para las mujeres [73,5años]) y su tiempo medio de estancia en el hospital fue de 6,96días, discretamente inferior a la estancia media del total de pacientes atendidos en los hospitales del SNS (7,03días). El 77,1% de los ingresos (85.516) fueron urgentes.
El IAM fue el diagnóstico principal en 50.599 casos (35.662 hombres, 14.937 mujeres; proporción: 2,38), representando el 41,61% de las altas por CI y el 1,39% del total de altas durante el año 2011. La angina de pecho y otras formas agudas y subagudas de CI (categorías 413 y 411 de la CIE9MC) lo fueron en 23.531 casos (14.628 hombres, 8.903 mujeres; proporción: 1,64), representando el 21,21% de la CI y el 0,61% del total. Por último, el infarto antiguo de miocardio y otras formas de enfermedad cardiaca isquémica crónica (categorías 412 y 414 de la CIE9MC) fueron responsables del 33,18% de los ingresos por CI (1,01% del total) con 36.813 casos (28.102 hombres, 8.711 mujeres; proporción: 3,23). Además, según un informe sobre carga de morbilidad y proceso de atención a las enfermedades cardiovasculares en los hospitales del SNS13, el 8,24% de las altas hospitalarias (10,48% para los hombres y 5,59% para las mujeres) incluían entre sus diagnósticos secundarios alguna forma de enfermedad cardiaca isquémica crónica.
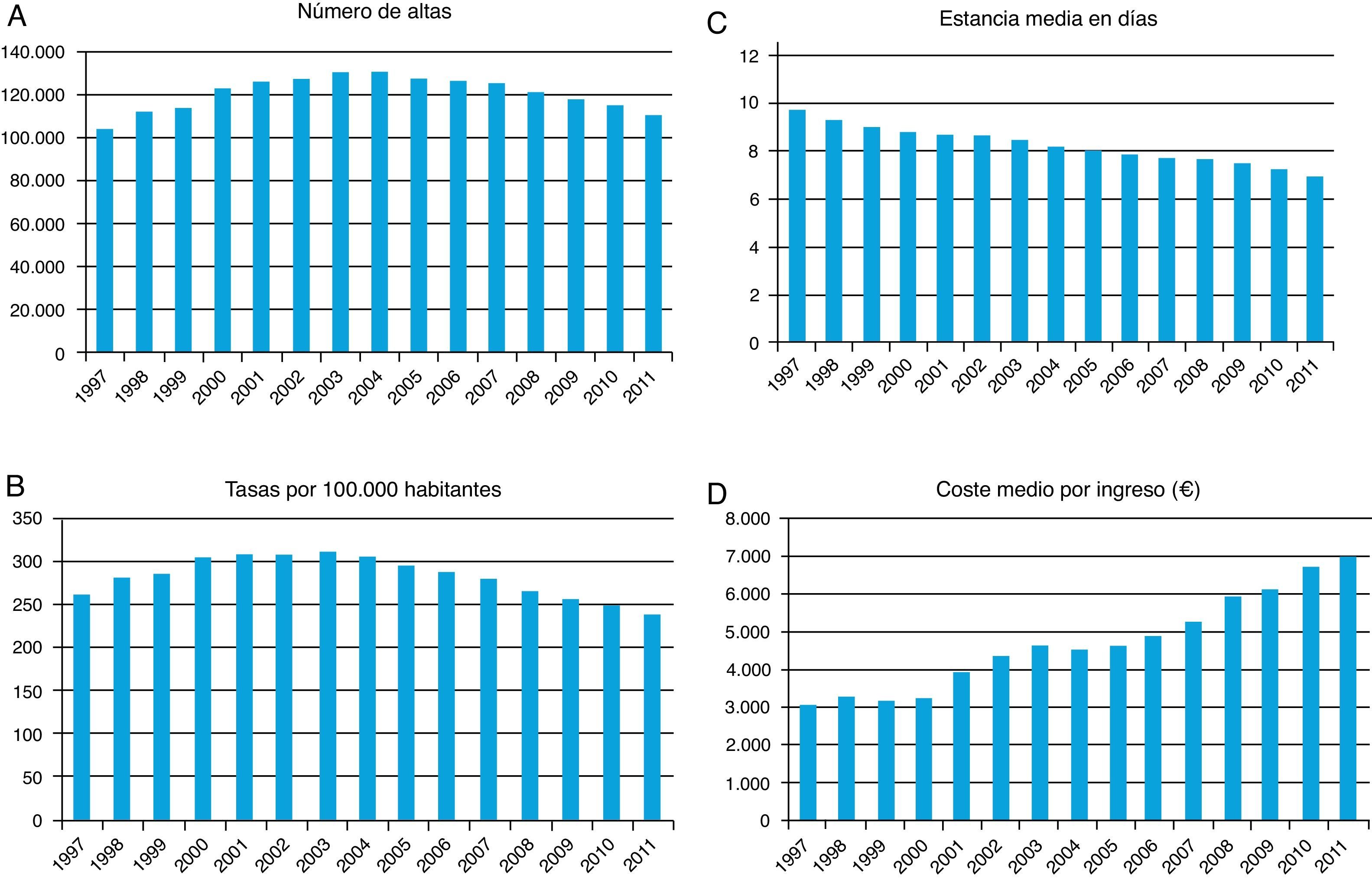
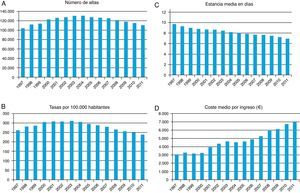
Estudiando la evolución temporal de la serie de datos disponibles desde 1997 a 2011, se puede apreciar que las altas hospitalarias por CI (fig. 1A) fueron aumentando progresivamente en nuestro SNS desde el año 1997 (104.386 altas) hasta el año 2003, en el que se alcanzó el pico máximo de ingresos registrado (131.724). A partir de entonces se observa un paulatino y progresivo descenso de los mismos, con una reducción porcentual del 15,8% durante ese periodo (1,75% de media anual), si bien en 2011 el número de hospitalizaciones por esta patología descendió llamativamente un 4,1% respecto al año anterior.
En lo relativo a las tasas por 100.000 habitantes de los pacientes dados de alta en los hospitales del SNS por CI (fig. 1B), se aprecia también una notable disminución en los últimos años. Mientras que en año 2003 la tasa se situaba en 314, en el año 2011 era tan solo de 237, lo que supone una disminución del 24,4% en ese periodo de 9años. Por comunidades autónomas, las tasas más elevadas de altas hospitalarias por CI para el año 2011 se registraron en Asturias (389), seguida de Ceuta (323), Extremadura (312), Melilla (298), Murcia (261), Castilla y León (260), Cantabria (258), Galicia (253), Aragón (252), Andalucía (248), Castilla-La Mancha (244) y Comunidad Valenciana (240). Por el contrario, las tasas más bajas (por debajo de la media nacional) se presentaron en Canarias (182), seguida de Madrid (186), La Rioja (189), Navarra (190), Baleares (195), País Vasco (212) y Cataluña (223).
Junto con la disminución de la frecuentación por CI anteriormente comentada, desde 2001 hasta 2011 se aprecia también (fig. 1C) una reducción del 20% en la estancia media (de 8,72 a 6,96días), del 21% en la tasa de reingresos (del 9,84 al 7,75%) y del 13% en la tasa de mortalidad hospitalaria (del 5,46 al 4,74%), que en el caso del IAM llega a ser del 32% (del 11,71 al 7,99%). Sin embargo, la tasa de complicaciones relacionadas con la atención médica aumentó un 64% durante este periodo (del 4,79 al 7,87%).
Entre los procedimientos hospitalarios de interés en CI, 2 de ellos —la angioplastia coronaria percutánea (ACP) y el by-pass coronario— merecen ser analizados. Desde 2001 hasta 2011 se ha producido en España un aumento continuo de los equipos de hemodinámica, pasando de 0,38 a 0,55 por 100.000 habitantes (el 66% bajo titularidad del SNS), con una tasa de utilización en 2011 de 4,5 por 1.000 habitantes/año (81% SNS). En 2011 se practicaron 50.809 ACP en los hospitales del SNS, con una tasa de realización de 10,85 por cada 10.000 habitantes (un 85% más que en 2001) y una tasa de mortalidad del 2,45% (un 13% más elevada que en 2001). En cuanto a la colocación de dispositivos intracoronarios, lógicamente también ha experimentado un incremento notable los procedimientos de inserción de stents en el SNS, pasando de 6.485 en 1997 a 51.933 en 2011 (27.900 de ellos con implantación de stents liberadores de fármacos). En contraste con el importante incremento en la realización de ACP y en la colocación de stents, se observa (salvo un discreto incremento en los años 2002 y 2003) una tendencia a la disminución de los procedimientos quirúrgicos de by-pass coronario en el SNS, que pasaron de 7.525 (1,85 por 10.000 habitantes) en 2001 a 6.985 (1,49 por 10.000 habitantes) en 2011, lo que supone una reducción del 7% en el número de procedimientos y del 19% en la tasa de realización por 10.000 habitantes.
En cuanto a los datos analizados, las 110.950 altas hospitalarias por CI contabilizadas en el SNS durante el año 2011 tuvieron un peso medio de 1,40 y consumieron un total de 772.462 estancias. El coste medio de los ingresos por CI ha venido mostrando un progresivo e importante incremento a lo largo de los años analizados (fig. 1D); si en 1997 era de 514.749 pesetas (3.093,7€), en 2011 fue de 7.028,71€ (oscilando según los procesos entre 2.985,26 y 10.078,96€), representando un coste total para el SNS de casi 780 millones de euros anuales.
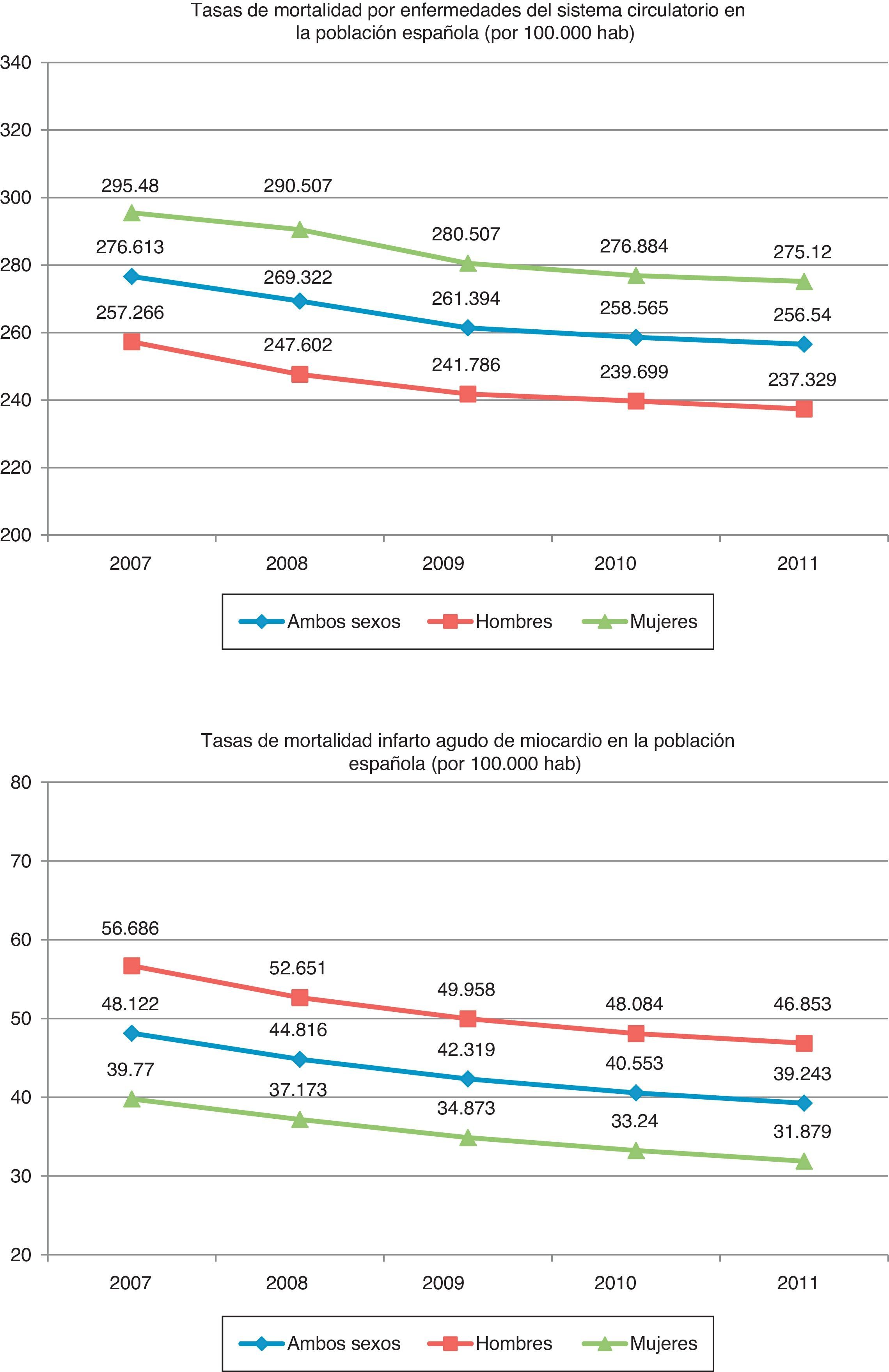
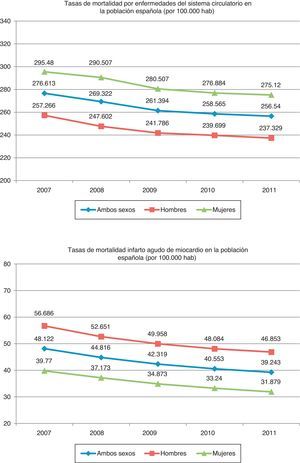
Mortalidad. Años de vida perdidosLas tasas de mortalidad por enfermedades del aparato circulatorio en España han ido descendiendo desde el año 2007 al año 2011, tanto globalmente como por sexos (reducción relativa del 7% en mujeres y del 8% en hombres) (fig. 2). Durante este período las mujeres han tenido tasas mayores a las de los hombres14.
Cuando se analizan las tasas de mortalidad por IAM durante el período 2007-201114 (fig. 2) también se observa un descenso progresivo, tanto globalmente como por sexos (reducción relativa del 17% en hombres y del 20% en mujeres). De aquí se puede deducir que la reducción global de las enfermedades cardiovasculares durante el periodo 2007-2011 se debe fundamentalmente a la reducción del IAM.
Los años potenciales de vida perdidos (APVP) constituyen un indicador que ilustra sobre la pérdida que experimenta la sociedad como consecuencia de la muerte de personas jóvenes o de fallecimientos prematuros. En la tabla 2 se pueden observar las tendencias de los APVP en el periodo 2007-201115, produciéndose una disminución para todas las causas, enfermedades del sistema circulatorio, CI e IAM. Los APVP son notoriamente mayores en hombres que en mujeres, sobre todo para la CI y el IAM, y las reducciones a lo largo de este periodo también son mayores en mujeres que en hombres.
Años potenciales de vida perdidos por 100.000 habitantes (0-69 años), periodo 2007-2011
| Año | 2007 | 2008 | 2009 | 2010 | 2011 |
| Todas las causas | |||||
| Mujeres | 1.979,5 | 1.937,8 | 1.870,8 | 1.787,1 | 1.789,9 |
| Hombres | 4.297,3 | 4.118,8 | 3.839,5 | 3.657,1 | 3.518,2 |
| Ambos sexos | 3.136,8 | 3.026,3 | 2.851,4 | 2.716,4 | 2.650,3 |
| Enfermedades del sistema circulatorio | |||||
| Mujeres | 222,3 | 213,2 | 198,9 | 190,1 | 185,7 |
| Hombres | 681,1 | 668 | 618 | 589,3 | 554,7 |
| Ambos sexos | 449,2 | 438,2 | 406,3 | 387,3 | 368,3 |
| Enfermedades isquémicas del corazón | |||||
| Mujeres | 58,2 | 51,2 | 49 | 48,9 | 45,9 |
| Hombres | 316,7 | 301,8 | 288,1 | 277 | 253,6 |
| Ambos sexos | 185,8 | 174,9 | 167,2 | 161,6 | 148,6 |
| Infarto agudo de miocardio | |||||
| Mujeres | 39,3 | 35,3 | 33,1 | 32,2 | 30,4 |
| Hombres | 217,4 | 201,2 | 192,1 | 185,6 | 167,3 |
| Ambos sexos | 127,3 | 117,3 | 111,9 | 108,1 | 98,2 |
La prevención cardiovascular con el objetivo de disminuir la morbimortalidad cardiovascular tiene 3 niveles según el momento de su implantación. Por orden cronológico podemos hablar de prevención primordial, es decir, la que se realiza antes de la presencia de los factores de riesgo cardiovascular; posteriormente, la prevención primaria, cuando la presencia de factores de riesgo implica intentar controlarlos para evitar un episodio cardiovascular, y finalmente la prevención secundaria, que es la que se realiza cuando ya ha habido un episodio cardiovascular. Los esfuerzos preventivos deben ser proporcionales al nivel de riesgo o probabilidad de presentar un episodio cardiovascular, siendo precisamente los sujetos que han tenido un episodio cardiovascular y han sobrevivido los que tienen más riesgo de presentar un nuevo episodio. Por eso mismo, los objetivos terapéuticos en prevención secundaria son más estrictos, especialmente en cuanto a los lípidos16.
Existen múltiples guías europeas y nacionales centradas en la prevención cardiovascular en general o en el manejo de los distintos factores de riesgo en particular. En el ámbito europeo se han publicado las guías conjuntas de prevención cardiovascular con sucesivas actualizaciones o versiones, siendo la 5.ª la publicada en 201217. Dichas guías se han traducido y adaptado a España18.
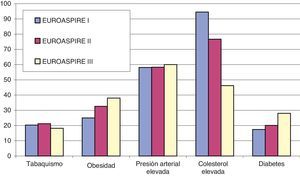
Paralelamente se han llevado a cabo sucesivos estudios transversales o encuestas multinacionales para conocer la realidad del control de los factores de riesgo cardiovascular en los sujetos en prevención secundaria por enfermedad coronaria: sujetos en los que se han hecho intervenciones quirúrgicas o percutáneas sobre las coronarias o que hubieran ingresado en los hospitales por infarto o isquemia miocárdica. Ya se han realizado 3 encuestas EUROASPIRE (European Action on Secondary Prevention through Intervention to Reduce Events) llevadas a cabo por la Sociedad Europea de Cardiología en 1995-1996, 1999-2000 y 2006-2007, donde España ha sido uno de los países participantes. La principal conclusión de estas encuestas ha sido que el grado de control de los factores de riesgo es totalmente insatisfactorio y está lejos del consejo que dan las guías de prevención cardiovascular. En concreto, según los datos del EUROASPIREIII19 recogidos de 8.966 pacientes entrevistados de entre 13.935 historias clínicas revisadas, el 17% de los pacientes seguían fumando después del episodio coronario, el 35% tenían obesidad, el 56% no tenían controlada la presión arterial, el 51% presentaban niveles altos de colesterol y el 25% eran diabéticos. En cuanto a la utilización de medicación, el 91% recibían antiagregantes, betabloqueantes el 80%, IECA/ARA-II el 71%, antagonistas del calcio el 25% y estatinas el 78%. En comparación con las encuestas previas había aumentado el número de mujeres menores de 50años fumadoras, el número de diabéticos y el de obesos. El control de la presión arterial fue similar en las encuestas previas y había mejorado el control del colesterol, parejo a un aumento de la utilización de estatinas (fig. 3).
Recientemente se han presentado de forma preliminar los resultados del EUROASPIREIV20 con tendencia similar, especialmente aumentando la obesidad (38,5%) y la diabetes (27,2%). El tabaquismo y el ejercicio físico se mantienen estables. Ha mejorado el control del colesterol (33% con colesterol superior a 4,5 mmol/l) y, como novedad, ha mejorado un 8% el control de la presión arterial.
En España se han realizado estudios similares en diversos ámbitos con resultados parecidos. En el estudio CINHTIA21 se ha valorado el grado de control de los factores de riesgo en pacientes de consulta de cardiología con CI, obteniendo un control de la presión arterial del 40,5% y del colesterolLDL del 30%. En el estudio CIFARC22, realizado en consultas de medicina interna, se han estudiado los pacientes de riesgo alto o muy alto, y el grado de control simultáneo de todos los factores de riesgo (hipertensión arterial, diabetes, tabaquismo y dislipidemia) era solo del 10%.
En el estudio CIFARC223 también se observó que una intervención global en los pacientes de alto o muy alto riesgo cardiovascular conseguía en un año incrementar el control global del 10 al 23%. La rehabilitación cardiaca, que después de un IAM busca la recuperación funcional del corazón desde un punto de vista integral incluyendo un programa de ejercicio físico, es un recurso infrautilizado24. Además, la rehabilitación cardiaca tiene una relación coste-eficacia muy favorable.
El cambio en el modelo asistencial con aplicación de protocolos o tecnologías modernas puede ser otra vía de mejora. En otros países, como Irlanda, el programa Heartwatch25 de prevención secundaria de pacientes con CI realizado en el ámbito de la atención primaria consiguió mejorar los factores de riesgo y que no aumentara la obesidad. En una revisión sistemática de ensayos clínicos de intervenciones de telemedicina (mediante teléfono, Internet o videoconferencias) en pacientes coronarios se demuestra que estas intervenciones son eficaces para controlar el tabaquismo, la hipertensión, la dislipidemia y la obesidad26.
Otro aspecto fundamental es conseguir una buena adherencia del paciente. La adherencia no es solo farmacológica sino también en las indicaciones del estilo de vida que, como se ha expuesto en las encuestas EUROASPIRE, presenta una situación alarmante. Es muy difícil que el paciente asuma cambios en los estilos de vida si no entiende el mensaje y si no es consciente de su situación de riesgo. Los profesionales médicos nos guiamos por el riesgo absoluto cardiovascular, concepto que no entiende el paciente. Mensajes centrados en conceptos que entienda el paciente y con lenguaje próximo a él, como la edad vascular o gráficos de vivos y muertos, pueden mejorar la adherencia. Iniciativas como EUROACTION27 a nivel internacional o españolas como PRESENTE28 o CAM29,30 sobre pacientes y familiares, y con intervención multifactorial incluyendo material educativo, demuestran que se puede avanzar por ese camino.
Responsabilidades éticasProtección de personas y animalesPara esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosEn mi artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoEn mi artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.