Este artículo deriva de la comunicación oral presentada en la XIV Reunión Nacional de Cirugía de la Asociación Española de Cirujanos.
Introducción
La clasificación TNM es el método más fiable para determinar la extensión de la enfermedad y el pronóstico del enfermo con carcinoma gástrico, debido a que la afección ganglionar y la profundidad de invasión mural son los 2 principales factores pronósticos en esta neoplasia, en ausencia de enfermedad a distancia1,2. En consecuencia, la estadificación TNM correcta es imprescindible para comparar los resultados en términos de supervivencia obtenidos por diferentes grupos, así como para formar la base para futuras prescripciones de tratamientos multidisciplinarios.
Desde la primera edición del sistema TNM, en 1966, la clasificación de la N en el carcinoma gástrico estaba basada en la localización de los ganglios, categorizándolos según la distancia de los ganglios con metástasis al tumor primario. Hasta 1997, este concepto se mantuvo en vigor con la 4.a edición de la clasificación TNM3. Previamente, en las normas generales de la Sociedad Japonesa para el Estudio del Cáncer Gástrico se establecía que la localización de los ganglios con metástasis en relación con la localización del tumor primario condicionaba la pertenencia al nivel de estación ganglionar y su estadificación4. Sin embargo, este tipo de sistemas ha sido criticado por su complejidad y la subjetividad de su interpretación5, y posteriormente varios estudios han demostrado que el número de ganglios infiltrados, con independencia de su localización, influye en la supervivencia6,7. En consecuencia, en 1997 se presentó una nueva clasificación TNM, incluida en la 5.a edición de la AJCC y la UICC, que definió las distintas categorías de la pN exclusivamente según el número de ganglios metastásicos8. Esta edición aporta como ventaja que no requiere la preparación de la pieza por el cirujano para una identificación anatomopatológica adecuada de los diferentes grupos de ganglios linfáticos. Su principal inconveniente radica en la necesidad de estudiar un mínimo de 15 ganglios de la pieza quirúrgica para poder estadificar la N correctamente9,10. Otro aspecto controvertido de esta 5.a edición de la clasificación TNM radica en el punto de corte entre las distintas categorías de la N, que puede estar influido por algunos sesgos presentes en los estudios6,11-13.
El objetivo de este estudio fue conocer el número de casos de carcinoma gástrico intervenidos en nuestro servicio de cirugía que podían ser correctamente estadificados con la 5.a edición de la clasificación TNM y analizar una serie de factores que podían condicionar el número de ganglios linfáticos obtenidos o aislados.
Pacientes y método
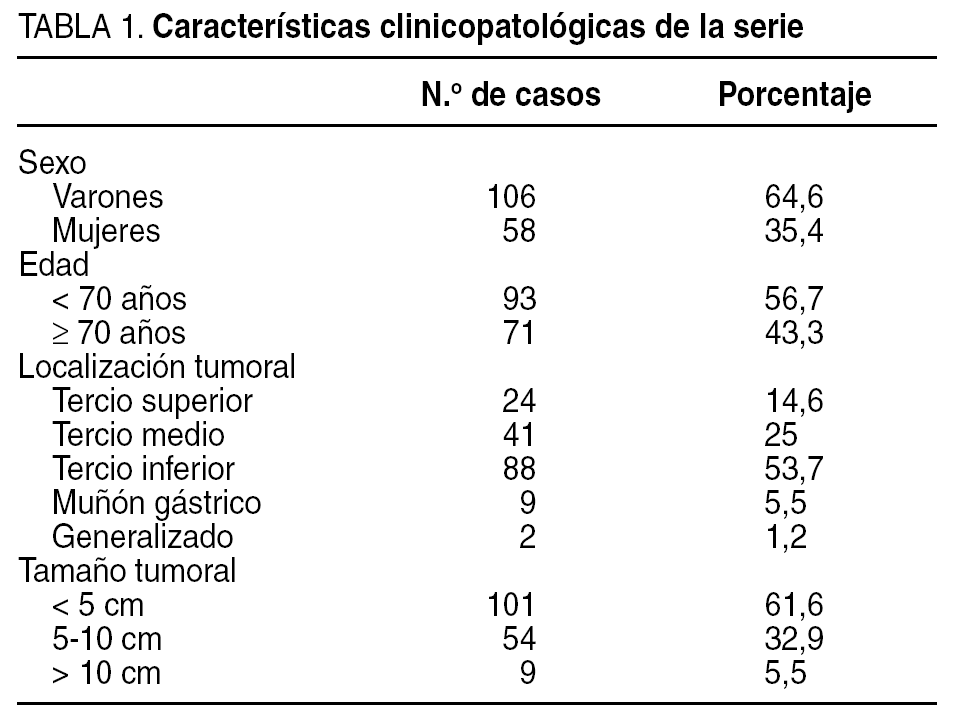
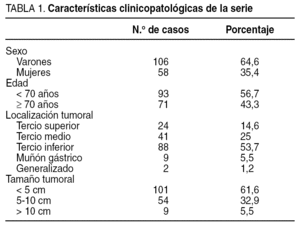
En este estudio se ha incluido a 164 pacientes consecutivos con un diagnóstico histopatológico de carcinoma gástrico a los que se realizó una resección gástrica, en ocasiones con intención paliativa, durante el período comprendido entre marzo de 1990 y noviembre de 2002 en el Hospital General Universitario de Elche. Se excluyó a los pacientes intervenidos con neoplasias irresecables y a aquellos con diagnósticos histológicos diferentes de carcinoma gástrico. La tabla 1 muestra la distribución de estos pacientes en cuanto al sexo, la edad, la localización y el tamaño del tumor.
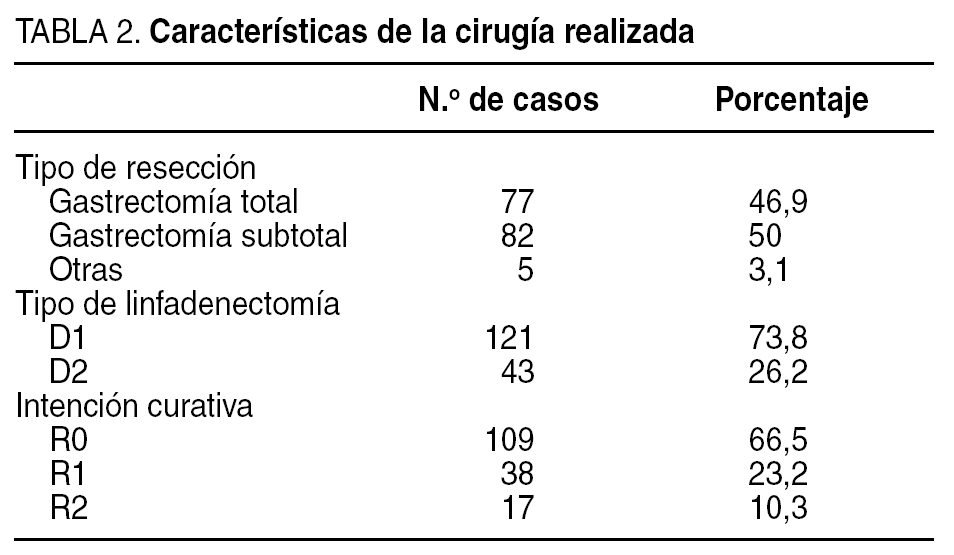
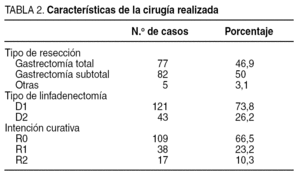
En todos los casos se realizó una resección del tumor primario con linfadenectomía D1 o D2 (tabla 2). Los pacientes han sido estadificados de acuerdo con la 5.a edición de la clasificación TNM. Inicialmente, se clasificó a los pacientes con más de 15 ganglios aislados, pero posteriormente se consideró el grupo de pacientes con más de 10 ganglios y también los que tenían más de 5 ganglios analizados. No se clasificaron los casos con menos de 5 ganglios aislados.
Los factores estudiados, potencialmente relacionados con el número de ganglios obtenido, fueron: el tipo de resección gástrica (gastrectomía total o subtotal), el tamaño tumoral, el tipo histológico, el grado de diferenciación tumoral, el patólogo que analizó la pieza quirúrgica (4 facultativos) y la experiencia del cirujano. Para este último punto, dividimos a los cirujanos en 4 grupos dependiendo del número de gastrectomías que había realizado cada uno en este estudio: menos de 5, entre 5 y 10, entre 11 y 20 y más de 20 resecciones.
Para estudiar el grado de asociación entre el número de ganglios aislados y el tipo de resección utilizamos el test de Mann-Withney. El test de Kruskal-Wallis se utilizó para analizar la influencia del patólogo en el número de ganglios encontrados y analizados en cada pieza quirúrgica. El análisis del número de ganglios obtenidos en función de la experiencia de los cirujanos se estudió con el test ANOVA de un factor. El coeficiente de correlación entre el tamaño tumoral, el tipo histológico, el grado de diferenciación tumoral y el número de ganglios se calculó con la rho de Spearman. La significación estadística se estableció para una p < 0,05.
Resultados
Estadificación de los tumores con la 5.a edición de la clasificación TNM
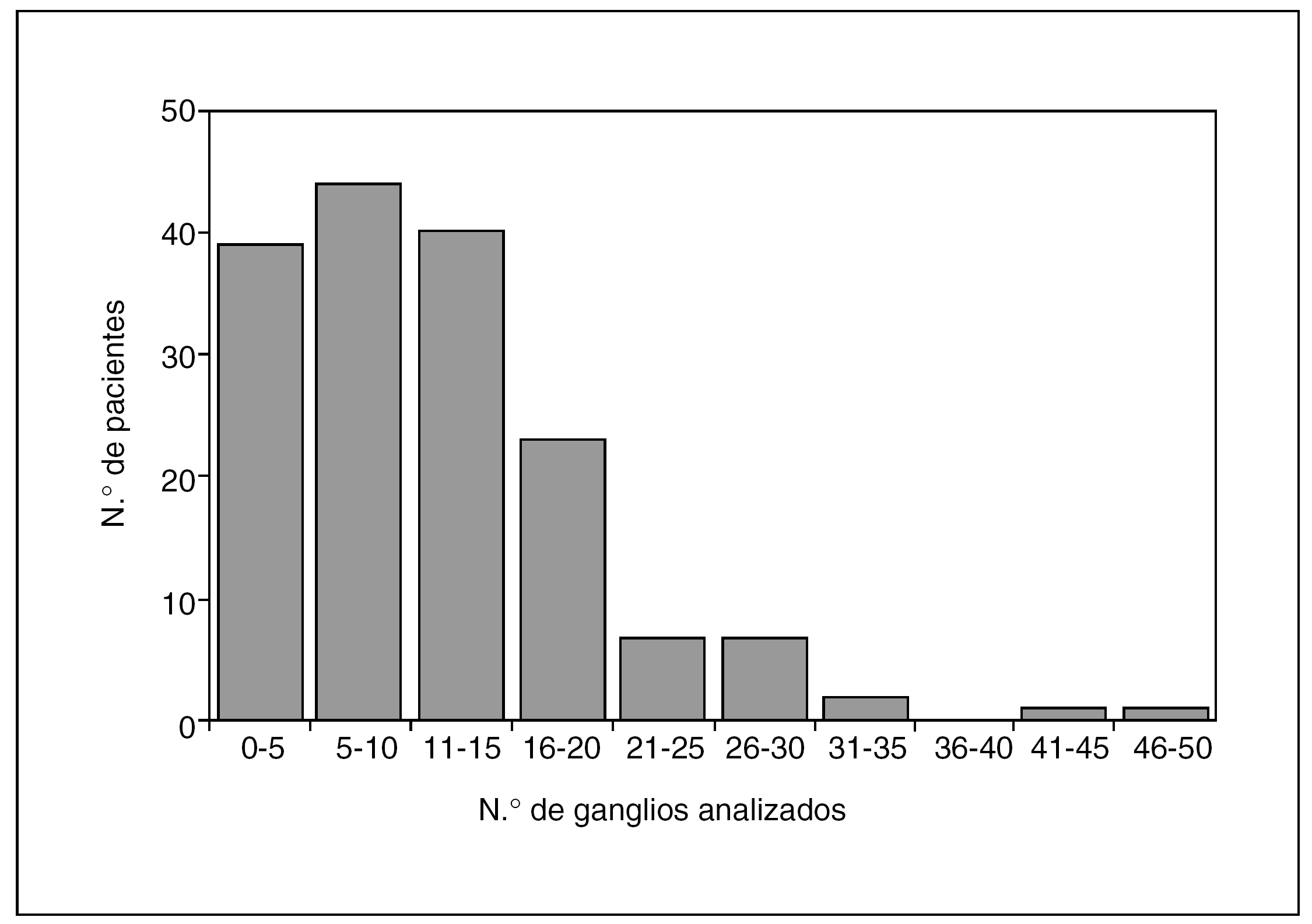
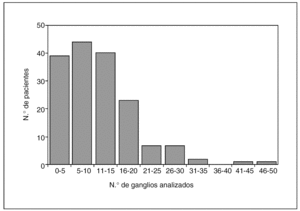
El número de ganglios analizados por término medio en los 164 pacientes fue de 11,4 (intervalo de confianza [IC] del 95%, 10,12-12,66), con un rango entre 0 y 47 (fig. 1). La media de adenopatías con metástasis fue de 4,38 (IC del 95%, 3,87-6,04), con un rango entre 0 y 32. No se aisló ningún ganglio en 16 pacientes (9,8%). En el subgrupo de 17 pacientes a los que se les hizo una resección paliativa R2, se aisló una media de 11,6 ganglios (IC del 95%, 5,57-17,63), con un rango entre 2 y 27, y la media de adenopatías metastásicas fue de 6,82 (IC del 95%, 0,89-12,75), con un rango entre 0 y 20.
Fig. 1. Histograma que muestra la distribución numérica de los ganglios linfáticos analizados por paciente.
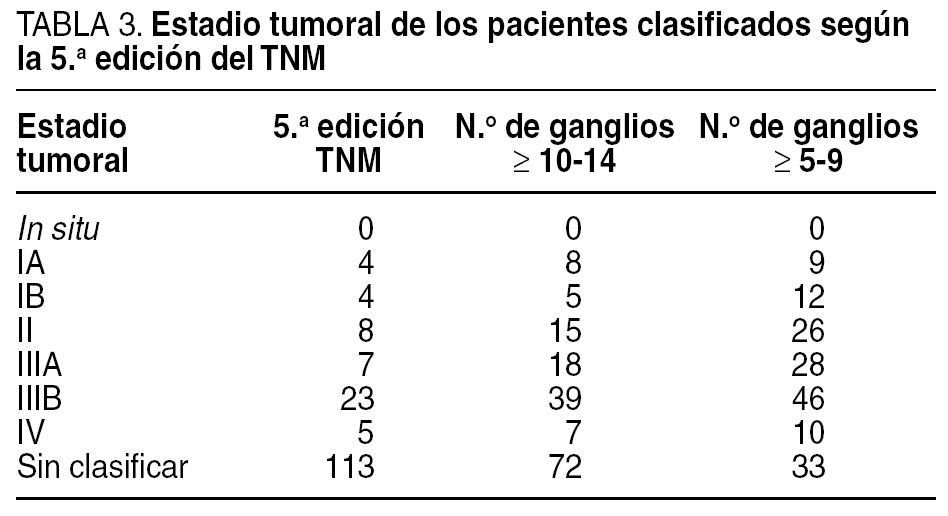
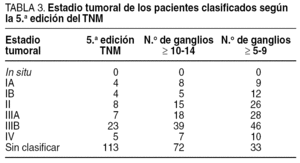
Sólo se aislaron más de 15 ganglios en 51 casos (31%), por lo que 113 pacientes resultaron inicialmente clasificados como NX según la 5.a edición de la clasificación TNM. Cuando fijamos el mínimo de ganglios necesarios en 10, se estadificó el 52% de los casos y, al disminuir este valor a más de 5 ganglios analizados, se pudo clasificar al 79,9% de los pacientes (tabla 3).
Variables histopatológicas relacionadas con el número de ganglios analizados
El tamaño medio de los tumores resecados fue de 4,52 cm (IC del 95%, 3,97-5,08), con un valor máximo de 16 cm. Existió una correlación significativa entre el tamaño tumoral y el número de ganglios aislados (p = 0,018).
Un 64,7% de los tumores intervenidos fue de tipo enteroide, un 30,3% de tipo difuso; un 17,6% de ellos mostró células en anillo de sello y un 4,9% de tipo mixto. No se encontró una correlación significativa entre el tipo histológico y el número de ganglios analizados.
El 46% de los tumores resecados eran pobremente diferenciados, el 34,5% moderadamente diferenciados y el 19,5% bien diferenciados. No se halló una correlación significativa entre el grado de diferenciación tumoral y el número de ganglios analizados.
En las gastrectomías subtotales se aisló una media de 9,9 ganglios (IC del 95%, 8,51-11,28), con un rango entre 0 y 29. En el caso de gastrectomías totales, la media de ganglios aumentó hasta 13,28 (IC del 95%, 11,19-15,37), con un máximo de 47 ganglios, diferencia que fue significativa (p = 0,034).
Influencia del patólogo en el número de ganglios analizados
El estudio histológico de las piezas quirúrgicas fue realizado por 4 patólogos diferentes. El patólogo A estudió 98 piezas de gastrectomía (64%) y aisló una media de 10,92 ganglios (IC del 95%, 9,06-12,77), con un rango entre 0 y 47 (desviación estándar [DE], 9.247). El patólogo B estudió 13 piezas de gastrectomía y analizó una media de 12,69 ganglios (IC del 95%, 8,96-16,7), con un rango entre 0 y 27 (DE, 6.626). El patólogo C estudió 24 piezas de gastrectomía, y analizó una media de 11,63 ganglios (IC del 95%, 9,27-13,98), con un rango entre 5 y 26 (DE, 5.570). Finalmente, el patólogo D estudió 18 piezas y analizó una media de 14 ganglios (IC del 95%, 10,11-17,89), con un rango entre 2 y 27 (DE, 7.822). No hubo una diferencia significativa entre el número de ganglios aislados por los distintos patólogos (p = 0,2).
Influencia de la experiencia del cirujano en el número de ganglios aislados
Las 164 gastrectomías incluidas en este estudio fueron realizadas por 22 cirujanos distintos. El primer grupo de cirujanos, que habían realizado menos de 5 gastrectomías, alcanzaron una media de 10,5 ganglios (IC del 95%, 8,61-12,39). Los cirujanos que habían realizado entre 5 y 10 gastrectomías obtuvieron 11,29 ganglios de media (IC del 95%, 8,03-14,55). El grupo de cirujanos que había realizado entre 11 y 20 intervenciones alcanzaron 12,29 ganglios de media (IC del 95%, 9,35-15,23). Finalmente, los cirujanos con más de 20 gastrectomías realizadas, obtuvieron una media de 11,83 ganglios (IC del 95%, 9,46-14,2). No hubo diferencias estadísticamente significativas entre los 4 grupos (p = 0,81).
Discusión
Diferentes estudios previos han concluido que la 5.a edición de la clasificación TNM es superior a la edición previa para establecer el pronóstico en el carcinoma gástrico6,14,15. Sin embargo, esta nueva clasificación requiere el análisis de un mínimo de 15 ganglios para poder definir el estadio N, lo que en nuestro medio constituye un inconveniente muy importante. En esta serie, al clasificar de forma estricta todos los tumores con la 5.a edición, el porcentaje de casos en los que se analizaron menos de 15 ganglios fue elevado (69%) y sólo cuando situamos el punto de corte en 10 o más ganglios analizados pudimos clasificar la N en la mitad de nuestros pacientes. Estos resultados podrían atribuirse en parte al número escaso de linfadenectomías D2 realizadas, debido a que la mayoría de los cirujanos participantes realizaron exclusivamente linfadenectomías D1 y a que un porcentaje considerable de nuestros enfermos presentaban estadios avanzados o eran mayores de 70 años. Sin embargo, en dos estudios occidentales prospectivos multicéntricos se constató que se podía obtener una media de 15 ganglios tras la realización de linfadenectomías D116,17, lo que sugiere que la disección histopatológica en nuestro estudio pudo tener un cierto grado de insuficiencia. En este sentido apunta el hecho de que no se aislara ningún ganglio en el 9,8% de casos. Finalmente, el porcentaje de gastrectomías totales de nuestra serie (46,9%) influyó de forma significativa en el número de ganglios analizados, coincidiendo con otros autores9, aunque no se tradujo en un porcentaje similar de enfermos con más de 15 ganglios aislados (31%).
Nuestros resultados concuerdan con los mostrados por un estudio multicéntrico inglés1, donde el porcentaje de casos con un mínimo de 15 ganglios analizados fue mayoritariamente bajo, variando entre el 10 y el 44% y alcanzando de forma excepcional el 76% en un hospital. Como dato interesante, este estudio mostró que el porcentaje de ganglios analizados no estaba asociado necesariamente al volumen anual de carcinomas gástricos resecados. Por otra parte, el estudio prospectivo aleatorizado holandés, que comparó la efectividad de la linfadenectomía D1 con respecto a la D2, encontró que hasta el 19% de los pacientes con linfadenectomía D2 no alcanzaban el mínimo de 15 ganglios, por lo que no podrían clasificarse con esta 5.a edición17. Consecuentemente, dado que un considerable porcentaje de pacientes no pueden ser clasificados, algunos grupos han sugerido la posibilidad de reducir este mínimo necesario a 10 ganglios10, e incluso a 5 ganglios9. Sin embargo, esta reducción no parece recomendable ya que se ha constatado que la aceptación de un número inferior a 15 ganglios evaluados conllevaría un aumento significativo del número de casos con migración de estadio7. Otros métodos de estadificación propugnados que se basan en la ratio entre los ganglios metastásicos y los ganglios analizados pueden ser útiles para valorar el pronóstico y prevenir el fenómeno de la migración de estadio18.
Adicionalmente, en nuestro estudio analizamos la variabilidad atribuible a la experiencia del cirujano y a la disección del patólogo en los ganglios estudiados. Por una parte, la experiencia de los cirujanos, divididos en grupos en función del número de gastrectomías anuales realizadas, no influyó en el número de ganglios estudiados. Por otra, no se apreciaron diferencias significativas entre los cuatro patólogos en el número de ganglios aislados, aunque ello puede estar sesgado por el hecho de que un patólogo llevó a cabo el 64% de todos los exámenes.
Estos datos nos hacen concluir que la 5.a edición del sistema TNM es difícil de aplicar en nuestro medio. Sin embargo, esta edición permite una estadificación correcta de los enfermos con carcinoma gástrico y evaluar futuros tratamientos multidisciplinarios dentro de ensayos clínicos, por lo que es necesario aunar esfuerzos de cirujanos y patólogos para conseguir el análisis del número mínimo de ganglios requerido. Por una parte, los cirujanos con una especial dedicación a esta patología deberían realizar linfadenectomías más amplias, con la condición de no aumentar la morbimortalidad y quizá colaborar con el patólogo en la disección de los grupos ganglionares. Por otra, los patólogos deben tener siempre presente que es imprescindible el análisis de un mínimo de 15 ganglios para considerar correcto el estudio de la pieza y conseguir la estadificación fiable del enfermo.