La obstrucción intestinal secundaria a páncreas heterotópico (PH) es una entidad clínica poco frecuente. Se presenta el caso de un paciente varón de 42 años de edad sin antecedentes de interés que acude a urgencias por cuadro de dolor abdominal de carácter continuo y difuso, de aproximadamente 24h de evolución. Asimismo presenta náuseas y vómitos sin otra sintomatología asociada.
A la exploración física se objetiva estabilidad hemodinámica y marcada distensión abdominal sin signos de irritación peritoneal.
El hemograma muestra un aumento de leucocitos (17×109/l) con neutrofilia. En la bioquímica la amilasa y la lipasa se encontraban en rangos normales, así como el perfil hepático, salvo una ligera elevación de la GOT y de la GPT (60 y 68UI/l). Asimismo se realiza una radiografía de abdomen donde se observan niveles hidroaéreos de intestino delgado. Ante la ausencia de signos de gravedad y el buen estado clínico del paciente se decide ingreso para manejo conservador.
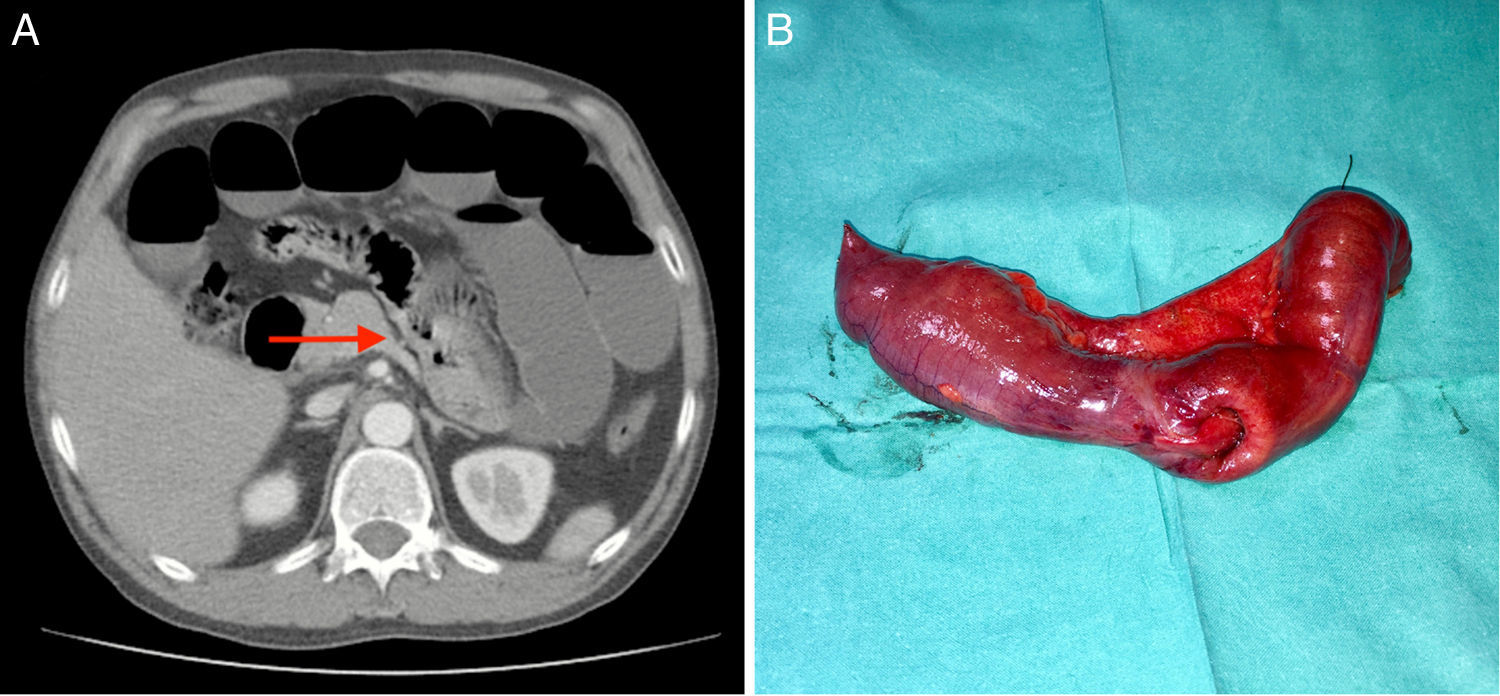
A las 24h del ingreso el paciente no presenta mejoría clínica ni de los parámetros analíticos. Por ello se realiza una tomografía axial computarizada (TAC) con contraste intravenoso donde se observa dilatación proximal de asas del intestino delgado con realce de un segmento del yeyuno sugiriendo un cuadro de invaginación intestinal, con escaso líquido libre en fondo de saco. Ante estos hallazgos se decide intervención quirúrgica (figs. 1 y 2).
Bajo anestesia general se realiza una laparotomía exploradora confirmando la presencia de invaginación intestinal de causa tumoral y de crecimiento exofítico, sin afectación de órganos vecinos. Se realiza drenaje retrógrado del contenido proximal al stop y resección de la lesión con márgenes libres de 5cm. Se finaliza la intervención con una anastomosis latero-lateral isoperistáltica. El paciente presenta un curso evolutivo correcto sin complicaciones y es dado de alta al quinto día del postoperatorio.
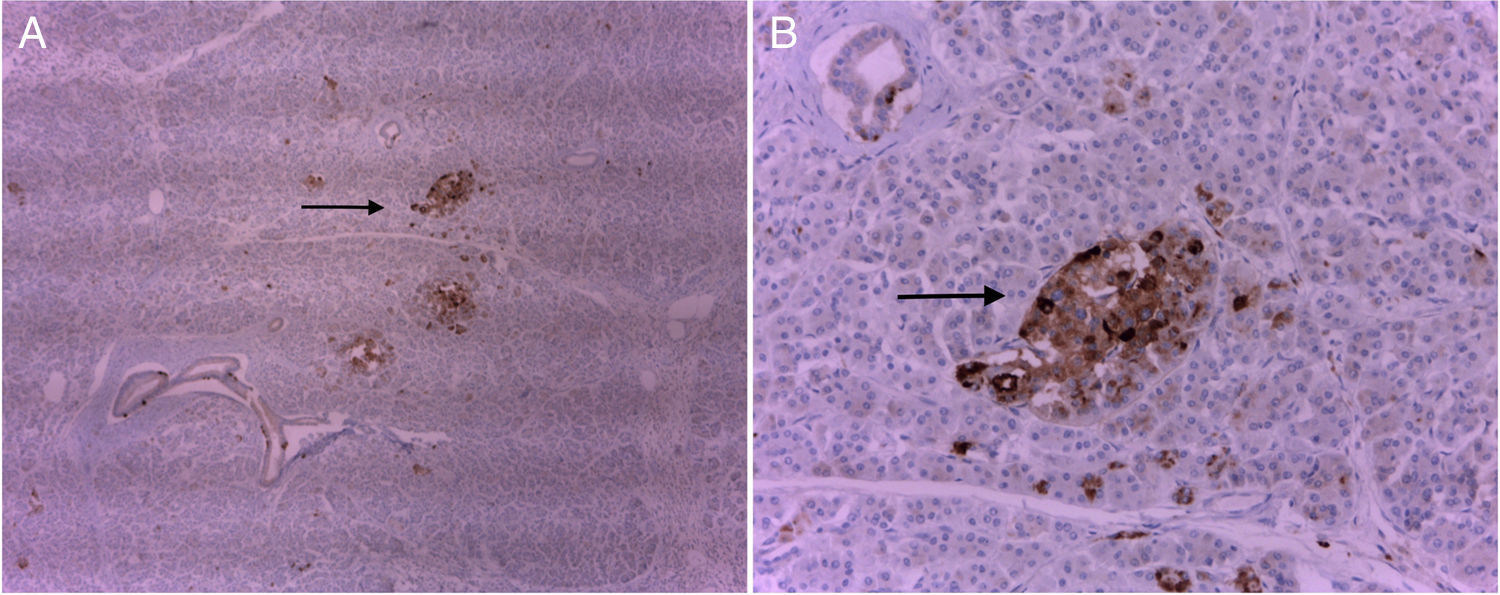
En la revisión de la pieza mediante microscopía se describe a la tumoración correspondiente como tejido pancreático normal, exocrino con lobulillos y conductos. También se hace mención a la existencia de tejido endocrino con islotes de Langerhans. En la pared del asa y rodeando al tejido pancreático heterotópico hay focos micro-abscesificados de polimorfonucleares.
Tras 6 meses de seguimiento, el paciente se encuentra clínicamente asintomático. En la TAC de control no se hallaron alteraciones a destacar.
El PH se define como «tejido pancreático con falta de comunicación vascular o anatómica con el mismo páncreas»1–3. El primer caso de PH fue desarrollado en un divertículo ileal y fue reportado por Jean Schultz en 1727 pero la primera confirmación histológica data del siglo XIX con Klob en 18594.
La prevalencia según estudios en necropsias es de entre el 0,6 y el 12,7%, predomina en el sexo masculino en el quinto y sexto decenio de la vida3,5. Suele encontrarse con mayor frecuencia en el estómago (25-38%) siendo el antro el lugar más común en un 90%. También puede hallarse en el duodeno (17-36%), en el yeyuno (15-21%) y otros lugares menos comunes como vías biliares, mesenterio, epiplón, etc.3,6,7.
Las teorías del origen básicamente son 2:
- -
La primera alude que el páncreas es creado a partir de la invaginación de tejido endodérmico en el duodeno primitivo. De su exposición ventral nace la cabeza pancreática, y de su exposición dorsal el cuerpo y la cola. Esta teoría es llamada de mal posición porque hace referencia que durante la rotación del intestino proximal algunos elementos del páncreas primitivo pueden separarse y así, eventualmente desarrollarse en otros tejidos1,6,8.
- -
La segunda es denominada teoría de la metaplasia. Esta nos hace mención a la posibilidad que el PH nazca de áreas de metaplasia pancreática del endodermo las cuales migren a la submucosa durante la embriogénesis8,9.
La mayoría de los casos cursan de forma asintomática y su hallazgo está en relación de un estudio abdominal por otra causa, una laparotomía o durante una autopsia2,3,5,6,8–10. La sintomatología depende del tamaño y la localización de la lesión. Es así, que con mayor frecuencia puede producir dolor abdominal, hemorragia gastrointestinal, náuseas y/o vómitos entre otros menos específicos11,12. Estos síntomas predominan cuando la lesión es mayor a 1,5cm o se encuentra en posición pre pilórica2,3,6,9. Es poco común que una lesión ocasione obstrucción o intususcepción. Sin embargo lesiones de este tipo en el contexto de una urgencia pueden simular otras entidades como tumores estromales. La secreción de hormonas pancreáticas o enzimas y la subsiguiente inflamación o irritación química del tejido puede también estar en relación con la sintomatología inicial10–12. Asimismo, si el tejido pancreático heterotópico es funcionalmente viable puede ocasionar cuadros de pancreatitis, seudoquistes, abscesos y/o neoformaciones como el adenocarcinoma de páncreas11.
El estudio inicial recomendado es la endoscopia digestiva alta si el PH está ubicado en el estómago o primera porción duodenal8. Actualmente pruebas complementarias como la ecoendoscopia tiene un importante papel pudiendo diagnosticar PH de entre 0,5 y 2cm de diámetro, y junto a la punción aspiración con aguja fina (PAAF) la sensibilidad puede alcanzar entre un 80-100%3,9. Otros métodos de detección como la TAC, el tránsito baritado, la resonancia magnética o la cápsula endoscópica podrían ser útiles dependiendo de la localización y el cuadro clínico. Esta entidad suele ser un hallazgo casual y su diagnóstico es difícil, puesto que no se considera de entrada en el diagnóstico diferencial.
El criterio para indicar la intervención más importante es la presencia de sintomatología por la localización o secundaria a complicación. Es recomendable realizar una exéresis completa del PH si es hallado de forma casual intra operatoria, si tiene un diámetro igual o mayor a los 3cm, y evidentemente si existe sintomatología6,10. Actualmente no existe una casuística suficiente para recomendar el seguimiento endoscópico frente a la intervención quirúrgica6.