El desarrollo de incontinencia fecal tras el parto es un hecho frecuente. Esta incontinencia responde a una etiología multifactorial en la que el elemento más frecuente es la lesión del esfínter anal. Existen diversos factores de riesgo, que es muy importante conocer y evitar. La lesión esfinteriana puede producirse por desgarro perineal o en ocasiones por la realización de una episiotomía de forma incorrecta. Es muy importante reconocer la lesión cuando se produce y repararla de forma adecuada. El traumatismo de los nervios pudendos puede incrementar el efecto de las lesiones esfinterianas directas. Es frecuente la persistencia de incontinencia a pesar de la reparación esfinteriana primaria. La esfinteroplastia quirúrgica es el tratamiento estándar de las lesiones esfinterianas obstétricas, sin embargo, las terapias de estimulación eléctrica sacra o tibial están siendo aplicadas en pacientes con lesiones esfinterianas no reparadas, con resultados prometedores.
The development of fecal incontinence after childbirth is a common event. This incontinence responds to a multifactorial etiology in which the most common element is external anal sphincter injury. There are several risk factors, and it is very important to know and avoid them. Sphincter injury may result from perineal tear or sometimes by incorrectly performing an episiotomy. It is very important to recognize the injury when it occurs and repair it properly. Pudendal nerve trauma may contribute to the effect of direct sphincter injury. Persistence of incontinence is common, even after sphincter repair. Surgical sphincteroplasty is the standard treatment of obstetric sphincter injuries, however, sacral or tibial electric stimulation therapies are being applied in patients with sphincter injuries not repaired with promising results.
Existe una alta frecuencia de incontinencia fecal tras el alumbramiento. Estudios de prevalencia en distintas poblaciones, así como de series de mujeres estudiadas tras el parto en algunos centros, han puesto de manifiesto tasas globales de incontinencia que pueden oscilar entre el 4 y el 59%1–11. En nuestro medio, una serie de cohortes española de más de 1.000 nulíparas encontró una incidencia de incontinencia fecal en el posparto inmediato del 7,3%12.
Llama la atención la variabilidad de las incidencias publicadas. Esto quizá sea debido a que la mujer no consulta en muchas ocasiones, a que el obstetra no busca este dato en todos los casos, a que existen grados muy variables en los escapes, que además pueden variar con el tiempo, y a la dificultad de la medición de síntomas subjetivos.
La incontinencia fecal posparto obedece a una etiología multifactorial y su abordaje requiere una actuación multidisciplinar, por lo que su manejo resulta en ocasiones complejo y los resultados de los tratamientos, desalentadores.
El objetivo de este artículo es proporcionar una actualización de diferentes aspectos clave de la incontinencia fecal de origen obstétrico, mediante una revisión de la literatura, y conjugarla con la propia experiencia de nuestro grupo con el fin de determinar cuál debería ser el manejo más adecuado de esta afección.
MetodologíaSe ha realizado una revisión de la literatura existente utilizando las bases de datos PUBMED y COCHRANE. Como criterios de búsqueda se han utilizado las palabras clave: «incontinencia fecal posparto, incontinencia fecal obstétrica, lesiones obstétricas y esfínter anal, desgarros perineales y esfínter anal, lesiones esfínter anal posparto». Se han incluido trabajos publicados desde 1990 hasta la actualidad.
Causas de incontinencia fecal tras el alumbramientoDurante el parto, existen diversas situaciones que pueden condicionar el desarrollo de lesiones del compartimento posterior y que, potencialmente, producirán una incontinencia fecal subsiguiente.
En primer lugar, es frecuente la aparición de un desgarro perineal durante el expulsivo. Este desgarro perineal, en ocasiones, puede llegar a afectar la musculatura esfinteriana anal, frecuentemente el esfínter anal externo, encargado de la continencia fecal voluntaria. La tasa de lesiones del esfínter anal es variable, pero oscila entre 2 y 30% en las distintas series3,13–17.
La práctica de una episiotomía, realizada en ocasiones para favorecer la salida del feto, puede fuertemente relacionarse con lesiones esfinterianas producidas directamente por la propia episiotomía, realizada de forma incorrecta y seccionando fibras esfinterianas2,3,14,18.
Otra lesión frecuente durante el parto es la lesión de los nervios pudendos6,19–22. Dicha lesión parece que no es secundaria a un traumatismo directo durante el parto sino más bien a una tracción-alargamiento sufrida durante la distensión del periné en un trabajo de parto prolongado.
Finalmente, el traumatismo y lesión de otros músculos del periné, principalmente el puborrectal y otros fascículos del músculo elevador del ano, pueden incrementar las lesiones del compartimento posterior y aparato esfinteriano, agravando sus consecuencias.
La disposición del compartimento perineal posterior con respecto al canal del parto es el determinante de que puedan producirse con frecuencia lesiones en dicho compartimento. Esta disposición es en J, donde el fondo de la J lo constituye el recto. Las fuerzas axiales desarrolladas durante el parto inciden a modo de pivote sobre el compartimento posterior, que se ve traumatizado23.
Clasificación de los desgarros perinealesLa clasificación de los desgarros perineales producidos durante el parto se basa en las capas anatómicas lesionadas en los compartimentos medio y posterior (piel mucosa y musculatura)24 (tabla 1).
Clasificación de los desgarros obstétricos
| Grado 1 | Laceración del epitelio vaginal |
| Grado 2 | + Laceración de la musculatura perineal |
| Grado 33a3b3c | + Laceración del esfínter anal<50% grosor del esfínter externo>50% grosor del esfínter externoAfecta al esfínter interno |
| Grado 4 | Lesión del epitelio anal |
Fuente: Sultan et al.24.
Está basada en los elementos implicados o lesionados por el desgarro. La laceración que se inicia generalmente en la mucosa vaginal puede progresar según su intensidad y lesionar respectivamente (de delante a atrás) la musculatura del periné, el esfínter anal externo, el esfínter anal interno y finalmente la mucosa anal. En este último caso se produciría una comunicación completa anovaginal y la no reparación o su fallo daría lugar a una fístula rectovaginal. En caso de dudas sobre los planos anatómicos afectados durante un desgarro debe clasificarse como el de grado más alto.
Las lesiones grado 3 y 4 son las que llegan a afectar el aparato esfinteriano anal y pueden producir incontinencia fecal.
Factores de riesgo relacionados con lesiones esfinterianas durante el partoExisten multitud de estudios en la literatura que intentan buscar con evidencia científica cuáles son los factores del alumbramiento que pueden favorecer la aparición de incontinencia fecal posparto o la producción de lesiones esfinterianas2,3,9,10,15,18,25,26. (tabla 2).
Factores de riesgo para el desarrollo de incontinencia fecal tras el parto
| Factores de riesgo mayoresEpisiotomía medialParto instrumentadoFeto mayor de 4 kgFase de expulsivo prolongadaPrimer parto vaginal |
| Factores de riesgo menoresPresentación occipitoposteriorAnalgesia epiduralEdema en el perinéMala visualización del perinéDeficiente protección perinealParto inducidoPresión abdominal externa activa |
La episiotomía se ha relacionado con incontinencia fecal por lesión esfinteriana directa2,3,15,18. Algunos estudios han demostrado que la realización sistemática de la episiotomía no tiene ventajas respecto a la realización selectiva en partos vaginales instrumentados o no27–29. En el trabajo de Signorello et al.18, la incidencia de incontinencia fecal fue mayor en el grupo de mujeres a las que se les realizó episiotomía medial que en el grupo de las que tuvieron desgarro perineal espontáneo. La realización de la episiotomía medial-lateral tiene ventajas sobre la episiotomía medial, en cuanto a una menor tasa de lesiones esfinterianas2,30. Esto es debido a la disposición anatómica del esfínter anal en un periné distendido durante el parto, en el que el tabique rectovaginal está adelgazado y el borde anterior del esfínter anal externo se encuentra en íntima relación con el borde vaginal posterior. La sección cutánea a nivel medial puede fácilmente englobar fibras musculares del esfínter anal externo, en una localización (anterior) en la que la longitud el esfínter es menor y, por tanto, las lesiones pueden tener mayor repercusión.
El parto instrumentado es un factor de riesgo de incontinencia fecal2,3,9,10,13–15,25,31. La utilización de fórceps o vacuum está relacionada con lesiones esfinterianas durante la manipulación vaginal17. La tasa de lesiones y secuelas puede ser relativamente alta cuando se revisa exhaustivamente la funcionalidad esfinteriana tras partos instrumentados y podría ser mayor cuando se utilizan fórceps que cuando se utiliza vacuum. En un estudio aleatorizado de 130 mujeres a las que se estudió la función anorrectal tras el parto mediante cuestionario de incontinencia, ecografía endoanal y manometría anal, se encontró una tasa de incontinencia fecal del 59% en el grupo de las de parto instrumentado con fórceps a diferencia de un 33% en el grupo de vacuum, con diferencias estadísticamente significativas. Las tasas de lesión esfinteriana fueron del 56% en el grupo de fórceps y 49% en el de vacuum, sin significación estadística31.
La realización de una cesárea electiva en teoría evitaría el traumatismo perineal del parto vaginal y disminuiría la probabilidad de incontinencia secundaria, habiéndose comprobado esta relación en algunos estudios25,32 y habiéndose convertido en una posible indicación de cesárea programada a petición materna. Sin embargo, en 2 revisiones sistemáticas (aunque sin datos claros de series aleatorizadas), no se ha demostrado el supuesto efecto protector de la cesárea electiva8,33. Estos datos parecen apuntar a la existencia de otros factores etiopatogénicos para el desarrollo de incontinencia fecal tras el alumbramiento, no relacionados con el traumatismo del suelo pélvico durante el parto vaginal. Se ha indicado que el propio embarazo puede ser factor de riesgo de incontinencia independientemente de la vía de alumbramiento12,34. En un estudio reciente transversal realizado en 1.571 primíparas, hasta el 37% desarrollaba incontinencia fecal en el embarazo tardío con afectación de su calidad de vida35.
Otras causas de incontinencia fecal pospartoLa aparición de incontinencia fecal tras el parto es un proceso multifactorial3. Los defectos esfinterianos están asociados al 50-80% de los casos de incontinencia tras el alumbramiento16,36. Aunque la lesión del esfínter anal por desgarro perineal es la causa más frecuente, existen otras causas que pueden producir incontinencia por sí mismas o asociarse a la lesión esfinteriana, empeorando sus consecuencias. La principal es la lesión de los nervios pudendos.
Las alteraciones de los nervios pudendos tras el parto son más frecuentes e importantes de lo que parecen6,19,20,22. En un trabajo19, en el que se realizó un estudio electrofisiológico de los nervios pudendos tras el parto, en el grupo de mujeres con incontinencia en las que no se había documentado lesión esfinteriana durante el parto, el 46% tenían alteraciones de los pudendos. En este grupo existía un 44% de lesiones esfinterianas no reconocidas. En el grupo de mujeres con lesiones esfinterianas reconocidas, el 19% tenían alteraciones electrofisiológicas de los pudendos asociadas. Pero además, el 33% de las mujeres a las que se les había practicado cesárea tenían lesiones de los pudendos que además se asociaron a incontinencia fecal en todos los casos. En este último grupo no se demostraron lesiones esfinterianas. Estos datos parecen indicar que ni siquiera la cesárea puede evitar totalmente el riesgo de incontinencia. Quizá, un trabajo de parto prolongado puede producir distensión del periné con estiramiento de los nervios pudendos, aunque finalmente se realice cesárea.
En los últimos años el avance de técnicas de imagen como la resonancia magnética y la ecografía vaginal y perineal en 3D ha puesto de manifiesto otro tipo de lesiones obstétricas que podrían ser causas o coadyuvantes en el desarrollo de incontinencia fecal. Se trata de lesiones profundas del músculo elevador del ano y sus diferentes fascículos37. Estas lesiones podrían ser secundarias al traumatismo perineal durante el parto en muchos casos.
Reparación primaria del desgarroEs importante reconocer los desgarros producidos durante el parto, determinar las capas anatómicas implicadas y, por tanto, el grado de desgarro producido, así como repararlo de forma correcta para evitar consecuencias posteriores.
Cuando la lesión afecta al esfínter anal, la reconstrucción debe realizarse con mayor meticulosidad y seguridad pues puede acarrear secuelas importantes en la mujer23. Esta reparación puede llevarse a cabo con anestesia regional (epidural/raquianestesia), en quirófano, con material adecuado y medidas de asepsia. Es importante realizar la sutura por planos, inicialmente los más profundos y luego los más superficiales. No existen evidencias científicas en cuanto a qué tipo de material de sutura utilizar ni tampoco respecto a si se debe utilizar sutura continua o puntos sueltos38. Sin embargo la sutura debe quedar en cada plano sin tensión y bien vascularizada.
Algunos autores preconizan la necesidad de liberar los cabos esfinterianos para repararlos a modo de solapamiento y no con una mera aposición. Existen varios estudios aleatorizados, comparando la reparación terminoterminal con el solapamiento, que no han encontrado diferencias en cuanto a las tasas de incontinencia fecal entre las 2 técnicas39–43. Sin embargo el grupo de Fernando et al., en una serie aleatorizada44 y en un posterior metaanálisis45, demostró que la reparación mediante solapamiento podría asociarse a una menor incidencia de urgencia fecal, a mejores puntuaciones en las escalas de incontinencia posparto y a un menor riesgo de deterioro de los síntomas de incontinencia a los 12 meses.
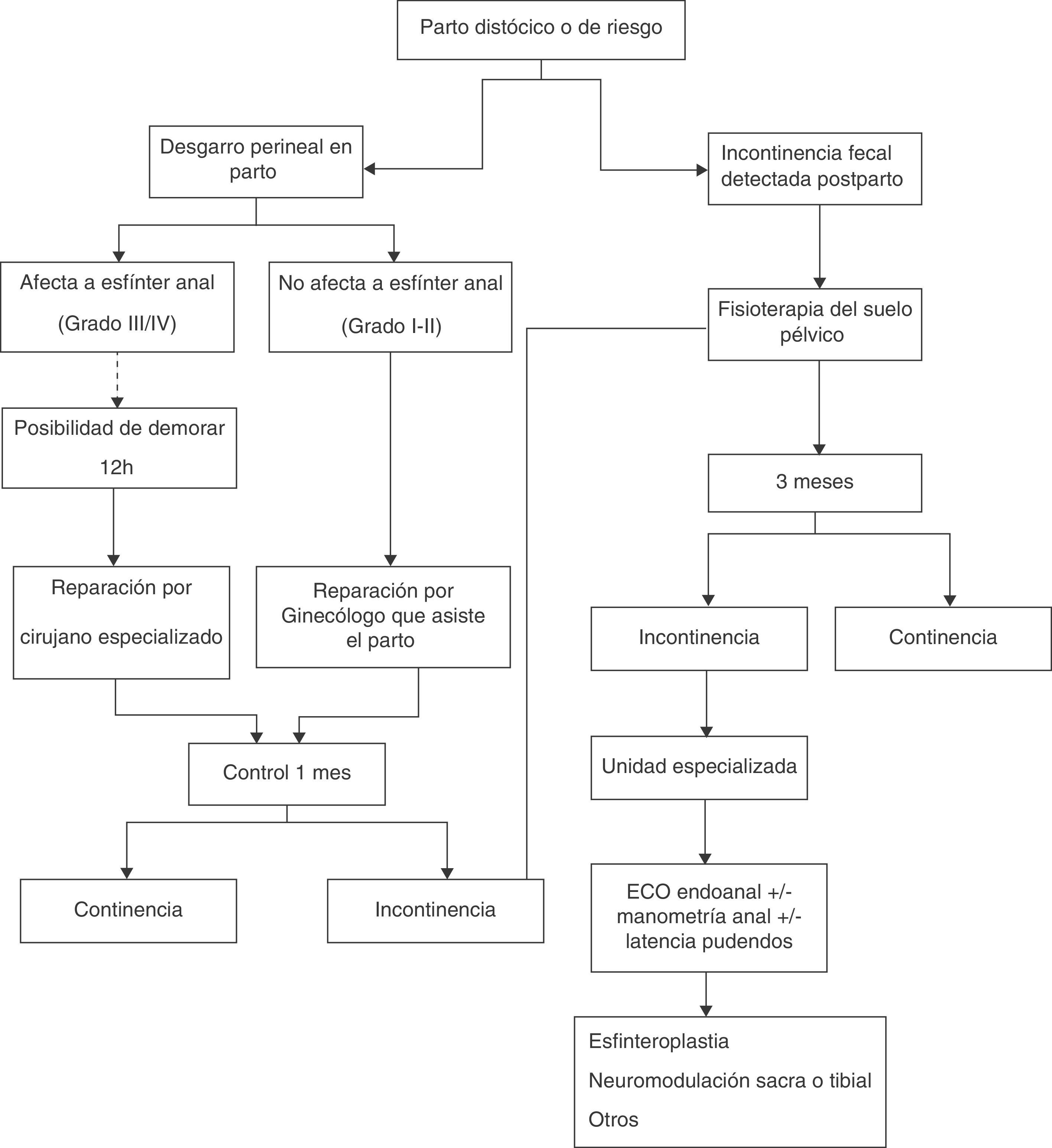
La complejidad del desgarro y, por tanto, de la reparación determina quién debe ser el profesional que realice dicha reparación: ginecólogo, cirujano general o proctólogo23. El manejo quirúrgico del aparato esfinteriano es mejor en manos de cirujanos con experiencia previa en cirugía reconstructiva anal y quizá deberían encargarse de la reparación de las lesiones de tercer y cuarto grado. Existen datos que indican que cuando la reparación inmediata del desgarro obstétrico es realizada por un equipo entrenado en este tipo de técnicas, las tasas de incontinencia a los 4 años posparto no difieren de las existentes antes del alumbramiento46. Sin embargo, la organización asistencial de cada centro y el momento en el que se produce la lesión determinan si es posible o no que la reparación pueda ser realizada por un equipo con experiencia. A este respecto, en un estudio aleatorizado se demostró que diferir la reparación en un rango de 8-12h tras la producción del desgarro no empeora los resultados funcionales, ni las tasas de infección o complicación del procedimiento de sutura diferida47. Este margen de tiempo podría ser suficiente para organizar una cirugía diferida por un cirujano experto en técnicas reconstructivas esfinterianas (fig. 1).
El manejo perioperatorio también es importante23 y debe individualizarse en cada caso. El uso de antibióticos de amplio espectro está debatido, sin existir evidencias científicas que recomienden su utilización rutinaria38, pero puede ser necesario en desgarros graves grado 3-4 o cuando haya existido mucha contaminación fecal. El uso de medicación astringente tras la reparación sirve para proteger de un posible traumatismo mecánico directo durante las primeras defecaciones o una contaminación fecal. Sin embargo en un estudio aleatorizado parece demostrarse que no existen diferencias funcionales, ecográficas ni manométricas tras la reparación de desgarros perineales de tercer grado, cuando se administra medicación astringente en comparación con laxantes durante el posparto inmediato. Al contrario, el grupo de pacientes a las que se les administró laxante tuvieron menos dolor durante la primera defecación, que además fue más precoz, con menor estancia hospitalaria significativamente48.
Evolución de la incontinencia pospartoLa tasa de persistencia de lesiones esfinterianas tras reparación primaria es de 70-75%19,49. Además la aparición de incontinencia fecal tras la reparación es del 50-60%8,19,49. Existen por otro lado lesiones esfinterianas no reconocidas en un 18-45%8,19,20 y lesiones esfinterianas asintomáticas en un 30%16.
Estos datos ponen de manifiesto que muchas mujeres tendrán problemas de continencia fecal tras el parto, ya sea porque no se haya reconocido una lesión esfinteriana, ya sea porque aunque la lesión se haya reconocido, la reparación suele fallar con una alta frecuencia.
La reparación primaria puede fallar por multitud de causas: una mala identificación de los cabos esfinterianos, su retracción coincidiendo con la retonificación muscular tras el parto, una sutura incompleta de la longitud del esfínter o factores postoperatorios como hematoma o infección50.
A medio plazo, es posible la involución completa de la incontinencia obstétrica en los primeros 3 meses posparto23. Como posibles causas involucradas en esta regresión encontramos la resolución del traumatismo de los pudendos o la retonificación de la musculatura perineal. Sin embargo algunos estudios han demostrado que la persistencia de incontinencia tras 9 meses es un fuerte factor predictor de persistencia de los síntomas23,51.
A largo plazo, las secuelas de incontinencia pueden persistir al cabo de los años. Existen datos de persistencia de los síntomas de incontinencia fecal de hasta el 40% en mujeres tras lesión esfinteriana o incontinencia inmediata al parto en encuestas realizadas transcurridos 12 años52 o incluso 27 años53. El riesgo de incontinencia fecal en primíparas aumenta con el tiempo, sobre todo si se realizan más partos vaginales36,51. Con los partos sucesivos, las lesiones producidas durante el primer parto pueden empeorar. En ocasiones, un segundo parto vaginal puede desencadenar incontinencia fecal en una mujer con una lesión esfinteriana subclínica producida durante el primer parto. Existen autores que recomiendan ofertar la realización de cesárea programada en mujeres de alto riesgo o con lesiones esfinterianas previas, valorando riesgos-beneficios54.
La fisioterapia del suelo pélvico pre- y posparto puede ser útil para mejorar los síntomas de incontiencia55. Sin embargo esta mejoría funcional parece que no se mantiene con el tiempo. En un estudio controlado en el que se realizó fisioterapia del suelo pélvico a mujeres con incontinencia urinaria y fecal tras el parto se objetivó una mejoría de los síntomas al año en el grupo de tratamiento56, pero que no persistió a largo plazo (6 años57 y 12 años58). Probablemente la compensación inicial fisiológica puede mejorarse con una adecuada rehabilitación, pero a largo plazo los procesos involutivos y la exposición a otros traumatismos obstétricos hacen que la función vuelva a deteriorarse.
En ocasiones, lesiones esfinterianas leves se ponen de manifiesto tras la menopausia, coincidiendo con la involución fisiológica del suelo pélvico, siendo en este momento cuando se desarrolla la incontinencia fecal clínicamente8,59.
Diagnóstico de las lesiones residualesEl diagnóstico de las lesiones producidas durante el parto debe iniciarse en la consulta obstétrica posparto23. Es importante haber registrado y descrito cualquier tipo de desgarro producido y que debe tenerse en cuenta en la valoración posterior. En esta visita, se debe preguntar sobre posibles síntomas de incontinencia fecal, urgencia o ensuciamiento. Si se detecta sintomatología es recomendable iniciar programas de fisioterapia de suelo pélvico55.
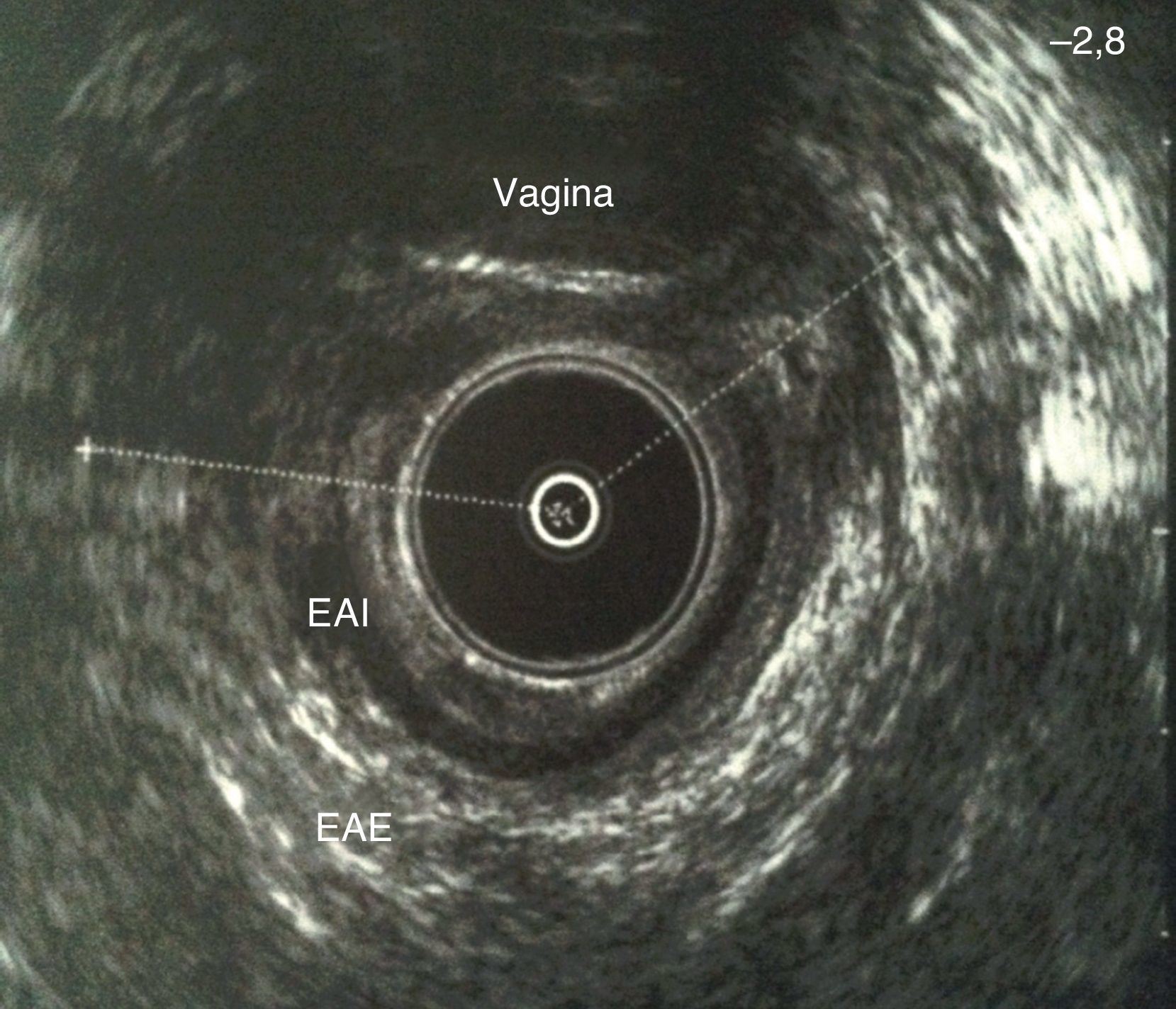
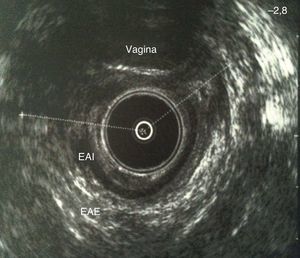
En caso de incontinencia persistente, por encima de los 3 meses, cuando ha pasado el tiempo de una posible involución espontánea23, la paciente debe ser remitida a una unidad especializada, para estudio y tratamiento (fig. 1). El diagnóstico de la lesión esfinteriana suele llevarse a cabo mediante la realización de una ecografía endoanal (fig. 2) que determina el grado de la lesión y su extensión y aporta información indispensable con vistas a una reparación adecuada60. Generalmente la lesión afecta al esfínter externo y se asocia en ocasiones a discontinuidad del esfínter interno. Ecográficamente se observa una solución de continuidad de la capa hiperecoica correspondiente al esfínter externo o de la capa hipoecoica correspondiente al interno, a nivel anterior59. Es importante la medición del ángulo que determinan los cabos musculares retraídos con el fin de valorar las garantías de una potencial reparación quirúrgica. En ocasiones pueden observarse zonas fibrosas entre los cabos musculares, dependiendo del tiempo transcurrido desde la producción de la lesión.
El sistema de puntuación de Stark61, que valora de forma tridimensional el defecto esfinteriano (tamaño, longitud y profundidad) mediante ecografía anal, se ha correlacionado el grado de incontinencia fecal a largo plazo62, y puede tener utilidad de manera pronóstica, con el fin de conocer qué pacientes podrían ser subsidiarias de una reparación secundaria precoz sin esperar respuesta a medidas conservadoras.
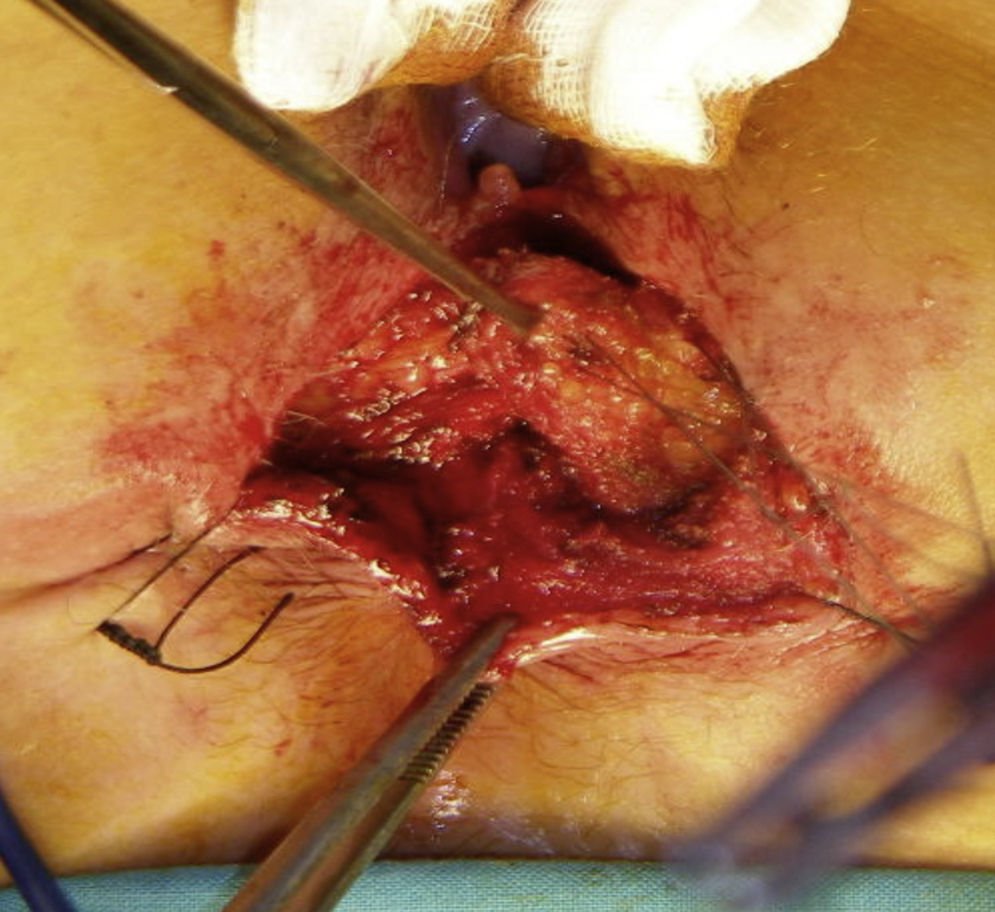
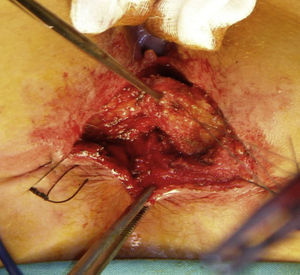
Reparación secundaria de las lesionesLa reparación secundaria de las lesiones esfinterianas obstétricas es posible cuando se diagnostican mediante ecografía endoanal y son menores de 120-180°. La esfinteroplasia consiste en la disección de los cabos esfinterianos, que se liberan cuidadosamente solapándolos sin tensión. Se recomienda no extirpar el tejido fibroso cicatricial de los extremos para realizar la sutura y no seccionar la mucosa del canal anal60 (fig. 3).
Los resultados de la esfinteroplastia son satisfactorios inicialmente en unos 2/3 de los pacientes63. Sin embargo estos resultados han sido obtenidos en estudios no experimentales, con un número limitado de casos. Por otro lado existen datos que han demostrado que los efectos beneficiosos iniciales de la esfinteroplastia pueden perderse con el tiempo64–67. En el estudio de Havelson et al.64, tras un seguimiento medio de 69 meses tras esfinteroplastia, solo el 14% de los pacientes eran totalmente continentes. En otro estudio65, se evaluó un grupo de pacientes tras esfinteroplastia a los 3 y 40 meses, evidenciando un descenso en la tasa de continencia total del 49 al 28% en este periodo, y aumentando la tasa de incontinencia a heces del 19 al 49%. En el estudio de Malouf66, tras una media de seguimiento de 77 meses, del total de 38 pacientes a las que no se había realizado en el seguimiento estoma derivativo ni otra cirugía para la incontinencia, el 100% presentaban algún tipo de incontinencia. En otro trabajo67, se objetivó una variación significativa de la puntuación en la escala Wexner del 17,8 preoperatorio al 3,6 a los 3 meses de la esfinteroplastia y un posterior empeoramiento a los 80 meses con una puntuación media de 6,3. No está demostrado que la disección y reparación por separado del esfínter externo y el interno mejore los resultados funcionales68. La asociación de neuropatía pudenda puede empeorar los resultados de la esfinteroplastia69,70, aunque este dato no ha sido corroborado en otros estudios71,72.
Otros tratamientosEn general parece que la reparación de la lesión anatómica esfinteriana es necesaria pero debería reforzarse con otros tratamientos que pudieran mejorar los resultados funcionales sobre todo a medio y largo plazo. En este sentido una correcta rehabilitación del suelo pélvico pre- y postoperatoria podría ser importante sobre todo cuando la lesión esfinteriana es antigua y al defecto anatómico se asocia una atrofia por hipofuncionalidad prolongada. El biofeedback y los tratamientos de neuroestimulación sacra o tibial pueden tener también un papel importante para mejorar los resultados. En este sentido, la neuromodulación sacra ha aumentado sus indicaciones a pacientes con defectos esfinterianos no reparados, con buenos resultados73–79, aunque no existen estudios aleatorizados que comparen esta técnica con la esfinteroplastia. Del mismo modo algunos grupos han aplicado estimulación tibial en incontinencias fecales con defectos esfinterianos con mejoría clínica80,81.
ConclusionesExiste una alta tasa de incontinencia fecal tras el parto. Es importante detectar y evitar en la medida de lo posible factores y actuaciones de riesgo (episiotomía, fórceps…). La etiopatogenia de esta incontinencia es multifactorial, siendo los factores más importantes el desgarro perineal que afecta a esfínteres anales, la lesión traumática de los nervios pudendos y la lesión de otros fascículos del elevador del ano.
En caso de producirse lesión esfinteriana, es muy importante detectarla y tratarla adecuadamente, así como evaluar la aparición o no de incontinencia fecal en la consulta posparto. En caso de secuelas persistentes es necesario remitir a la paciente a equipos con experiencia en el tratamiento de la incontinencia fecal.
La esfinteroplastia anal es el tratamiento estándar de las lesiones esfinterianas de origen obstétrico. Sin embargo podría ser necesario realizar una adecuada fisioterapia pre- y postoperatoria o asociar otros tratamientos en algunos casos para mejorar los resultados a medio y largo plazo. Las terapias de estimulación eléctrica parecen mejorar la funcionalidad de pacientes con lesiones esfinterianas no reparadas, a falta de ensayos clínicos que las comparen con la reparación quirúrgica esfinteriana.
Conflicto de interesesLos autores declaran que no hay ningún conflicto de intereses.