El ala ilíaca es frecuentemente utilizada como área donante de tejido óseo autógeno para injertos en cirugía ortopédica por la calidad y cantidad de hueso disponible y por su fácil accesibilidad. La herniación de las vísceras intraabdominales a través del defecto óseo creado es una complicación potencialmente grave.
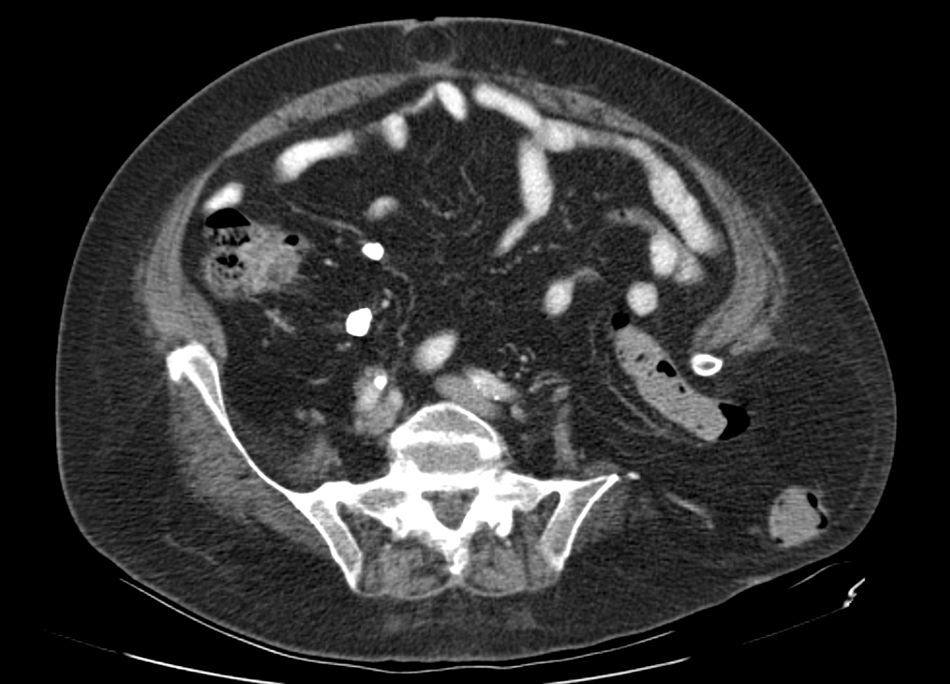
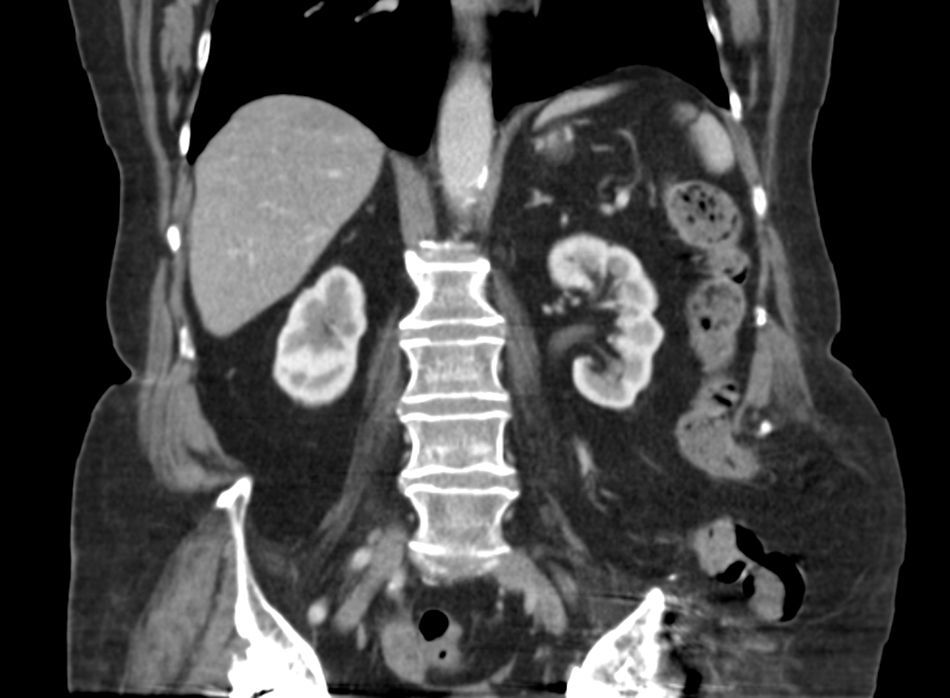
Presentamos el caso de una paciente de 76 años con síndrome metabólico (índice de masa corporal 36), intervenida de coxartrosis bilateral secundaria a luxación congénita de cadera izquierda mediante endoprótesis bilateral de tipo Müller a los 36 años, que precisó un repuesto del cótilo protésico izquierdo por descementación y un recambio de la prótesis izquierda con injerto óseo autógeno de ala ilíaca en el fondo acetabular a los 48 y 53 años, respectivamente. La enferma padecía episodios de dolor abdominal cólico hacía varios meses y el examen corporal descubría una tumefacción irreductible en la región glútea izquierda. La tomografía abdominal mostraba una hernia transilíaca y una hernia umbilical (figs. 1 y 2). La intervención quirúrgica consistió en realizar una laparotomía media infraumbilical, incidir el peritoneo parietal izquierdo para movilizar y reducir a la cavidad abdominal el segmento de colon descendente y sigma herniado por deslizamiento e incarcerado, acceder al espacio retroperitoneal e implantar una malla de polipropileno de 20×20cm, extendida en posición retroperitoneal que recubría ampliamente el orificio herniario y las estructuras osteomusculares adyacentes sin contactar con el peritoneo visceral y que fue fijada con varios puntos irreabsorbibles cardinales y mantenida en su posición correcta por la propia presión intraabdominal. La laparotomía fue cerrada con una doble sutura continua de material reabsorbible lento con reparación de la hernia umbilical. No hubo complicaciones postoperatorias. Al año de seguimiento, la exploración física no ha objetivado recidiva de las hernias.
La obtención de ala del ilion para injerto autógeno tiene una morbilidad entre el 12 y el 20%, mayor si la zona donante es la parte anterior de la cresta ilíaca y no la posterior (23 vs. 2%, respectivamente). Entre las diversas complicaciones postoperatorias1 sobresale la hernia transilíaca, término utilizado en la literatura para denominar la eventración transilíaca y, ocasionalmente, clasificada como hernia lumbar. Esta dolencia, descrita por Oldfield en 1945, es una entidad poco documentada y probablemente subestimada porque se han informado menos de 40 casos desde su primera publicación2,3; sin embargo, su incidencia se estima del 5 al 9%1,4.
Su etiopatogenia es consecuencia del defecto quirúrgico en el hueso coxal, casi siempre relacionado con la obtención del injerto óseo y, con menos frecuencia, tras fracturas5, desbridamiento por osteomielitis y rara vez por defecto óseo congénito.
Su aparición ha sido referida entre los primeros días siguientes a la operación y los 15 años del defecto óseo6. Esta complicación parece ser más frecuente en mujeres. El intestino delgado es el órgano más comúnmente herniado, del que se ha informado su estrangulación y torsión. Otros órganos como el hígado han sido también reseñados7.
El diagnóstico se sospecha al confirmarse una tumoración de la cicatriz glútea, de difícil valoración en caso de obesidad y cuanto más posterior sea su localización. Debe realizarse diagnóstico diferencial con hematoma2 o absceso y con otras dolencias menos probables como neoplasias intraabdominales, cáncer renal, hernia muscular, tumores de partes blandas y paniculitis lumbosacra. Se confirma con la tomografía abdominal, que es la exploración complementaria de elección al describir la anatomía y el contenido herniado.
El tratamiento quirúrgico, que puede ser dificultoso, debe realizarse con cierta urgencia para evitar las potenciales complicaciones (riesgo de incarceración y estrangulación del 25 y 10%, respectivamente8) aunque en un caso seleccionado, surgido tras una resección ósea por condrosarcoma, se ha optado por una conducta expectante9. Entre las opciones quirúrgicas se han propuesto3,8:
- •
Plastia con los tejidos blandos adyacentes con movilización del músculo ilíaco, fascias lumbares y músculo glúteo mayor (técnicas de Dowd y Koontz) o fascias abdominales que son reinsertadas sobre el hueso restante.
- •
Técnica de Bosworth: creación de una neocresta ilíaca mediante la transposición de la zona anterior de la cresta ilíaca a la zona posterior, donde se reimplanta la fascia abdominal.
- •
Cierre del defecto con aloinjertos óseos o mediante injertos con mallas sintéticas, por vía laparoscópica en situaciones favorables10.
En el caso descrito, la dificultad quirúrgica estimada por la obesidad y la cuantiosa longitud del colon atascado a través de un anillo de naturaleza mayoritariamente ósea nos predispuso a un abordaje laparotómico, aunque el acceso laparoscópico puede indicarse en circunstancias menos complejas por su menor morbilidad precoz y tardía. La colocación de una malla directamente sobre el orificio herniario por una vía lateral extraperitoneal podría tener un mayor porcentaje de recidiva. Para evitarla, consideramos mejor utilizar una malla grande de polipropileno o poliéster (politetrafluoretileno o mixta si existe contacto con vísceras huecas) que, desde el interior de la cavidad abdominal y sujetada por la presión intraabdominal, cubra sobradamente el orificio herniario.
A pesar de la pretensión curativa de las diversas técnicas reparadoras anteriormente mencionadas, el índice de recurrencia es alto.
Para prevenir la hernia transilíaca es recomendable obtener un injerto óseo bicortical en vez de tricortical, y evitar los de gran tamaño7. Algunos autores han valorado la posibilidad de colocar una malla profiláctica en el defecto óseo1.