Los registros son herramientas potentes para identificar situaciones de riesgo de mala evolución. Nuestro objetivo ha sido analizar los datos del Registro Nacional de Hernia Incisional (EVEREG) para detectar situaciones de riesgo para el desarrollo de complicaciones y recidivas.
MétodosSe analizan los datos de la cohorte de hernias registradas en el período desde julio de 2012 hasta junio de 2014. Se realiza una comparación estadística entre las hernias que presentaron complicaciones y recidivas, y su relación con los pacientes, las características de las hernias y la técnica quirúrgica, para determinar cuáles de ellos pueden predecir malos resultados.
ResultadosEn el período de estudio disponemos de datos de 1.336 hernias (43,7% varones; 56,3% mujeres), con una edad media de 63,6 años (DE: 12,4) e IMC de 30,4 (DE: 5,4). En el estudio multivariante las variables asociadas a la presencia de complicaciones fueron: edad superior a 70 años, neoplasia, longitud del defecto mayor de 10cm, reparación previa y resección intestinal. Las variables asociadas a recidiva fueron: las hernias paraestomales, la reparación previa, la cirugía urgente, la aparición de complicaciones postoperatorias y la reintervención quirúrgica. El uso de una separación de componentes fue el único factor protector en este tipo de análisis (OR: 0,438; IC: 0,27-0,71; p=0,001).
ConclusionesLa presencia de factores de riesgo para la aparición de complicaciones y recurrencias debe ser tenida en cuenta con el fin de proyectar la prehabilitación del paciente para la cirugía, planificar la técnica quirúrgica y su derivación a unidades especializadas.
Registries are powerful tools for identifying factors predicting bad results. Our objective was to analyse data from the Spanish Registry of Incisional Hernia (EVEREG) to detect risk situations for the development of complications and recurrences.
MethodsWe have analysed data of the cohort of hernias registered during the period from July 2012 to June 2014. We have compared the data between complicated and non-complicated patients in the short and long term follow-up. Data compared were: patient demographics, comorbid condition, hernia defect characteristics and surgical technique to determine which of them may be predictors of poor outcomes.
ResultsDuring the period of study, we collected data from 1,336 hernias (43.7% males; 56.3% females) with a mean age of 63.6 years (SD 12.4) and BMI of 30.4 (SD 5.4). In the multivariate analysis, factors associated with complications were: age >70 years, previous neoplasm, diameter greater than 10cm, previous repair and bowel resection. Factors related with recurrences were: parastomal hernia, previous repair, emergency repair, postoperative complications and reoperation. A separation of components was the only protective factor for this type of analysis (OR 0.438; CI 0.27-0.71; p=0.0001).
ConclusionsRisk factors for the development of complications and recurrences must be considered for promoting preoperative patient prehabilitation, planning the surgical technique and referring patients to specialized abdominal wall units.
Los registros nacionales son herramientas muy potentes, que permiten disponer de un gran volumen de datos y de su análisis obtener conclusiones que posibiliten: mejorar el tratamiento, conocer de forma anticipada los pacientes con mayor riesgo de complicaciones e identificar subgrupos a los que se les deban aplicar medidas específicas para evitar la aparición de complicaciones postoperatorias1-3.
El uso de registros en cirugía de la pared abdominal se ha extendido durante los últimos años a nivel mundial y son numerosas las aportaciones relacionadas con el análisis de sus datos para conseguir un mejor conocimiento de esta patología de elevada prevalencia y obtener mejores resultados en su tratamiento4-7.
El Registro Nacional de Hernia Incisional (EVEREG) se inició en julio de 2012. En julio de 2017 incluyó datos de 160 hospitales españoles y un total de 7.505 casos de hernias relacionadas con una laparotomía previa (no se registraron hernias ventrales primarias). El análisis inicial de los primeros años de recogida de datos fue publicado previamente y demostraba la necesidad de introducir mejoras en el tratamiento, especialmente para disminuir el número de complicaciones y recidivas8.
El objetivo del presente estudio es analizar, en una cohorte de casos registrados, los factores relacionados con el paciente, la situación de la cirugía, las características de la hernia y la técnica quirúrgica empleada, que puedan predecir la aparición de complicaciones postoperatorias y recidivas, y a partir de su conocimiento sugerir la implantación de medidas preoperatorias, técnicas y postoperatorias que permitan mejorar los resultados obtenidos hasta ahora.
MétodosEl registro está promovido por la Sección de Pared Abdominal y Suturas de la Asociación Española de Cirujanos, siendo almacenados los datos en un servidor externo, cuyos datos globales solo son accesibles por los cirujanos responsables de la iniciativa a nivel nacional8.
Los datos fueron recogidos de forma prospectiva en el Registro Nacional de Hernia Incisional entre julio de 2011 y junio de 2014. Durante dicho período se registraron un total de 2.181 hernias, considerándose válidos para el análisis 1.336 casos (61,25%). Las causas por las que se excluyeron los restantes registros fueron: fecha de intervención previa al inicio del registro (n=108), errores en la recogida de datos que impedían su análisis (n=237) y ausencia de datos de seguimiento durante los primeros 30 días tras la cirugía (n=530).
La sistemática de recogida de datos ya ha sido descrita previamente8. De forma resumida, se trata de una base de datos online mantenida por cirujanos responsables de cada centro, en la que se reseñan los parámetros de los pacientes, las hernias, las operaciones, las complicaciones, y el seguimiento al mes, 6 meses, año y 2 años, de cada una de las hernias incisionales operadas. Las complicaciones se registraron de forma específica y fueron clasificadas según el órgano afectado, la situación (intraoperatorias y postoperatorias) y el momento de aparición (precoces y tardías).
Los casos válidos fueron categorizados especialmente para este trabajo como hernias de complejidad baja, moderada y alta de acuerdo con los criterios descritos por Slater et al.9, teniendo en cuenta las características del paciente, de la hernia y las circunstancias de la cirugía.
Análisis estadísticoLos datos fueron exportados al paquete informatizado de análisis estadístico SPSS v.22 (IBM Inc. Rochester, MN, EE.UU.). Las variables cuantitativas se expresan como media±desviación estándar y las cualitativas como proporciones. Para analizar la asociación entre variables cualitativas, se usó el test de la Chi-cuadrado (χ2) o el test de Fisher cuando fue necesario, así como la t de Student o el test de Mann-Whitney para las variables cuantitativas. La normalidad de la distribución de las variables cuantitativas se verificó mediante la prueba de Kolmogorov-Smirnov. Se estableció la significación estadística en p<0,05.
El análisis multivariante, la capacidad predictiva de cada variable y su independencia de las demás variables predictoras se analizaron mediante un modelo de regresión logística binomial introduciendo secuencialmente las variables con una F de entrada de 0,5.
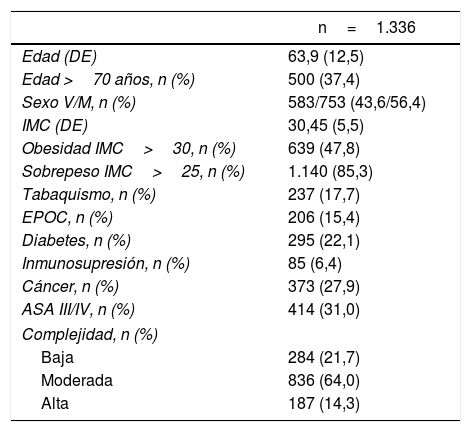
ResultadosLa cohorte de pacientes analizada se muestra en la tabla 1. Durante el postoperatorio se presentaron complicaciones en 429 pacientes (32,1%), de los cuales 22 (1,7%) fallecieron. Tras una mediana de seguimiento de 15,43 meses (IC: 12,3-22,5), se presentaron 265 recurrencias (20,7%).
Características de los pacientes de la cohorte
| n=1.336 | |
|---|---|
| Edad (DE) | 63,9 (12,5) |
| Edad >70 años, n (%) | 500 (37,4) |
| Sexo V/M, n (%) | 583/753 (43,6/56,4) |
| IMC (DE) | 30,45 (5,5) |
| Obesidad IMC>30, n (%) | 639 (47,8) |
| Sobrepeso IMC>25, n (%) | 1.140 (85,3) |
| Tabaquismo, n (%) | 237 (17,7) |
| EPOC, n (%) | 206 (15,4) |
| Diabetes, n (%) | 295 (22,1) |
| Inmunosupresión, n (%) | 85 (6,4) |
| Cáncer, n (%) | 373 (27,9) |
| ASA III/IV, n (%) | 414 (31,0) |
| Complejidad, n (%) | |
| Baja | 284 (21,7) |
| Moderada | 836 (64,0) |
| Alta | 187 (14,3) |
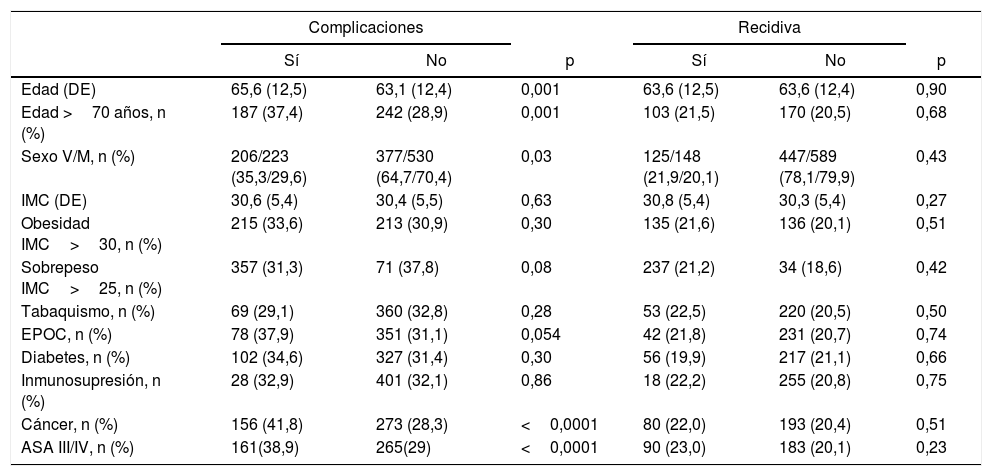
En el análisis de los factores relacionados con el paciente: la edad superior a 70 años, el género masculino, los antecedentes de neoplasia y el riesgo anestésico se correlacionaron con una aparición estadísticamente significativa de complicaciones postoperatorias (tabla 2).
Comparación de parámetros relacionados con el paciente con la aparición de complicaciones postoperatorias y recurrencias
| Complicaciones | Recidiva | |||||
|---|---|---|---|---|---|---|
| Sí | No | p | Sí | No | p | |
| Edad (DE) | 65,6 (12,5) | 63,1 (12,4) | 0,001 | 63,6 (12,5) | 63,6 (12,4) | 0,90 |
| Edad >70 años, n (%) | 187 (37,4) | 242 (28,9) | 0,001 | 103 (21,5) | 170 (20,5) | 0,68 |
| Sexo V/M, n (%) | 206/223 (35,3/29,6) | 377/530 (64,7/70,4) | 0,03 | 125/148 (21,9/20,1) | 447/589 (78,1/79,9) | 0,43 |
| IMC (DE) | 30,6 (5,4) | 30,4 (5,5) | 0,63 | 30,8 (5,4) | 30,3 (5,4) | 0,27 |
| Obesidad IMC>30, n (%) | 215 (33,6) | 213 (30,9) | 0,30 | 135 (21,6) | 136 (20,1) | 0,51 |
| Sobrepeso IMC>25, n (%) | 357 (31,3) | 71 (37,8) | 0,08 | 237 (21,2) | 34 (18,6) | 0,42 |
| Tabaquismo, n (%) | 69 (29,1) | 360 (32,8) | 0,28 | 53 (22,5) | 220 (20,5) | 0,50 |
| EPOC, n (%) | 78 (37,9) | 351 (31,1) | 0,054 | 42 (21,8) | 231 (20,7) | 0,74 |
| Diabetes, n (%) | 102 (34,6) | 327 (31,4) | 0,30 | 56 (19,9) | 217 (21,1) | 0,66 |
| Inmunosupresión, n (%) | 28 (32,9) | 401 (32,1) | 0,86 | 18 (22,2) | 255 (20,8) | 0,75 |
| Cáncer, n (%) | 156 (41,8) | 273 (28,3) | <0,0001 | 80 (22,0) | 193 (20,4) | 0,51 |
| ASA III/IV, n (%) | 161(38,9) | 265(29) | <0,0001 | 90 (23,0) | 183 (20,1) | 0,23 |
La situación en la que se realizó la cirugía (electiva vs. urgente) se correlacionó con la aparición de complicaciones (electiva 30,5% vs. urgente 52%; p<0,0001), mortalidad (electiva 1,4% vs. urgente 10%; p<0,0001) y recidivas (electiva 20% vs. urgente 32%; p=0,006).
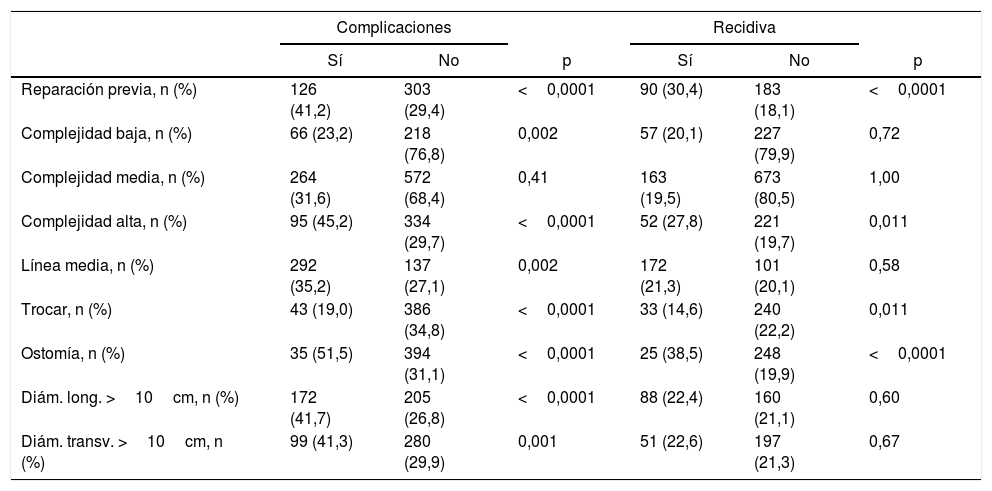
Las características de las hernias que se asociaron a un mayor número de complicaciones fueron (tabla 3): la reparación previa de una hernia incisional, la localización en la línea media, las hernias relacionadas con una ostomía, y el diámetro del defecto (los diámetros transversal y longitudinal superiores a 10cm fueron ambos significativos). En general, las hernias de complejidad más alta se asociaron a mayor número de complicaciones (45,2% vs. 29,7%; p<0,0001), mortalidad (11% vs. 0,4%; p<0,0001) y recurrencias (27,8% vs. 19,7%; p=0,011). En cambio, las hernias de trocar presentaron una menor frecuencia de complicaciones (p<0,0001) y recidivas (p=0,011).
Comparación de las características de las hernias con la aparición de complicaciones postoperatorias y recurrencias
| Complicaciones | Recidiva | |||||
|---|---|---|---|---|---|---|
| Sí | No | p | Sí | No | p | |
| Reparación previa, n (%) | 126 (41,2) | 303 (29,4) | <0,0001 | 90 (30,4) | 183 (18,1) | <0,0001 |
| Complejidad baja, n (%) | 66 (23,2) | 218 (76,8) | 0,002 | 57 (20,1) | 227 (79,9) | 0,72 |
| Complejidad media, n (%) | 264 (31,6) | 572 (68,4) | 0,41 | 163 (19,5) | 673 (80,5) | 1,00 |
| Complejidad alta, n (%) | 95 (45,2) | 334 (29,7) | <0,0001 | 52 (27,8) | 221 (19,7) | 0,011 |
| Línea media, n (%) | 292 (35,2) | 137 (27,1) | 0,002 | 172 (21,3) | 101 (20,1) | 0,58 |
| Trocar, n (%) | 43 (19,0) | 386 (34,8) | <0,0001 | 33 (14,6) | 240 (22,2) | 0,011 |
| Ostomía, n (%) | 35 (51,5) | 394 (31,1) | <0,0001 | 25 (38,5) | 248 (19,9) | <0,0001 |
| Diám. long. >10cm, n (%) | 172 (41,7) | 205 (26,8) | <0,0001 | 88 (22,4) | 160 (21,1) | 0,60 |
| Diám. transv. >10cm, n (%) | 99 (41,3) | 280 (29,9) | 0,001 | 51 (22,6) | 197 (21,3) | 0,67 |
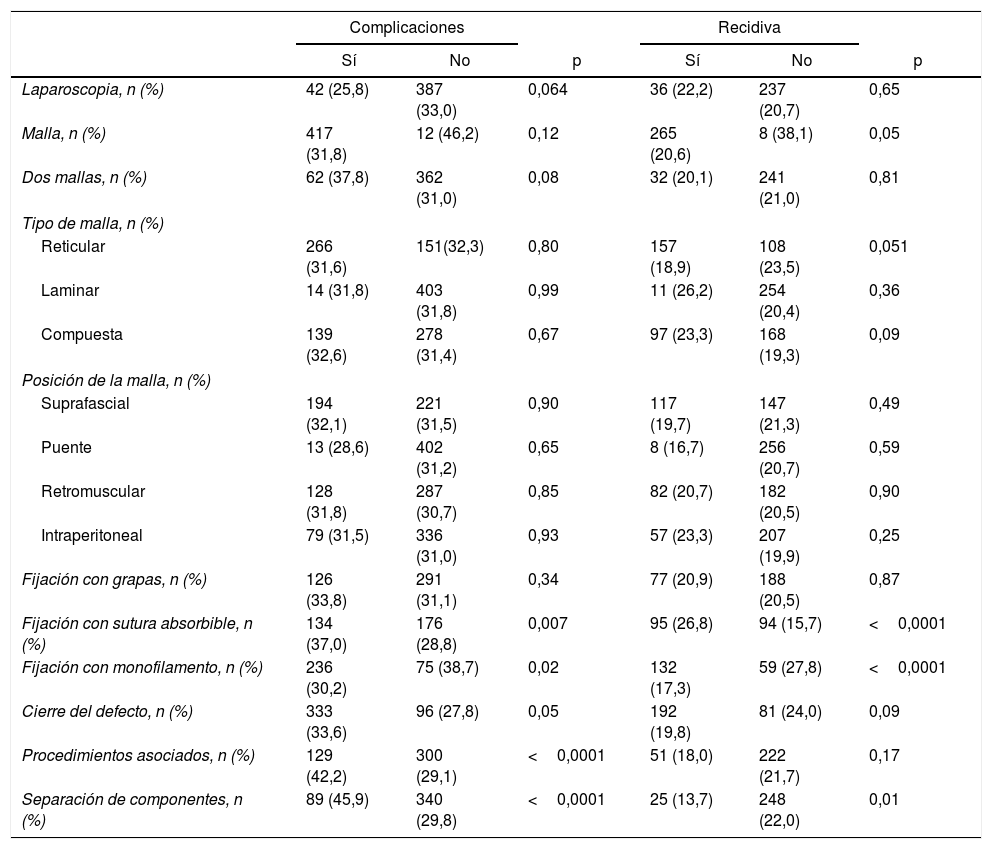
En cuanto a la técnica quirúrgica (tabla 4), el abordaje (abierto o laparoscópico) no demostró diferencias significativas. El uso de malla se correlacionó con un menor número de recidivas (20,6% vs. 38,1%; p=0,05). La posición de la malla no demostró influencia en el desarrollo de complicaciones ni en la recidiva. En cambio, sí que se detectaron diferencias significativas al comparar los sistemas de fijación de la malla (tabla 4).
Comparación de las circunstancias técnicas y la aparición de complicaciones postoperatorias y recurrencias
| Complicaciones | Recidiva | |||||
|---|---|---|---|---|---|---|
| Sí | No | p | Sí | No | p | |
| Laparoscopia, n (%) | 42 (25,8) | 387 (33,0) | 0,064 | 36 (22,2) | 237 (20,7) | 0,65 |
| Malla, n (%) | 417 (31,8) | 12 (46,2) | 0,12 | 265 (20,6) | 8 (38,1) | 0,05 |
| Dos mallas, n (%) | 62 (37,8) | 362 (31,0) | 0,08 | 32 (20,1) | 241 (21,0) | 0,81 |
| Tipo de malla, n (%) | ||||||
| Reticular | 266 (31,6) | 151(32,3) | 0,80 | 157 (18,9) | 108 (23,5) | 0,051 |
| Laminar | 14 (31,8) | 403 (31,8) | 0,99 | 11 (26,2) | 254 (20,4) | 0,36 |
| Compuesta | 139 (32,6) | 278 (31,4) | 0,67 | 97 (23,3) | 168 (19,3) | 0,09 |
| Posición de la malla, n (%) | ||||||
| Suprafascial | 194 (32,1) | 221 (31,5) | 0,90 | 117 (19,7) | 147 (21,3) | 0,49 |
| Puente | 13 (28,6) | 402 (31,2) | 0,65 | 8 (16,7) | 256 (20,7) | 0,59 |
| Retromuscular | 128 (31,8) | 287 (30,7) | 0,85 | 82 (20,7) | 182 (20,5) | 0,90 |
| Intraperitoneal | 79 (31,5) | 336 (31,0) | 0,93 | 57 (23,3) | 207 (19,9) | 0,25 |
| Fijación con grapas, n (%) | 126 (33,8) | 291 (31,1) | 0,34 | 77 (20,9) | 188 (20,5) | 0,87 |
| Fijación con sutura absorbible, n (%) | 134 (37,0) | 176 (28,8) | 0,007 | 95 (26,8) | 94 (15,7) | <0,0001 |
| Fijación con monofilamento, n (%) | 236 (30,2) | 75 (38,7) | 0,02 | 132 (17,3) | 59 (27,8) | <0,0001 |
| Cierre del defecto, n (%) | 333 (33,6) | 96 (27,8) | 0,05 | 192 (19,8) | 81 (24,0) | 0,09 |
| Procedimientos asociados, n (%) | 129 (42,2) | 300 (29,1) | <0,0001 | 51 (18,0) | 222 (21,7) | 0,17 |
| Separación de componentes, n (%) | 89 (45,9) | 340 (29,8) | <0,0001 | 25 (13,7) | 248 (22,0) | 0,01 |
Para examinar mejor estos datos técnicos consideramos por separado la vía de abordaje. En la cirugía abierta el uso de malla se asoció a un menor número de recurrencias (20,3% vs. 38,1%; p=0,05). Al comparar las prótesis según su configuración (reticulares, laminares y compuestas) no se hallaron diferencias.
El uso de grapas como sistema de fijación en cirugía abierta presentó mayor número de complicaciones (39,5% vs. 31,1%; p=0,02), pero sin influencia en la mortalidad y en las recidivas. El material monofilamento fue el que produjo menor número de complicaciones (30,3% vs. 38,3%; p=0,03) y recidivas (17,3% vs. 30,0%; p<0,0001). El uso de una sutura absorbible para la fijación de la prótesis se relacionó con un mayor número de complicaciones (36,9% vs. 28,8%; p=0,008) y de recurrencias (26,9% vs. 15,7%; p<0,0001). No hubo diferencias entre el uso de una sutura continua o de puntos sueltos.
En cirugía abierta, la realización de una separación de componentes presentó con mayor frecuencia complicaciones (45,8% vs. 30,5%; p<0,0001) y mortalidad (6,3% vs. 1,4%; p<0,0001), pero una menor incidencia de recurrencias (13,9% vs. 21,9%; p=0,015). La asociación de otro procedimiento quirúrgico influyó negativamente en las complicaciones (44,5% vs. 29,5%; p<0,0001) y en la mortalidad (7,7% vs. 0,6%; p<0,0001), pero no en las recidivas (18,7% vs. 21,2%; p=0,40).
En el grupo de reparaciones laparoscópicas las mallas compuestas se asociaron a un número mayor de recurrencias, pero sin alcanzar la significación estadística (25,6% vs. 10,8%; p=0,06). La malla Physiomesh (Ethicon, NJ, EE.UU.) no se asoció a mayor número de complicaciones, pero sí a una frecuencia significativamente alta de recidivas (29,1% vs. 14,5%; p=0,03). Ningún otro parámetro se asoció a mayor frecuencia de complicaciones y recidivas.
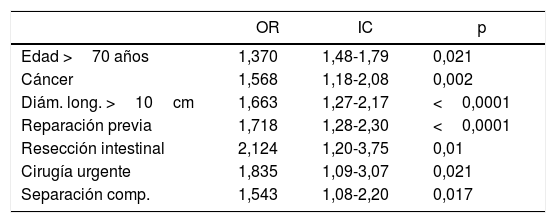
En la regresión logística multivariante (tabla 5) se demostró una relación significativa de la aparición de complicaciones con la edad superior a 70 años, los antecedentes de neoplasia, el diámetro longitudinal >10cm, la reparación previa, la cirugía urgente, la práctica de una resección intestinal y el uso de una separación de componentes. La combinación de estos factores permite predecir un 70,4% de las complicaciones.
Variables asociadas con complicaciones postoperatorias. Análisis multivariante
| OR | IC | p | |
|---|---|---|---|
| Edad >70 años | 1,370 | 1,48-1,79 | 0,021 |
| Cáncer | 1,568 | 1,18-2,08 | 0,002 |
| Diám. long. >10cm | 1,663 | 1,27-2,17 | <0,0001 |
| Reparación previa | 1,718 | 1,28-2,30 | <0,0001 |
| Resección intestinal | 2,124 | 1,20-3,75 | 0,01 |
| Cirugía urgente | 1,835 | 1,09-3,07 | 0,021 |
| Separación comp. | 1,543 | 1,08-2,20 | 0,017 |
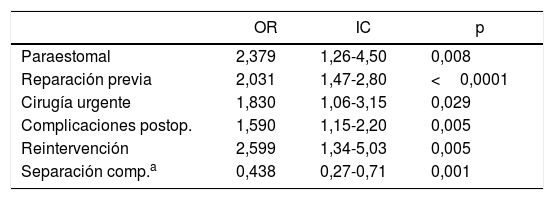
En el estudio multivariante se asociaron a una mayor frecuencia de recidivas (tabla 6): las hernias paraestomales, la reparación previa, la cirugía urgente, la aparición de complicaciones postoperatorias y la reintervención quirúrgica. El uso de una separación de componentes fue el único factor protector en este tipo de análisis (OR: 0,438; IC: 0,27-0,71; p=0,001).
Variables asociadas con recurrencias. Análisis multivariante
| OR | IC | p | |
|---|---|---|---|
| Paraestomal | 2,379 | 1,26-4,50 | 0,008 |
| Reparación previa | 2,031 | 1,47-2,80 | <0,0001 |
| Cirugía urgente | 1,830 | 1,06-3,15 | 0,029 |
| Complicaciones postop. | 1,590 | 1,15-2,20 | 0,005 |
| Reintervención | 2,599 | 1,34-5,03 | 0,005 |
| Separación comp.a | 0,438 | 0,27-0,71 | 0,001 |
A la vista de que la cirugía urgente era uno de los principales factores tanto para complicaciones como para recurrencias, realizamos un análisis solo de los pacientes intervenidos mediante cirugía electiva. Tras la regresión logística, los parámetros que mantuvieron relación significativa con las complicaciones fueron: edad mayor de 70 años (OR: 1,329; IC: 1,00-1,75; p=0,04), antecedentes de neoplasia (OR: 1,572; IC: 1,17-2,11; p=0,003), diámetro longitudinal >10cm (OR: 1,364; IC: 1,20-1,54; p<0,0001), reparación previa (OR: 1,720; IC: 1,27-2,33; p<0,0001) y asociación de una dermolipectomía (OR: 2,220; IC: 1,04-4,75; p<0,04).
Para las recurrencias en cirugía electiva el modelo dio como resultado: las hernias paraestomales (OR: 2,538; IC: 1,31-4,91; p=0,006), el diámetro transversal >10cm (OR: 1,316; IC: 1,09-1,58; p=0,003) y la reparación previa (OR: 2,062; IC: 1,47-2,89; p<0,0001), siendo un factor protector la realización de una separación de componentes (OR: 0,397; IC: 0,23-0,67; p=0,001). Ambos modelos permiten predecir el 85% de las complicaciones y recidivas en cirugía electiva.
DiscusiónEl análisis de nuestro estudio revela datos muy interesantes que pueden ser aplicados al tratamiento de la hernia incisional.
En primer lugar, el propio registro, como ya han demostrado previamente los de otros países4-7, confirma su utilidad para la recogida y análisis de los datos. Las principales limitaciones de nuestro estudio son la imposibilidad de disponer de todos los datos de los pacientes incluidos en el registro, ya que muchos de los casos de la base de datos no fueron útiles debido a la falta de elementos básicos para el análisis o a errores en la recopilación de los mismos. Otra limitación es que solo son una muestra de la realidad, ya que en España no disponemos de un registro universal como otros registros nacionales5, lo cual puede producir sesgos relacionados con el tipo de pacientes y con los centros que los tratan.
En nuestro estudio llama la atención la elevada frecuencia de complicaciones, que afectan a un 32,1% de las operaciones, confirmando que nos hallamos ante una patología con un riesgo quirúrgico considerable. Igualmente el número de recidivas (20,7%) es elevado, demostrando que son necesarias mejoras para el tratamiento.
Los factores de riesgo relacionados con el paciente inciden en la aparición de complicaciones postoperatorias y no en la de recidivas. La edad mayor de 70 años, el sexo masculino, los antecedentes de neoplasia y el riesgo anestésico se asociaron de forma significativa a complicaciones, mientras que otros factores como la EPOC, la DM y la inmunosupresión no alcanzaron diferencias significativas. Estos factores deben ser tenidos en cuenta de cara a la priorización de la programación de la reparación electiva, como ha sido sugerido por otros autores10,11.
Es destacable la ausencia de correlación del IMC con las complicaciones y recidivas, ya que otros autores9,12-14 han hallado implicación de estos parámetros con ambas. Esto probablemente es debido a las características de nuestra población, en la que un número considerable de pacientes presentan obesidad y un IMC medio elevado (30,45kg/m2).
Precisamente, este dato nos parece revelador y, al igual que otros autores12, consideramos que conseguir disminuir el IMC de los pacientes debe ser un objetivo prioritario para disminuir las complicaciones postoperatorias y las recurrencias. Este es uno de los pocos factores relacionados con el paciente que pueden ser modificados previamente a la cirugía.
Las circunstancias de la reparación se correlacionaron tanto con un mayor número de complicaciones como de recurrencias. Por lo tanto, cualquier reparación en contexto de urgencia pudiera tener mejores resultados si es tratada por un equipo experto. Otros estudios sobre cirugía urgente de la hernia incisional10 han demostrado una baja frecuencia de resecciones intestinales por estrangulación e incluso una mortalidad inferior a la de otros tipos de hernias, por lo que considerar inicialmente una actitud conservadora puede ser seguro en casos bien seleccionados.
Las características de las hernias son cruciales para poder predecir la aparición tanto de complicaciones postoperatorias como de recurrencias. Como variable protectora emerge en nuestros datos la hernia de trocar que, pese a que no se confirmó en el análisis multivariante, es la que presentó un índice menor de recurrencias. En este caso es probable que este dato tenga relación con el tamaño del defecto.
Al estudiar la complejidad9 hemos comprobado que este sistema de clasificación es útil para predecir complicaciones y recurrencias. De hecho, todos los factores estadísticamente significativos en nuestro estudio son tenidos en cuenta en este sistema de clasificación. Así que, en nuestra opinión, nuestro estudio valida este método como útil para tomar decisiones para el tratamiento de la hernia incisional, e incluso nos induce nuevamente a recomendar que las hernias de complejidad moderada y alta, siempre que sea posible, sean tratadas por cirujanos expertos.
En cuanto a los aspectos técnicos, la vía de abordaje, el tipo de malla utilizado y su posición no destacan como factores relacionados con el pronóstico. En cambio otros detalles son relevantes. El principal es la asociación de una separación de componentes, que se relacionó con mayor número de complicaciones, probablemente debido a que se utilizó en hernias más complejas. Sin embargo, los pacientes tratados con este recurso técnico presentaron menos recidivas. Estos mismos datos se mantuvieron entre los factores revelados en el estudio multivariante, tanto en el conjunto de pacientes como solo en los intervenidos mediante cirugía electiva. Nuevamente nos encontramos con otro detalle que parece apuntar a que el tratamiento llevado a cabo por equipos especializados pudiera asociarse a mejor pronóstico, en este caso en las recidivas.
La asociación de otros procedimientos a la reparación se correlacionó con mayor frecuencia de complicaciones en el análisis univariante, y en concreto, la resección intestinal fue el único procedimiento significativo en el análisis multivariante del conjunto de pacientes. Seguramente este factor es inmodificable y se relaciona con la cirugía urgente y, por tanto, con peor pronóstico.
Otro dato de la técnica, y que no ha sido destacado por la literatura sobre este tema, es que el uso de sutura absorbible para la fijación de las mallas se relaciona con mayor frecuencia de complicaciones y especialmente de recidivas. En cambio, la sutura monofilamento se asocia a un número menor de complicaciones y de recidivas. Por lo tanto, de nuestros datos se desprende la recomendación de utilizar sutura monofilamento no absorbible para la fijación de prótesis en estos pacientes.
Finalmente, en cuanto al análisis por separado de las diferentes prótesis, nuestro estudio confirma lo demostrado en otras investigaciones15 sobre una mayor frecuencia de recurrencias con la malla Physiomesh (Ethicon, NJ, EE.UU.).
En resumen, las medidas de mejora a introducir en el tratamiento de la hernia incisional son las siguientes: insistir en disminuir el IMC de los pacientes, derivándolos a atención especializada para ello o creando unidades especializadas para el tratamiento integral de la obesidad; evaluar muy cuidadosamente a los pacientes en la sala de urgencias, mejorando su estado y procurando que sean asumidos por unidades especializadas aquellos casos que lo permitan. La creación de unidades específicas de cirugía de la pared abdominal parece aconsejable a la vista de los resultados, de este modo se pueden atenuar los efectos negativos de las hernias complejas y racionalizar el uso de los recursos técnicos para su tratamiento. Esta sugerencia también se ha recogido en otros estudios sobre cirugía de la pared abdominal16 y sobre las anastomosis intestinales17. Para poder aportar datos sobre los cirujanos, parece claro que debemos incorporar parámetros relacionados con la capacitación al registro.
FinanciaciónB. Braun.
Conflicto de interesesLos autores declaran no tener ningún conflicto de interés.
Silvia Martínez y Xavier Masramón. SAIL (Servicio de Asesoría a la Investigación y Logística).
Antonio Utrera González. Hospital Juan Ramón Jiménez, Huelva.
José M. Capitán Vallvey. Complejo Hospitalario de Jaén, Jaén.
Matías Pradas. Hospital Comarcal de Ronda, Ronda, Málaga.
Daniel Pérez Gomar. Hospital Universitario Puerta del Mar, Cádiz.
Manuel Bustos. Hospital Virgen del Rocío, Sevilla.
Francisco Antonio Herrera Fernández. Hospital Comarcal Santa Ana, Motril.
Juan A. Blanco. Hospital Civil de Málaga.
Joaquim Robres Puig. Consorci Sanitari Integral de l’Hospitalet, Barcelona.
Rafael Villalobos. Hospital Arnau de Vilanova, Lleida.
Dolors Güell Puigcercos. Hospital de Terrassa, Terrassa.
José María Puigcercós Fusté. Hospital Dos de Maig, Barcelona.
Vicente Ayuso Osuna. Hospital Espíritu Santo, Santa Coloma Gramanet.
Marta Piñol. Hospital Espíritu Santo, Santa Coloma Gramanet.
Carles Olona Casas. Hospital Joan XXIII, Tarragona.
Francisco Martínez Ródenas. Hospital Municipal de Badalona, Badalona.
Jordi Comajuncosas. Hospital Parc Sanitari Sant Joan de Déu, Sant Boi.
Enric Sebastián Valverde. Hospital Parc Sanitari Sant Joan de Déu, Sant Boi.
Sara Amador. Hospital de Granollers.
Jaume Gelonch. Hospital de Palamós.
Helena Vallverdú. Hospital de Vic.
Magda Abelló Sala. Hospital Pius, Valls.
Antonio Veres Gómez. Hospital de la Cerdaña.
Rosa Gamón. Hospital General de Castellón.
Pedro García Peche. Hospital General Universitario Reina Sofía, Elche.
Miguel González Valverde. Hospital General Universitario Reina Sofía, Elche.
Miguel Ángel Martín Blanco. Hospital de Vinaroz.
Ramón J Ferri. Hospital Lluís Alcanyís, Valencia.
Elena Martí Ciñat. Hospital Malvarrosa, Valencia.
Providencia García Pastor. Hospital Universitario La Fe, Valencia.
Carlos Montero. Hospital Virgen de los Lirios, Alcoy.
Miguel Ángel Lorenzo Liñán. Hospital General de Onteniente.
Vicente Barbero. Complejo Hospitalario Virgen de la Salud, Toledo.
Miguel Ángel Morlan. Complejo Hospitalario Virgen de la Salud, Toledo.
José María Jover. Hospital de Getafe.
Isabel Delgado Lillo. Hospital Clínico San Carlos, Madrid.
Maria Mercedes Sanz Sánchez. Hospital General Universitario Gregorio Marañón, Madrid.
Leire Zarain Obrador. Hospital General Universitario Gregorio Marañón, Madrid,
Alejandro Lusilla. Hospital General Universitario Gregorio Marañón, Madrid.
Juan Jesús Cabeza Gómez. Hospital Clínico San Carlos, Madrid.
Antonio López. Hospital Nuestra Señora del Prado, Talavera de la Reina.
Teresa Butrón. Hospital Universitario 12 de Octubre, Madrid.
Guillermo Supelano Eslait. Hospital Universitario 12 de Octubre, Madrid.
José Luis Álvarez Conde. Complejo Hospitalario de Palencia.
Baltasar Pérez Saborido. Hospital Río Ortega, Valladolid.
Mario Rodríguez López. Hospital Río Ortega, Valladolid.
Santiago Revuelta Álvarez. Hospital Universitario Marqués de Valdecilla, Santander.
Pedro Trillo Parejo. Complexo Hospitalario Universitario, Orense.
José Luis Rodicio. Hospital Universitario Central de Asturias, Oviedo.
Antonio Blanco. Hospital Universitario Central de Asturias, Oviedo.