Introducción
La mama y la axila, entidades anatómicas situadas en el tórax y en el nacimiento del miembro superior, están relacionadas con la pared torácica y la pleura, por una parte, y con el paquete vasculonervioso axilar. La glándula mamaria en sí tiene una rica vascularización arterial, venosa y linfática y, además, está recorrida por el árbol galactofórico, que desde su periferia va engrosando sus colectores hasta terminar en los conductos galactóforos, que abocan en el pezón. Todo ello hace que durante las maniobras quirúrgicas el cirujano conozca y domine estos campos topográficos, así como las estructuras existentes, cuya lesión puede originar graves problemas. Además, la cirugía mamaria actual exige al cirujano actuar a través de incisiones mínimas y en campos muy reducidos, como ocurre, por ejemplo, en las incisiones de la cirugía conservadora y en la extirpación de lesiones no palpables guiadas por arpones, etc. Por último, la mujer de hoy exige una cirugía lo más estética posible, que no deforme el seno y que las cicatrices estén lo más ocultas posible. Ante estos retos, la cirugía de la mama creemos que debe ser realizada por cirujanos expertos en la misma y practicarse con unas técnicas quirúrgicas con una técnica meticulosa; de esta forma, las complicaciones serán menores y en caso de existir, podrán subsanarse sin problemas. De no ser así, el cirujano tendrá que asumir la responsabilidad que adquiere cuando interviene el seno de la mujer1.
En este trabajo comentamos las complicaciones más frecuentes, la manera de evitarlas y, en caso de ocurrir, cómo deben dignosticarse y resolverse lo más rápido y eficazmente posible. Aportamos nuestra experiencia a lo largo de estos últimos 3 años en el servicio, que creemos pueden tener cierto interés.
Hemorragia
La glándula mamaria está ricamente vascularizada: a través de los dos pedículos principales a cargo de la mamaria interna y externa, así como los vasos intercostales. La sección de la glándula mamaria para mastotomías o mastectomías parciales o tumorectomías exige del cirujano realizar una hemostasia cuidadosa sobre un campo generalmente muy sangrante. Esta hemostasia es a veces difícil, sobre todo cuando se opera sobre glándulas mastopáticas, duras y fibrosas, en cuyo seno los vasos sanguíneos difícilmente se colapsan al ser seccionados, quedando así las boquillas abiertas. Además, hemos de tener en cuenta que en las tumorectomías generalmente se trabaja sobre campos de extensión reducida, ya que buscamos incisiones cortas por razones estéticas, si a esto añadimos la profundidad, veremos que las condiciones de la hemostasia a veces son difíciles. A veces es costoso realizar la hemostasia de estas mamas duras y fibrosas por los procedimientos más frecuentes, y tenemos que aplicar puntos transfixiantes sobre el duro tejido, en cuyo seno la arteria produce una hemorragia importante. La electrocoagulación es eficaz en hemorragias venosas y vasos de pequeño calibre, pero no debemos fiarnos de ella cuando se trata de arterias o vasos importantes, que producen una hemostasia temporal y, en un segundo tiempo, la movilización de la escara ocasiona una hemorragia.
Casi la totalidad de las intervenciones sobre la glándula mamaria deben llevar un drenaje del lecho, incluso si hemos hecho adosamiento o capitonaje. Es una medida de seguridad, el no hacerlo puede sorprender a veces desagradablemente con una hemorragia postoperatoria importante, que hace que una intervención menor y realizada de forma ambulatoria con anestesia local termine a las pocas horas en una segunda intervención con anestesia general e ingreso hospitalario, con todo lo que ello conlleva; un pequeño drenaje seguramente lo hubiera evitado. Los drenajes en las tumorectomías o mastectomías parciales suelen ser tipo Penrose, teniendo cuidado de que no queden torsionados o demasiado estrechados por los puntos. Pueden exteriorizarse por la misma incisión operatoria o mejor por una contraabertura. En el caso de la axila o tras las mastectomías totales, es aconsejable la colocación de drenajes aspirativos tipo Redón. Conviene no retirarlos hasta que no produzcan contenido, pero aun así, antes de su extracción, conviene movilizarlos o en caso de drenaje tipo Redón, vigilar su posible obstrucción y actuar en consecuencia. Ésta es la única forma de evitar que aparezcan luego colecciones no evacuadas.
No debemos olvidar el examen del estudio hematológico y los tiempos quirúrgicos antes de realizar la cirugía. A veces, no tenerlo en cuenta, por tratarse de cirugías menores, puede dar lugar a graves complicaciones. Así, en las mastectomías masculinas por ginecomastias, a veces realizadas incluso con anestesia local cuando son pequeñas, muchas veces se trata de pacientes bebedores crónicos y con cirrosis, y las hemorragias pueden ser muy abundantes a causa de su difusión por el tejido subcutáneo (fig. 1).
En lo que a la linfadenectomía axilar se refiere, y máxime en la cirugía conservadora, que se realiza a través de incisiones muy pequeñas, el cirujano debe ser un experto en este tipo de intervenciones, en las que se ha de disecar la vena axilar hasta el vértice y su entrada en el tórax. La hemostasia en cada paso debe ser meticulosa, para poder ver y no actuar nunca a ciegas. Una lesión de la vena axilar en estos campos tan pequeños y profundos es un desagradable percance que tendremos que evitar2,3.
Según nuestra estadística, hemos tenido en las biopsias por arpón hemorragias en un 5,3%, en la cirugía conservadora en un 3,6% y ninguna en las otras intervenciones.
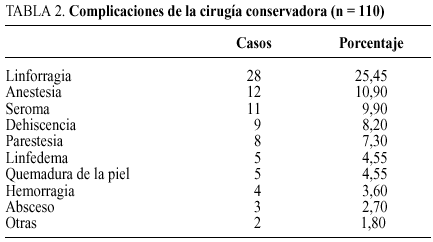
Linforragia
Aparece en casi todas las linfadenectomías axilares, debido a la sección de los colectores linfáticos. Suele estar mezclada con sangre. Generalmente, los pedículos linfáticos más gruesos suelen acompañar a los pedículos vasculares y son ligados con éstos. Las linforragias, si son convenientemente drenadas con drenajes aspirativos, vendajes compresivos y adosamiento del brazo, no suelen ocasionar problemas, pues las boquillas linfáticas se colapsan y cierran con facilidad. Solamente en caso de drenajes mal puestos o con funcionamiento defectuoso, falta de vendajes compresivos o movilizaciones muy precoces pueden aparecer estos derrames linfáticos, dando lugar a colecciones, que si no se evacuan, pueden producir alteraciones de la cicatrización de la herida, incluso infecciones, con la aparición de abscesos4,5.
En nuestra serie hemos tenido un 25,4% de linforragias postoperatorias en la cirugía conservadora y un 11,5% en las mastectomías radicales.
Seromas. Abscesos e infecciones de la herida
La mejor profilaxis de estas complicaciones es actuar operando, respetando escrupulosamente las normas de los principios biológicos, que en esta cirugía de a veces amplios despegamientos, debemos seguir con rigor. Así, la hemostasia será meticulosa, con ligaduras preferentemente de material reabsorbible; los tejidos no deben ser macerados, ni traumatizados, sino tratados con suavidad; las cavidades y espacios serán drenados con tubos aspirativos tipo Redón o Penrose, colocados en las zonas más declives. Los colgajos de la piel deben estar bien irrigados y las suturas nunca a tensión, dejando entre ellas puentes que permitan la buena circulación. Después de la intervención, se colocará un vendaje compresivo, que adose los planos y no deje espacios o cavidades huecas. Se limitará la abducción y se retirarán los drenajes, cerciorándonos previamente de que no existen acodamientos, ni obstrucciones; por supuesto, todo ello con una rigurosa asepsia y antisepsia y, en determinados casos, empleando la profilaxis antibiótica según protocolo6.
Si actuamos así, los tejidos se defenderán bien de las posibles infecciones y no quedarán humores ni líquidos almacenados en el campo operatorio. Si a pesar de todo apareciera la típica colección fluctuante bajo la herida, procederemos en primer lugar a evacuarla mediante punción. Si es una colección pequeña y de aspecto limpio, con esto basta y el seroma suele desaparecer definitivamente. Cuando la colección es de cierta consideración, generalmente tras la evacuación por punción, suele reaparecer a las 24 o 48 h. En estos casos aconsejamos realizar una punción con un abocath de grueso calibre y después de vaciado el seroma, dejar el catéter de plástico que, junto al vendaje compresivo, permitirá un drenaje continuado durante algún tiempo, permitiendo mejor el adosamiento de la cavidad y el cierre de las boquillas vasculares o linfáticas. Hoy día disponemos de un abocath prolongado, por un fino tubo de vinilo, a una pequeña bomba aspirativa a la que se le hace el vacío manualmente y permite de una forma ambulatoria realizar una aspiración continuada durante algunos días.
En el caso de aparición de abscesos, es conveniente la apertura, avenamiento, desbridamiento y drenaje, buscando a través de la incisión de apertura si existe alguna causa etiológica que podamos eliminar, como cuerpos extraños, material de suturas intolerado, etc., o bien si hay necrosis en la piel o subcutánea, que previa anestesia local extirparemos haciendo un Friederich de la herida. Terminaremos dejando un drenaje tipo tejadillo, que se exteriorice por dicha abertura. A veces es conveniente el lavado de arrastre con clorina o líquido de Dakin.
Es aconsejable en pacientes con riesgo la profilaxis antibiótica y también el tratamiento antibiótico postoperatorio. La eritromicina, la cloxaciclina y, en general, las cefalosporinas de primera generación son las más indicadas. También hay indicación en los casos de celulitis difusa y como profilaxis en el caso de colocación de prótesis.
Según nuestra experiencia, hemos tenido seromas en un 9,9% de la cirugía conservadora, en un 20% de las mastectomías simples y en un 13% de las mastectomías radicales. Sólo hemos tenido un 2,7% de abscesos en casos de cirugía conservadora y un 10% de mastectomías simples.
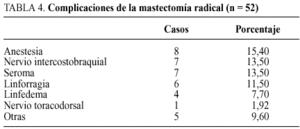
Lesiones nerviosas
Estas complicaciones pueden ser temporales o definitivas. Aparecen por compresión o por lesión de los troncos nerviosos. La gravedad de las mismas depende del nervio afectado y del tipo de lesión causada. Es frecuente que tras la operación los pacientes puedan quejarse de adormecimiento e hiperestesia de la cara interna del brazo, desde la axila hasta el hombro. Ello se debe a la sección del nervio intercostohumeral y no tiene mayor importancia, ya que los síntomas ceden espontáneamente en un período de 3 a 6 meses.
La lesión del nervio torácico largo (serrato mayor) debe evitarse, identificándolo durante el despegamiento de la cara interna del paquete axilar.
Otro nervio que debe aislarse y respetarse durante la linfadenectomía axilar es el nervio del dorsal ancho (toracodorsal). Su visualización se realiza cuando se está disecando la cara posterior de la vena axilar, está situada detrás de ella, en la unión del tercio medio con el tercio externo del campo. El hecho de que esté muy cerca de la cara posterior del paquete axilar hace necesario visualizarlo y aislarlo durante el despegamiento de esta cara. Generalmente, va acompañado de un par de venas que pueden sangrar durante las maniobras; la ligadura o electrocoagulación de las mismas puede originar también la lesión nerviosa. Esta lesión producirá un trastorno importante a la hora de levantar el brazo, en cuya maniobra interviene fundamentalmente el músculo dorsal ancho. La lesión produce una atrofia del músculo gran dorsal, que se manifiesta por el síndrome de la escápula alata.
La lesión del nervio intercostobraquial que atraviesa la axila transversalmente e inerva la porción cutánea de la axila y cara interna del brazo, puede producir, si se secciona, zonas de anestesia y parestesias en esta región. El nervio cutáneo medial puede ser identificado en la disección axilar y debe ser preservado, ya que también las parestesias y anestesias en la cara interna del brazo y antebrazo pueden aparecer en caso de su sección. Los nervios pectoral lateral y pectoral medial, si se puede, deben ser evitados, ya que su sección produce atrofias del pectoral con alteraciones estéticas y funcionales.
El plexo nervioso de la axila inerva todo el miembro superior. Son muy raros los casos de sección total o parcial del mismo, que requeriría una sutura nerviosa meticulosa inmediata, o una segunda intervención si hubiera pasado inadvertida dicha lesión. Pero lo que por desgracia aparece con más frecuencia es la contusión de dicho plexo por parte de los bordes de las valvas, en las maniobras de extirpación de la axila. En la actualidad, teniendo en cuenta que las linfadenectomías axilares en las cirugías conservadoras se realizan por incisiones muy pequeñas y profundas, son pues necesarias las valvas, que nos permitirán dicha disección, pero pueden comprimir y contundir el plexo. Si a ello añadimos las posiciones a veces forzadas del brazo, hace que si no tenemos cuidado, la lesión pueda producirse. El resultado será un miembro flácido y paralítico, que tarda a veces varios meses en recuperarse. Por ello, ha de pensarse siempre en esta eventualidad, y tratar de evitarla envolviendo las valvas en compresas, movilizándolas con frecuencia y estando pendientes de que sus bordes no lesionen el plexo. En algunos casos puede haber incluso alguna desinserción de las raíces nerviosas. En el caso de que en el postoperatorio aparezca la parálisis por estas complicaciones, es conveniente un estudio neurológico detenido, para valorar la gravedad y el grado de la lesión e iniciar lo antes posible la rehabilitación correspondiente7-9.
En cirugía conservadora, dentro de nuestra casuística, hemos tenido un 10,9% de anestesias braquiales que han cedido espontáneamente, también un 15,4% de anestesias en mastectomías radicales y un 13,5% de lesión del nervio intercostobraquial, así como 1,9% de lesión del nervio toracodorsal en casos de mastectomía radical. Todos los casos han curado o mejorado notablemente con medidas rehabilitadoras.
Lesiones vasculares
Se deben a heridas de los vasos arteriales o venosos axilares. La hemorragia puede ser muy importante y exige la sutura de la lesión, muchas veces ayudados de la colocación de una pinza tipo Satinsky. Es importante hacer en estos casos una hemostasia definitiva, que permita tras la aspiración de la hemorragia, apreciar la localización y gravedad de la lesión que hemos de reparar. Nunca debemos colocar pinzas a ciegas y ligar sin ver bien lo que hacemos, pues una ligadura de la arteria o la vena puede ser catastrófica.
La trombosis es otra de las complicaciones que pueden aparecer, generalmente por contusiones vasculares y traumatismos originados por las valvas y separadores en unos casos u otras veces por ligaduras venosas que obstruyen total o parcialmente la luz del vaso. Pensar en estos acontecimientos y operar adecuadamente constituye la mejor profilaxis. En caso de aparecer la trombosis o la tromboflebitis, la terapéutica anticoagulante, junto con antiinflamatorios y antibióticos, en general, pueden solucionar el caso. Si la eco-Doppler o la flebografía en casos graves demostraran un angostamiento importante del vaso, habría que reintervenir y solucionar quirúrgicamente la lesión o ligadura vascular.
En nuestra serie no hemos tenido ningún caso de lesiones de este tipo.
Linfedema
El linfedema del brazo ha sido una complicación, o mejor dicho, una secuela, de la cirugía de la mama, que ha ocasionado graves problemas en las mujeres mastectomizadas. Hasta hace 20 años, el porcentaje del linfedema del brazo era enormemente alto y las soluciones quirúrgicas (operación de Lanz, de Pertes, anastomosis linfovenosas, etc.) o conservadoras (masajes, presoterapia, cura postural, fármacos, etc.) no han dado los resultados que se esperaban. Sin embargo, con la desaparición de la operación de Halsted y la conservación del pectoral mayor a partir de la práctica de las mastectomías radicales modificadas (Patey, Madden), al respetarse los pectorales y las vías linfáticas situadas a través de estos músculos antes seccionados, han hecho que el linfedema cada vez sea menos frecuente. Pero no olvidemos que en los últimos años, al operar cánceres cada vez más tempranos, hemos logrado que la infiltración neoplásica de los ganglios sea también menor que 20 años antes y, por tanto, esta invasión neoplásica al haber disminuido, constituía también una causa de los linfedemas. El hecho de que cada vez se irradien menos axilas, debido a vaciamientos quirúrgicos completos, también ha ayudado a evitar los linfedemas producidos por la esclerosis física que sobre los colectores linfáticos ejercía la radioterapia. La mejor profilaxis, pues, es evitar estos factores desencadenantes expuestos y así el linfedema no aparecerá o será muy ligero y mejorará con las aplicaciones incruentas antes expuestas10,11.
La infección, que puede ser otra causa de linfedema, podemos prevenirla con una técnica operatoria correcta, siguiendo en todo momento el respeto de los principios biológicos de la cirugía. La asepsia y antisepsia en la intervención, la profilaxis y el tratamiento antibiótico serán también elementos importantes a considerar, para evitar las complicaciones infecciosas de esta índole.
En lo que a nuestra experiencia se refiere, hemos tenido un 4,5% de linfedemas en la cirugía conservadora y un 7,7% en las mastectomías radicales.
Cuerdas cutáneas
Constituyen una sensación que a veces ocurre después de la cirugía, en la cara interna del brazo, debido a la contracción de la piel de la axila tras la linfadenectomía axilar. La sensación de cuerdas internas que produce la tirantez de la piel, con i mportantes molestias, suele ceder espontáneamente en poco tiempo, si bien podemos ayudar a la paciente a acortar las molestias mediante masajes con pomadas o geles antiflogísticos.
Lesiones pleurales
No es infrecuente que al ligar o electrocoagular algún vaso intercostal pueda herirse la pleura. Esta lesión pleural es mucho más frecuente cuando se extirpa la cadena ganglionar de la mama interna, íntimamente relacionada con la pleura parietal. La lesión de la pleura también puede aparecer tras punciones de la mama o colocación de arpones. En general, estas lesiones no tienen mayor importancia, siempre que sepa reconocerse y sepa realizarse el tratamiento de dicha lesión o desgarro y el consabido neumotórax que puede producirse. Una vez más ha de llamarse la atención sobre el tema de que el cirujano que opera la mama, al ser ésta el órgano situado en el tórax y relacionado con sus órganos, debe saber moverse dentro de este campo; de no ser así, una complicación leve, como es la lesión pleural, puede tener graves consecuencias.
La lesión pleural debe ser suturada. Si la pleura está tensa, es necesario liberarla y despegarla previamente con una torunda, para que la sutura pueda hacerse sin tensión. Dependiendo de la extensión de la herida pleural y el grado de neumotórax y colapso pulmonar, será necesario a veces añadir una pleurotomía para colocar un tubo endotorácico, que deberá conectarse a un aspirador bajo agua. En general, si actuamos correctamente, estas lesiones no tiene mayor importancia12.
No hemos tenido dentro de nuestra casuística ninguna lesión de este tipo.
Complicaciones de la cirugía de las lesiones no palpables
Hoy día, este apartado constituye un aspecto importante, ya que estas lesiones detectadas gracias a las campañas de cribado y a la preocupación de la mujer por realizarse controles mamográficos, constituye en nuestro medio alrededor de un 30% de nuestras pacientes. La colocación de arpones radioguiados, para que el cirujano pueda llegar a esta lesión y extirparla ampliamente con criterio oncológico, ante una posible neoplasia, constituye una práctica diaria en el hospital.
La cirugía del arpón constituye una de las técnicas más difíciles dentro de la cirugía mamaria. La extirpación de la lesión con anestesia local y sedación, la incisión de no más de 2 o 3 cm y navegar a ciegas por el fino arpón en un tejido mastopático de importante dureza, adivinando dónde termina el arpón y extirpando la lesión de muy pocos milímetros con márgenes, es difícil y requiere una gran experiencia. Las complicaciones más frecuentes consisten en la rotura del finísimo alambre del arpón, al seccionarlo con la tijera o al contactar con el bisturí eléctrico que lo funde enseguida. La sección del alambre del arpón plantea un desagradable problema, pues es difícil encontrar el otro extremo tan fino en un campo quirúrgico estrecho, profundo y sangrante. Los imanes intra operatorios utilizados al respecto a veces pueden ayudarnos, pero por lo general si el cirujano no logra encontrarlo, tendrá que cerrar la herida y será el radiólogo el que, colocando un nuevo arpón, nos pueda orientar para el rescate del mismo13,14.
Todo esto conlleva problemas importantes, molestias para la paciente y responsabilidades legales de las que el médico tiene que responder. La complicación hemorrágica en estos angostos campos no es infrecuente, pues la hemostasia a veces es difícil. Por ello, es imprescindible, como medida profiláctica de esta complicación, dejar sistemáticamente un drenaje del lecho quirúrgico (figs. 2 y 3).
En nuestra serie encontramos un 8% de arpones rotos, un 5,3% de hemorragias postoperatorias que cedieron espontáneamente y un 2,6% de quemaduras de la piel.
Conclusión
Las complicaciones en la cirugía mamaria originan desagradables y, a veces, grandes problemas. Aumentan los costes y las estancias de los pacientes alargando el postoperatorio y retardando el alta hospitalaria. En lo que a la cirugía del cáncer de mama se refiere, la aparición de estas complicaciones retarda la aplicación del tratamiento oncológico complementario. Finalmente, en muchos casos, pueden malograr el resultado de la operación.
Por todo ello, es importante, en primer lugar, pensar en estas complicaciones mientras se opera, realizando una profilaxis adecuada para que no ocurra y, en segundo lugar, en caso de aparecer, el diagnóstico y las medidas terapéuticas deben ser lo más precoces posibles. De esta forma se minimizará la repercusión que puede tener este acontecimiento.
Correspondencia: Dr. A. Sierra García. Ródano, 2. 28707 Madrid.