La infusión perineural de anestésico local brinda mejor analgesia postoperatoria que la administración por vía intravenosa de opioides o antiinflamatorios en cirugía del miembro superior. Para colocar un catéter en el plexo braquial, el abordaje adecuado es el infraclavicular debido a que ofrece mayor estabilidad muscular. La abducción del brazo aparentemente coloca al plexo braquial más superficial, y que eleva en sentido cefálico la clavícula.
ObjetivoEl objetivo de este trabajo es identificar si la abducción disminuye la distancia pielcordón y facilita el procedimiento de introducción del catéter por ultrasonido, asegurando una analgesia óptima. Esta posición del brazo y su relación con la colocación del catéter no se habían descrito anteriormente.
Material y métodosSe incluyó a 58 pacientes adultos, sometidos a cirugía de antebrazo y mano, divididos en 2 grupos por colocación de la extremidad en abducción y aducción, se realizó un bloqueo infraclavicular mediante ecografía, colocando la punta del catéter adyacente al cordón posterior. En los pacientes del grupo en aducción con dificultad técnica elevada se permitió cambiar el brazo a abducción. Se registraron el número de punciones y de redirecciones, la facilidad de introducción del catéter y la distancia piel-plexo.
ResultadosLa abducción del brazo desplazó cefálicamente la clavícula y la separó del transductor lineal, lo que permitió maniobrar la aguja en su angulación y redirección correcta, la distancia plexo a piel no disminuyó de manera significativa con la posición del brazo.
ConclusionesLa abducción del brazo permite un mejor rastreo en los bloqueos supraclaviculares guiados por ultrasonido y facilita la punción infraclavicular con la introducción del catéter.
Continuous perineural infusion of local anaesthetic provides better postoperative analgesia than intravenous administration of opioids or NSAIDs in upper limb surgery. The infraclavicular approach is a good option, due to the muscular stability to catheter; the abduction of the arm apparently makes the brachial plexus more superficial and which elevates the clavicle in the cephalic direction.
AimThe aim of this study was to identify whether the abduction of the arm decreases the skin-plexus distance, making the perineural insertion of the catheter easier and for a better analgesia. This relationship between the arm and the insertion of catheter has not yet been established.
Material and methodsThe study included 58 adult patients, undergoing forearm and hand surgery, initially divided into two groups, adduction and abduction. Ultrasound-guided infraclavicular block was performed, enabling the catheter tip to be positioned adjacent to the posterior cord. The group of patients with high technical difficulties were allowed to reposition the arm abduction. A record was made of the number of punctures, redirects, ease of insertion of the catheter, and skin-plexus distance.
ResultsThe abduction of the arm moved the clavicle towards the cephalad and separated it from the linear transducer, this allowed to manoeuvre the needle right angle and redirect it. The skin-plexus distance did not decrease significantly with arm position.
ConclusionsArm abduction allows better scanning, facilitates the infraclavicular puncture, and catheter introduction.
El abordaje del plexo braquial vía infraclavicular con administración perineural de anestésico local en cirugía del miembro superior ofrece mejor analgesia al cubrir toda la extremidad superior, incluyendo el territorio del nervio musculocutáneo, en comparación con el abordaje axilar o interescalénico1,2. El catéter colocado en este sitio presenta estabilidad y resistencia a la tracción gracias a la estabilidad mecánica que ejercen los músculos pectoral mayor y menor3,4. Estudios previos reportaron que el bloqueo infraclavicular puede realizarse mediante neuroestimulación u otras técnicas de localización, donde se reportaron diferencias en la eficacia y tiempo de latencia5,6; la técnica coracoidea es la que proporciona mayor seguridad con respecto a complicaciones pulmonares y que permite colocar con eficacia la punta del catéter a nivel de los cordones del plexo braquial7,8. Actualmente, se ha demostrado que el índice de éxito es mayor cuando el catéter perineural se coloca guiado por ultrasonido9-13, y que la inyección única alrededor del cordón posterior es tan eficaz como la técnica de inyección múltiple14; también se ha observado que la abducción del brazo eleva el plexo braquial a la superficie15,16. Para asegurar una mejor analgesia, la punta del catéter deberá alcanzar la vaina perineural en vecindad con el cordón posterior17-19, debido a que la arteria axilar actúa como barrera para la difusión del anestésico local entre el cordón medial y el lateral20. Si se logra que el plexo braquial se encuentre más superficial por la abducción, este será más fácilmente alcanzado por el catéter, aumentando la tasa de éxito.
El objetivo de este estudio fue identificar si la posición del brazo facilita la introducción y la colocación del catéter infraclavicular mediante ecografía, aunque este abordaje es el más usado en plexo braquial anteriormente no se había descrito este importante detalle técnico para procedimientos continuos.
Material y métodosSe realizó un estudio clínico observacional y descriptivo, previo consentimiento informado escrito, de 58 pacientes adultos clasificados como I-III según la clasificación de la Sociedad Americana de Anestesiología (ASA), programados para cirugía de extremidad superior, ya sea antebrazo o mano.
Se excluyó a los pacientes con un índice de masa corporal > 35, enfermos renales o con insuficiencia hepática, neuropatías previas, ASA > IV, demencia y alteraciones severas de la coagulación.
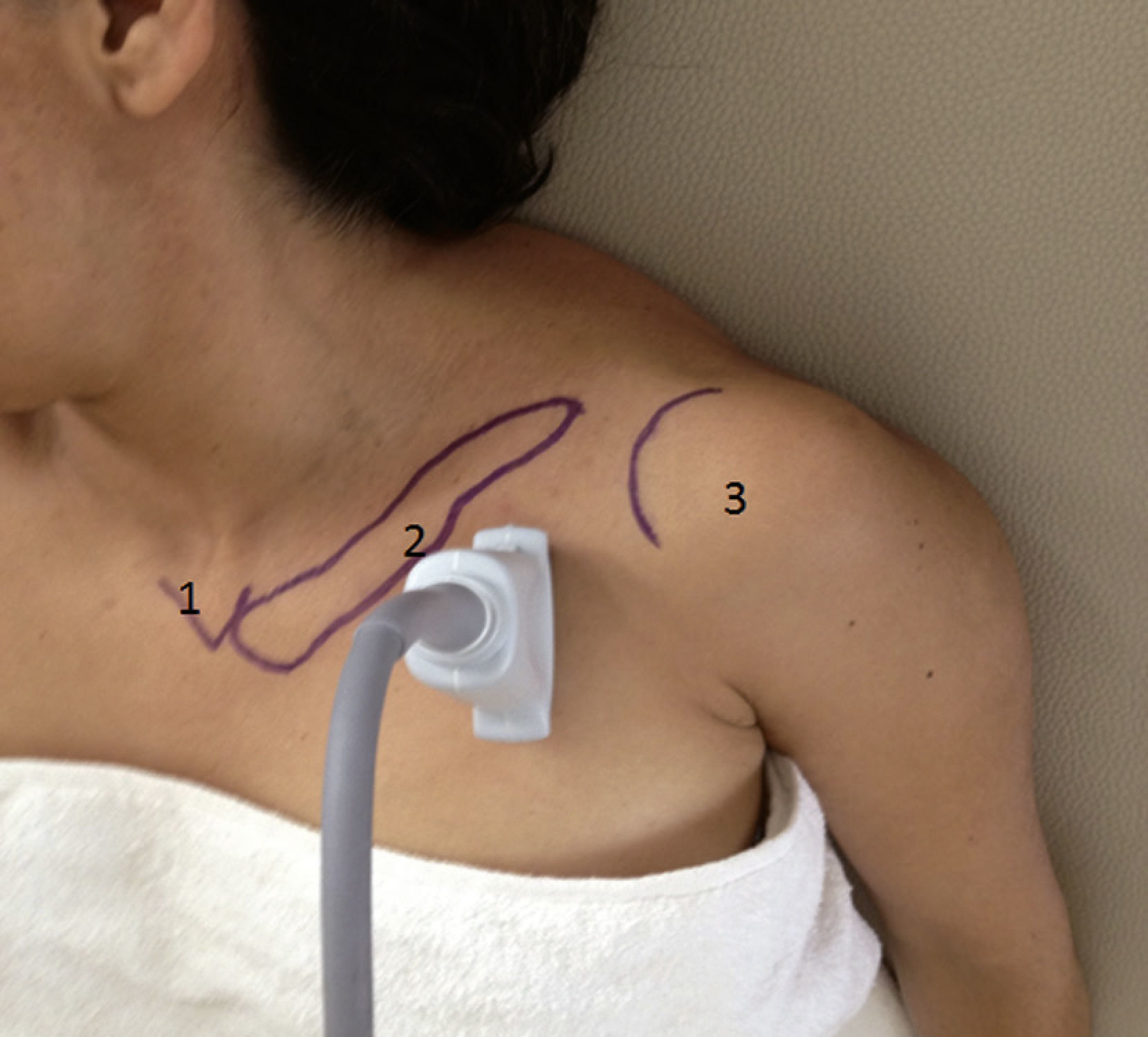
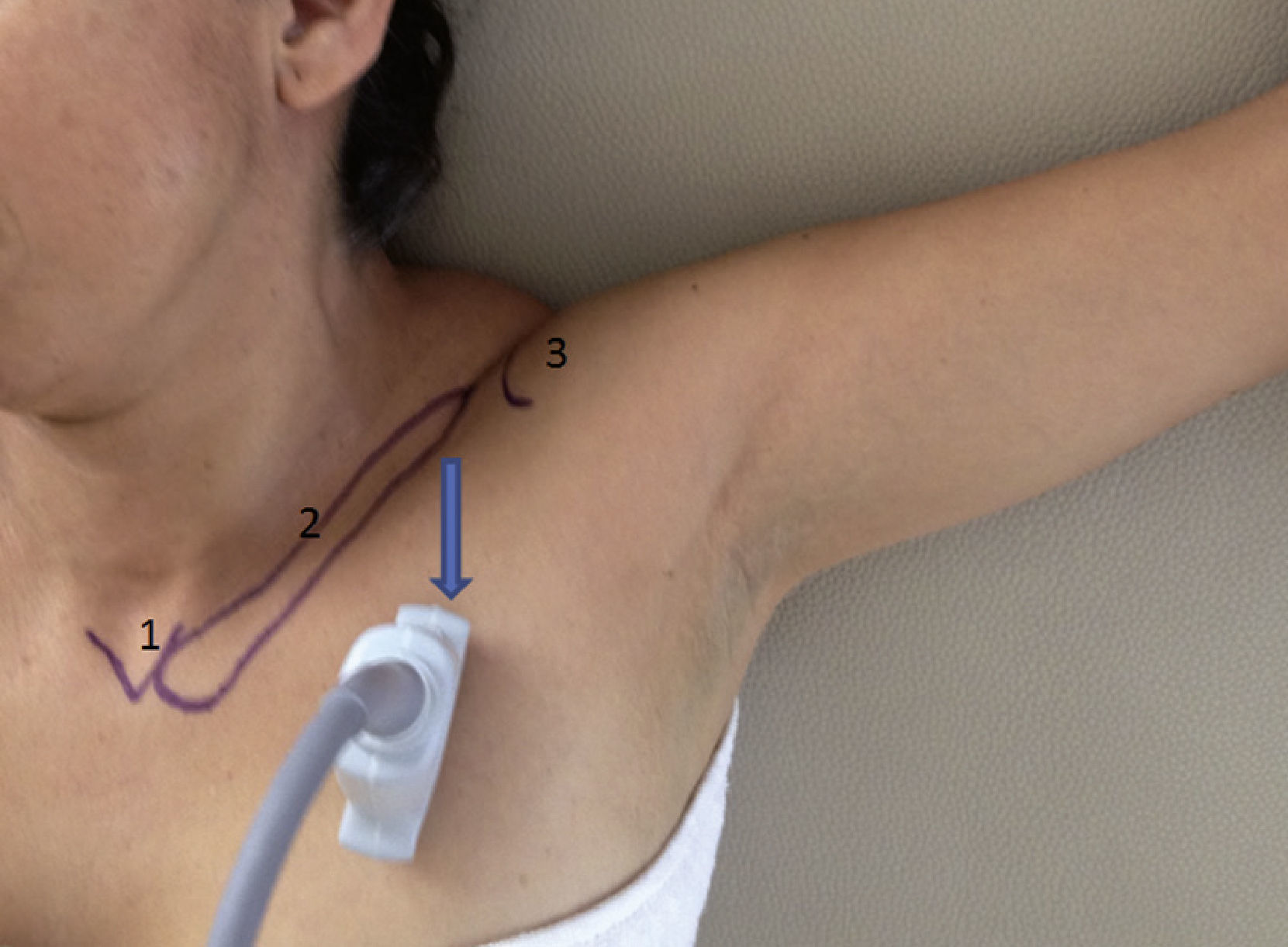
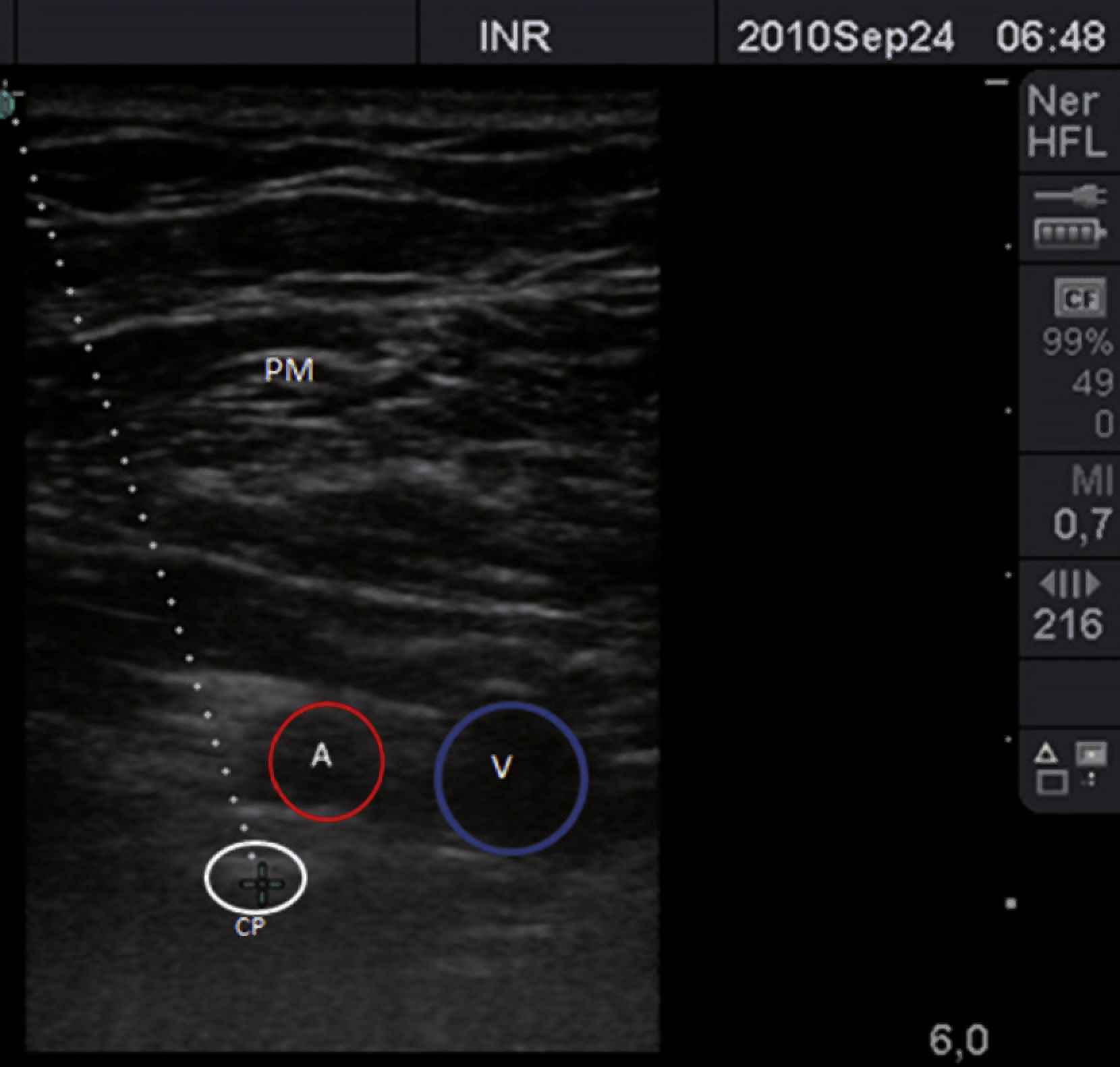
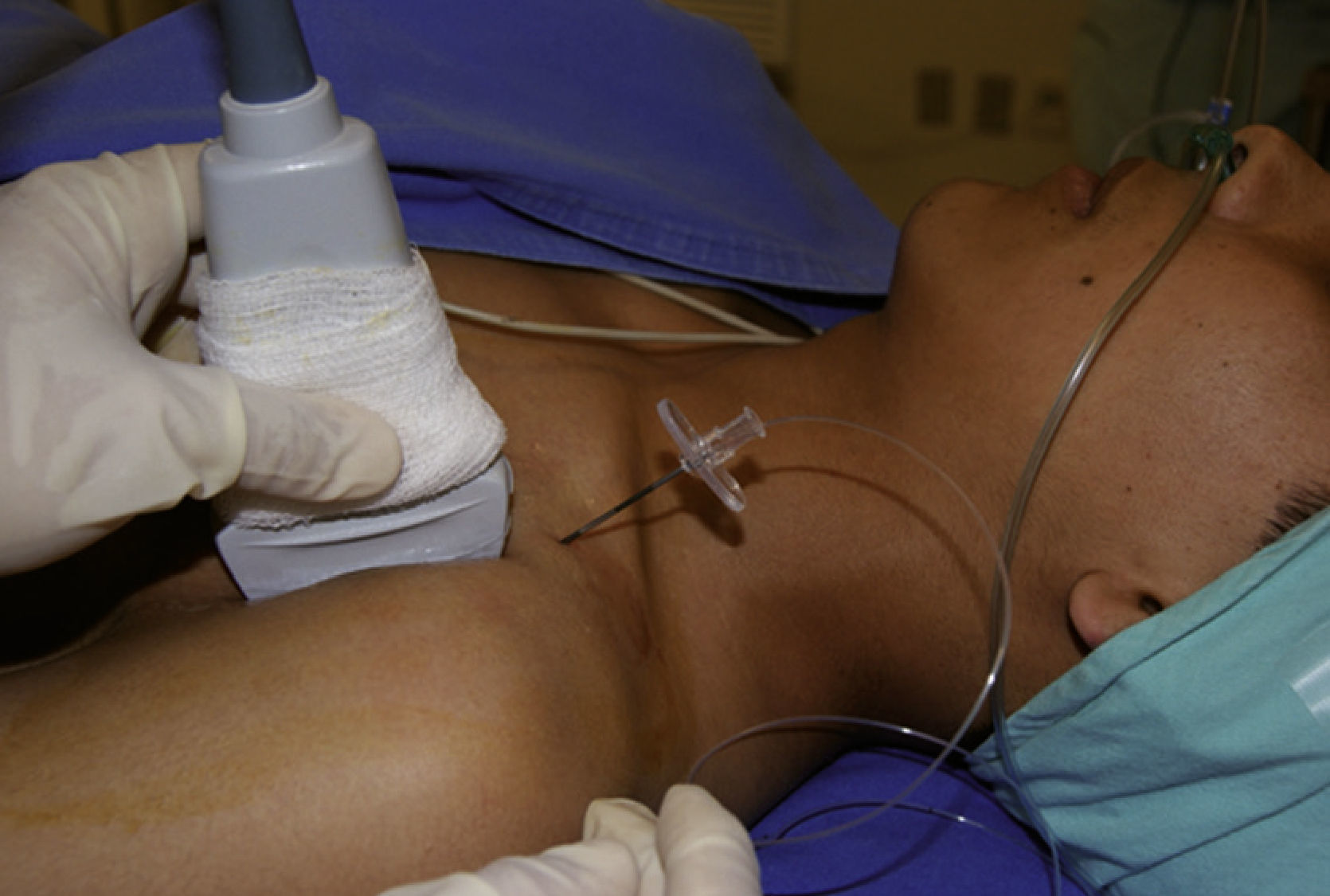
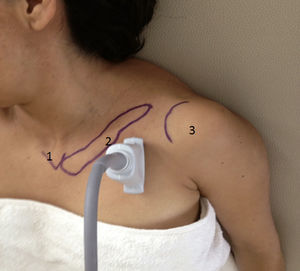
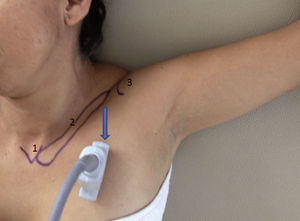
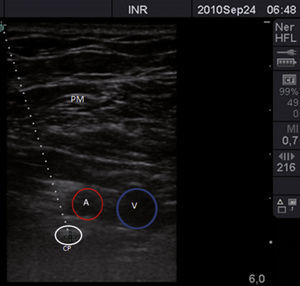
Inicialmente, los pacientes se dividieron en 2 grupos, elegidos de forma consecutiva: grupo con brazo en abducción y grupo con brazo en aducción. Se utilizó un ultrasonido con transductor lineal de alta frecuencia (13-15MHz). Los pacientes se colocaron en posición supina, monitorizados de manera no invasiva, y se mantuvieron bajo sedación consciente. De forma consecutiva, se colocó el brazo en aducción (fig. 1) o en abducción (brazo flexionado a 90°) (fig. 2). El eje largo del transductor se colocó en el vértice de la fosa deltopectoral, perpendicular a esta región y por debajo de la coracoides en el plano parasagital. Las estructuras neurovasculares se identificaron en el eje transversal. Se visualizó la arteria axilar como referencia para determinar los cordones del plexo braquial, en un plano superior se identificaron el músculo pectoral mayor y el músculo pectoral menor. La sonoanatomía encontró la vena axilar medial y caudal a la arteria axilar (fig. 3).
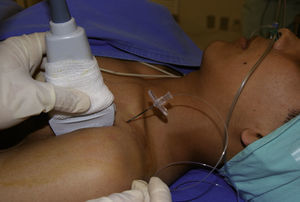
Se introdujo una aguja Tuohy de 10cm y 18 G por debajo de la clavícula, a 0.5cm del extremo cefálico del transductor, con técnica in plane, avanzando con angulación de 45-60° en dirección caudal, como lo muestra la figura 4, hasta alcanzar la porción posterior de la arteria axilar o el cuadrante craneoposterior20. Se retiró la guía y, previa aspiración, se administraron 30ml de anestésico local, visualizando su distribución en «U», o el signo de la doble burbuja. De ser necesario, se permitió realizar redirecciones, e incluso nuevas punciones, hasta que la difusión fuera satisfactoria; posteriormente, se introdujo el catéter de 20 G, sin pasar de la punta de la aguja para evitar la punción arterial; sosteniendo el catéter, se retira la aguja hasta la mitad del trayecto a la piel, se detiene y el catéter es empujado de entre 3 a 5cm más, retirando la aguja por completo21,22, y se fijó el catéter a la piel en la pared anterior del tórax. Todos los catéteres se colocaron por el mismo anestesiólogo, con la misma dosis quirúrgica de ropivacaína 15ml 0.75% + 15ml de lidocaína 2% con epinefrina. Se valoró el bloqueo motor cada 5min; el nervio radial se valoró con extensión de los dedos y del brazo, el nervio mediano con flexión de los dedos y de la muñeca, el nervio cubital fue valorado con flexión cubital del carpo y del 5.° dedo, el nervio musculocutáneo con flexión del codo; se calificó con la siguiente escala: 0 = movilidad normal, 1 = debilidad y 2 = incapacidad de movimiento. El bloqueo sensitivo fue evaluado con pinchazo y respuesta al frío en la distribución de estos 4 nervios mencionados arriba, nervio mediano en la región palmar del dedo índice, nervio cubital en palma del dedo meñique, nervio musculocutáneo en la región antero-lateral del antebrazo y nervio radial en el dorso de la mano, con la siguiente graduación: 0 = sensibilidad normal, 1 = analgesia (el paciente puede sentir tacto, pero no frío) y 2 = anestesia. El bloqueo exitoso se definió como un bloqueo sensitivo completo en el territorio de los 4 nervios (musculocutáneo, mediano, radial y cubital) a los 20min23. Se evaluó el dolor con la escala visual análoga (EVA) a las 6, 12, y 24h del postoperatorio, así como el tiempo de realización del bloqueo y el tiempo de la colocación del catéter; se verificaron la permeabilidad y funcionalidad de este para documentar el número de punciones y de redirecciones, el índice de éxito, el tiempo de instalación, las lesiones neurológicas y las complicaciones. (fig. 5).
Basados en reportes24, en los que se sugiere que antes del retiro del catéter se le realicen 3 preguntas al paciente para determinar la satisfacción con la técnica anestésica regional, primero se le preguntó sobre el grado de satisfacción en 4 categorías subjetivas con escala bipolar, que mide tanto el grado positivo como neutral y negativo de cada enunciado; también se le preguntó si repetiría el procedimiento en un futuro y, por último, cuál fue el componente más displacentero del procedimiento. Para cada pregunta se solicitó una explicación a una respuesta negativa.
Los datos demográficos se analizaron de forma simple con promedios ± desviación estándar y, para comparar la variable de estudio, se planeó realizar una prueba de la chi al cuadrado (χ2) para obtener un valor estadísticamente significativo de p < 0.05, analizados con el programa SPSS, versión 16, 2009, para Windows.
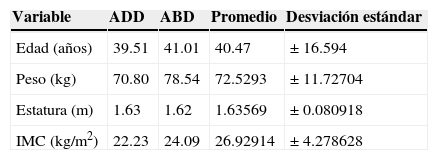
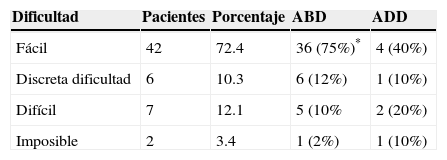
ResultadosSe incluyó a 58 pacientes, 32 (55.2%) fueron hombres y 26 (44.8%) mujeres (tabla 1). Durante la colocación del catéter, en el 84.5% de los pacientes se realizó una punción única, en el 8.5% fueron necesarias 2 punciones, en el 5.2% se realizaron 3 y en el 1.7% hasta 4 punciones. El número mayor de punciones se evidenció en el grupo en aducción, corroborando los criterios de grado de dificultad debido a la angulación de la clavícula que no permitía la colocación correcta del transductor y, por otra parte, impedía la necesaria angulación de la aguja. Estos 3 criterios en orden sumatorio de aparición integraron el grado de dificultad técnica. Las tablas 2 y 3 describen la dificultad para introducir el catéter según la posición del brazo. La colocación del catéter se realizó exitosamente con el brazo en abducción en 48 pacientes (82.8%) y en aducción solo en 10 pacientes (17.2%); al identificar que la variable de abducción era un éxito constante, se continuó en esta posición de forma preferencial hasta completar los casos para terminar la muestra total. Al comparar la distancia de la piel al plexo, tanto en abducción como en aducción, se encontró que no había una diferencia estadísticamente significativa (p = 0.9) (tabla 4). El porcentaje de falla fue del 3.33%; todos estos pacientes tenían el brazo abducido. Solo en el 17.2% de los pacientes se presentó alguna complicación, como parestesias con la aguja o con el catéter (6.9%), salida del catéter (5.2%), dolor al retirar el catéter (1.7%), bloqueo fallido (1.7%) y punción de la arteria axilar (1.7%).
Estadística descriptiva de 58 paciente s sometidos a colocación de catéter infraclavicular por ecografía
| Variable | ADD | ABD | Promedio | Desviación estándar |
|---|---|---|---|---|
| Edad (años) | 39.51 | 41.01 | 40.47 | ± 16.594 |
| Peso (kg) | 70.80 | 78.54 | 72.5293 | ± 11.72704 |
| Estatura (m) | 1.63 | 1.62 | 1.63569 | ± 0.080918 |
| IMC (kg/m2) | 22.23 | 24.09 | 26.92914 | ± 4.278628 |
ABD: abducción; ADD: aducción; IMC: índice de masa corporal.
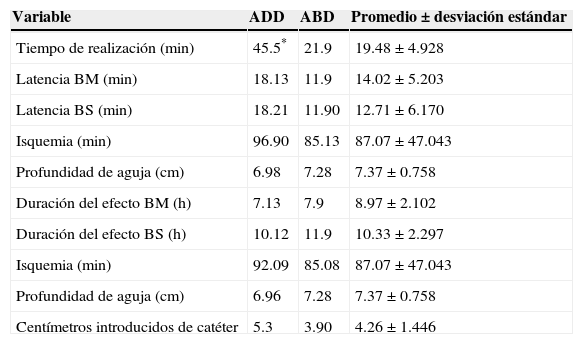
Estadística descriptiva de las variables registradas durante el procedimiento de colocación de catéter infraclavicular por ecografía en pacientes para cirugía de extremidad superior
| Variable | ADD | ABD | Promedio ± desviación estándar |
|---|---|---|---|
| Tiempo de realización (min) | 45.5* | 21.9 | 19.48 ± 4.928 |
| Latencia BM (min) | 18.13 | 11.9 | 14.02 ± 5.203 |
| Latencia BS (min) | 18.21 | 11.90 | 12.71 ± 6.170 |
| Isquemia (min) | 96.90 | 85.13 | 87.07 ± 47.043 |
| Profundidad de aguja (cm) | 6.98 | 7.28 | 7.37 ± 0.758 |
| Duración del efecto BM (h) | 7.13 | 7.9 | 8.97 ± 2.102 |
| Duración del efecto BS (h) | 10.12 | 11.9 | 10.33 ± 2.297 |
| Isquemia (min) | 92.09 | 85.08 | 87.07 ± 47.043 |
| Profundidad de aguja (cm) | 6.96 | 7.28 | 7.37 ± 0.758 |
| Centímetros introducidos de catéter | 5.3 | 3.90 | 4.26 ± 1.446 |
ABD: abducción; ADD: aducción; BM: bloqueo motor; BS: bloqueo sensitivo.
* p = 0.0019, valor estadísticamente significativo.
Clasificación de la valoración de la dificultad para introducir el catéter: según la colocación en abducción y aducción del brazo
| Dificultad | Pacientes | Porcentaje | ABD | ADD |
|---|---|---|---|---|
| Fácil | 42 | 72.4 | 36 (75%)* | 4 (40%) |
| Discreta dificultad | 6 | 10.3 | 6 (12%) | 1 (10%) |
| Difícil | 7 | 12.1 | 5 (10% | 2 (20%) |
| Imposible | 2 | 3.4 | 1 (2%) | 1 (10%) |
ABD: abducción; ADD: aducción.
* p = 0.0012, valor estadísticamente significativo.
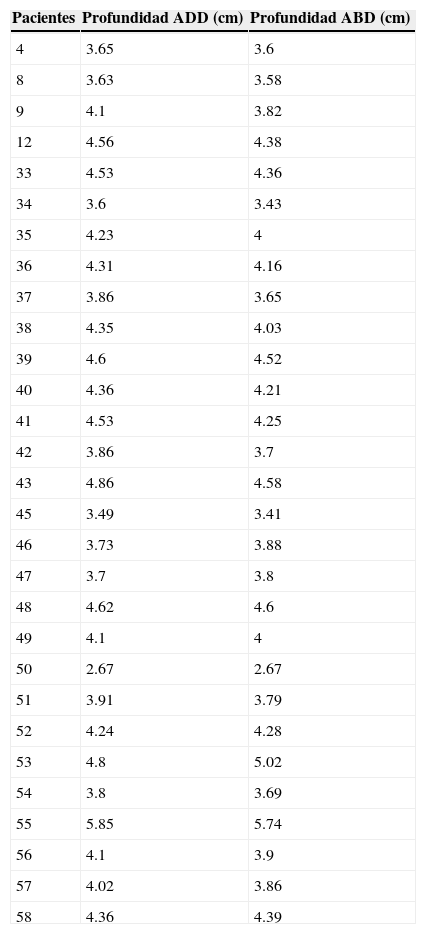
Distancia piel-plexo del abordaje infraclavicular
| Pacientes | Profundidad ADD (cm) | Profundidad ABD (cm) |
|---|---|---|
| 4 | 3.65 | 3.6 |
| 8 | 3.63 | 3.58 |
| 9 | 4.1 | 3.82 |
| 12 | 4.56 | 4.38 |
| 33 | 4.53 | 4.36 |
| 34 | 3.6 | 3.43 |
| 35 | 4.23 | 4 |
| 36 | 4.31 | 4.16 |
| 37 | 3.86 | 3.65 |
| 38 | 4.35 | 4.03 |
| 39 | 4.6 | 4.52 |
| 40 | 4.36 | 4.21 |
| 41 | 4.53 | 4.25 |
| 42 | 3.86 | 3.7 |
| 43 | 4.86 | 4.58 |
| 45 | 3.49 | 3.41 |
| 46 | 3.73 | 3.88 |
| 47 | 3.7 | 3.8 |
| 48 | 4.62 | 4.6 |
| 49 | 4.1 | 4 |
| 50 | 2.67 | 2.67 |
| 51 | 3.91 | 3.79 |
| 52 | 4.24 | 4.28 |
| 53 | 4.8 | 5.02 |
| 54 | 3.8 | 3.69 |
| 55 | 5.85 | 5.74 |
| 56 | 4.1 | 3.9 |
| 57 | 4.02 | 3.86 |
| 58 | 4.36 | 4.39 |
Medición de la distancia entre la piel y el cordón posterior, en los pacientes en que se cambió la posición del brazo de ADD a ABD, por dificultad técnica en el abordaje infraclavicular. No existió diferencia significativa entre ambos grupos, p = 0.9.
ABD: abducción; ADD: aducción.
La EVA a las 6h fue de 0 en el 98.3% de los pacientes; solo un paciente (1.7%) presentó EVA de 7. A las 12h, la EVA fue de 0 en 53 pacientes (91.4%), de 1 en un paciente (1.7%), de 4 en un paciente (1.7%), de 5 en un paciente (1.7%) y 2 pacientes (3.4%) presentaron EVA de 7. A las 24h, la EVA fue de 0 en 30 pacientes (51.7%), de 3 en 12 pacientes (20.6%), de 6 en 8 pacientes (13.7%), de 7 en 6 pacientes (10.3%) y de 8 en 2 pacientes (3.44%), con p = 0.00411, sin valor significativo.
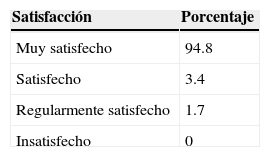
El 94.8% de los pacientes se mostraron muy satisfechos con el procedimiento anestésico, el 3.4% satisfechos y el 1.7% regularmente satisfechos (tabla 5). Aunque 53 pacientes (91.4%) definieron el componente más displacentero de todo el procedimiento como el momento en que la aguja atraviesa la piel, el resto (8.6%) no reportó ninguna incomodidad. El 98.3% reportó que, en caso de requerir un nuevo procedimiento quirúrgico en el miembro torácico, preferiría nuevamente la misma técnica anestésica; solo un paciente (1.7%) dijo que elegiría anestesia general.
DiscusiónLa posición del brazo cambia las condiciones en las que se realiza el bloqueo infraclavicular; reportes anteriores consideran que la distancia de la arteria axilar a la piel es más pequeña cuando el brazo se abduce, reporte que se realizó en plano parasagital oblicuo, donde se refiere que la posición de la extremidad permite que la imagen del plexo sea más clara al disminuir la refracción del ultrasonido, además de disminuir la probabilidad de neumotórax al separar el plexo de la pared torácica15. Por otro lado, Ruiz et al.16 concluyeron que la distancia del proceso coracoides a la vaina neurovascular (referencia anatómica utilizada en la colocación del transductor y en la neuroestimulación) es constante, sin importar la posición del brazo; tampoco cambia la profundidad de la pleura, pero sí se debe considerar que el plexo se hace más superficial al abducir el brazo y, sin embargo, Anyong et al.25 consideran que este cambio en la profundidad tiene un efecto clínico mínimo y que la ventaja radica en el desplazamiento de la clavícula cranealmente, desapareciéndola del trayecto de la aguja, lo que denomina efecto Houdini, obteniendo así un espacio mayor para maniobrar la aguja, para introducirla más separada del polo superior del transductor e incluso visualizarla mejor en todo su trayecto. En este estudio se encontró que si bien la distancia plexo-piel se disminuye al abducir el brazo, esta no es estadísticamente significativa cuando se compara con las mediciones obtenidas al aducir la extremidad; efectivamente, la imagen es más nítida y los límites de las estructuras vasculares y neurológicas están más definidos; además, al introducir la aguja no existe roce con la clavícula; esto nos permitió realizar una punción única en el 84.5% de los pacientes y, de ser necesario, fue más fácil redirigir la aguja cambiando incluso la angulación de entrada con respecto a la piel, maniobra que fue necesaria realizarla solo una vez en la mayoría de los pacientes. Esta mejoría en la imagen permite al anestesiólogo ser más específico con la identificación del cordón posterior y dirigir a este la punta de la aguja, la cual debe visualizarse por completo de acuerdo con la recomendación de Tran et al.26 porque, a pesar del uso del ultrasonido, no puede descartarse una punción vascular, incluso Bigeleisen y Wilson15 refieren que la abducción del brazo hace más probable la punción de la arteria o de la vena axilar cuando se realiza la técnica de inyección múltiple al redirigir la aguja al cordón medial, aunque nosotros no redirigimos la aguja con la intención de colocarla entre los vasos axilares; de acuerdo con lo anterior, nuestra única punción vascular se presentó con el brazo en abducción.
Utilizamos el signo de la doble burbuja descrito anteriormente por otros investigadores26,27, depositando el anestésico local posterior a la arteria axilar. Como Dingemans et al.28, nosotros utilizamos una inyección única, ya que se considera que el éxito es independiente del número de inyecciones, haciendo al depósito único de anestésico local una técnica más fácil, más rápida y más simple; también apoyan nuestra decisión de inyección única Sauter et al.29, quienes afirman que el anestésico local debe administrarse en el cuadrante craneoposterior con respecto a la arteria axilar, haciendo referencia a la carátula de un reloj entre las 3 y las 11. Dado que la administración en el cordón posterior predice mayor éxito30, ahí depositamos el anestésico local. Desgagnés et al.14 refieren que el signo en «U», «dona» o «doble burbuja» provee de un bloqueo sensitivo completo en más del 90% de los pacientes; refiriéndose a la técnica de punción única, y a la administración del anestésico local a través de la aguja, en nuestra serie el éxito fue del 97.77% con la dosis fraccionada y administrada a través de la aguja y del catéter. Esto último coincide con la evaluación de Slater et al.31, quienes consideran que la calidad de la anestesia obtenida por catéter es igual de efectiva que cuando se administra el anestésico local solo por la aguja, el 90 vs. el 92% de éxito a través del catéter. En este estudio se utilizó un volumen de 30ml de anestésico local, puesto que Fuzier et al.32 consideraron suficiente esta dosis total, aunque en su trabajo se depositó en doble inyección.
Así mismo, Ilfeld et al.23 afirman que el catéter perineural optimiza la analgesia, tanto en regímenes de dosis única como en infusión, y que el abordaje infraclavicular es una buena opción para esta técnica; en nuestra serie obtuvimos que en el 89.7% de los pacientes el catéter continuaba siendo funcional 12h después de su colocación, con complicaciones mínimas, siendo más frecuente la aparición de parestesias, tanto en su inserción como en un caso al retirar el catéter (6.9%). Respecto a la variable de dificultad técnica que se observó a través de los parámetros usados por Anyong et al.25, es posible afirmar que la inserción del catéter perineural es relativamente sencilla en la mayoría de los pacientes (72%) una vez que la punta de la aguja ha alcanzado el cordón posterior; la abducción del brazo técnicamente facilitó el paso del catéter, pues hasta en el 88% de los casos con la extremidad en esta posición se introdujo sin dificultad, por lo que es posible recomendarla con certeza. Durante el avance del estudio, algunos pacientes pertenecientes al grupo en aducción se encontraron con dificultad técnica excesiva para la punción y la manipulación de la aguja Tuohy, debido a la escasa distancia entre el transductor y la clavícula. Lo anterior hizo imposible las redirecciones, incluso el lugar de punción, ya que la punta de la aguja o su trayecto coincidían con dicha estructura ósea clavicular, ocasionando mayor «malestar» en el paciente, alterando la visualización de los cordones sin lograr mantener la calidad de la imagen, por lo tanto, el transductor era recolocado; en estos casos, se decidió de manera arbitraria cambiar la posición del brazo del paciente y abducirlo, logrando así el manejo de la aguja y aumentando el espacio para su manipulación25. En estos casos, se tomaron mediciones con respecto a la superficialidad del plexo braquial para correlacionar con la posición del brazo.
Bigeleisen y Wilson15 consideraron que el tiempo de instalación, la calidad y la duración del bloqueo son los mismos cuando se realiza con el brazo en aducción o en abducción y con inyección única; nosotros no podemos confirmar esta información porque no tuvimos grupos comparativos al respecto; sin embargo, los resultados son semejantes entre sí al completar la dosis por catéter, independientemente de la posición del brazo, lo que muestra una debilidad metodológica al respecto.
Considerando que Bowens et al.30 refirieron que el tiempo de la realización de la punción con la administración del anestésico local varía entre 9 y 11min, en comparación, nosotros que podemos afirmar que el tiempo utilizado en este estudio es aceptable, aún con 8min más de diferencia, 19.48min promedio, este tiempo es susceptible de ser modificado con la experiencia del operador, de acuerdo con Sandhu y Capan11, quienes refirieron que la curva de aprendizaje para el bloqueo infraclavicular guiado por ultrasonido es de 20 procedimientos, aumentando en este momento el grado de éxito al 99%. En cuanto a la latencia, podemos esperar que en 33 ± 56min la calidad de la anestesia sea la adecuada para iniciar un procedimiento quirúrgico en el miembro torácico, incluyendo la colocación del catéter perineural.
Una limitación de este estudio es que la evaluación del resultado con respecto a la posición del brazo no se realizó de manera ciega, es decir, el mismo anestesiólogo que realizaba el bloqueo era el responsable de valorar el bloqueo motor y el bloqueo sensitivo, la evolución y la satisfacción del paciente.
El grado de satisfacción del paciente en nuestro estudio fue alto, al igual que el reportado por Bowens et al.30, quienes valoraron el dolor durante el bloqueo infraclavicular, mencionando una EVA de 35 ± 27mm; igualmente, en el postoperatorio durante las 6, 12 y 24h de registro, nuestros resultados fueron similares con reportes promedios de EVA por debajo de 4, sin valor estadísticamente significativa. Cuando el bloqueo se realizó con neuroestimulación, se refirió precisamente al estímulo eléctrico como el componente más doloroso pero en nuestra serie, debido al uso del ultrasonido, los pacientes refirieron mayor dolor durante la punción de la aguja sobre la piel.
ConclusiónEn este estudio, la abducción del brazo desplazó cefálicamente la clavícula y la separó del transductor lineal, lo que permitió maniobrar la aguja en su angulación y redirección; la distancia del plexo a la piel no disminuyó de manera significativa con la posición del brazo, pero permitió la mejor visualización de las estructuras neurovasculares, facilitando la punción infraclavicular y la introducción del catéter.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.