El posicionamiento durante el procedimiento neuroquirúrgico es un desafío para el equipo quirúrgico, aun cuando se tomen precauciones los mecanismos causantes de lesión de nervio periférico por elongación, isquemia o compresión es latente y es importante conocer la frecuencia de presentación en nuestro medio.
ObjetivoAnalizar la frecuencia de lesión nerviosa periférica secundaria al posicionamiento quirúrgico.
Material y métodosSe estudió prospectivamente a 163 pacientes (18 a 65 años) llevados a procedimientos neuroquirúrgicos. Grupos de acuerdo con posición quirúrgica programada: decúbito dorsal, decúbito lateral, decúbito ventral y park bench (PB). Se hizo una exploración neurológica detallada al ingreso, al egreso y a las 24 h postoperatorias con el fin de detectar clínica de lesión y relación con factores de riesgo descritos en otras series.
ResultadosSe obtuvieron datos completos en 112 pacientes, 2 pacientes posicionados en PB presentaron parestesias en la región cubital con duración menor a 24 h; correlación estadísticamente significativa con peso corporal mayor de 85kg.
ConclusiónLa frecuencia de presentación de lesión de nervio periférico es baja, la comprensión de los mecanismos que pueden originarlo ayudan a la prevención y detección temprana de complicaciones.
Positioning during neurosurgical procedures is a challenge for surgical teams even if precautions are taken, the mechanisms underlying peripheral nerve injury (elongation, compression or ischaemia) are latent and it is important to know the frequency of occurrence in our environment.
ObjectiveTo analyze the frequency of peripheral nerve injury secondary to surgical positioning.
Materials and methodsProspective study including 163 patients scheduled for neurosurgical procedures. Four groups: supine, lateral, ventral and park bench were analyzed by neurological exploration in order to detect injury and relate with risk factors already described.
ResultsIn this study 112 patients were included, two patients who were under park bench position experienced paresthesias in ulnar region of less than 24 hours’ duration; statistically significant correlation with body weight greater than 85kg.
ConclusionThe incidence of peripheral nerve injury is low, understanding the mechanisms that may originate it helps towards prevention and early detection of complications.
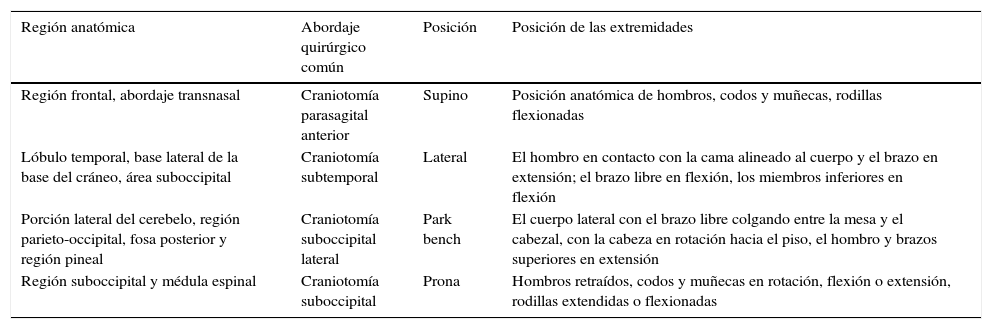
Uno de los desafíos más importantes de la práctica diaria del neuroanestesiólogo es el posicionamiento del paciente en la mesa de operaciones. La localización de las lesiones intracraneales exige diversos abordajes que permitan adecuada exposición, preservando al máximo las estructuras circundantes; esto implica que el cuerpo y las extremidades tengan que adoptar posturas forzadas (tabla 1).
Abordajes comunes en neurocirugía
| Región anatómica | Abordaje quirúrgico común | Posición | Posición de las extremidades |
|---|---|---|---|
| Región frontal, abordaje transnasal | Craniotomía parasagital anterior | Supino | Posición anatómica de hombros, codos y muñecas, rodillas flexionadas |
| Lóbulo temporal, base lateral de la base del cráneo, área suboccipital | Craniotomía subtemporal | Lateral | El hombro en contacto con la cama alineado al cuerpo y el brazo en extensión; el brazo libre en flexión, los miembros inferiores en flexión |
| Porción lateral del cerebelo, región parieto-occipital, fosa posterior y región pineal | Craniotomía suboccipital lateral | Park bench | El cuerpo lateral con el brazo libre colgando entre la mesa y el cabezal, con la cabeza en rotación hacia el piso, el hombro y brazos superiores en extensión |
| Región suboccipital y médula espinal | Craniotomía suboccipital | Prona | Hombros retraídos, codos y muñecas en rotación, flexión o extensión, rodillas extendidas o flexionadas |
Es importante la valoración preoperatoria detallada sobre la dinámica fisiológica y la repercusión que pudiera tener la posición en cada paciente y así, en conjunto con el neurocirujano, individualizar la mejor estrategia para el posicionamiento1.
A pesar de las maniobras encaminadas a prevenir complicaciones, la lesión de nervio periférico es latente en cada uno de los casos; de hecho, en los reportes del Closed Claim Project, de la American Society of Anesthesiologists (ASA), en donde se consignan las quejas de las lesiones más comunes, el 22% correspondió a daño de nervio periférico2. Aun cuando da cuenta de un gran número de complicaciones, la incidencia de lesión de nervio periférico aún es incierta y puede ir desde el 0.03%3 hasta el 0.11%4.
La lesión de nervio periférico puede suceder en cualquier momento durante el perioperatorio: al realizar las punciones venosas o arteriales, en la manipulación del paciente anestesiado para su adecuado posicionamiento o por compresión continua en posiciones forzadas. El mecanismo por el cual se produce la lesión puede ser directo, por elongación, isquemia y/o compresión prolongada; la lesión por elongación puede ir desde isquemia irregular por disrupción de los vasos intraneurales, hasta rotura del tejido conectivo causando hemorragia y necrosis, puede haber presencia de edema en el perineuro5. La isquemia secundaria a la compresión tisular puede ser resultado de baja perfusión por oclusión arterial e interrupción de la irrigación hacia los nervios6.
Por tanto, los pacientes con afecciones de la microvasculatura, como aquellos con hipertensión arterial7, diabetes mellitus8 y tabaquismo9, son especialmente susceptibles a los mecanismos de lesión antes mencionados.
La frecuencia y los factores de riesgo de lesión de nervio periférico en nuestro medio es poco conocida, especialmente en los pacientes neuroquirúrgicos. El objetivo de este estudio es correlacionar la incidencia de lesión de nervio periférico con las diversas posiciones en los pacientes neuroquirúrgicos10.
Material y métodosEstudio prospectivo, observacional, longitudinal, analítico, hecho en el departamento de Neuroanestesiología del Instituto Nacional de Neurología y Neurocirugía, aprobado por los comités Científico y de Ética de la institución.
ParticipantesEste estudio incluyó a 163 pacientes, con rango de edad de 18 a 65 años, durante los meses de mayo a noviembre del año 2010. Todos los pacientes contaban con exámenes preoperatorios normales, sin evidencia de lesión previa de nervio periférico y con estado físico de la ASA I-III. Se excluyó a los pacientes por presentar puntaje en la escala de coma de Glasgow menor De 13, egresar intubado o con alguna secuela neurológica postoperatoria.
ProtocoloLos participantes se distribuyeron en 4 grupos de estudio, según la posición programada para la resección de la lesión craneal (la cual se planeó según localización de la lesión, conformación morfológica del paciente y comorbilidades): grupo de cúbito dorsal, grupo de cúbito lateral, grupo de cúbito ventral y grupo park bench (PB).
El tipo de anestesia se administró a juicio de cada anestesiólogo. La posición quirúrgica fue verificada por un neuroanestesiólogo adscrito experimentado, en donde comprobó 3 elementos básicos de seguridad y calidad al momento del posicionamiento quirúrgico: 1) cuidado de zonas de presión; 2) protección de órganos susceptibles a isquemia (nariz, ojos, órganos genitales), y 3) perfusión distal de extremidades.
Se tomaron en cuenta el diagnóstico, la cirugía planeada, edad del paciente, índice de masa corporal, enfermedades crónico-degenerativas, tabaquismo o alcoholismo, e incidentes transoperatorios.
Evaluación postoperatoriaSe hizo exploración neurológica detallada de extremidades, movimiento, fuerza muscular, reflejos osteotendinosos y sensibilidad, al egreso de quirófano y 24 h postoperatorias.
Análisis estadísticoTodas las mediciones son presentadas como medias±DE. Los datos nominales fueron analizados con la prueba de la χ2. Las diferencias entre los valores fueron consideradas significativas con un valor de p<0.05. Todas las pruebas estadísticas y los gráficos fueron realizados utilizando el programa estadístico SPSS 20.
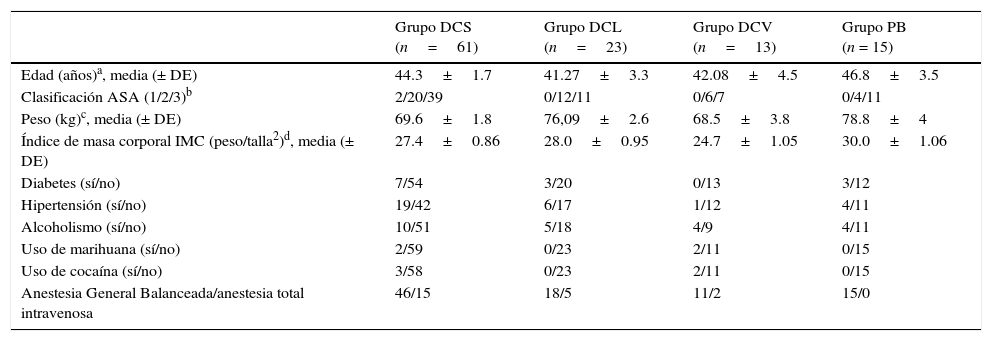
ResultadosEn este estudio se incluyó a 163 pacientes, de los cuales 51 presentaron algún criterio de eliminación; 112 pacientes obtuvieron los datos necesarios para el análisis estadístico; los datos demográficos se muestran en la tabla 2.
Resultados demográficos
| Grupo DCS (n=61) | Grupo DCL (n=23) | Grupo DCV (n=13) | Grupo PB (n = 15) | |
|---|---|---|---|---|
| Edad (años)a, media (± DE) | 44.3±1.7 | 41.27±3.3 | 42.08±4.5 | 46.8±3.5 |
| Clasificación ASA (1/2/3)b | 2/20/39 | 0/12/11 | 0/6/7 | 0/4/11 |
| Peso (kg)c, media (± DE) | 69.6±1.8 | 76,09±2.6 | 68.5±3.8 | 78.8±4 |
| Índice de masa corporal IMC (peso/talla2)d, media (± DE) | 27.4±0.86 | 28.0±0.95 | 24.7±1.05 | 30.0±1.06 |
| Diabetes (sí/no) | 7/54 | 3/20 | 0/13 | 3/12 |
| Hipertensión (sí/no) | 19/42 | 6/17 | 1/12 | 4/11 |
| Alcoholismo (sí/no) | 10/51 | 5/18 | 4/9 | 4/11 |
| Uso de marihuana (sí/no) | 2/59 | 0/23 | 2/11 | 0/15 |
| Uso de cocaína (sí/no) | 3/58 | 0/23 | 2/11 | 0/15 |
| Anestesia General Balanceada/anestesia total intravenosa | 46/15 | 18/5 | 11/2 | 15/0 |
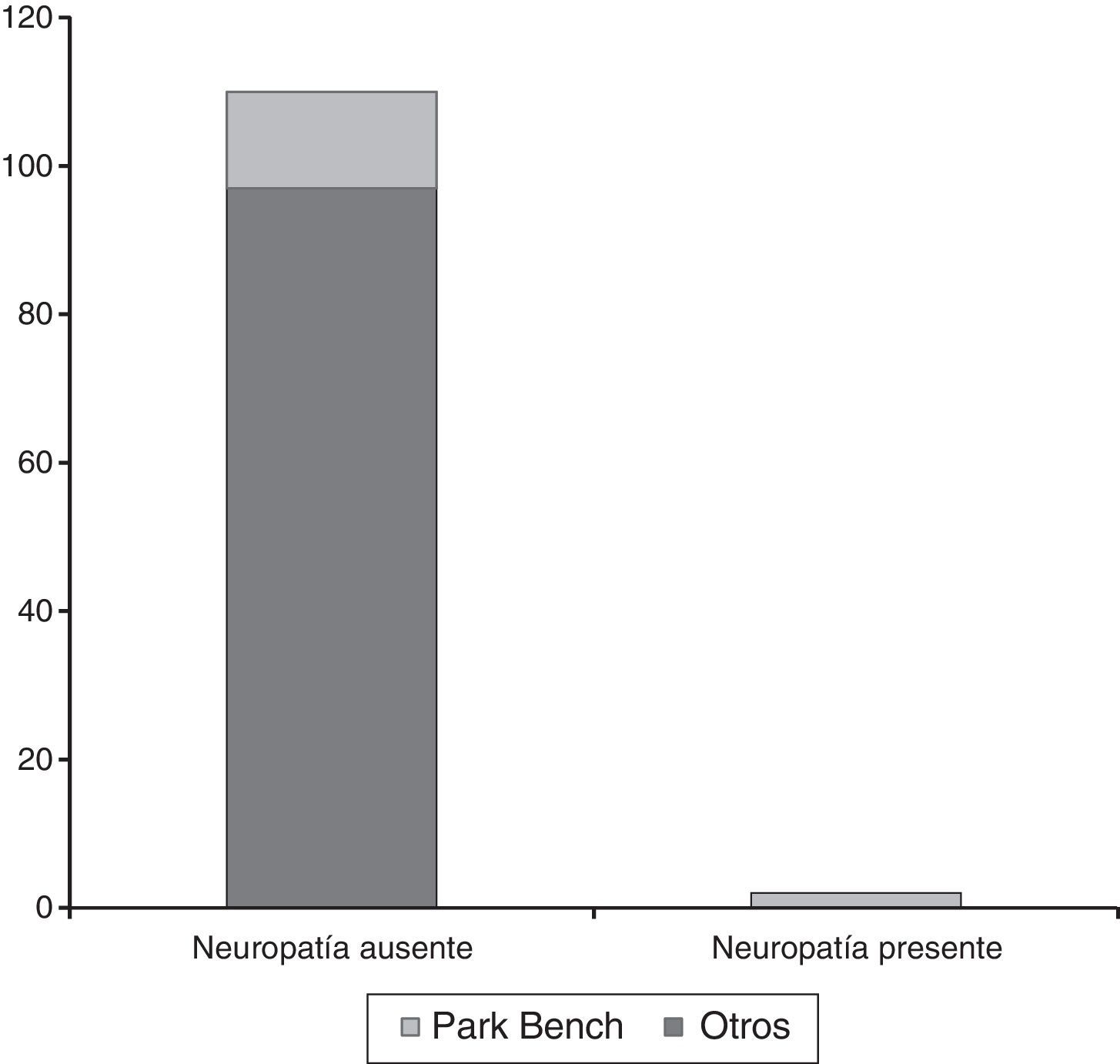
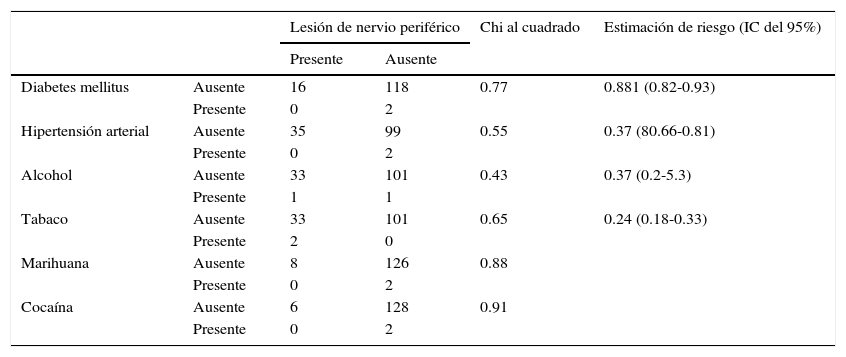
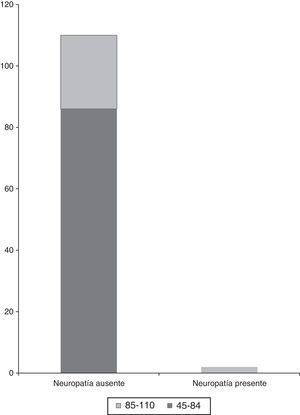
Se encontraron 2 casos de lesión de nervio periférico (1.78%); en ambos pacientes se presentaron parestesias de la región inervada por el nervio cubital con movimiento, fuerza y reflejos conservados, la duración de la clínica fue menor a 24 h, la sensación remitió totalmente. Los 2 casos de parestesias postoperatorias pertenecían al grupo de posición PB, en el miembro torácico que se encontraba por debajo de la mesa quirúrgica p<0.05 (fig. 1).
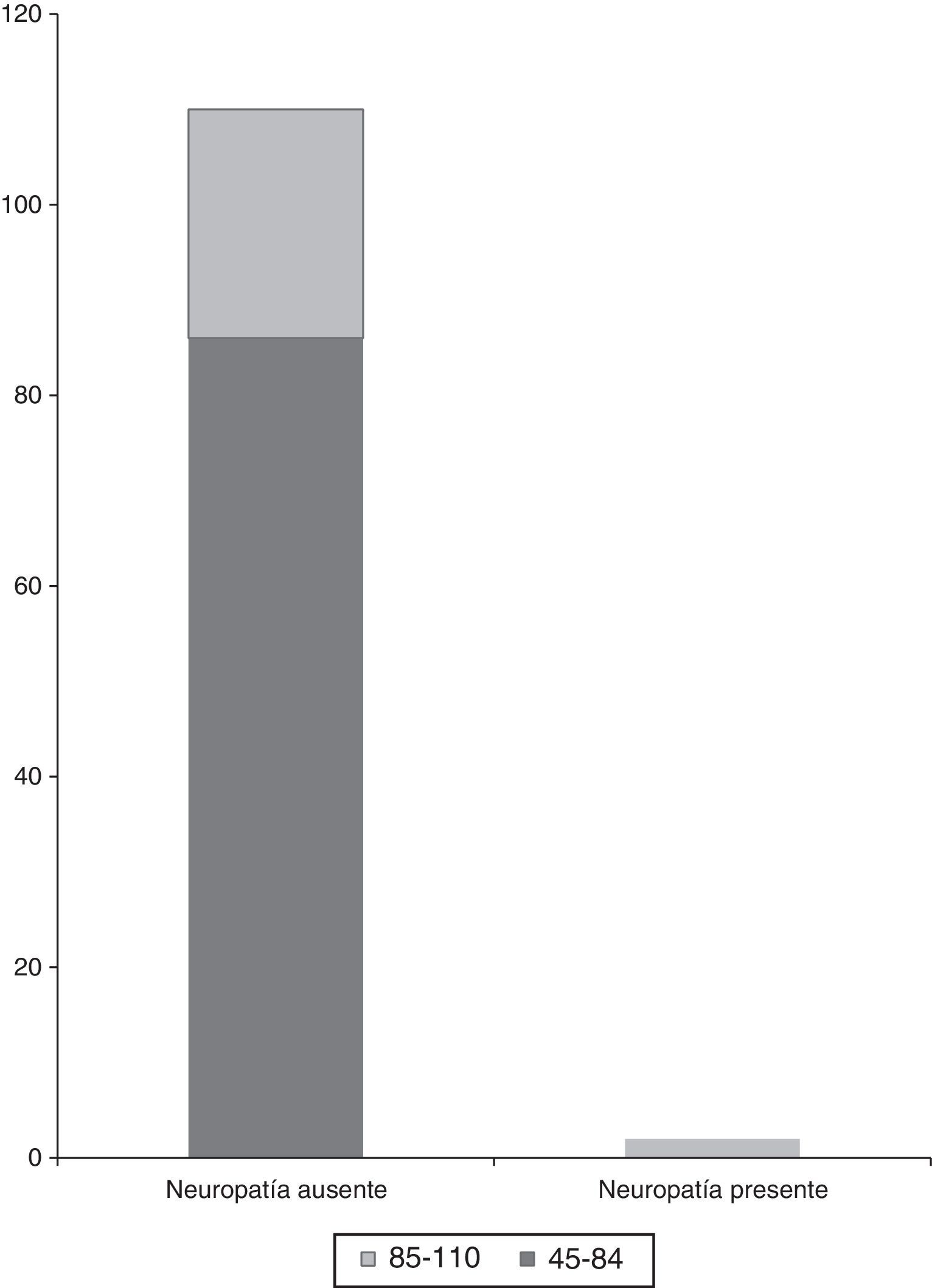
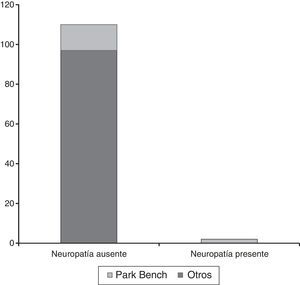
En cuanto al peso, la media de los pacientes que no presentó lesión de nervio periférico fue de 72.3kg y la de los que la presentaron fue de 89kg (p<0.05) El índice de masa corporal no resultó significativo en el análisis (fig. 2).
El 33% de los pacientes referían tabaquismo positivo, los 2 pacientes con lesión de nervio periférico referían ser fumadores, sin presentar en el análisis significación estadística, aunque se observó una tendencia (p=0.065).
Dentro de los incidentes transoperatorios, se reportaron 4 casos de hipotensión, de los cuales uno fue de los resultantes positivos a lesión de nervio periférico (p=0.06).
En la tabla 3 se presenta el análisis de la presencia de variables y su relación con la presencia de lesión de nervio periférico.
Correlación de lesión de nervio periférico y factores de riesgo
| Lesión de nervio periférico | Chi al cuadrado | Estimación de riesgo (IC del 95%) | |||
|---|---|---|---|---|---|
| Presente | Ausente | ||||
| Diabetes mellitus | Ausente | 16 | 118 | 0.77 | 0.881 (0.82-0.93) |
| Presente | 0 | 2 | |||
| Hipertensión arterial | Ausente | 35 | 99 | 0.55 | 0.37 (80.66-0.81) |
| Presente | 0 | 2 | |||
| Alcohol | Ausente | 33 | 101 | 0.43 | 0.37 (0.2-5.3) |
| Presente | 1 | 1 | |||
| Tabaco | Ausente | 33 | 101 | 0.65 | 0.24 (0.18-0.33) |
| Presente | 2 | 0 | |||
| Marihuana | Ausente | 8 | 126 | 0.88 | |
| Presente | 0 | 2 | |||
| Cocaína | Ausente | 6 | 128 | 0.91 | |
| Presente | 0 | 2 | |||
En este estudio, hecho exclusivamente en pacientes neuroquirúrgicos, encontramos que la frecuencia de lesión de nervio periférico fue del 1.78% de los casos (2 casos de 112); dentro del rango reportado en la literatura, la serie de casos más grande publicada al respecto de lesiones secundarias a posiciones anestésicas es la de Welch et al.3, quienes estudiaron retrospectivamente 380,680 casos de una base de datos de pacientes que recibieron anestesia durante un periodo de 10 años; 480 pacientes resultaron tener características potenciales de lesión perioperatoria de nervio periférico, de estos se eliminaron 359 por no cumplir con la definición perioperatoria de lesión de nervio periférico, los 112 restantes encajaron en los criterios de inclusión, representando el 0.029% de los casos; en el análisis por subgrupos, en los pacientes neuroquirúrgicos (n=13,346) la lesión de nervio periférico representó el 8.9%.
Por su parte, Menezes et al.11 publicaron en 2013 un estudio que incluyó a 172 pacientes de todas las especialidades quirúrgicas; se reportó una frecuencia de lesión de nervio periférico del 4.7%.
En 1987, Alvine y Schurrer12 presentaron una serie de 6,538 de casos posquirúrgicos (ninguno neuroquirúrgico), en donde encontraron una incidencia del 0.26% (17 pacientes) de lesión de nervio cubital; hicieron un seguimiento a 6 meses, encontrando que 5 pacientes persistían con las molestias y presentaban velocidades de conducción nerviosa disminuidas.
Otro de nuestros hallazgos se relaciona con la posición y la presencia de lesión; los 2 pacientes estuvieron posicionados en PB; este tipo de posición quirúrgica es frecuente en el abordaje de la fosa posterior; el paciente se sitúa en decúbito lateral con el cuello flexionado y la cabeza rotada hacia el piso, el brazo contralateral se flexiona y cuelga libre a la cabecera de la mesa quirúrgica, y el otro brazo se deja alineado al tronco del paciente13.
En este tipo de posición, el nervio cubital puede presentar lesión aunada a un aumento de presión del canal cubital a nivel del codo secundaria a la flexión excesiva del mismo (> 90°)14; esta descripción coincide con los hallazgos clínicos reportados en los 2 casos positivos de nuestro estudio.
Uno de los factores de riesgo asociados a la presencia de lesión de nervio periférico y especialmente del nervio cubital es la obesidad, aunque en el pasado se había relacionado esta condición con los pacientes delgados por falta de tejido graso subcutáneo protector5. Los 2 pacientes de nuestro estudio que resultaron afectados presentaban peso mayor de 89kg, con un índice de masa corporal > 30, como lo reportado por Baumann et al.15; los pacientes con sobrepeso son vulnerables a la compresión contra la mesa quirúrgica y las barras retractoras, mostrando una disminución de amplitud de los potenciales evocados somatosensoriales (PESS); también la serie de Menezes et al. encontró que el índice de masa corporal mayor de 30 está relacionado de manera significativa con la presencia de lesión de nervio periférico11.
El tabaquismo ha sido otro factor de riesgo asociado a la presencia de lesión de nervio periférico16; en nuestros resultados no encontramos relación, así mismo ninguna otra toxicomanía estuvo relacionada con los pacientes afectados.
La presencia de diabetes mellitus ha sido reportada como predisponente para la patología17, aun así no encontramos correlación con los casos que resultaron positivos en nuestro estudio.
La isquemia como mecanismo fisiopatológico de la lesión ha sido propuesta por varios autores; a este respecto, en nuestro estudio se registraron los incidentes transoperatorios como son los periodos de hipotensión18, los cuales no resultaron estadísticamente significativos.
Otro factor propuesto como riesgo es la hipertensión arterial crónica, que por su evolución predispone a los vasos a presentar isquemia; de los 2 pacientes afectados, ninguno refirió ser hipertenso3.
En nuestros días, la tecnología de monitorización intraoperatoria ha sido capaz de disminuir las complicaciones en todo aspecto; específicamente en este caso, los PESS han mostrado tener utilidad en la detección temprana de lesión de nervio periférico15; en un estudio publicado por Ying et al.19 se analizó retrospectivamente a 485 pacientes llevados a cirugía de descompresión microvascular (espasmo hemifacial y neuralgia del trigémino) en posición PB; a estos pacientes se les monitorizó de manera rutinaria bilateralmente el nervio cubital y el mediano mediante PESS; solo 14 (2.9%) pacientes tuvieron cambios intraoperatorios con una disminución de amplitud del 50%; dicho cambio es considerado como potencial riesgo de lesión nerviosa postoperatoria. En estos casos, se revisó la posición del paciente y se encontró que la excesiva tracción del hombro, la hiperextensión del cuello y la compresión del codo fueron las causas probables de dicha disminución; los pacientes no tuvieron seguimiento postoperatorio, por lo que no podemos precisar el desenlace clínico; aun cuando estas herramientas nos permiten conocer de manera objetiva e inmediata estos cambios, aparentemente la sensibilidad de la monitorización es baja.
La detección de lesión de nervio periférico puede ser difícil o incluso pasar inadvertida por el grupo médico, especialmente en el escenario neuroquirúrgico, puesto que el paciente puede relacionar los síntomas con el proceso normal posterior al evento y no reportarlo como síntoma importante; así mismo la exploración física neurológica se ve limitada si no se realizó un examen neurológico eficiente previo al ingreso del paciente al quirófano.
Una de las limitaciones de este estudio es el hecho de no tener evaluación objetiva como monitorización transoperatoria de potenciales evocados o posoperatorios, como electromiografía o velocidades de conducción. Así mismo, el número de pacientes es bajo para la detección de complicaciones y dificulta la comparación entre grupos.
ConclusiónAunque la frecuencia de presentación de lesión de nervio periférico es baja y su duración transitoria, es importante comprender los mecanismos por los cuales puede originarse para prevenir su aparición en el postoperatorio; aunque el posicionamiento es un trabajo de equipo (anestesiólogo-cirujano-enfermera), es obligación del anestesiólogo como líder de la sala quirúrgica cerciorarse de la óptima colocación del paciente en la mesa de operaciones.
En nuestro centro, se operan al menos 4 pacientes a la semana en posición PB; la experiencia es amplia y ha permitido desarrollar técnicas y soluciones para asegurar mínimas complicaciones a los pacientes; aun así el posicionamiento sigue siendo un reto para los neurocirujanos y neuroanestesiólogos.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónNo se contó con ninguna fuente de financiamiento.
Conflicto de interesesDeclaramos no tener ningún interés comercial o asociativo que presente un conflicto de intereses con el trabajo presentado.
Este trabajo fue realizado como tesis de subespecialidad en Neuroanestesiología para P. Esquivel-Enríquez, avalada por la Universidad Nacional Autónoma de México. Se trata además de un homenaje póstumo a la brillante pero infortunadamente corta trayectoría en la Neuroanestesiología del Dr. Esquivel-Enríquez.