El momento de reparar electivamente la situación Fallot genera controversia. Comparamos pacientes con reparación completa antes/después de 90 días de vida, analizando diferencias en mortalidad, morbilidad hospitalaria y necesidad de reintervención.
Métodos Estudio retrospectivo de aquellos operados en nuestro centro para reparación completa de situación Fallot<18 años, entre enero de 2007 y octubre de 2016, categorizados en antes/después de 90 días. Análisis estadístico realizado con SPSS 20.0.
ResultadosHubo 130 reparaciones, 27 tenían ≤90 días (10 neonatos).
Edad mediana en la reparación: 1,5 (0,8-2,4) versus 6 (5-9) meses. Pesos medios: 3,9±1,2 versus 7,3±2,8 kg. Diagnóstico prenatal: 37% en ≤90 días versus 11% en >90 días (p=0,002). Ductus permeable: 40% en ≤90 días versus 10% en >90 días (p<0,001).
Mayor porcentaje de paliación previa en>90 días. En los últimos 3 años sin paliaciones.
Diferencia estadísticamente significativa en tiempo de pinzado aórtico (menor en grupo ≤90 días). También en tiempos medianos de intubación, estancia en intensivos y hospitalización, mayores en el grupo ≤90 días.
No hay diferencias en mortalidad global, ni fallecieron neonatos.
Complicaciones perioperatorias: un 70% en ≤90 días versus 43% en>90 días (p=0,01).
No hubo diferencias en mortalidad ni en necesidad de reintervención en el seguimiento.
ConclusionesEn nuestra experiencia, la reparación de la situación Fallot antes/después de 90 días (neonatos incluidos) no conlleva diferencias en mortalidad hospitalaria, pero sí aumento en morbilidad cuando se realiza antes del tercer mes. Tampoco hay diferencias en mortalidad ni en necesidad de reintervención en el seguimiento. Pospondremos la reparación completa electiva a más de 90 días, reservando la precoz para pacientes sintomáticos y evitando la paliación.
The precise timing of surgery of a tetralogy of Fallot is still controversial. A comparison is made of patients who underwent complete repair before/after 90 days of life. Differences in mortality, morbidity, and the need for a re-intervention were analysed.
MethodsA retrospective study was conducted on all patients under 18 years with complete repair of tetralogy of Fallot in our centre between January 2007 and October 2016, dividing them in before/after 90 days. The statistics package SPSS 20.2 was used.
ResultsA total of 130 complete repairs were performed of which 27 ≤90 days (10 newborn). Mean age at complete repair: 1.5 (0.8-2.4) months versus 6 (5-9). Mean weights: 3.9±1.2 versus 7.3±2.8 kg. Prenatal diagnosis: 37% in ≤90 days versus 11%>90 days (P=.002). Patent ductus: 40% in ≤90 days versus 10%>90 days (P<.001).
There was a higher percentage of in>90 days. There has been no palliation in the last 3 years.
Differences were found in cardiopulmonary bypass and aortic cross clamp times.
Differences were also found in intubation times, intensive care unit and hospitalisation stay. Complications: 70% in ≤90 days versus 43% in>90 days (p=.01).
No differences in late mortality or need of re-intervention during follow-up.
ConclusionsIn our experience, complete repair in tetralogy of Fallot before or after 90 days (newborn included) has no differences regarding hospital mortality. However, there are differences in morbidity rates when surgery is performed before the third month of life. There are no differences in mortality or need for re-intervention during follow-up. We will pospone elective complete repair until>90 days, keeping early complete repair for symptomatic patients.
La situación Fallot es la causa más frecuente de cardiopatía congénita cianótica superado el período neonatal. Representa alrededor del 10% de las malformaciones cardiacas congénitas.
Su reparación quirúrgica ha conseguido que los diagnosticados de una dolencia inicial de mal pronóstico alcancen en más del 90% de los casos la edad adulta con una buena calidad de vida.
Sin embargo, y a pesar de toda la experiencia acumulada en su tratamiento quirúrgico, a día de hoy todavía existen motivos de controversia: ¿es preferible paliar o reparar al neonato sintomático?1. ¿Mejoran los resultados a largo plazo intentando preservar la válvula pulmonar?2. ¿Cuál es el momento idóneo para intervenir a estos pacientes cuando todavía no han desarrollado síntomas?3.
Centrándose en esta última cuestión, nuestro trabajo estudia si existen diferencias entre la morbimortalidad de la reparación electiva antes (corrección precoz) y después de los 3 meses de vida. El objetivo final es analizar si la edad de reparación completa está ligada o no a los resultados clínicos4.
MétodosEstudio retrospectivo en el que se incluye a todos los pacientes con situación Fallot intervenidos para reparación completa de su cardiopatía entre enero de 2007 y octubre de 2016 en nuestro Servicio de Cirugía Cardiovascular Infantil. Se clasificaron los pacientes en 2 grupos, coetáneos a lo largo del período de estudio: los reparados antes de los 90 días de vida (≤90 d) y aquellos corregidos pasados esos primeros 90 días (>90 d) para establecer comparaciones.
Se excluyeron los pacientes con situación Fallot y defecto completo del septo auriculoventricular o con atresia pulmonar, comunicación interventricular, ausencia de sexto arco y perfusión pulmonar mediante colaterales sistémico-pulmonares, por ser muy diferentes sus técnicas de reparación quirúrgica.
La estrategia de reparación quirúrgica de nuestro servicio consiste en reservar el intento de preservación anular solo en aquellos pacientes con valor z ecocardiográfico de válvula pulmonar ≥−2 desviaciones estándar de su diámetro normalizado. Consideramos cualquier incisión del anillo, por mínima que sea, como cirugía transanular.
En los pacientes que llegaron paliados al momento de la reparación mediante una hemicorrección (ampliación transanular de la vía de salida del ventrículo derecho sin cerrar la comunicación interventricular) para la reconstrucción infundibular se utilizó pericardio heterólogo suturado sobre medidor de Hegar de un número mayor a la medida de diámetro normalizado ecocardiográfico de válvula pulmonar que correspondiera a cada paciente. En los que llegaron paliados mediante una fístula de Blalock-Taussig modificada, si el peso del paciente era inferior a 3 kg se utilizó una de 3,5mm de diámetro, y si era igual o superior a 3 kg, una de 4mm. Todas se habían realizado por línea media, entre el tronco arterial braquiocefálico derecho y la arteria pulmonar derecha.
La historia clínica, datos ecocardiográficos, informes quirúrgicos y bases de datos fueron revisados para llevar a cabo el presente trabajo, y se estudiaron variables preoperatorias, perioperatorias y datos de seguimiento.
Las variables cuantitativas se expresan como media±desviación estándar, o mediana y rango intercuartílico, y las cualitativas como valores absolutos o porcentajes, según corresponda.
Se realizó análisis univariante de algunas variables preoperatorias y de factores de riesgo relacionados con mortalidad y morbilidad hospitalaria mediante el programa estadístico SPSS 22.0. Se consideró estadísticamente significativo un valor p<0,05.
ResultadosDurante los 10 años de estudio se intervino a un total de 130 pacientes, 27 con ≤90 d y 103>90 d.
Características preoperatoriasGrupo de reparación completa ≤90 dDe los 27 pacientes, 11 (40%) tenían el ductus permeable y 7 de estos (26% del total) eran dependientes de prostaglandinas para mantener el flujo pulmonar.
La edad mediana fue de 1,5 (0,8-2,4) meses y el peso de 3,9±1,2 kg.
En este grupo tan solo un paciente (4%) había sido paliado previamente con una hemicorrección, y el diagnóstico de la cardiopatía se realizó de forma prenatal en 10 casos (37%).
De los 27 pacientes, 10 se encontraban en período neonatal en el momento de la reparación y 6 de ellos eran dependientes de prostaglandinas.
Grupo de reparación completa>90 dDe los 103 pacientes, 10 (10%) tenían un ductus permeable.
La edad mediana en este grupo fue de 62,5 meses, y el peso de 7,4±2,8 kg.
En cuanto a las paliaciones previas en este grupo, a un total de 11 pacientes (10%) se les había practicado una hemicorrección y a 9 (8%) una fístula de Blalock-Taussig modificada.
Es importante destacar que en los últimos 3 años del estudio no se realizó ninguna paliación, ni en este, ni en el anterior grupo.
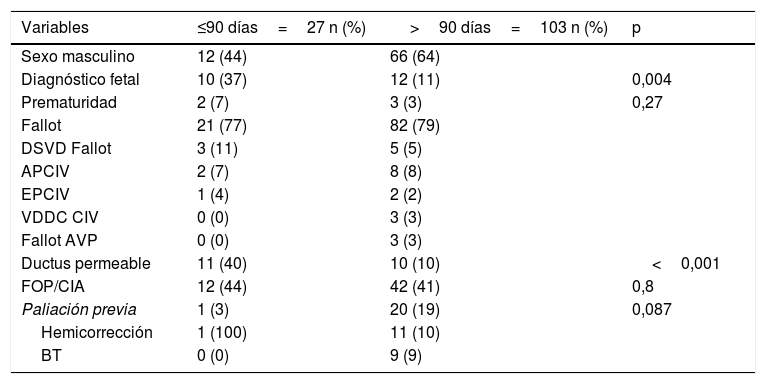
En la tabla 1 se resumen las variables preoperatorias de ambos grupos, incluyendo el valor de p de aquellas en las que se realizó comparación de medias. Solo resultaron significativas la presencia de ductus permeable y el mayor porcentaje de diagnóstico prenatal, ambas mayores en el grupo ≤90 d.
Variables preoperatorias de los 130 pacientes reparados
| Variables | ≤90 días=27 n (%) | >90 días=103 n (%) | p |
|---|---|---|---|
| Sexo masculino | 12 (44) | 66 (64) | |
| Diagnóstico fetal | 10 (37) | 12 (11) | 0,004 |
| Prematuridad | 2 (7) | 3 (3) | 0,27 |
| Fallot | 21 (77) | 82 (79) | |
| DSVD Fallot | 3 (11) | 5 (5) | |
| APCIV | 2 (7) | 8 (8) | |
| EPCIV | 1 (4) | 2 (2) | |
| VDDC CIV | 0 (0) | 3 (3) | |
| Fallot AVP | 0 (0) | 3 (3) | |
| Ductus permeable | 11 (40) | 10 (10) | <0,001 |
| FOP/CIA | 12 (44) | 42 (41) | 0,8 |
| Paliación previa | 1 (3) | 20 (19) | 0,087 |
| Hemicorrección | 1 (100) | 11 (10) | |
| BT | 0 (0) | 9 (9) |
APCIV: atresia pulmonar con comunicación interventricular; BT: fístula de Blalock-Taussig; DSVD Fallot: doble salida de ventrículo derecho; EPCIV: estenosis pulmonar con comunicación interventricular; Fallot AVP: situación Fallot con atresia de la válvula pulmonar; FOP/CIA asociados: foramen oval permeable o comunicación interauricular asociados; VDDC CIV: ventrículo derecho de doble cámara con comunicación interventricular.
La cirugía se llevó a cabo mediante esternotomía media, canulación bicava, pinzado aórtico y grados variables de hipotermia (26-32° C esofágicos).
Técnica quirúrgica en ≤90 d: 24 (89%) recibieron un parche transanular, en 2 (7%) se realizó reparación transauricular-transpulmonar respetando el anillo y en uno (4%) la cirugía consistió en la interposición de un conducto entre el ventrículo derecho y la arteria pulmonar.
Técnica quirúrgica en>90 d: 81 (78%) recibieron un parche transanular, en 11 (10%) se realizó reparación transauricular-transpulmonar respetando el anillo, en 9 (8%) se empleó una infundibulotomía infraanular y a 2 pacientes (2%) se les implantó un conducto entre el ventrículo derecho y la arteria pulmonar.
Fallecieron 2 pacientes, lo que supone una mortalidad hospitalaria global del 1,5% (3,7% en ≤90 d versus 1% en>90 d, sin diferencias estadísticamente significativas).
Entre los 10 neonatos a los que se les realizó reparación completa no hubo mortalidad.
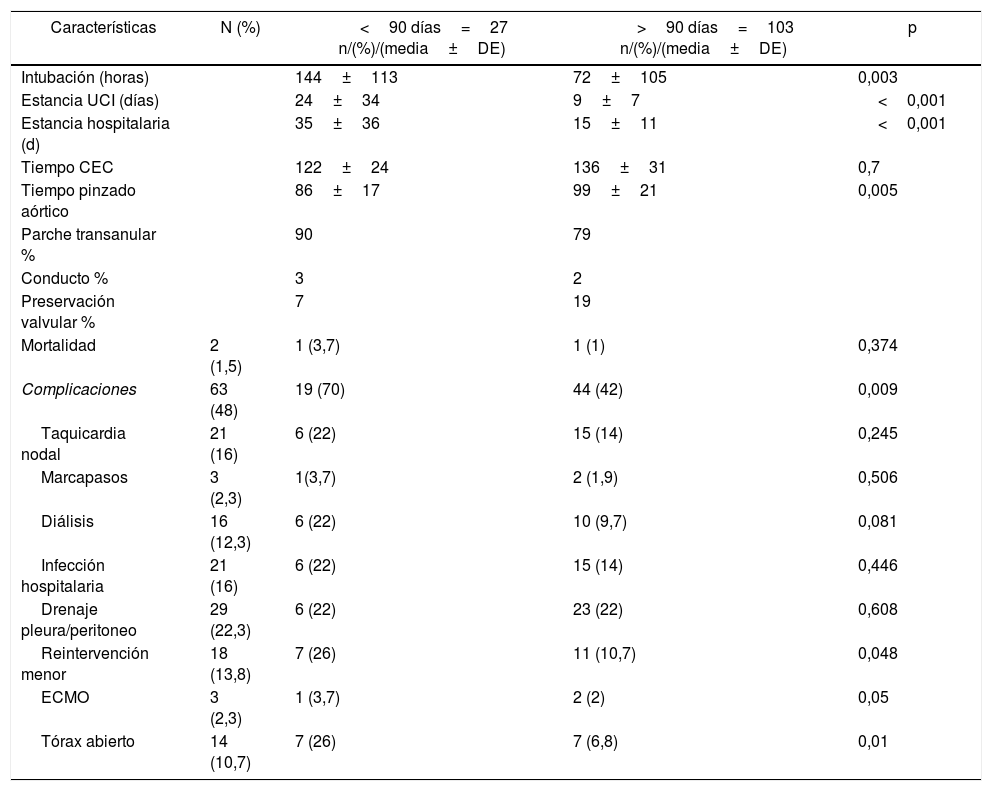
Los tiempos de circulación extracorpórea (136±31 versus 122±24 min) y pinzado aórtico (99±21 versus 86±17 min) son mayores en el grupo>90 d, con una diferencia estadísticamente significativa en esta última variable. La explicación es que en casi todos los pacientes del grupo ≤90 d, la primera cirugía es la reparación y no tienen cirugía asociada además de la reparación del Fallot, mientras que hasta en el 10% de los>90 d se realiza también otra técnica quirúrgica, lo más frecuente, una plastia de la válvula tricúspide. Además, en esta cohorte el porcentaje de reintervenidos es mayor y, en ocasiones, la fase más delicada de la disección se completa ya con el corazón parado, lo que también contribuye a prolongar el tiempo de isquemia.
La comparación de medias también resultó estadísticamente significativa en cuanto a los tiempos de intubación (≤90 d, 144 h versus 72 en el grupo>90 d), estancia en unidad de intensivos (24 en ≤90 d versus 9 días en>90 d) y hospitalización total (35 días en ≤90 d versus 15 días en los mayores de 3 meses).
Se consideraron complicaciones perioperatorias la necesidad de reintervención mayor durante el mismo ingreso por lesión residual, la reintervención por causa menor (por ejemplo, sangrado postoperatorio), la taquicardia nodal, el bloqueo auriculoventricular completo que precisó implante de marcapasos definitivo, la infección nosocomial, la colocación de drenaje pleural/peritoneal postoperatorio, la terapia de sustitución renal (diálisis peritoneal/hemodiafiltración), la necesidad de cierre esternal diferido, la necesidad de oxigenación por membrana extracorpórea (ECMO). En todos los casos, excepto en la necesidad de drenaje pleural o peritoneal postoperatorio en los que ambos grupos están igualados, el porcentaje de complicaciones fue mayor en el grupo de ≤90 d, con diferencias estadísticamente significativas en cuanto a la necesidad de reintervención menor, la necesidad de ECMO o el porcentaje de tórax abierto.
En la tabla 2 se resumen las variables perioperatorias, incluyendo aquellas en las que se realizó comparación de medias.
Variables perioperatorias
| Características | N (%) | <90 días=27 n/(%)/(media±DE) | >90 días=103 n/(%)/(media±DE) | p |
|---|---|---|---|---|
| Intubación (horas) | 144±113 | 72±105 | 0,003 | |
| Estancia UCI (días) | 24±34 | 9±7 | <0,001 | |
| Estancia hospitalaria (d) | 35±36 | 15±11 | <0,001 | |
| Tiempo CEC | 122±24 | 136±31 | 0,7 | |
| Tiempo pinzado aórtico | 86±17 | 99±21 | 0,005 | |
| Parche transanular % | 90 | 79 | ||
| Conducto % | 3 | 2 | ||
| Preservación valvular % | 7 | 19 | ||
| Mortalidad | 2 (1,5) | 1 (3,7) | 1 (1) | 0,374 |
| Complicaciones | 63 (48) | 19 (70) | 44 (42) | 0,009 |
| Taquicardia nodal | 21 (16) | 6 (22) | 15 (14) | 0,245 |
| Marcapasos | 3 (2,3) | 1(3,7) | 2 (1,9) | 0,506 |
| Diálisis | 16 (12,3) | 6 (22) | 10 (9,7) | 0,081 |
| Infección hospitalaria | 21 (16) | 6 (22) | 15 (14) | 0,446 |
| Drenaje pleura/peritoneo | 29 (22,3) | 6 (22) | 23 (22) | 0,608 |
| Reintervención menor | 18 (13,8) | 7 (26) | 11 (10,7) | 0,048 |
| ECMO | 3 (2,3) | 1 (3,7) | 2 (2) | 0,05 |
| Tórax abierto | 14 (10,7) | 7 (26) | 7 (6,8) | 0,01 |
CEC: circulación extracorpórea; ECMO: membrana de oxigenación extracorpórea; UCI: Unidad de Cuidados Intensivos.
Durante el seguimiento, 10 pacientes (7,8%) de entre los 128 supervivientes a la reparación han perdido el contacto con nuestro servicio. En todos los casos se trata de enfermos sin nacionalidad española que regresaron a sus países de origen. Aun así, esos 10 pacientes tenían registrada al menos una primera visita postoperatoria.
Solo se ha producido un fallecimiento durante el seguimiento acumulado (0,8%).
Ni en el seguimiento medio (3,9±2,5 años en los intervenidos antes del tercer mes de vida y 3,6±2,6 en los>90 d), ni en la mortalidad tardía (un caso [4%] entre los menores de 3 meses, ninguno entre los mayores de 3), ni en la necesidad tardía de reintervención por lesión residual, 9 casos totales (7%) —el 4% de los que se operaron antes de los 3 meses y el 8% de los que se operaron con más de 90 días— se encontraron diferencias estadísticamente significativas entre ambas cohortes.
La causa más frecuente de reintervención durante el seguimiento fue la obstrucción residual en el tracto de salida del ventrículo derecho (55% del total de los reoperados).
Cabe destacar que en el seguimiento del grupo neonatal (n=10) no ha habido ni fallecidos tardíos ni reintervenciones por lesión residual.
DiscusiónEl momento exacto del primer tratamiento quirúrgico en pacientes con situación Fallot sigue siendo motivo de debate. Así, nos encontramos grupos que abogan por una reparación precoz completa y otros a favor de una reparación por etapas.
Las recomendaciones actuales sitúan el momento óptimo de reparación quirúrgica alrededor de los 6 meses, intentando siempre obviar el período neonatal y sin sobrepasar el primer año de vida. Esto hace referencia, sobre todo, a pacientes sin dependencia ductal. En los que la perfusión pulmonar es ductus dependiente el debate se centra en si repararlos neonatalmente o paliarlos, y si esta paliación ha de ser quirúrgica o hemodinámica mediante stent ductal o stent en la vía de salida derecha.
El grupo de Birmingham5 presenta un estudio retrospectivo de 101 pacientes con situación Fallot. En él comparan la paliación quirúrgica mediante fístula de Blalock-Taussig modificada frente a la paliación mediante stent en el tracto de salida del ventrículo derecho. Y concluyen que la paliación hemodinámica tiene menor estancia hospitalaria, menor número de reingresos en UCI así como menos tiempo hasta la reparación completa que la reparación quirúrgica. En nuestra opinión, esta opción obliga casi con total seguridad a una cirugía transanular posterior y tiene riesgo de dañar la válvula tricúspide.
Volviendo a cuándo reparar electivamente al paciente asintomático, ni siquiera hay acuerdo en qué se considera reparación precoz, aunque se repite con más frecuencia en la literatura la cifra de antes o después de 90 días, motivo por el que la hemos tomado como referencia en nuestro análisis3.
Existen múltiples trabajos acerca de este tema, sin que realmente se establezca si se debe esperar a los 3 meses para realizar la cirugía o se puede realizar antes, ya que la mayoría de los estudios comparan entre el período neonatal y el período posterior a los primeros 30 días de vida. También es importante tener en cuenta que la mayoría de los trabajos engloban largos períodos de tiempo en los que han variado tanto el manejo quirúrgico como los protocolos de tratamiento posterior.
Según el metaanálisis de Steiner et al.6, la situación Fallot corregida de forma electiva en el período neonatal (<30 días) está asociada con un aumento de la mortalidad y morbilidad hospitalaria, con mayor número de horas con necesidad de ventilación mecánica, mayor porcentaje de ECMO y de reintervención, así como mayores costes. Concluyen, al igual que en nuestro estudio, que lo mejor sería intentar esperar a los 3 meses para realizar la cirugía en pacientes asintomáticos que lo toleren.
Otros estudios como el de Mimic et al.4 aseguran que la edad de reparación no está asociada con cambios en los resultados inmediatos; sin embargo, resulta bastante arbitrario, ya que los grupos están divididos en mayores y menores de 6 meses de edad, por lo tanto, no analizan nuestro objetivo principal, aunque sí proponen como tiempo ideal de cirugía entre los 4 y los 6 meses de edad.
Ooi et al.7 dividen a los pacientes en 3 grupos y concluyen que los menores de 3 meses requieren más inotrópicos, mayor tiempo de ventilación mecánica y tienen una estancia total y en UCI mayor. Esto coincide con nuestros resultados, en los cuales la morbilidad y las complicaciones son mayores en el grupo de pacientes intervenidos antes de los 3 meses de edad. Por otro lado, no aconsejan intervenir a los pacientes por encima de los 6 meses de edad para evitar la disfunción y la hipertrofia ventricular derecha, así como la fibrosis miocárdica y las arritmias ventriculares. Este grupo recomienda el período entre los 3 y los 6 meses como óptimo para llevar a cabo la cirugía, recomendación por la que nosotros también nos decantamos.
De forma similar, el grupo de Van Arsdell8 considera ese período óptimo para realizar la intervención entre los 3 y los 11 meses de edad, con aumento significativo de la morbilidad antes de los 3 meses y la mortalidad después del año de vida, que es también nuestra opinión9.
Sin embargo, otros grupos como el de Peer et al.10 concluyen que la cirugía electiva en las primeras 6-8 semanas de vida no aumenta la morbilidad ni la utilización de recursos hospitalarios, pero que otras características como la prematuridad, el bajo peso al nacer y la cirugía no electiva son factores que sí aumentan la morbimortalidad, así como el gasto.
Tanto el grupo de Alassal et al.11 como el de Cunningham et al.12 abogan por una reparación precoz sin aumento de la morbimortalidad. Sin embargo, en el primer trabajo, los grupos están divididos en mayores y menores de un año, lo cual no cumple los objetivos de nuestro estudio e incluso podría indicar, si se hiciese un análisis más exhaustivo del grupo de menores de un año, resultados similares a los nuestros.
En cuanto a la técnica quirúrgica, coincidimos con Pozzi et al.1 en que en los pacientes más pequeños, al tener un anillo pulmonar más estrecho, requieren más frecuentemente la realización de parche transanular. Sin embargo, el grupo de Parry et al.2 muestra que pueden realizar una reparación completa precoz con una baja incidencia de parche transanular: solo un 24% de los pacientes frente a un 90% en nuestro grupo.
Al igual que nuestro grupo, Vohra et al.3 concluyen que los pacientes intervenidos en los primeros 90 días de vida tienen un incremento en la morbilidad y sitúan el tiempo óptimo de cirugía entre los 3 y los 6 meses.
Como ya se ha comentado previamente, resulta difícil encontrar estudios que comparen con claridad grupos de edad de menores y mayores de 3 meses de vida. En el estudio de Woldu et al.13 clasifican los grupos en neonatal, menores de 28 días, y no neonatal, mayores de 28 días de edad. Concluyen que los menores de 28 días tienen mayor tasa de parche transanular así como de estancia en UCI y horas de intubación, mientras que los pacientes no neonatales presentan mayor porcentaje de preservación valvular; datos que son muy similares a los nuestros.
Por otro lado, Hirsch et al.14 obtienen excelentes resultados en la cirugía de reparación completa en neonatos sintomáticos, aunque con altas tasas de reintervención. Coinciden con nuestra tendencia actual en que, a pesar de la edad, intentamos siempre una reparación completa salvo impedimentos anatómicos, del tipo arteria coronaria principal cruzando el infundíbulo del ventrículo derecho.
ConclusionesEn nuestra experiencia, la reparación quirúrgica completa en pacientes ≤90 d no supone aumento de la mortalidad comparada con las intervenciones llevadas a cabo pasados los primeros 90 días de vida.
Hemos observado mayor morbilidad en los reparados antes de los 3 meses de vida en cuanto a necesidad de ventilación mecánica invasiva, estancias hospitalarias prolongadas y complicaciones perioperatorias.
Nuestra experiencia con la reparación completa neonatal en el paciente sintomático, aunque corta, es favorable: sin mortalidad hospitalaria ni tardía y sin necesidad de reintervención en el seguimiento.
Nuestra recomendación es, por tanto, realizar la reparación quirúrgica completa de la situación Fallot pasados los primeros 90 días de vida en todos aquellos pacientes cuya estabilidad clínica nos lo permita. Se reservará la cirugía precoz para los casos sintomáticos no manejables médicamente, incluyendo el período neonatal y primando la reparación completa sobre la paliación.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.