Actualmente existe una gran controversia sobre el uso de prótesis biológicas o mecánicas en posición aórtica para pacientes de mediana edad.
ObjetivosAnalizar la supervivencia a largo plazo de los pacientes entre 50 y 69 años según el tipo de prótesis implantada.
Métodos y materialesRevisión retrospectiva de pacientes con sustitución valvular aórtica convencional, con o sin revascularización miocárdica con edad entre 50 y 69 años. Análisis y comparación de supervivencia. Predictores del evento primario mediante análisis de riesgos proporcionales de Cox. Análisis con muestra ajustada mediante propensity score.
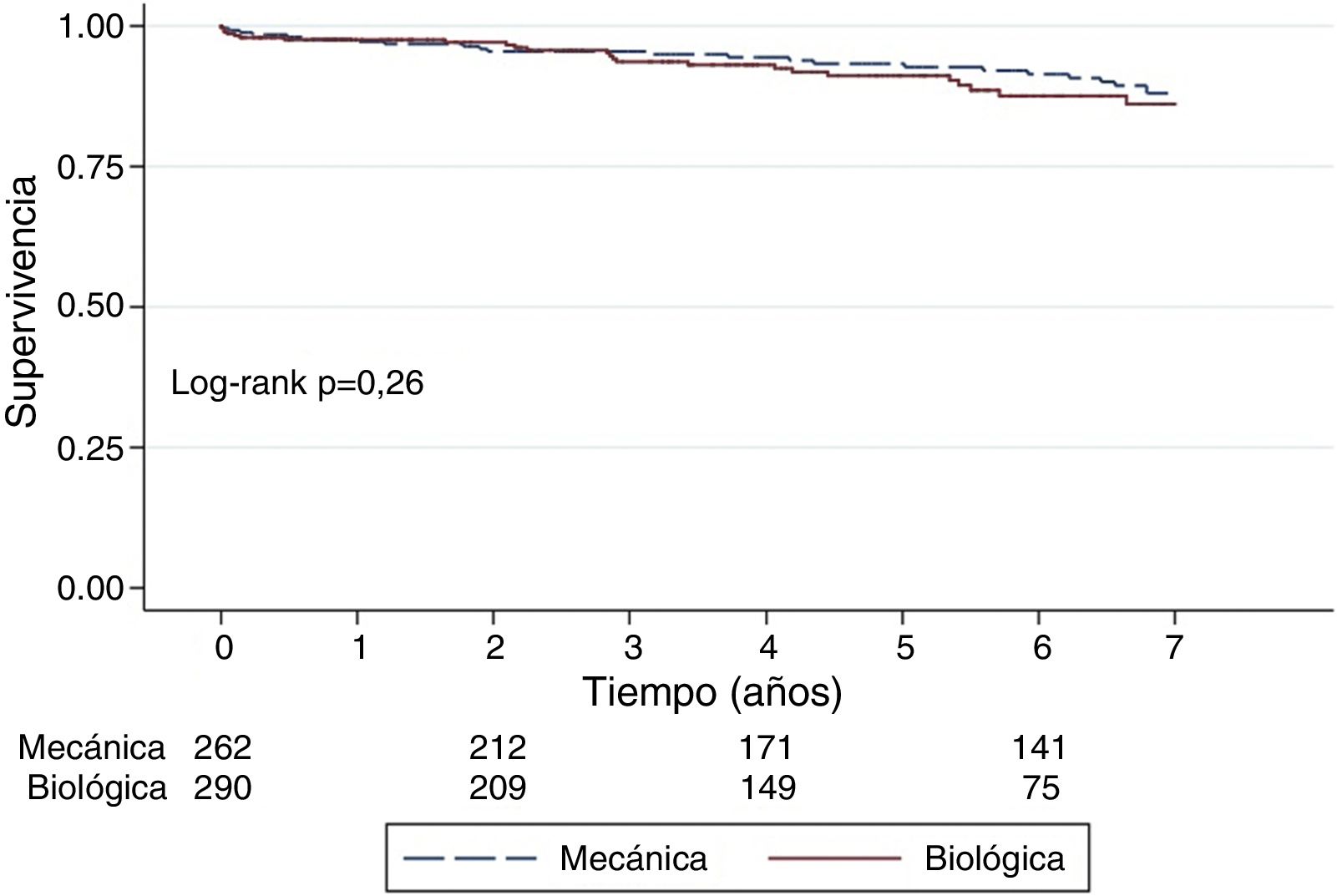
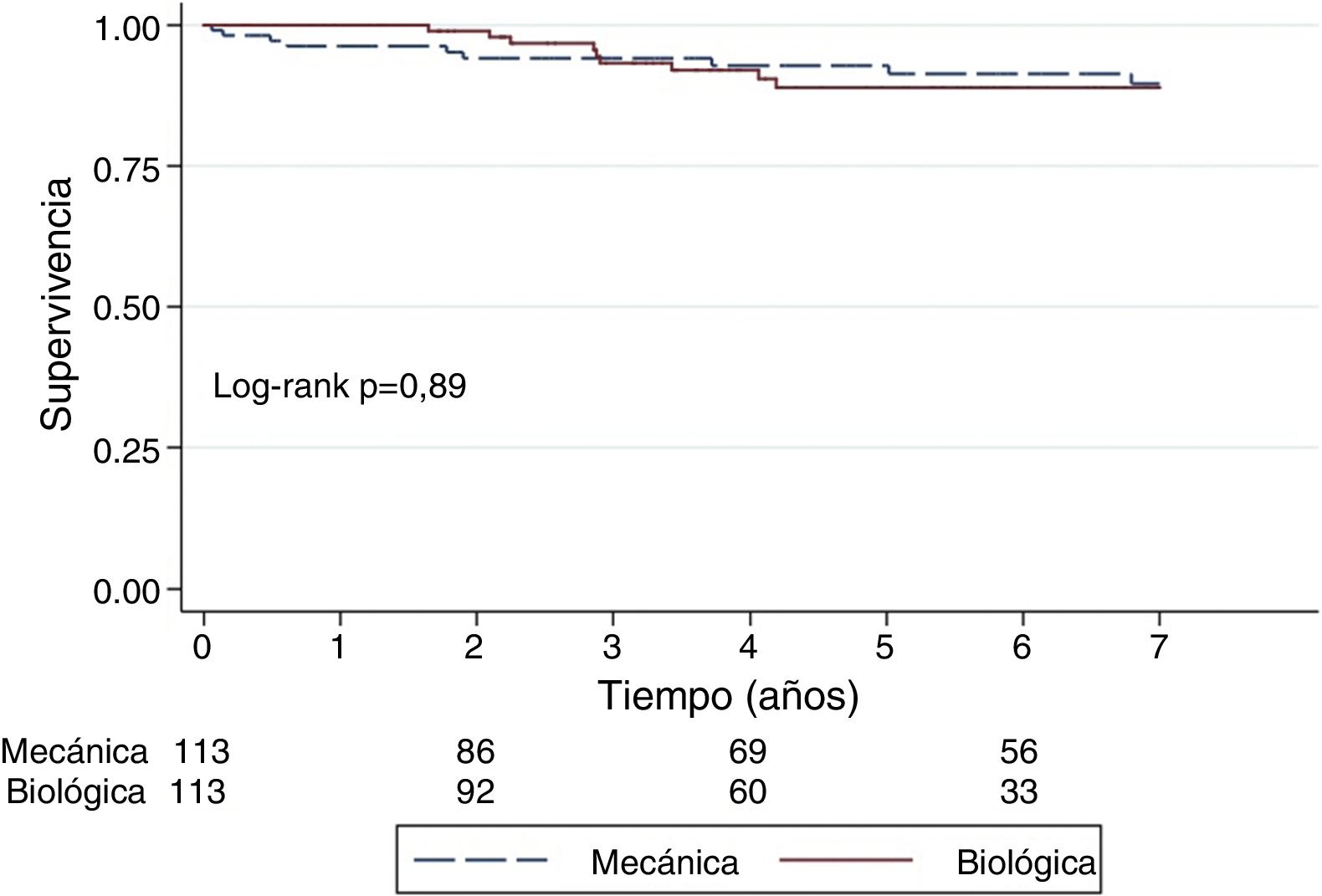
ResultadosMedia de seguimiento 5,3 años (±3,7). Doscientos noventa (52,5%) recibieron prótesis biológica y 262 (44,4%) una mecánica. Supervivencia a 7 años de 85 vs. 88% (p=0,26) respectivamente. No identificamos el tipo de prótesis como factor predictor o de riesgo para el evento primario (HR1,5; 95% CI: 0,91-2,6). Supervivencia en la muestra ajustada: 86 vs. 90%(= 0,89) respectivamente.
ConclusionesTanto en la cohorte total como en la ajustada, no existen diferencias significativas en la supervivencia a largo plazo según el tipo de prótesis utilizada.
There continues to be controversy on the use of biological or mechanical prosthesis for aortic valve replacement in the middle aged population.
ObjectivesTo analyse and compare long-term survival in patients aged from 50-69 years, according to the type of valve replacement.
Methods and materialsA retrospective review was conducted on of patients aged 50-69 years with aortic valve replacement, with or without adjunct coronary artery surgery. The long-term survival was analysed and compared. A proportional hazard risks model was also performed for the primary outcome. This primary outcome was then analysed in a propensity score-matched cohort.
ResultsThe mean follow-up was 5.3 years (±3.7). A total of 290 (52.5%) patients received a bioprosthesis, and 262 (44%) a mechanical one. The 7- year survival was 85 vs. 88% (P=.26), respectively. Valve replacement type was not associated with the primary outcome (HR1,5; 95%CI: 0.91-2.6). Survival on the adjusted cohort was 86% vs. 90% (P=.89), respectively.
ConclusionsIn the total cohort studied, as well as in the adjusted cohort, there was no difference in long-term survival between middle aged patients with a biological or mechanical aortic valve.
Durante el año 2016, en España, cerca de 5000 pacientes fueron sometidos a una sustitución valvular aórtica (AVR), si a esta cifra añadimos los pacientes con cirugía coronaria (coronary artery bypass graft surgery) concomitante, la cifra supera los 6500 pacientes aproximadamente1. El tipo de prótesis (mecánica o biológica) a implantar es una decisión compleja, siendo de gran importancia una adecuada comunicación entre el paciente y el cirujano para llegar al mejor acuerdo. Deben de tomarse en cuenta diversos aspectos propios de cada tipo de prótesis (durabilidad, trombogenicidad) y el perfil del paciente (expectativas y estilo de vida, adherencia al tratamiento). En las guías de práctica clínica actuales2,3, ambos tipos de prótesis son opciones razonables para pacientes entre 60 y 65 años para las guías europeas y entre 50 y 69 años en las guías americanas. Diversos estudios retrospectivos4-7 han identificado una supervivencia a largo plazo similar entre pacientes portadores de prótesis aórticas mecánicas y biológicas.
De estos estudios los más representativos son dos registros estatales (Nueva York y California)8-10 y uno nacional (Suecia)11, con resultados discordantes que pudiesen ser explicados en parte por las características demográficas de cada muestra. Hasta la fecha, no existen datos de la supervivencia a largo plazo en nuestro entorno. Dadas estas circunstancias, el objetivo de nuestro estudio es comparar la supervivencia a largo plazo entre pacientes con prótesis biológicas y mecánicas intervenidos en nuestro centro.
Material y métodosPacientesRealizamos una revisión retrospectiva de la base de datos de nuestro centro para identificar pacientes intervenidos de AVR aislada o con coronary artery bypass graft surgery concomitante.
Los pacientes fueron incluidos siguiendo los siguientes criterios: AVR o AVR con cirugía de revascularización concomitante en pacientes de 50 a 69 años en el momento de la intervención. Fueron excluidos pacientes con prótesis transcatéter (TAVI), con antecedente de cirugía cardiaca previa o si fueron intervenidos de manera urgente o emergente.
La recogida de las características preoperatorias y operatorias se realizó de manera prospectiva al momento del ingreso y de la intervención. Los datos acerca de la supervivencia a largo plazo fueron obtenidos al cruzar nuestra base de datos con el registro nacional de defunciones.
IntervenciónTodas las intervenciones fueron realizadas con anestesia general y bajo circulación extracorpórea (CEC) con hipotermia leve. El acceso quirúrgico fue mediante esternotomía media o miniesternotomía. En los pacientes con cirugía coronaria concomitante se realizó extracción de arteria mamaria esqueletizada o vena safena según el vaso afectado.
La protección miocárdica se realizó utilizando cardioplejia hemática o custodiol (Custodiol HTK, Köhler Chemie GmbH, Bensheim, Alemania) la vía de administración fue anterógrada, retrógrada o mixta. Tras el pinzamiento aórtico se procedió a realizar una aortotomía oblicua, resección de la válvula aórtica, decalcificación del anillo en caso de ser necesario y posteriormente medición del anillo. Posteriormente se realizó el implante de la prótesis (el modelo fue escogido por el cirujano), cierre de la aortotomía, y realización de anastomosis coronaria según el caso.
El tipo de prótesis implantada fue decidido tras evaluación conjunta con el paciente, cirujano y cardiólogo. Se explicaron los pros y contras de cada tipo de prótesis, además de tomar en cuenta contraindicaciones específicas para el tratamiento anticoagulante.
ObjetivosEl objetivo primario de nuestro estudio fue conocer y comparar la supervivencia a 3, 5 y 7 años.
Los objetivos secundarios fueron conocer variables asociadas al objetivo primario, determinar el impacto del tipo de prótesis en la supervivencia a largo plazo y analizar el objetivo primario en una muestra ajustada mediante propensity score.
Análisis estadísticoSe aplicó un test de normalidad a todas las variables perioperatorias (Shapiro Wilk) y posteriormente se realizó una comparación entre grupos mediante chi cuadrada o el test de Fisher y t de Student o Wilcoxon según el tipo de variable y su distribución.
La supervivencia fue estimada utilizando el método de Kaplan Meier y la comparación entre grupos se realizó con el test de Log-Rank. Con la finalidad de evitar un sesgo de supervivencia, se incluyeron eventos del postoperatorio inmediato y a largo plazo.
Con la finalidad de identificar variables asociadas con la supervivencia, realizamos un análisis univariable para identificar variables asociadas con la supervivencia (p<0,2), estas fueron incluidas en un modelo multivariable con finalidad predictiva a partir de todas las ecuaciones posibles. Para determinar el impacto del tipo de prótesis en objetivo primario, se desarrolló un modelo multivariable jerárquico, ajustando posibles factores de confusión e interacción entre variables.
Finalmente, con el propósito de limitar sesgos que pudiesen influir en nuestros resultados realizamos un análisis ajustado mediante propensity score. Identificamos variables con distribución desigual entre grupos (p <0,2) que posteriormente fueron incluidos en un modelo no saturado para estimar un score de propensión. Los pacientes fueron emparejados en una proporción 1:1 con el método nearest neighbor.
En análisis estadístico fue realizado con STATA 14 (StataCorp. 2105. College Station, TX).
ResultadosDe enero de 2005 a diciembre de 2017, 552 pacientes fueron intervenidos, con una media de seguimiento de 5,3 años (SD 3,7), sin pérdida de pacientes. Las características perioperatorias se muestran en la tabla 1. Doscientos noventa (52,5%) pacientes recibieron una prótesis biológica y 262 (44,4%) una mecánica. Los pacientes con una prótesis biológica tuvieron mayor edad (63,1 años; SD 5,6 vs. 62,2 años SD 5,3; p=0,04) y mayor riesgo de mortalidad perioperatoria evaluado mediante Euroscore I (3,8%; SD 3,0 vs. 3,3%; SD 2,2 p=0,03) respecto a los pacientes con una prótesis mecánica, siendo estas diferencias estadísticamente significativas. El resto de las variables preoperatorias fueron similares.
Características perioperatorias
| Biológica (n=290) | Mecánica (n=262) | p | |
|---|---|---|---|
| Sexo M | 66,6% | 70,2% | 0,354 |
| Edad (media; SD) | 63,1 (5,6) | 62,2 (5,3) | 0,046 |
| Diabetes | 80 (27%) | 69 (26%) | 0,741 |
| Obesidad | 105 (36%) | 91 (34%) | 0,718 |
| Tabaquismo | 144 (49%) | 125 (47%) | 0,648 |
| IRC | 25 (8%) | 49 (18%) | 0,001 |
| HTA | 178 (61%) | 165 (62%) | 0,738 |
| Dislipemia | 160 (55%) | 140 (54%) | 0,765 |
| Arteriopatía periférica | 31 (10%) | 27 (10%) | 0,933 |
| EPOC | 27 (9%) | 31 (11%) | 0,335 |
| Ictus previo | 11 (4%) | 10 (4%) | 0,988 |
| Endocarditis | 10 (3%) | 6 (2%) | 0,418 |
| Marcapasos previo | 6 (2)% | 3 (1%) | 0,248 |
| Fibrilación auricular | 16 (5,5%) | 28 (11%) | 0,025 |
| NYHA III- IV | 95 (33%) | 101 (39%) | 0,156 |
| IAM previo | 25 (9%) | 43 (16%) | 0,005 |
| PCI previa | 21 (7%) | 19 (7%) | 0,996 |
| Enfermedad coronaria | 63 (24%) | 63 (22%) | 0,516 |
| FEVI <30% | 11 (4%) | 6 (2%) | 0,307 |
| Hipertensión pulmonar severa | 8 (3%) | 7 (3%) | 0,950 |
| EUROSCORE I (media; SD) | 3,8% (3,04) | 3,3% (2,2) | 0,033 |
| Características operatorias | |||
| Tiempo de CEC (media; SD) | 72,7 (31,2) | 73,6 (24,2) | 0,724 |
| Tiempo de isquemia (media; SD) | 57,1 (21,8) | 54,1 (20,6) | 0,095 |
| Revascularización concomitante | 47 (16%) | 55 (21%) | 0,148 |
| Tamaño de prótesis | 23 (21- 23) | 22 (21-23) | 0,099 |
Todas las intervenciones se realizaron bajo CEC, con un tiempo de CEC (72,7min; SD 31,2 vs. 73,6min; SD 24,2) y de isquemia (57,1min; SD 21,8 vs. 54,1; SD 20,6; p=0,09) similares entre el grupo de prótesis biológicas y mecánicas respectivamente. El tamaño de prótesis implantada también fue similar entre ambos grupos (22,2; SD 1,7 vs. 21,9; SD 1,7; p=0,099). Finalmente, la proporción de revascularización concomitante fue similar en ambos grupos (20,9% vs. 16,2; p=0,15).
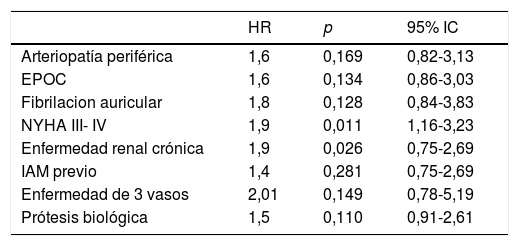
La mortalidad perioperatoria (30 días tras la intervención) ocurrió en 3 pacientes en ambos grupos (p=0,904). La supervivencia a 3, 5 y 7 años está representada en la figura 1. Sin diferencias significativas entre ambos grupos; 93 vs. 95%; 90 vs. 93%; 85% (95% CI: 78-90%) vs. 88% (82-91%) para los portadores de prótesis biológicas y mecánicas, respectivamente (p=0,26). En el análisis de riesgos proporcionados de Cox no identificamos que el tipo de prótesis influyera en la supervivencia de manera significativa (HR: 1,5; 95% CI: 0,91-2,6). Los factores de riesgo asociados a menor supervivencia fueron la clase funcional III o IV (HR: 1,9; 95% CI: 1,2-3,2) y la insuficiencia renal crónica (HR: 1,9; 95% CI:1,1-3,5) (tabla 2).
Análisis de riesgos proporcionados de Cox para supervivencia
| HR | p | 95% IC | |
|---|---|---|---|
| Arteriopatía periférica | 1,6 | 0,169 | 0,82-3,13 |
| EPOC | 1,6 | 0,134 | 0,86-3,03 |
| Fibrilacion auricular | 1,8 | 0,128 | 0,84-3,83 |
| NYHA III- IV | 1,9 | 0,011 | 1,16-3,23 |
| Enfermedad renal crónica | 1,9 | 0,026 | 0,75-2,69 |
| IAM previo | 1,4 | 0,281 | 0,75-2,69 |
| Enfermedad de 3 vasos | 2,01 | 0,149 | 0,78-5,19 |
| Prótesis biológica | 1,5 | 0,110 | 0,91-2,61 |
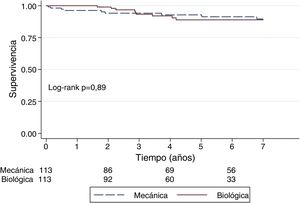
Tras ajustar los grupos mediante propensity score (tabla 3) observamos una supervivencia a 3,5 y 7 años de 93 vs. 95%; 93 vs. 93%; 86% (79-94%) vs. 90% (80-94%) para pacientes portadores de prótesis biológicas y mecánicas, respectivamente (p=0,89) (fig. 2).
Características perioperatorias de la cohorte ajustada mediante propensity score
| Biológica (n=113) | Mecánica (113) | p | |
|---|---|---|---|
| Sexo M | 69,6% | 62,8% | 0,280 |
| Edad (media; SD) | 62,9 (5,7) | 62,7 (4,8) | 0,825 |
| Diabetes | 24 (21%) | 33 (29%) | 0,180 |
| Obesidad | 45 (40%) | 40 (35%) | 0,460 |
| Tabaquismo | 48 (43%) | 45 (40%) | 0,644 |
| IRC | 8 (7%) | 11 (10%) | 0,485 |
| HTA | 72 (64%) | 72 (64%) | 1 |
| Dislipemia | 56 (50%) | 60 (54%) | 0,545 |
| Arteriopatía periférica | 9 (8%) | 12 (11%) | 0,478 |
| EPOC | 10 (9%) | 13 (12%) | 0,524 |
| Ictus previo | 3 (3%) | 6 (5%) | 0,314 |
| Endocarditis | 1 (1%) | 3 (3%) | 0,317 |
| Marcapasos previo | 2 (2%) | 4 (4%) | 0,414 |
| Fibrilación auricular | 6 (5%) | 9 (8%) | 0,433 |
| NYHA II/IV | 35 (31%) | 34 (31%) | 0,964 |
| IAM previo | 4 (4%) | 8 (7%) | 0,242 |
| PCI previa | 8 (7%) | 8 (7%) | 1 |
| Enfermedad coronaria | 21 (19%) | 20 (18%) | 0,838 |
| FEVI <30% | 3 (3%) | 3 (3%) | 1 |
| Hipertensión pulmonar severa | 4 (4%) | 5 (4%) | 0,744 |
| EUROSCORE I (media; SD) | 3,1% (1,8) | 3,5% (2,3) | 0,114 |
| Características operatorias | |||
| Tiempo dE CEC (MEDIA; SD) | 67,9 (22,9) | 74 (23,4) | 0,146 |
| Tiempo de isquemia (media; SD) | 53,7 (18,2) | 56,8 (16,8) | 0,191 |
| Revascularización concomitante | 17 (15%) | 14 (12%) | 0,544 |
| Tamaño de prótesis | 23 (21-23) | 23 (21-23) | 0,119 |
En el presente estudio no observamos diferencias estadísticamente significativas en la supervivencia a largo plazo entre pacientes de mediana edad (50-69 años) con una prótesis aórtica mecánica o biológica. Este hallazgo fue similar tras ajustar la cohorte mediante propensity score.
A partir de los resultados a largo plazo del estudio de Hammermeister11 y posteriormente de Stassano et al.12, las guías de práctica clínica Europeas2 recomiendan el uso de prótesis biológicas en mayores de 65 años y de prótesis mecánicas en menores de 60 años. Los avances tecnológicos en la manufactura de las prótesis, en la técnica quirúrgica y cuidados perioperatorios han favorecido una tendencia hacia el uso de prótesis biológicas en pacientes más jóvenes. La evidencia sobre la cual se asienta esta práctica proviene principalmente de estudios retrospectivos y metaanálisis, con resultados que pueden verse afectados por sesgos no detectados mediante test estadísticos.
Dentro de los estudios retrospectivos que engloban a este subgrupo de edad existen resultados divergentes. El registro sueco SWEDEHEART10, que incluyó a 4545 pacientes con un seguimiento a 15 años, identificó una mayor supervivencia a largo plazo sin ajustar para las prótesis mecánicas, con hallazgos similares tras ajuste mediante propensity score (HR: 1,34; 95% CI 1,09-1,66; p=0,006). Por otra parte Chiang et al.8, condujeron un estudio retrospectivo con una cohorte del estado de Nueva York de 4253 pacientes, donde no identificaron diferencias significativas con y sin ajuste mediante propensity score en la supervivencia a 15 años entre ambos grupos (HR: 0,97; CI: 0,83-1,14; p=0,74). Recientemente fue publicado el estudio de Goldstone et al.9, un registro del estado de California que incluyó a 9942 pacientes, de los cuales 6320 tenían una edad entre 55 a 64 años en el momento de la intervención, la cohorte fue ajustada mediante ponderación de la probabilidad inversa. En este estudio nuevamente no se identificaron diferencias significativas en la supervivencia a 15 años. (HR: 1,04; 95% CI 0,91-1,18; p=0,60).
Cabe destacar que existen algunas diferencias en las características demográficas entre las cohortes de estos estudios. Con una menor prevalencia de hipertensión, diabetes e insuficiencia cardiaca en el registro sueco10. Finalmente, en el metaánalisis de Zhao et al.13 fueron incluidos 8661 pacientes entre 50 a 70 años con una supervivencia a largo plazo similar entre ambos grupos. En nuestra cohorte ajustada, las características de nuestros pacientes son similares a las de los estudios publicados por Chiang y Goldstone, lo cual puede explicar en parte nuestros resultados.
Es interesante que en nuestra cohorte total, los pacientes en el grupo de prótesis biológicas poseían un mayor riesgo de mortalidad perioperatoria y mayor comorbilidad, lo cual refleja la actitud del cirujano ante un paciente de mayor riesgo. No obstante, la supervivencia fue similar respecto a las prótesis mecánicas. Dados estos hallazgos, este estudio respalda la tendencia actual a implantar prótesis biológicas en pacientes de mediana edad.
La ausencia de un beneficio en la supervivencia en una prótesis respecto a la otra debe de hacernos cuestionar sobre otros aspectos importantes a la hora de decidir el tipo de prótesis a implantar. La edad del paciente está asociada a la actividad física y las expectativas que el paciente puede tener respecto a su capacidad física. Se deben valorar de manera cuidadosa los riesgos de una reintervención, además de comorbilidades y costos asociados al tratamiento antiagregante o anticoagulante.
LimitacionesA pesar del uso de técnicas estadísticas para obtener muestras similares, la naturaleza retrospectiva del estudio puede contener sesgos que influyan en nuestros resultados, por lo que estos deben de interpretarse con cautela.
ConclusiónTanto en la cohorte total como en la muestra ajustada, no existen diferencias estadísticamente significativas en la mortalidad a largo plazo según el tipo de prótesis utilizada.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.