Exponemos el caso de una indicación de ECMO como puente a la decisión y la aparición de una complicación grave asociada a estos dispositivos.
Se trata de un varón de 63 años con múltiples factores de riesgo cardiovascular y revascularización coronaria quirúrgica previa. Ingresa por síndrome coronario agudo con elevación de ST, que se revasculariza percutáneamente de forma parcial. Evoluciona hacia shock cardiogénico refractario, detectándose además ictus de cápsula interna, seudoaneurisma de pared ventricular y comunicación interventricular. Se decide intubación, colocación de balón de contrapulsación intraaórtico (BCIA) e implantación de ECMO veno-arterial por vía femoral. Tras comprobar buena respuesta neurológica a la retirada de la sedación, se incluye en alarma 0 de trasplante cardíaco.
Tras mejoría hemodinámica inicial se retira el BCIA. Requirió antitrombina iii para mantener rango de anticoagulación. Finalmente, evolucionó a disfunción multiorgánica, desestimándose el trasplante cardíaco, presentando hemoptisis masiva secundaria a anticoagulación. Se opta por retirar la ECMO, falleciendo el paciente a las pocas horas.
La ECMO es una herramienta fundamental en el manejo del shock cardiogénico refractario para ganar tiempo con vistas a decidir una actitud definitiva pero puede condicionar situaciones de peligro vital como la hemorragia secundaria a la anticoagulación que requiere el dispositivo.
The case is presented of an indication for extracorporeal membrane oxygenation (ECMO) as a bridge to making a decision and the emergence of a serious complication associated with this device.
The case concerns a 63 year-old man with multiple cardiovascular risk factors and previous surgical for coronary revascularisation. He arrived at the hospital with an acute coronary syndrome with ST elevation that was partially percutaneously revascularised. He went into refractory cardiogenic shock. He also had an internal capsule stroke, a left ventricle wall pseudoaneurysm, and interventricular communication. Intubation, placement of intra-aortic balloon pump (IABP) and implementation of venous-arterial ECMO via the femoral artery were decided. On checking good neurological response while sedation was withdrawn, the patient was included in the alarm 0 heart transplant waiting list.
After initial haemodynamic improvement, the IABP was removed. The patient required antithrombin III to remain in the anticoagulation range. Unfortunately, he evolved into multi-organ dysfunction, being excluded from cardiac transplantation. Finally, he had massive haemoptysis secondary to anticoagulation. The team decided to withdraw ECMO, and the patient died a few hours later.
ECMO is a fundamental tool in the management of refractory cardiogenic shock in order to gain time in making definitive decisions, but it may lead to life-threatening situations, such as bleeding secondary to the anticoagulation required by the equipment.
Queremos exponer el caso de una indicación de ECMO como puente a la decisión y la aparición de una complicación grave asociada a estos dispositivos.
MétodosVarón de 63 años, diabético no insulinodependiente, dislipidémico, hipertenso y obeso. Requirió revascularización coronaria quirúrgica (doble by-pass de mamaria interna a descendente anterior y vena safena a coronaria derecha) 14 años atrás.
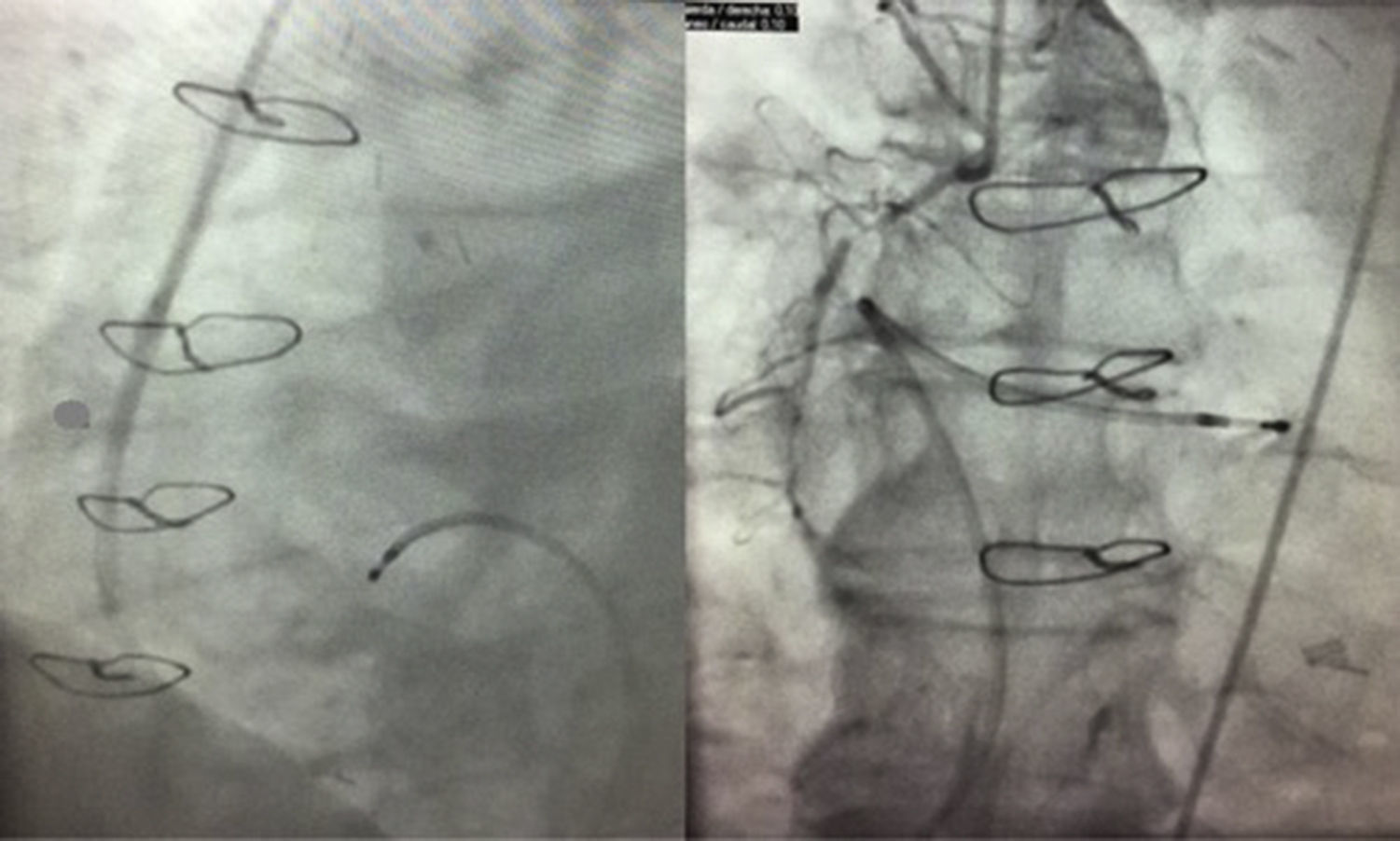
Ingresó por síndrome coronario agudo con elevación de ST, con enfermedad severa de tronco coronario y bisectriz, y oclusión de injerto de vena safena (lesión responsable) (fig. 1). Tras comprobar la imposibilidad de revascularizar la coronaria derecha, se realizó angioplastia con stent sobre tronco coronario y arteria bisectriz, y el paciente pudo ser dado de alta.
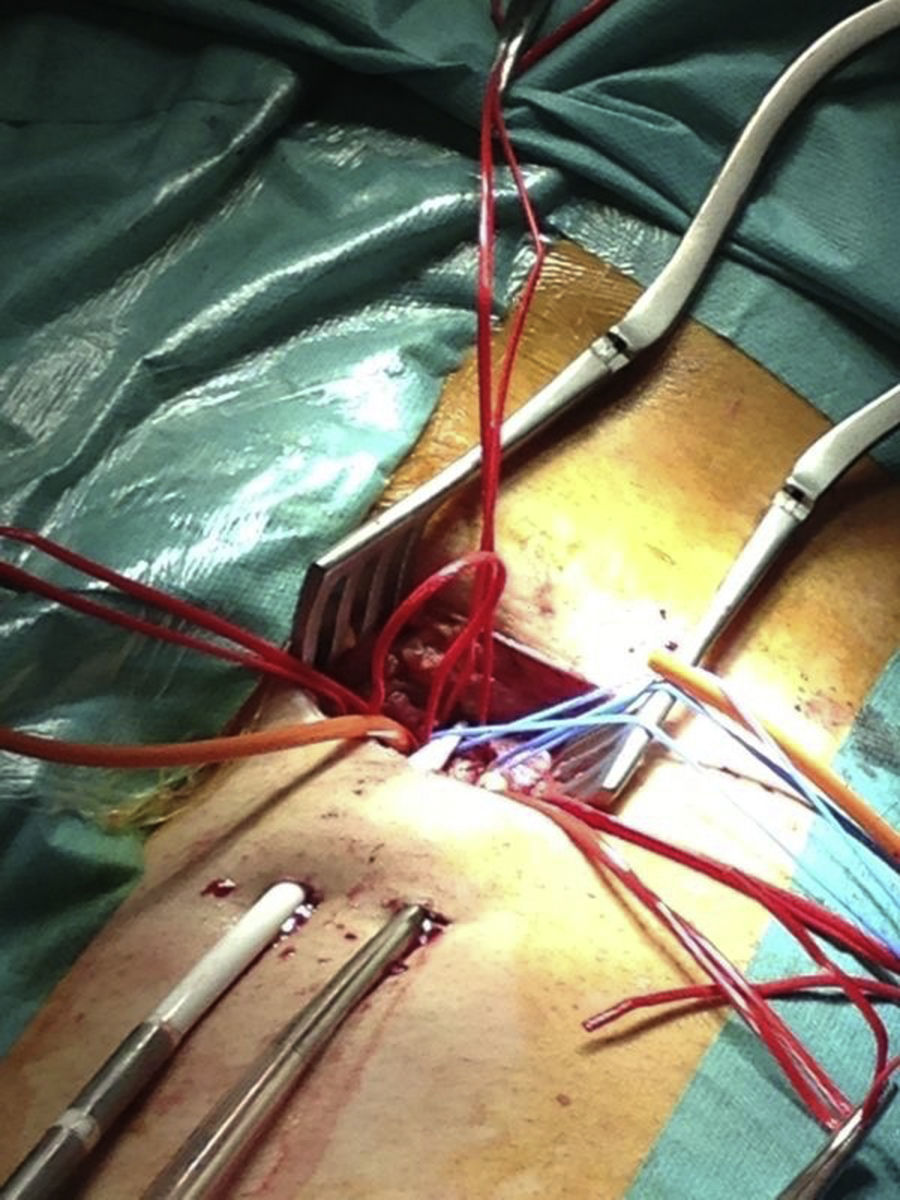
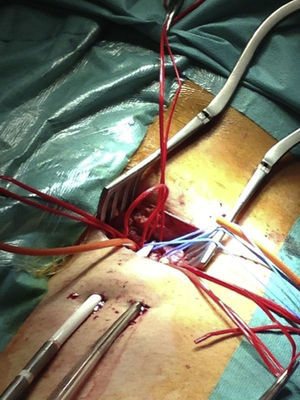
Reingresó trasladado de otro hospital a los 5 días, sedado y bajo ventilación mecánica, con clínica de shock cardiogénico refractario. Previamente a su intubación, el paciente presentaba signos de focalidad neurológica y en la tomografía craneal realizada se evidenciaba hipodensidad en el brazo anterior de la cápsula interna, compatible con isquemia en evolución. Se detectó además un seudoaneurisma de la pared ventricular y una comunicación interventricular (CIV). Se decidió intubación, aporte de aminas y colocación de balón de contrapulsación intraaórtico (BCIA). Tras valorar la situación global y particularmente la neurológica, se optó por implantar ECMO veno-arterial por vía femoral (fig. 2) como puente a decisión a alto flujo para intentar no elevar los requerimientos de anticoagulación.
Se realizó ecocardiografía de control, con dilatación y aquinesia del ventrículo derecho, CIV de 4,5mm y ventrículo izquierdo hipercontráctil, con alteraciones segmentarias de la contractilidad y seudoaneurisma en la cara lateral.
Una vez estabilizada la hemodinamia, y descartada una lesión neurológica significativa, se decidió incluir en lista de trasplante en alarma 0 ante la ausencia de contraindicaciones mayores y habiéndose desestimado otra alternativa terapéutica.
ResultadosTras mejoría hemodinámica inicial se retiró el BCIA.
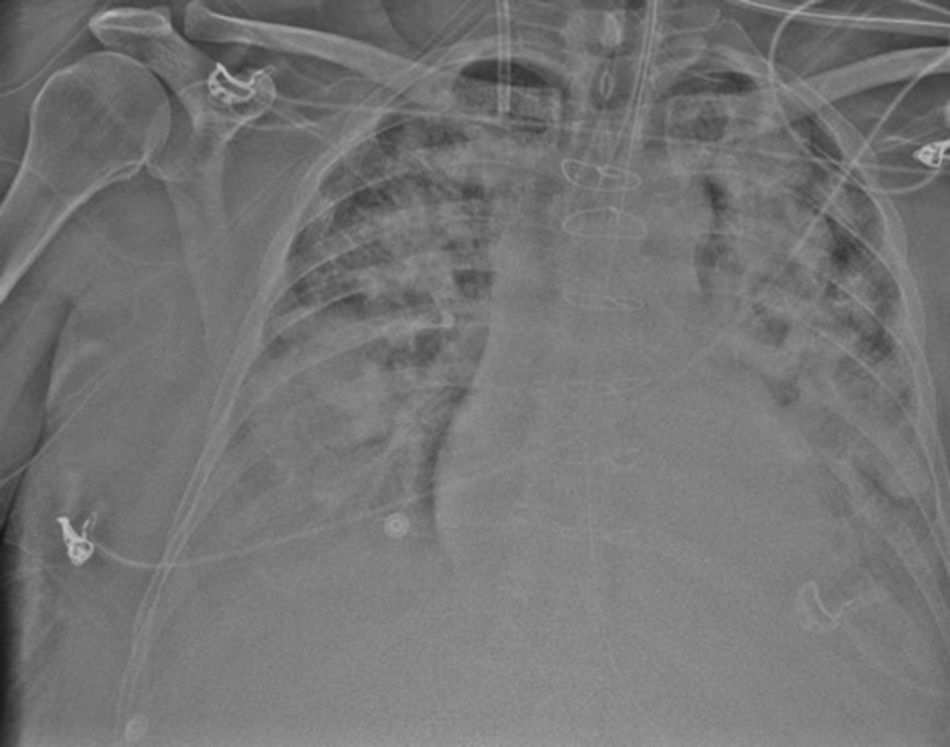
Posteriormente, presentó mala evolución principalmente a nivel respiratorio, con infiltrados bilaterales y dinámica de síndrome de distrés respiratorio que requiere aumento de soporte con ECMO para mantener oxigenación (fig. 3).
Requirió antitrombina iii para mantener rango de anticoagulación. Sabemos que la hemodilución, la pérdida sanguínea y la activación de la cascada de la coagulación pueden provocar un déficit de antitrombina iii1,2. El protocolo de nuestro centro en aquel momento se basaba en la medición horaria de los niveles de ACT (pudiendo espaciarse cada 3-6 h en caso de amplia estabilidad), ajustando la perfusión de heparina sódica en función del mismo. En este paciente, por tanto, era lógico pensar en ello dado el contexto de un cuadro séptico de origen pulmonar y el uso de elevadas cantidades de heparina (> 20mg/h) para mantener niveles de ACT>150 s.
Finalmente, evolucionó a disfunción multiorgánica (respiratoria, hemodinámica, renal, hepática y de la coagulación), desestimándose el trasplante cardíaco.
Tras evidenciar sangrado a través del tubo orotraqueal, se realiza fibrobroncoscopia (con heparina suspendida), observándose hemoptisis masiva en el árbol bronquial izquierdo, de difícil control, con anemización progresiva y empeoramiento de la situación respiratoria. Se optó por retirar la ECMO, falleciendo el paciente a las pocas horas.
ConclusionesLa ECMO es una herramienta fundamental en el manejo del shock cardiogénico refractario como puente a recuperación o con vistas a la inclusión en alerta 0 de trasplante cardíaco3.
Sin embargo, existen situaciones en las que estas decisiones no son sencillas, principalmente en caso de presentar el paciente lesiones o síntomas neurológicos. En estos casos, la ECMO es necesaria para ganar tiempo con vistas a decidir una actitud definitiva3.
A pesar de todo, no se puede olvidar que la ECMO puede conllevar complicaciones y situaciones de peligro vital; una de las más frecuentes es la hemorragia secundaria a la anticoagulación que requiere el dispositivo y, aunque en concreto la hemoptisis masiva no está entre las complicaciones hemorrágicas frecuentes, en nuestro paciente supuso el condicionante hacia el desenlace fatal4,5.
Responsabilidades éticasProtección de personas y animales. Los autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.