El objetivo de la presente revisión sistemática es analizar en la literatura los resultados clínicos de cirugía de revascularización coronaria versus la intervención coronaria percutánea con stent farmacoactivos en el tratamiento de la enfermedad del tronco común izquierdo.
MétodosSe realizó una búsqueda bibliográfica mediante las bases de datos de Pubmed, Google Scholar, Medline, Embase y Cochrane, restringiendo dicha búsqueda a ensayos clínicos aleatorizados o metaanálisis realizados sobre ensayos clínicos aleatorizados, sin restricción de año de publicación ni de idioma.
ResultadosOchenta y dos artículos fueron encontrados usando la metodología de búsqueda descrita. De estos, fueron seleccionados 7 artículos procedentes de 5 ensayos de no inferioridad (SYNTAX, PRECOMBAT, estudio de Boudriot et al., NOBLE y EXCEL) y 7 metaanálisis. Los presentes ensayos han comparado stent farmacoactivos de primera generación (SYNTAX: stent con paclitaxel; ensayo de Boudriot et al. y PRECOMBAT: stent con sirolimus) y stents farmacoactivos de segunda generación (NOBLE: stent con biolimus; EXCEL: stent con everolimus) con cirugía.
Con referencia al procedimiento de revascularización coronaria, la utilización de la doble arteria mamaria interna osciló entre el 7,4 y el 54,4%. Todos los ensayos clínicos incluidos en esta revisión reportaron una tasa estadísticamente menor de revascularización repetida en la población quirúrgica. De acuerdo con la revisión de metaanálisis, el riesgo, expresado como razón de probabilidades, de requerir un nuevo procedimiento de revascularización miocárdica por la población percutánea en comparación con el de la población quirúrgica osciló entre 1,68 y 2,21.
ConclusionesIndependientemente del tipo de stent farmacoactivo utilizado en los procedimientos percutáneos y a pesar de la baja tasa de utilización de la doble arteria mamaria interna en el grupo quirúrgico, el riesgo de necesitar un nuevo procedimiento de revascularización miocárdica por parte de la población percutánea fue aproximadamente el doble del de la población quirúrgica.
The aim of this systematic review is to analyze in the literature the clinical results of coronary artery bypass grafting (CABG) versus percutaneous coronary intervention with drug-eluting stents in patients with left main stem disease.
MethodsWe carried out a literature search using Pubmed, Google Scholar, Medline, Embase and Cochrane databases. We limited our search to randomized controlled trials or meta-analyses carried out on randomized controlled trials, with no year of publication or language restriction.
ResultsEighty-two articles were found using the search methodology described. Of these, 14 articles were selected: 7 papers from 5 randomized non-inferiority clinical trials (SYNTAX, PRECOMBAT, study by Boudriot et al., NOBLE and EXCEL) and 7 meta-analyses. These trials have compared first generation drug-eluting stents (SYNTAX: stent with paclitaxel; Boudriot et al. and PRECOMBAT: stent with sirolimus) and second-generation drug-eluting stents (NOBLE: stent with biolimus; EXCEL: stent with cobalt-chromium everolimus) with CABG.
With reference to the coronary revascularization procedure, bilateral internal mammary artery use ranged from 7.4% to 54.4%. All the included randomized trials reported a lower rate of repeated revascularization in the surgical population. According to the meta-analyses review, the risk, expressed as odds ratio, of requiring a new myocardial revascularization procedure by the percutaneous population compared with that one of the surgical population, ranged from 1.68 to 2.21.
ConclusionsIndependently from the type of drug eluting stent used in the percutaneous procedures and despite low rate of bilateral internal mammary artery used in the surgical group, the risk of requiring a new myocardial revascularization procedure by the percutaneous population was twice that one of the surgical population.
La estrategia terapéutica en pacientes con enfermedad de tronco común izquierdo (ETCI) ha sido objeto de gran debate en la última década. La mayor parte de este debate se ha originado gracias al desarrollo de los stents farmacoactivos, que han reducido significativamente las tasas de revascularización repetida después de la intervención coronaria percutánea (ICP). Las guías de las Sociedades Europeas de Cardiología (ESC) y de Cirugía Cardiotorácica (EACTS) publicadas en el 20141 dan una recomendación de clasei al procedimiento quirúrgico de revascularización miocárdica (coronary artery bypass grafting [CABG]) en pacientes con enfermedad coronaria estable y ETCI independientemente del SYNTAX score. En el mismo contexto clínico la ICP presenta una recomendación clasei en caso de SYNTAX score ≤22 y una recomendación claseiia en el caso de SYNTAX score entre 23 y 32. Para los pacientes con SYNTAX score superior a 32 la ICP no está recomendada (claseiii). Por lo tanto, hay un amplio espectro de pacientes con ETCI donde CABG e ICP se consideran equivalentes o casi equivalentes.
El objetivo de la presente revisión sistemática es analizar en la literatura los resultados clínicos de ambas técnicas aplicadas en pacientes con ETCI.
Estrategia de búsquedaSe realizó una búsqueda bibliográfica (fecha: 23 de julio de 2017) mediante las bases de datos de Pubmed, Google Scholar, Medline, Embase y Cochrane, restringiendo dicha búsqueda a ensayos clínicos aleatorizados (ECA) o metaanálisis realizados sobre ECA, sin restricción de año de publicación ni de idioma. En la búsqueda se aplicó el filtro «tipo de estudio»: «metaanálisis» o «ensayo clínico aleatorizado».
Los siguientes términos del Medical Subject Heading (MeSH) fueron utilizados para la búsqueda: «drug-eluting stent AND coronary artery bypass AND left main».
Nuestro análisis se limitó a los estudios que reunieran los siguientes criterios de inclusión: 1)ECA que comparasen CABG con ICP con stent farmacoactivos en paciente con enfermedad de tronco. 2)Metaanálisis de ECA que comparasen CABG con ICP con stent farmacoactivos en paciente con enfermedad de tronco. 3)Estudios enfocados sobre los siguientes resultados clínicos individuales: mortalidad, ictus, infarto del miocardio, revascularización repetida, y el siguiente resultado compuesto: eventos adversos cardiovasculares y cerebrovasculares mayores (major adverse cardiac and cerebrovascular event [MACCE]).
Los eventos MACCE representan la suma de todos los eventos individuales mencionados.
Los criterios de exclusión aplicados fueros los siguientes: 1)Resultado MACCE no publicados. 2)Diseño del estudio distinto de ECA o de metaanálisis exclusivo de ECA. 3)Población de estudio con enfermedad coronaria distinta a ETCI. 4)Población tratada con stent no farmacoactivos.
De cada estudio se extrajeron los datos sobre el diseño del estudio, el tamaño muestral, la duración del seguimiento y los resultados clínicos.
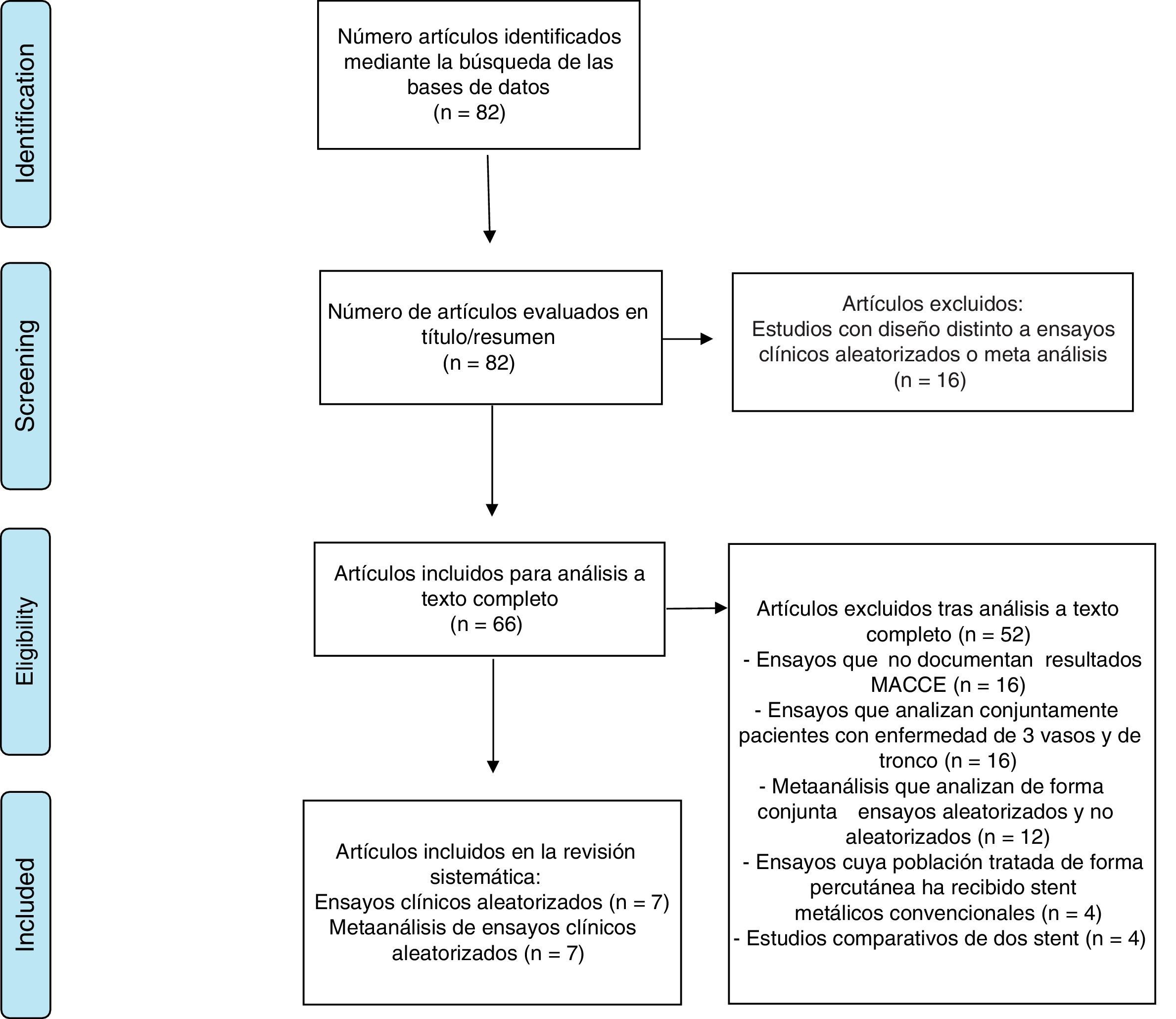
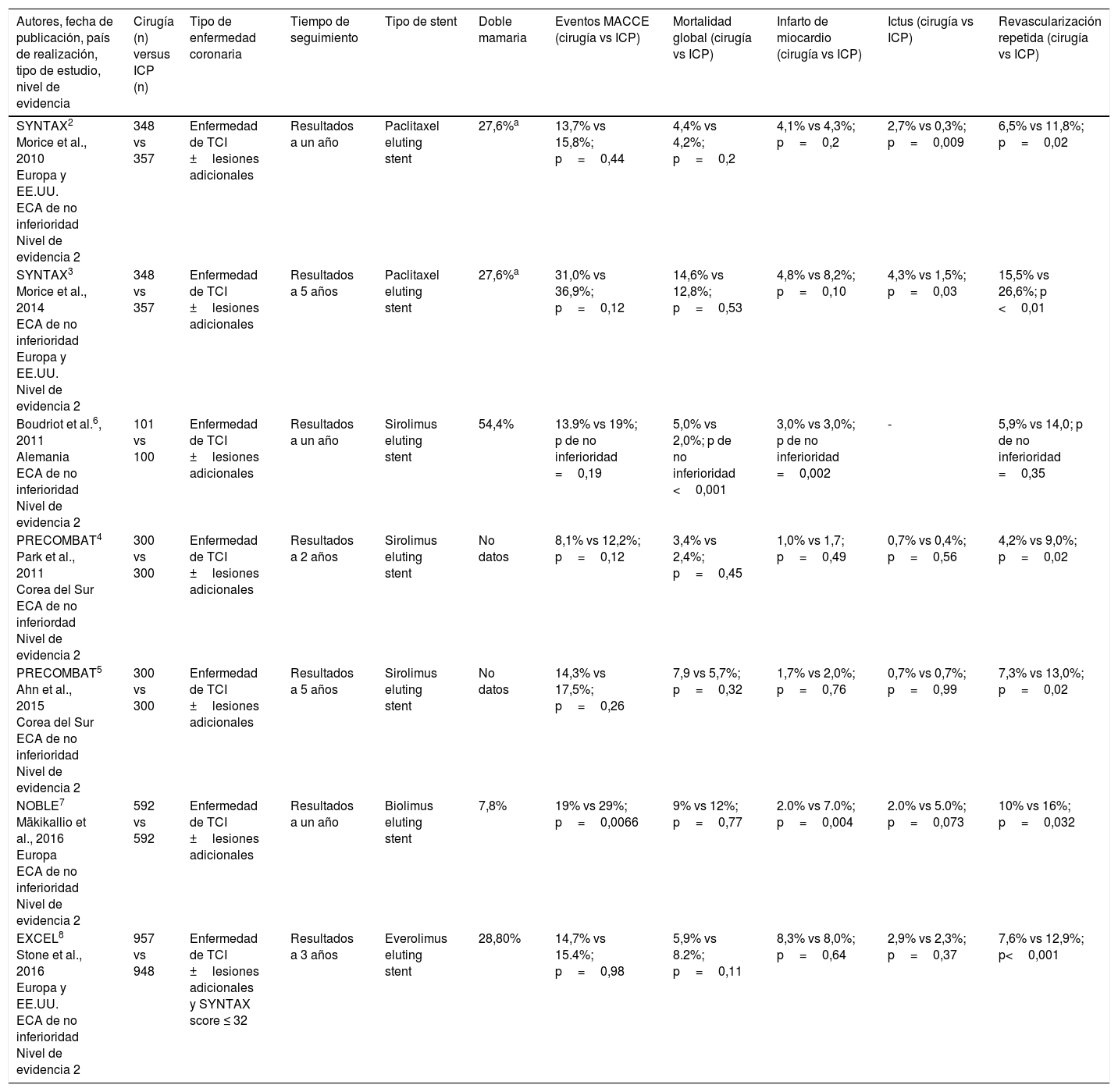
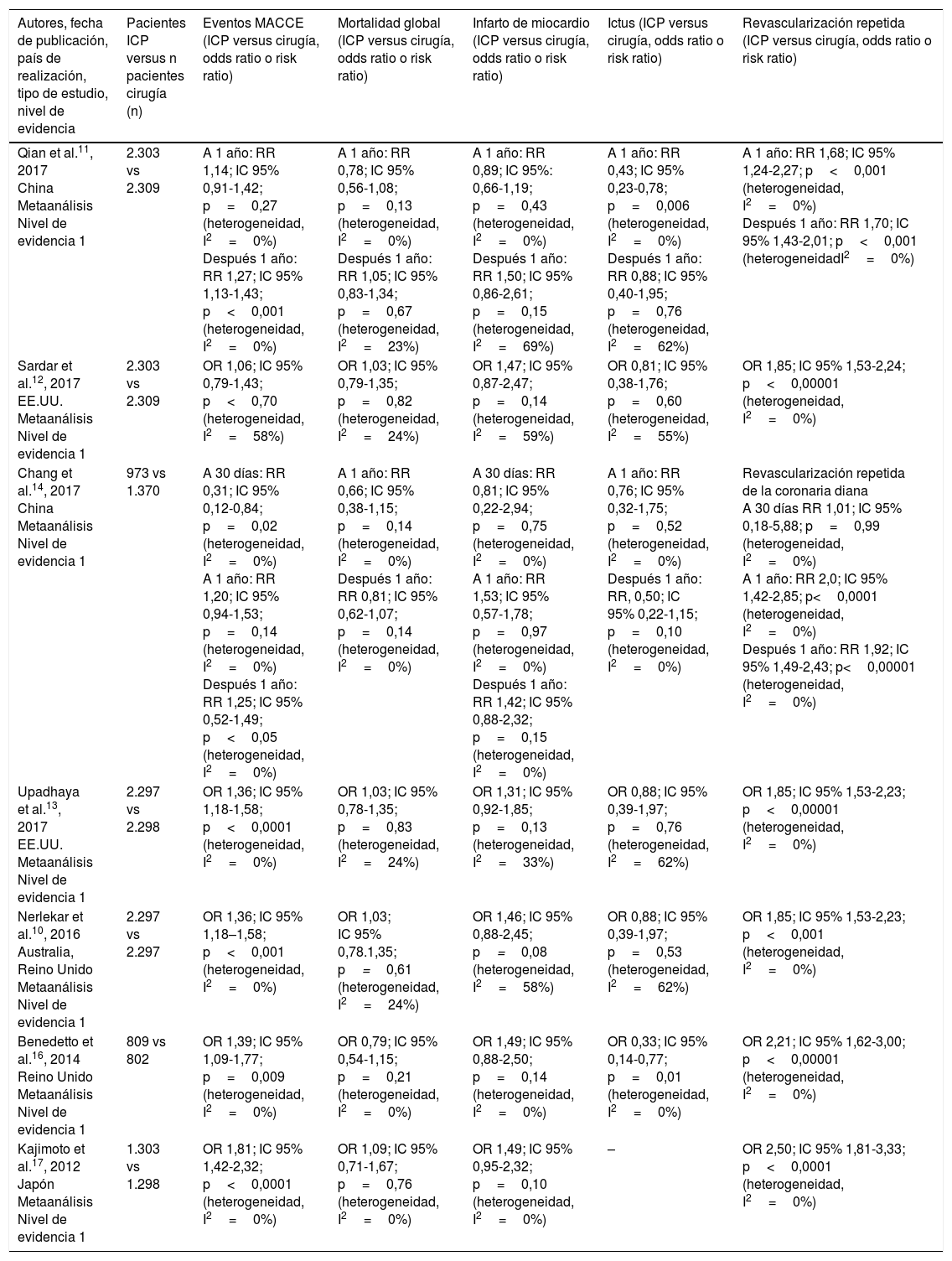
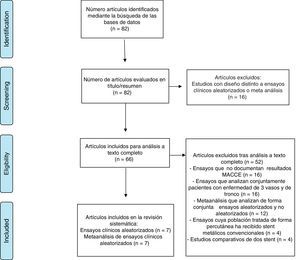
ResultadosLos resultados de nuestra búsqueda bibliográfica, los estudios excluidos de nuestra revisión y los incluidos están descritos en la figura 1. Nuestra revisión incluyó 14 artículos. Siete publicaciones procedieron de 5 ECA: SYNTAX trial2,3 y PRECOMBAT trial4,5 (2 artículos por cada estudio), trial de Boudriot et al.6, NOBLE7 y EXCEL trial8 (un artículo por cada estudio). Siete publicaciones procedieron de estudios de metaanálisis. Los resultados de dichos estudios en términos de diseño y tamaño de la población muestral, nivel de evidencia según clasificación de la Oxford Centre for Evidence-Based Medicine (http://www.cebm.net/index.aspx?o=5653), duración del seguimiento clínico, resultados de mortalidad global, infarto de miocardio, ictus, revascularización repetida y eventos MACCE se enumeran en la tabla 1 (ECA) y en la tabla 2 (estudios de metaanálisis), respectivamente.
Diagrama de flujo para la selección de los estudios realizado según la metodología PRISMA (www.prisma-statement.org).
De Moher D, Liberati A, Tetzlaff J, Altman DG, The PRISMA Group (2009). Preferred Reporting Items for Systematic Reviews and Meta-Analyses: The PRISMA Statement. PLoS Med 6(6): e1000097. doi:10.1371/journal.pmed1000097.
Ensayos clínicos aleatorizados
| Autores, fecha de publicación, país de realización, tipo de estudio, nivel de evidencia | Cirugía (n) versus ICP (n) | Tipo de enfermedad coronaria | Tiempo de seguimiento | Tipo de stent | Doble mamaria | Eventos MACCE (cirugía vs ICP) | Mortalidad global (cirugía vs ICP) | Infarto de miocardio (cirugía vs ICP) | Ictus (cirugía vs ICP) | Revascularización repetida (cirugía vs ICP) |
|---|---|---|---|---|---|---|---|---|---|---|
| SYNTAX2 Morice et al., 2010 Europa y EE.UU. ECA de no inferioridad Nivel de evidencia 2 | 348 vs 357 | Enfermedad de TCI ±lesiones adicionales | Resultados a un año | Paclitaxel eluting stent | 27,6%a | 13,7% vs 15,8%; p=0,44 | 4,4% vs 4,2%; p=0,2 | 4,1% vs 4,3%; p=0,2 | 2,7% vs 0,3%; p=0,009 | 6,5% vs 11,8%; p=0,02 |
| SYNTAX3 Morice et al., 2014 ECA de no inferioridad Europa y EE.UU. Nivel de evidencia 2 | 348 vs 357 | Enfermedad de TCI ±lesiones adicionales | Resultados a 5 años | Paclitaxel eluting stent | 27,6%a | 31,0% vs 36,9%; p=0,12 | 14,6% vs 12,8%; p=0,53 | 4,8% vs 8,2%; p=0,10 | 4,3% vs 1,5%; p=0,03 | 15,5% vs 26,6%; p <0,01 |
| Boudriot et al.6, 2011 Alemania ECA de no inferioridad Nivel de evidencia 2 | 101 vs 100 | Enfermedad de TCI ±lesiones adicionales | Resultados a un año | Sirolimus eluting stent | 54,4% | 13.9% vs 19%; p de no inferioridad =0,19 | 5,0% vs 2,0%; p de no inferioridad <0,001 | 3,0% vs 3,0%; p de no inferioridad =0,002 | - | 5,9% vs 14,0; p de no inferioridad =0,35 |
| PRECOMBAT4 Park et al., 2011 Corea del Sur ECA de no inferiordad Nivel de evidencia 2 | 300 vs 300 | Enfermedad de TCI ±lesiones adicionales | Resultados a 2 años | Sirolimus eluting stent | No datos | 8,1% vs 12,2%; p=0,12 | 3,4% vs 2,4%; p=0,45 | 1,0% vs 1,7; p=0,49 | 0,7% vs 0,4%; p=0,56 | 4,2% vs 9,0%; p=0,02 |
| PRECOMBAT5 Ahn et al., 2015 Corea del Sur ECA de no inferioridad Nivel de evidencia 2 | 300 vs 300 | Enfermedad de TCI ±lesiones adicionales | Resultados a 5 años | Sirolimus eluting stent | No datos | 14,3% vs 17,5%; p=0,26 | 7,9 vs 5,7%; p=0,32 | 1,7% vs 2,0%; p=0,76 | 0,7% vs 0,7%; p=0,99 | 7,3% vs 13,0%; p=0,02 |
| NOBLE7 Mäkikallio et al., 2016 Europa ECA de no inferioridad Nivel de evidencia 2 | 592 vs 592 | Enfermedad de TCI ±lesiones adicionales | Resultados a un año | Biolimus eluting stent | 7,8% | 19% vs 29%; p=0,0066 | 9% vs 12%; p=0,77 | 2.0% vs 7.0%; p=0,004 | 2.0% vs 5.0%; p=0,073 | 10% vs 16%; p=0,032 |
| EXCEL8 Stone et al., 2016 Europa y EE.UU. ECA de no inferioridad Nivel de evidencia 2 | 957 vs 948 | Enfermedad de TCI ±lesiones adicionales y SYNTAX score ≤ 32 | Resultados a 3 años | Everolimus eluting stent | 28,80% | 14,7% vs 15.4%; p=0,98 | 5,9% vs 8.2%; p=0,11 | 8,3% vs 8,0%; p=0,64 | 2,9% vs 2,3%; p=0,37 | 7,6% vs 12,9%; p<0,001 |
ECA: ensayo clínico aleatorizado; ICP: intervención coronaria percutánea; MACCE: eventos adversos cardiovasculares y cerebrovasculares mayores; TCI: tronco común izquierdo.
Estudios: EXCEL: Everolimus-Eluting Stents or Bypass Surgery for Left Main Coronary Artery Disease; NOBLE: Coronary Artery Bypass Grafting Vs Drug Eluting Stent Percutaneous Coronary Angioplasty in the Treatment of Unprotected Left Main Stenosis; PRECOMBAT: Premier of Randomized Comparison of Bypass Surgery versus Angioplasty Using Sirolimus-Eluting Stent in Patients with Left Main Coronary Artery Disease; SYNTAX: Synergy Between Percutaneous Coronary Intervention With TAXUS and Cardiac Surgery.
Los 5 ECA incluidos en nuestra revisión son estudios de no inferioridad que han analizado como resultado primario compuesto los eventos MACCE. Estos han sido constituidos principalmente por mortalidad global, accidente cerebrovascular (no incluido en el ensayo de Boudriot et al.6), infarto de miocardio relacionado con el procedimiento (no incluido en el ensayo NOBLE7), infarto de miocardio no relacionado con el procedimiento y revascularización repetida (no incluido en el EXCEL8). Los presentes ensayos han comparado stent farmacoactivos de primera generación (SYNTAX2,3: stent con paclitaxel; ensayo de Boudriot et al.6 y PRECOMBAT4,5: stent con sirolimus) y stents farmacoactivos de segunda generación (NOBLE7: stent con biolimus; EXCEL8: stent con everolimus) versus CABG.
Con referencia al procedimiento de revascularización coronaria, para la población quirúrgica total de la muestra del ensayo SYNTAX9 (pacientes con ETCI o enfermedad de 3 vasos), la doble arteria mamaria se utilizó en el 27,6% de los caos (236/854) y la revascularización arterial completa alcanzó el 18,9% (161/854). El estudio de Boudriot et al.6 documenta que la doble arteria mamaria se utilizó en el 54% de los pacientes (55/101) y la revascularización arterial total alcanzó el 66% de los pacientes (66/101). El ensayo PRECOMBAT4 indica que la arteria mamaria interna izquierda se utilizó en el 77,6% (233/300) de los casos, y el número medio de injertos arteriales fue 2,1 por paciente. El mismo estudio no proporciona datos sobre el porcentaje de utilización de la doble mamaria. El ensayo NOBLE7 describió una utilización poco frecuente de la doble arteria mamaria (7,4%; 44/592). El estudio EXCEL8 reporta una utilización de la doble arteria mamaria del 28,8% (265/919) con revascularización arterial total realizada en el 24,8% de los pacientes (229/919). No se proporcionaron datos sobre la revascularización arterial completa.
Con respecto al diseño del estudio, todos los ECA incluidos en esta revisión son estudios de no inferioridad.
En particular el estudio SYNTAX2,3 utilizó un margen de no inferioridad del 9% y ha seguido una metodología analítica de tipo jerárquica. En otras palabras, dado que la no inferioridad de la ICP respecto a CABG no se pudo probar en la población total del estudio SYNTAX9 (n=1.800), la no inferioridad de la ICP no pudo ser testada en la subpoblación con ETCI (n=705). Este estudio mostró una tasa total de MACCE a unaño del 15,8% versus 13,7% (p=0,44)2 y a los 5años del 36,9% versus 31,0% (p=0,12)3 en los pacientes que recibieron ICP y CABG, respectivamente. A un año y a 5años de seguimiento solo 2 eventos presentaron una distribución estadísticamente distinta entre los dos grupos: los accidentes cerebrovasculares, más frecuentes en el grupo quirúrgico (CABG: 2,7% vs ICP: 0,3%; p=0,009 a un año2; CABG: 4,3% vs ICP:1,5%; p=0,03 a 5años5), y la revascularización repetida, más frecuente en la población tratada con ICP (CABG: 6,5% vs ICP: 11,8%, p=0,02 a un año2; CABG:15,5% vs ICP:26,6%; p≤0,01 a 5años3).
En el ensayo de Boudriot et al.6 se utilizó un margen de no inferioridad del 10% y se reclutaron un total de 200 pacientes. Los eventos MACCE fueron analizados a los 12meses de seguimiento. Este estudio documentó la no inferioridad estadística de la ICP respecto al CABG en dos tipos de eventos: mortalidad global (CABG: 5,0% vs ICP: 2,0%; p de no inferioridad: <0,001) e infarto de miocardio (CABG: 3,0% vs ICP:3,0%; p de no inferioridad: =0,002). Por lo tanto, la técnica percutánea no pudo considerarse estadísticamente no inferior a la quirúrgica en cuanto a eventos MACCE (CABG: 13,9% vs ICP: 19,0%; p de no inferioridad: =0,19) y a revascularización repetida (CABG: 5,9% vs ICP: 14,0%; p de no inferioridad: =0,35).
En el ensayo PRECOMBAT4 se utilizó un margen de no inferioridad del 7% y se incluyó un total de 600 pacientes. A los 2años4 y a los 5años5 la incidencia de eventos MACCE fue respectivamente del 8,1% y del 14,3% en el grupo CABG frente al 12,2% y al 17,5% en el grupo ICP (p=0,12 y p=0,26, respectivamente). En ambos seguimientos los pacientes quirúrgicos demostraron una menor incidencia de revascularización repetida respecto a los percutáneos (a 2años, CABG: 4,2% vs ICP: 9,0%, p=0,024; a 5años, CABG: 7,3% vs ICP: 13,0%; p=0,025).
El estudio NOBLE7 utilizó la proporción de riesgo de 1,35 como margen de no inferioridad, lo que significa que, para mostrar la no inferioridad de la ICP, la diferencia entre la tasa de eventos en el grupo percutáneos y la tasa de eventos del grupo quirúrgico no tenía que superar el 35% de los eventos en el grupo quirúrgico. Un total de 1.184 pacientes fueron reclutados. Los eventos MACCE después de 5años fueron del 29% en el grupo ICP y del 19% en el grupo CABG (p=0,0066). En este estudio la incidencia de infarto de miocardio en el grupo quirúrgico fue inferior a la del grupo percutáneo (CABG: 2% vs ICP: 7%, p=0,004), resultado que probablemente se debe a que el NOBLE estudió como evento MACCE solo el infarto no relacionado con el procedimiento, excluyendo consecuentemente el infarto periprocedimiento. En el mismo estudio los pacientes quirúrgicos demostraron una menor incidencia de revascularización repetida respecto a los tratados de forma percutánea (CABG: 10% vs ICP: 16%; p=0,032).
El ensayo EXCEL8 utilizó como margen de no inferioridad el valor del 4,2%. En este ensayo se reclutaron 1.095 pacientes con SYNTAX score ≤32. A los 3años, los eventos MACCE ocurrieron en el 14,7% en el grupo CABG frente al 15,4% de los pacientes del grupo PCI (p=0,98). Como el límite superior del intervalo de confianza del 97,5% de esta diferencia fue del 4,0%, siendo el valor del margen de no inferioridad del 4,2%, el EXCEL7 demostró la no inferioridad de la ICP respecto a la cirugía. También en el EXCEL7 los eventos de revascularización repetida, que no fueron incluidos entre los eventos MACCE, resultaron ser estadísticamente más frecuentes en la población tratada de forma percutánea (CABG: 7,6% vs ICP: 12,9%; p<0,001).
Nuestra revisión incluye además 7 metaanálisis (tabla 2) que analizan ECA cuya población está representada por pacientes con ETCI intervenidos de forma percutánea con stent farmacoactivos o con cirugía. En particular los metaanálisis de Nerlekar et al.10, Qian et al.11, Sardar et al.12 y Upadhaya et al.13 analizan los 5 ECA mencionados previamente: SYNTAX2,3, trial de Boudriot et al.6, PRECOMBAT4,5, NOBLE7 y EXCEL8. El metaanálisis de Chang et al.14 incluye, además de estos 5 trials, el estudio Le Mans15, donde la población tratada de forma percutánea ha recibido stent farmacoactivos en el 35% de los casos, mientras que el restante 65% ha recibido stent convencionales (bare metal stent). El metaanálisis de Benedetto el al.16 incluye los siguientes 4 ECA: SYNTAX2,3, trial de Boudriot et al.6, PRECOMBAT4,5 y Le Mans study15. Kajimoto et al.17 analizan los siguientes 3 ECA: SYNTAX2,3, PRECOMBAT4,5 y el estudio de Boudriot et al.6.
Estudios de metaanálisis
| Autores, fecha de publicación, país de realización, tipo de estudio, nivel de evidencia | Pacientes ICP versus n pacientes cirugía (n) | Eventos MACCE (ICP versus cirugía, odds ratio o risk ratio) | Mortalidad global (ICP versus cirugía, odds ratio o risk ratio) | Infarto de miocardio (ICP versus cirugía, odds ratio o risk ratio) | Ictus (ICP versus cirugía, odds ratio o risk ratio) | Revascularización repetida (ICP versus cirugía, odds ratio o risk ratio) |
|---|---|---|---|---|---|---|
| Qian et al.11, 2017 China Metaanálisis Nivel de evidencia 1 | 2.303 vs 2.309 | A 1 año: RR 1,14; IC 95% 0,91-1,42; p=0,27 (heterogeneidad, I2=0%) Después 1 año: RR 1,27; IC 95% 1,13-1,43; p<0,001 (heterogeneidad, I2=0%) | A 1 año: RR 0,78; IC 95% 0,56-1,08; p=0,13 (heterogeneidad, I2=0%) Después 1 año: RR 1,05; IC 95% 0,83-1,34; p=0,67 (heterogeneidad, I2=23%) | A 1 año: RR 0,89; IC 95%: 0,66-1,19; p=0,43 (heterogeneidad, I2=0%) Después 1 año: RR 1,50; IC 95% 0,86-2,61; p=0,15 (heterogeneidad, I2=69%) | A 1 año: RR 0,43; IC 95% 0,23-0,78; p=0,006 (heterogeneidad, I2=0%) Después 1 año: RR 0,88; IC 95% 0,40-1,95; p=0,76 (heterogeneidad, I2=62%) | A 1 año: RR 1,68; IC 95% 1,24-2,27; p<0,001 (heterogeneidad, I2=0%) Después 1 año: RR 1,70; IC 95% 1,43-2,01; p<0,001 (heterogeneidadI2=0%) |
| Sardar et al.12, 2017 EE.UU. Metaanálisis Nivel de evidencia 1 | 2.303 vs 2.309 | OR 1,06; IC 95% 0,79-1,43; p<0,70 (heterogeneidad, I2=58%) | OR 1,03; IC 95% 0,79-1,35; p=0,82 (heterogeneidad, I2=24%) | OR 1,47; IC 95% 0,87-2,47; p=0,14 (heterogeneidad, I2=59%) | OR 0,81; IC 95% 0,38-1,76; p=0,60 (heterogeneidad, I2=55%) | OR 1,85; IC 95% 1,53-2,24; p<0,00001 (heterogeneidad, I2=0%) |
| Chang et al.14, 2017 China Metaanálisis Nivel de evidencia 1 | 973 vs 1.370 | A 30 días: RR 0,31; IC 95% 0,12-0,84; p=0,02 (heterogeneidad, I2=0%) A 1 año: RR 1,20; IC 95% 0,94-1,53; p=0,14 (heterogeneidad, I2=0%) Después 1 año: RR 1,25; IC 95% 0,52-1,49; p<0,05 (heterogeneidad, I2=0%) | A 1 año: RR 0,66; IC 95% 0,38-1,15; p=0,14 (heterogeneidad, I2=0%) Después 1 año: RR 0,81; IC 95% 0,62-1,07; p=0,14 (heterogeneidad, I2=0%) | A 30 días: RR 0,81; IC 95% 0,22-2,94; p=0,75 (heterogeneidad, I2=0%) A 1 año: RR 1,53; IC 95% 0,57-1,78; p=0,97 (heterogeneidad, I2=0%) Después 1 año: RR 1,42; IC 95% 0,88-2,32; p=0,15 (heterogeneidad, I2=0%) | A 1 año: RR 0,76; IC 95% 0,32-1,75; p=0,52 (heterogeneidad, I2=0%) Después 1 año: RR, 0,50; IC 95% 0,22-1,15; p=0,10 (heterogeneidad, I2=0%) | Revascularización repetida de la coronaria diana A 30 días RR 1,01; IC 95% 0,18-5,88; p=0,99 (heterogeneidad, I2=0%) A 1 año: RR 2,0; IC 95% 1,42-2,85; p<0,0001 (heterogeneidad, I2=0%) Después 1 año: RR 1,92; IC 95% 1,49-2,43; p<0,00001 (heterogeneidad, I2=0%) |
| Upadhaya et al.13, 2017 EE.UU. Metaanálisis Nivel de evidencia 1 | 2.297 vs 2.298 | OR 1,36; IC 95% 1,18-1,58; p<0,0001 (heterogeneidad, I2=0%) | OR 1,03; IC 95% 0,78-1,35; p=0,83 (heterogeneidad, I2=24%) | OR 1,31; IC 95% 0,92-1,85; p=0,13 (heterogeneidad, I2=33%) | OR 0,88; IC 95% 0,39-1,97; p=0,76 (heterogeneidad, I2=62%) | OR 1,85; IC 95% 1,53-2,23; p<0,00001 (heterogeneidad, I2=0%) |
| Nerlekar et al.10, 2016 Australia, Reino Unido Metaanálisis Nivel de evidencia 1 | 2.297 vs 2.297 | OR 1,36; IC 95% 1,18–1,58; p<0,001 (heterogeneidad, I2=0%) | OR 1,03; IC 95% 0,78.1,35; p=0,61 (heterogeneidad, I2=24%) | OR 1,46; IC 95% 0,88-2,45; p=0,08 (heterogeneidad, I2=58%) | OR 0,88; IC 95% 0,39-1,97; p=0,53 (heterogeneidad, I2=62%) | OR 1,85; IC 95% 1,53-2,23; p<0,001 (heterogeneidad, I2=0%) |
| Benedetto et al.16, 2014 Reino Unido Metaanálisis Nivel de evidencia 1 | 809 vs 802 | OR 1,39; IC 95% 1,09-1,77; p=0,009 (heterogeneidad, I2=0%) | OR 0,79; IC 95% 0,54-1,15; p=0,21 (heterogeneidad, I2=0%) | OR 1,49; IC 95% 0,88-2,50; p=0,14 (heterogeneidad, I2=0%) | OR 0,33; IC 95% 0,14-0,77; p=0,01 (heterogeneidad, I2=0%) | OR 2,21; IC 95% 1,62-3,00; p<0,00001 (heterogeneidad, I2=0%) |
| Kajimoto et al.17, 2012 Japón Metaanálisis Nivel de evidencia 1 | 1.303 vs 1.298 | OR 1,81; IC 95% 1,42-2,32; p<0,0001 (heterogeneidad, I2=0%) | OR 1,09; IC 95% 0,71-1,67; p=0,76 (heterogeneidad, I2=0%) | OR 1,49; IC 95% 0,95-2,32; p=0,10 (heterogeneidad, I2=0%) | – | OR 2,50; IC 95% 1,81-3,33; p<0,0001 (heterogeneidad, I2=0%) |
HR: hazard ratio; IC: intervalo de confianza; ICP: intervención coronaria percutánea; MACCE: eventos adversos cardiovasculares y cerebrovasculares mayores; OR: odds ratio; RR: risk ratio.
En todos los metaanálisis mencionados el riesgo de padecer eventos MACCE fue estadísticamente más elevado en la población intervenida de forma percutánea respecto a la tratada quirúrgicamente. A parte del estudio de Benedetto et al.16, que atribuye una tasa significativamente superior de ictus a la población quirúrgica, los demás metaanálisis no documentaron diferencia estadísticamente significativa en ninguno de los siguientes resultados individuales: mortalidad global, infarto de miocardio e ictus.
En otras palabras, los mejores resultados en términos de eventos MACCE de la cirugía versus el tratamiento percutáneo fueron básicamente impulsados por el mayor riesgo de revascularización repetida observado en los pacientes tratados de forma percutánea y documentado por todos los estudios de metaanálisis incluidos en la presente revisión. En particular el riesgo de necesitar un nuevo procedimiento de revascularización miocárdica por parte de la población percutánea, expresado como razón de probabilidades, varió de 1,6811 hasta 2,2116.
DiscusiónIndependientemente del tipo de stent farmacoactivo utilizado en la ICP y a pesar del bajo porcentaje de utilización de la doble arteria mamaria en el CABG, todos los ECA incluidos en la presente revisión sistemática han demostrado que la tasa de eventos MACCE, analizados como tasas estimadas por análisis de Kaplan Mayer, fue superior en los pacientes tratados de forma percutánea respecto a los intervenidos quirúrgicamente. O, si se prefiere, dado que los eventos MACCE son la suma de variables tiempo-dependientes, estos aparecieron más precozmente en los pacientes tratados percutáneamente. Que esta circunstancia produzca, o no, una diferencia estadísticamente significativa entre los resultados del tratamiento quirúrgico frente al percutáneo depende del tipo de diseño del ensayo, que se expresa fundamentalmente por el tamaño de la población muestral y el límite de no inferioridad.
Básicamente, los mejores resultados de CABG versus ICP en términos de MACCE fueron impulsados por la menor incidencia de revascularización repetida documentada por todos los estudios incluidos en la presente revisión. En particular, de acuerdo con la revisión de metaanálisis, el riesgo de necesitar un nuevo procedimiento de revascularización miocárdica por parte de la población percutánea fue aproximadamente el doble del de la población quirúrgica. Hay además que subrayar que el beneficio de la cirugía en términos de reducción de incidencia de revascularización repetida ha sido documentado hasta por el estudio EXCEL, que ha seleccionado una población con SYNTAX score mediano o bajo (≤32), donde el tratamiento percutáneo es considerado por las ESC/EACTS1 supuestamente equivalente a la cirugía.
ConclusiónIndependientemente del tipo de stent farmacoactivo utilizado en la ICP y del porcentaje de utilización de la doble arteria mamaria en el CABG, todos los estudios incluidos en la presente revisión sistemática han demostrado que los pacientes sometidos a cirugía de revascularización miocárdica presentaron una incidencia estadísticamente menor de revascularización repetida respecto a los pacientes tratados de forma percutánea.
FinanciaciónEl presente estudio no ha recibido financiación alguna.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.