La cardiopatía isquémica es la principal causa de mortalidad en el anciano. Los síndromes geriátricos se han relacionado con un aumento de comorbilidad y mortalidad en este grupo etario. El objetivo del estudio es evaluar la influencia de los síndromes geriátricos en los pacientes de edad avanzada que reciben revascularización coronaria percutánea.
MétodosSe incluyeron de forma prospectiva 220 pacientes diagnosticados de enfermedad coronaria multivaso. Los síndromes geriátricos estudiados fueron: fragilidad por cuestionario de Fried, comorbilidad por índice de Charlson y dependencia por escala de Barthel.
ResultadosEn el 42,1% de los pacientes existía algún grado de fragilidad (índice de Fried≥1), se observó algún grado de dependencia funcional (Barthel<100) en un 21,8% y el índice de comorbilidad de Charlson medio fue de 4 (3-6). Los pacientes que desarrollaron algún evento cardiovascular mayor (MACE, 12,7%) presentaron mayor fragilidad (75 vs. 11%, p=0,002), dependencia (45,8 vs. 17,2%, p=0,002) y comorbilidad (índice de Charlson 6 [4-7] vs. 4 [3-6], p=0,004). En el seguimiento se halló una tendencia a la disminución de los MACE si se realizaba una revascularización completa (OR 0,48, IC 95% 0,2-1,15, p≤0,099).
ConclusionesEn nuestra población los síndromes geriátricos estudiados son más frecuentes en los pacientes que presentan algún MACE. Observamos una tendencia a sufrir menos MACE si la revascularización percutánea realizada es completa.
The ischemic cardiopathy is the first cause of death in elderly. The geriatrics syndromes are related with an increase of morbidity and mortality in this age margin. The aim of the study was the influence evaluation of the geriatric syndromes in elderly patients undergoing percutaneous coronary revascularization.
MethodsWe have included 220 patients prospectively with multivessel coronary disease. The geriatric syndromes evaluated were: frailty by Fried questionnaire, comorbidity by Charlson index and physical disability by Barthel index.
ResultsThe 42.1% of the patients had some level of frailty (Fried≥1), it was observed some level of physical disability (Barthel<100) in 21.8% and the mean of the Charlson index was 4 (3-6). The patients that suffered some major cardiovascular event (MACE, 12.7%) had more frailty (75 vs. 11%, P=.002), physical disability (45.8 vs. 17.2%, P=.002) and comorbidity (Charlson index 6 [4-7] vs. 4 [3-6], P=.004]. In the follow up we found a tendency of MACE decrease when a completed revascularization was done (OR 0.48, 95% CI 0.2-1.15, P≤.099).
ConclusionsIn our population the geriatric syndromes studied are more frequent in patients that suffer MACE. We observe a tendency of decreasing mayor cardiovascular events when the coronary percutaneous revascularization is completed.
Actualmente los pacientes de edad avanzada son el grupo de mayor y más rápido crecimiento en los países desarrollados. En este grupo de población, la cardiopatía isquémica (CI) continúa siendo la principal causa de mortalidad y deterioro funcional1. En el paciente más joven, existe amplia evidencia científica sobre el tratamiento de la enfermedad arterial coronaria2, pero en los pacientes de edad avanzada la evidencia es más limitada3. En la práctica clínica habitual el manejo de estos pacientes suele realizarse con base en estudios realizados con población más joven y con menos comorbilidad4.
Las escalas de estratificación del riesgo (EuroSCORE, STS score y SYNTAX Score) no tienen en cuenta las condiciones geriátricas fundamentales, como la dependencia física, la comorbilidad y la fragilidad, para la elección del tratamiento óptimo5.
Hasta el momento, no existen estudios en la literatura científica que evalúen de forma integral todos los aspectos del paciente de edad avanzada con CI y su pronóstico tras la revascularización coronaria percutánea, y tampoco está completamente dilucidado si la edad se comporta como un factor pronóstico por sí mismo o va asociado con el peor estado funcional del paciente. En el paciente más joven hay una evidencia amplia que aporta mejores resultados de la revascularización coronaria percutánea completa (RC) con respecto a la revascularización incompleta (RI)6, pero en el paciente de edad avanzada los datos son mucho más limitados7.
La fragilidad se ha correlacionado con un aumento de la morbimortalidad y con una disminución del estado funcional en los pacientes a quienes se practica una revascularización coronaria8,9. Sin embargo, la calidad de los datos disponibles sobre la fragilidad es limitada, pues a menudo no se recoge este parámetro en la historia clínica. Existen algunos estudios prospectivos que han observado una asociación entre los índices de fragilidad, la situación funcional y la comorbilidad con el pronóstico de pacientes de edad avanzada con síndrome coronario agudo (SCA)10,11.
El objetivo principal del estudio fue evaluar la influencia de los síndromes geriátricos de fragilidad, dependencia física y comorbilidad en la aparición de la variable de resultado combinada de eventos cardiovasculares mayores (MACE) (mortalidad por todas las causas, infarto agudo de miocardio, accidente cerebrovascular y revascularización coronaria) en pacientes de edad avanzada con enfermedad coronaria multivaso que reciben revascularización percutánea. Como objetivo secundario se analizó la repercusión en el pronóstico de la revascularización atendiendo a si fue completa o incompleta.
MétodosEntre enero de 2014 y diciembre de 2015 se incluyeron de forma prospectiva pacientes mayores de 65 años ingresados en el Servicio de Cardiología del Hospital Virgen de la Victoria de Málaga con diagnóstico de CI estable o SCA con enfermedad coronaria multivaso, y que fueron tratados mediante revascularización percutánea. El estudio fue aprobado por el Comité de Ética y todos los pacientes firmaron el consentimiento informado.
El criterio de inclusión fue la presencia de enfermedad coronaria multivaso que fuese a ser tratada mediante intervencionismo coronario percutáneo. Se consideró enfermedad coronaria multivaso la presencia de estenosis significativa en 2 o más vasos de primer o segundo orden mayores de 1,5mm de diámetro con una reducción angiográfica de su diámetro≥50% por estimación visual.
Los criterios de exclusión fueron los siguientes: insuficiencia cardíaca o miocardiopatías de causa no isquémica, valvulopatías severas, cirugía de revascularización coronaria previa, enfermedades en situación terminal con pronóstico vital inferior a un año, demencias con deterioro cognitivo al menos moderado, enfermedades neurológicas que provoquen una limitación funcional no reversible e imposibilidad de realizar un seguimiento clínico.
La decisión del tipo de revascularización realizada se dejó a criterio del operador, sin modificar la práctica clínica habitual seguida hasta entonces. Tras la realización de la intervención, se hizo un seguimiento clínico de cada enfermo que incluyó una llamada telefónica transcurrido un año.
La definición utilizada para la revascularización coronaria completa fue la definición syntax: tratamiento de todos los segmentos coronarios>1,5mm de diámetro con estenosis>50%.
La fragilidad se valoró a través del cuestionario de Fried, para la comorbilidad se utilizó el índice de comorbilidad de Charlson y para la valoración de la autonomía para las actividades de la vida diaria usamos el cuestionario de Barthel.
Análisis estadísticoLas variables continuas se expresan en forma de mediana (rango intercuartílico). Los datos cualitativos se presentan mediante frecuencia (porcentaje). Se comprobó la normalidad de las variables cuantitativas mediante la prueba de Kolmogorov-Smirnov y mediante el test de Shapiro-Wilk. La significación estadística de las variables cuantitativas se evaluó mediante el test de la t de Student o mediante la prueba de rangos de Wilcoxon, según su ajuste a la normalidad. La significación estadística de las variables categóricas se evaluó mediante la prueba de la χ2 y la prueba exacta de Fisher. La asociación entre los MACE y el tipo de revascularización se evaluó a través de la hazard ratio, mediante un modelo de regresión de Cox. Se introdujeron en el modelo multivariado aquellas variables con p<0,3 en el análisis univariado. Los pacientes con eventos ocurridos en los primeros 30 días tras el procedimiento se excluyeron al considerarse relacionados con este. Se utilizó el análisis de Kaplan-Meier para calcular el tiempo transcurrido hasta los objetivos clínicos y se aplicó el test de log rank para comparar las diferencias entre los grupos. Todos los valores de p y los intervalos de confianza fueron bilaterales y se consideró significativo un valor de p<0,05. El análisis de los datos se realizó con el programa STATA/SE versión 12.1 (StataCorp LP; CollegeStation, Texas, Estados Unidos).
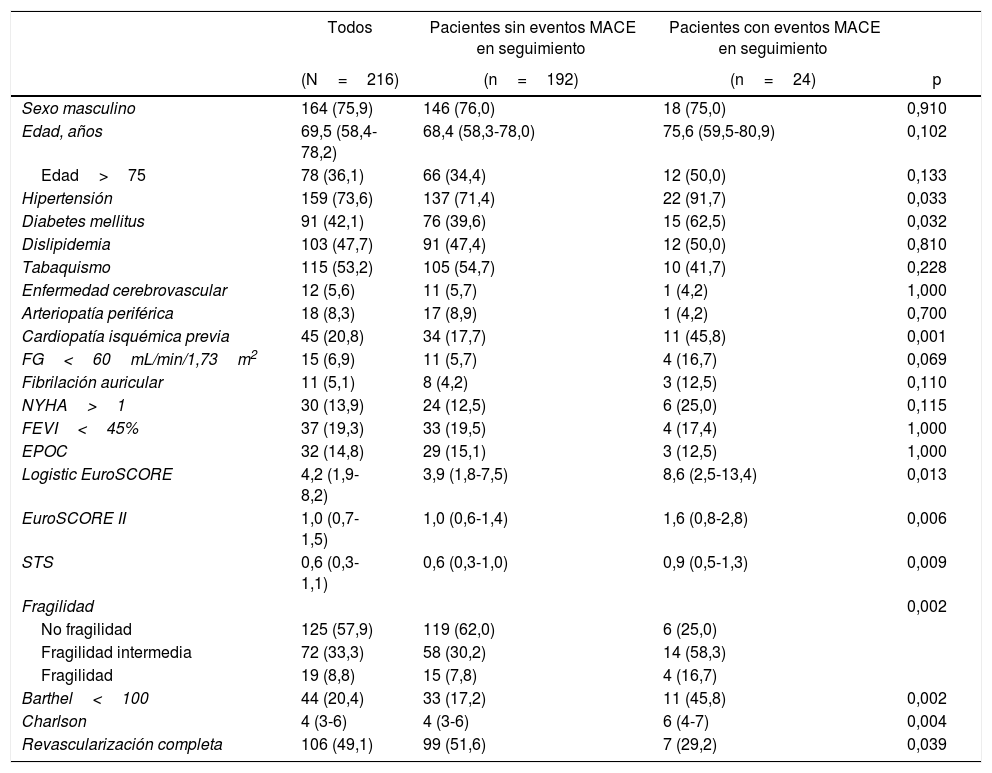
ResultadosDurante el período de selección se incluyeron 220 pacientes de forma prospectiva, 4 de los cuales fallecieron antes de los primeros 30 días, por lo que fueron excluidos del análisis al considerarse mortalidad relacionada con el procedimiento. Un total de 216 pacientes fueron finalmente incluidos en el análisis estadístico. Las características basales de la población se muestran en la tabla 1. La mediana de edad fue de 69,5 años, con predominio del sexo masculino (75,9%). El diagnóstico al ingreso fue de angina estable en un 18,2% de los pacientes, angina inestable en un 17,3%, insuficiencia cardíaca en un 4,2%, SCA sin elevación del segmento ST en un 31,8% y SCA con elevación del segmento ST en un 28,6%. En el 42,1% de los pacientes existía algún grado de fragilidad (índice de Fried≥1). Se observó algún grado de dependencia para las actividades básicas de la vida diaria (definido por una puntuación en la escala de Barthel<100), en un 21,8% de los pacientes. La mediana de puntuación del índice de comorbilidad de Charlson fue de 4 (3-6).
Características basales de la población analizada y de los pacientes que han presentado un evento cardiovascular mayor en el seguimiento
| Todos | Pacientes sin eventos MACE en seguimiento | Pacientes con eventos MACE en seguimiento | ||
|---|---|---|---|---|
| (N=216) | (n=192) | (n=24) | p | |
| Sexo masculino | 164 (75,9) | 146 (76,0) | 18 (75,0) | 0,910 |
| Edad, años | 69,5 (58,4-78,2) | 68,4 (58,3-78,0) | 75,6 (59,5-80,9) | 0,102 |
| Edad>75 | 78 (36,1) | 66 (34,4) | 12 (50,0) | 0,133 |
| Hipertensión | 159 (73,6) | 137 (71,4) | 22 (91,7) | 0,033 |
| Diabetes mellitus | 91 (42,1) | 76 (39,6) | 15 (62,5) | 0,032 |
| Dislipidemia | 103 (47,7) | 91 (47,4) | 12 (50,0) | 0,810 |
| Tabaquismo | 115 (53,2) | 105 (54,7) | 10 (41,7) | 0,228 |
| Enfermedad cerebrovascular | 12 (5,6) | 11 (5,7) | 1 (4,2) | 1,000 |
| Arteriopatía periférica | 18 (8,3) | 17 (8,9) | 1 (4,2) | 0,700 |
| Cardiopatía isquémica previa | 45 (20,8) | 34 (17,7) | 11 (45,8) | 0,001 |
| FG<60mL/min/1,73m2 | 15 (6,9) | 11 (5,7) | 4 (16,7) | 0,069 |
| Fibrilación auricular | 11 (5,1) | 8 (4,2) | 3 (12,5) | 0,110 |
| NYHA>1 | 30 (13,9) | 24 (12,5) | 6 (25,0) | 0,115 |
| FEVI<45% | 37 (19,3) | 33 (19,5) | 4 (17,4) | 1,000 |
| EPOC | 32 (14,8) | 29 (15,1) | 3 (12,5) | 1,000 |
| Logistic EuroSCORE | 4,2 (1,9-8,2) | 3,9 (1,8-7,5) | 8,6 (2,5-13,4) | 0,013 |
| EuroSCORE II | 1,0 (0,7-1,5) | 1,0 (0,6-1,4) | 1,6 (0,8-2,8) | 0,006 |
| STS | 0,6 (0,3-1,1) | 0,6 (0,3-1,0) | 0,9 (0,5-1,3) | 0,009 |
| Fragilidad | 0,002 | |||
| No fragilidad | 125 (57,9) | 119 (62,0) | 6 (25,0) | |
| Fragilidad intermedia | 72 (33,3) | 58 (30,2) | 14 (58,3) | |
| Fragilidad | 19 (8,8) | 15 (7,8) | 4 (16,7) | |
| Barthel<100 | 44 (20,4) | 33 (17,2) | 11 (45,8) | 0,002 |
| Charlson | 4 (3-6) | 4 (3-6) | 6 (4-7) | 0,004 |
| Revascularización completa | 106 (49,1) | 99 (51,6) | 7 (29,2) | 0,039 |
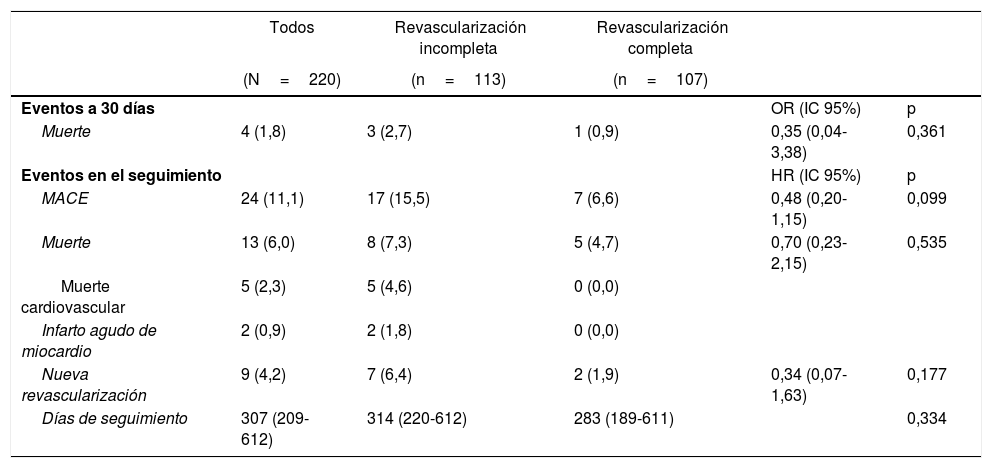
Durante el seguimiento, con una mediana de 307 días, el número de MACE fue de 24 (11,1%): 13 pacientes murieron (6%), en 5 de ellos la muerte fue de origen cardiovascular (2,3%), 2 pacientes presentaron un infarto agudo de miocardio (0,9%) y hubo 9 casos de necesidad de nueva revascularización (4,2%). Las 8 muertes de origen no cardiovascular fueron debidas a traumatismo craneoencefálico con hemorragia intracraneal secundaria, ictus hemorrágico, neumonía, isquemia mesentérica en 2 casos e insuficiencia respiratoria en 3 casos.
En el grupo de pacientes que experimentaron algún MACE encontramos una tendencia a un mayor porcentaje de factores de riesgo cardiovascular (diabetes mellitus 62,5 vs. 39,6%, p=0,032), puntuaciones más altas en las escalas de riesgo (EuroSCORE II 1,6 [0,8-2,8] vs. 1 [0,6-1,4], p=0,006) y mayor presencia de síndromes geriátricos (fragilidad 16,7 vs. 7,8%, p=0,002), como se observa en la tabla 1.
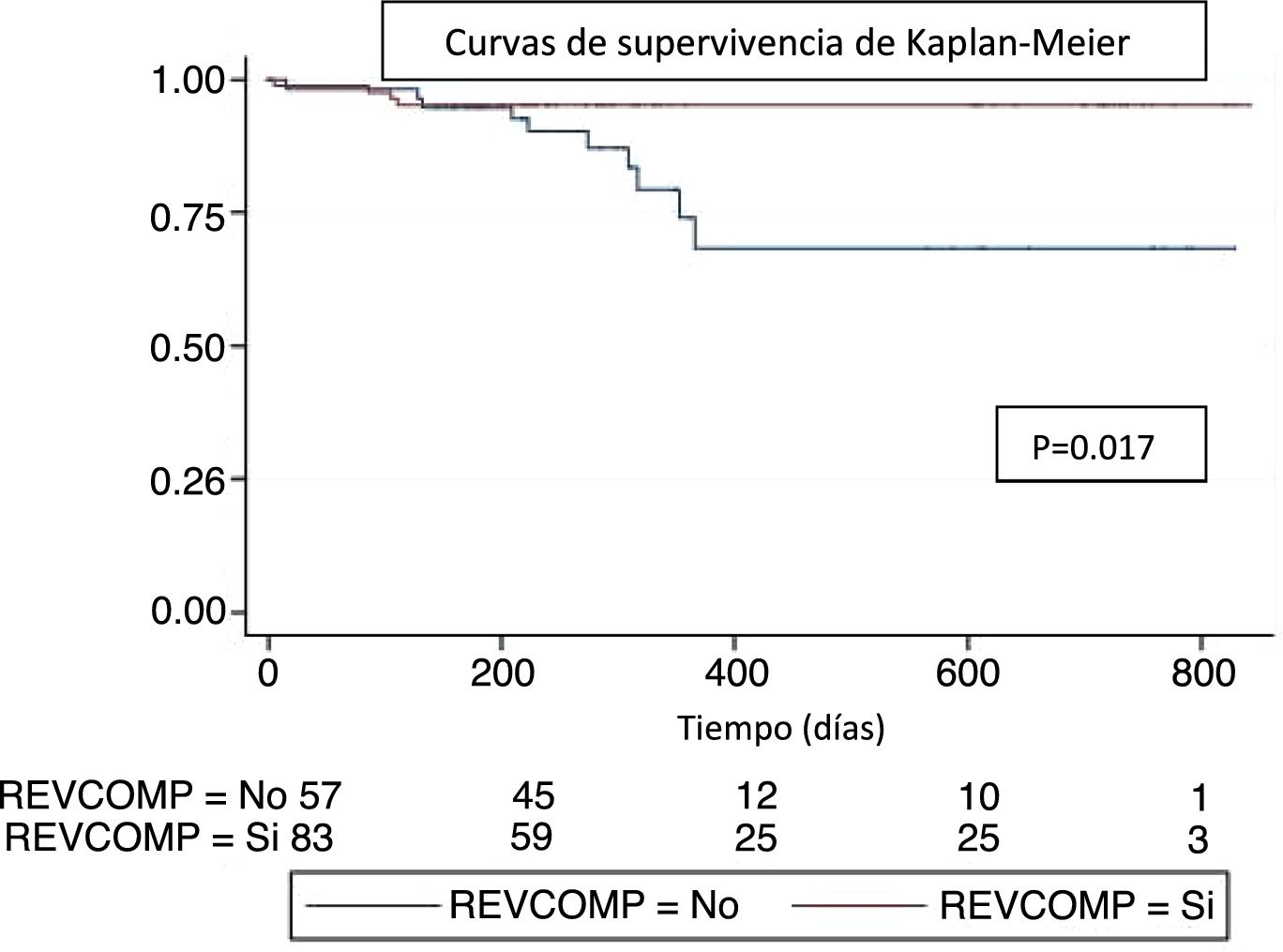
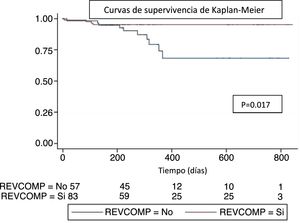
En el seguimiento a largo plazo hubo una tendencia a la disminución de los MACE si se realizaba RC (OR 0,48, IC 95% 0,2-1,15, p=0,099), como se resume en la tabla 2. Al analizar el seguimiento de los pacientes según el tipo de revascularización coronaria (RC o RI) con la curva de Kaplan-Meier, existió una tendencia a una mayor supervivencia si se realizaba una RC (p=0,054) (fig. 1).
Eventos cardiovasculares mayores según el tipo de revascularización percutánea realizada
| Todos | Revascularización incompleta | Revascularización completa | |||
|---|---|---|---|---|---|
| (N=220) | (n=113) | (n=107) | |||
| Eventos a 30 días | OR (IC 95%) | p | |||
| Muerte | 4 (1,8) | 3 (2,7) | 1 (0,9) | 0,35 (0,04-3,38) | 0,361 |
| Eventos en el seguimiento | HR (IC 95%) | p | |||
| MACE | 24 (11,1) | 17 (15,5) | 7 (6,6) | 0,48 (0,20-1,15) | 0,099 |
| Muerte | 13 (6,0) | 8 (7,3) | 5 (4,7) | 0,70 (0,23-2,15) | 0,535 |
| Muerte cardiovascular | 5 (2,3) | 5 (4,6) | 0 (0,0) | ||
| Infarto agudo de miocardio | 2 (0,9) | 2 (1,8) | 0 (0,0) | ||
| Nueva revascularización | 9 (4,2) | 7 (6,4) | 2 (1,9) | 0,34 (0,07-1,63) | 0,177 |
| Días de seguimiento | 307 (209-612) | 314 (220-612) | 283 (189-611) | 0,334 | |
En nuestro estudio se analizó la influencia de varios indicadores geriátricos, como la fragilidad, la comorbilidad y la dependencia, usando medidas validadas como el cuestionario de Fried, el índice de Charlson y la escala de Barthel, respectivamente, en la aparición de MACE durante el seguimiento de pacientes con enfermedad coronaria multivaso a los que se realiza una revascularización coronaria percutánea. Aquellos pacientes de edad avanzada que presentaban mayor fragilidad clínica, un mayor número de comorbilidades y/o un mayor grado de dependencia mostraron un mayor número de MACE durante el seguimiento.
La fragilidad, la comorbilidad y la dependencia han sido evaluadas en diferentes estudios con resultados heterogéneos10,12 debido, entre otras razones, a la alta variabilidad en las esferas geriátricas evaluadas y en el tipo de instrumentos usados.
La fragilidad se ha definido como un estado fisiológico en el que se produce un descenso de la resistencia a los diferentes estresores, lo que se traduce en una merma fisiológica de los principales aparatos y sistemas, predisponiendo a eventos adversos13. En el ámbito cardiovascular ha sido evaluada en diferentes situaciones como la CI, la insuficiencia cardíaca o tras intervencionismo o cirugía cardíaca14–16. El cuestionario de Fried17 es de amplia utilización por su capacidad predictora de mortalidad18,19. Posteriormente fue modificado por Green et al.20, que añadieron los niveles de albúmina sérica y la valoración de las actividades en la vida diaria (índice de Katz). En nuestro estudio utilizamos el cuestionario de Fried original (no modificado), como en el reciente estudio publicado de Nuñez et al. sobre el impacto de la fragilidad en los reingresos hospitalarios21. Nosotros observamos un mayor grado de fragilidad entre aquellos individuos que tuvieron un MACE, con un resultado estadísticamente significativo (75 vs. 38%, p=0,002). Este resultado coincidió con el obtenido en el estudio de Sanchis et al.10, uno de los más representativos publicados en los últimos años, ya que se evaluaron prospectivamente los principales síndromes geriátricos en 342 pacientes de 65 años o más y con un seguimiento medio de 30 meses tras el intervencionismo coronario. En este estudio, aunque el Fried clásico no resultó significativo, también fue administrado el cuestionario de Green, que resultó ser un factor independiente para mortalidad. En este mismo sentido, otro estudio de reciente publicación12, a modo de registro multicéntrico, incluyó 202 pacientes de 75 años o más con SCA en los que se midió la fragilidad utilizando el índice SHARE-FI22, concluyéndose que la fragilidad medida por este índice se comportaba como un factor pronóstico independiente en este perfil de pacientes.
Actualmente está en marcha un amplio registro nacional multicéntrico de pacientes con SCA (LONGEVO-SCA registry), cuyo objetivo es analizar de forma conjunta varios síndromes geriátricos con el tratamiento óptimo y el pronóstico a los 6 meses23. En este estudio para determinar la fragilidad se están utilizando 2 escalas diferentes a las anteriores: la Short Physical Performance Battery y la FRAIL scale.
Otra condición que afecta a una importante proporción de pacientes de edad avanzada es la comorbilidad24. La forma más comúnmente utilizada para medirla ha sido el índice de comorbilidad de Charlson25, habiendo sido establecido incluso como un predictor de mortalidad en diferentes estudios que implicaban enfermos con CI26–28. En nuestro estudio aquellos pacientes que presentaron un MACE tenían más comorbilidad, en consonancia con otros estudios24,26,27. Uno de los trabajos a destacar fue el publicado por Sanchis et al.24, llevado a cabo en 1.017 pacientes con SCA sin elevación del segmento ST, en el que se encontró que la presencia de comorbilidad medida por varios índices se asociaba con un peor pronóstico. Recientemente el grupo de Sanchis et al. ha publicado un nuevo estudio prospectivo sobre el valor pronóstico de los síndromes geriátricos, observando que la comorbilidad y la fragilidad son factores predictores de mortalidad que se suman al valor pronóstico de la edad29.
El último síndrome geriátrico analizado fue el grado de dependencia, para lo que se utilizó el índice de Barthel. En nuestro estudio, al igual que en el de Sanchis et al.10, este índice de dependencia, que valora la autonomía para actividades básicas de la vida diaria mediante 10 ítems, no fue predictor independiente de MACE.
Atendiendo al tipo de revascularización coronaria percutánea realizada (RC o RI), se ha puesto de manifiesto en este estudio que los pacientes a los que se realizaba RC tienen una mayor supervivencia y menos MACE, aunque no se alcance significación estadística. Esta tendencia es acorde con los resultados de otros estudios. Cabe destacar los obtenidos en un metaanálisis publicado por Aggarwal et al.30, en el que se analizaron 9 estudios en los que se comparaban los resultados de pacientes con enfermedad coronaria multivaso sometidos a RC o RI. En este metaanálisis concluyeron que los pacientes sometidos a RC presentaban menos eventos. Posteriormente, en otro metaanálisis publicado por Garcia et al.31 se concluyó que la RC es la estrategia óptima de revascularización. Hasta el momento, con la evidencia acumulada en diferentes estudios, la opción de RI en la práctica clínica habitual se realiza en pacientes de mayor edad y con mayor presencia de comorbilidades, como muestran los resultados de nuestro estudio, alcanzando significación estadística en todos los síndromes geriátricos analizados, aunque no existen estudios suficientes que aporten la evidencia necesaria para optar por esta estrategia terapéutica en la mayoría de los casos31. De los pocos estudios donde se analiza RC vs. RI en pacientes ancianos destaca el estudio de Chen et al.32, en el que se incluyeron 502 pacientes con SCA de 75 años o más. No se encontraron diferencias estadísticamente significativas en cuanto al pronóstico del grupo con RC respecto al grupo con RI en el seguimiento a un año.
Parece razonable pensar que la edad por sí sola no debería ser un criterio para optar por una estrategia de tratamiento u otra, sino que habría que prestar especial atención a la situación funcional del paciente, independientemente de su edad. Aquí es donde toma importancia la valoración de aquellos síndromes geriátricos que puedan influir en el pronóstico de estos enfermos, así como en la decisión de tratamiento.
LimitacionesEste estudio tiene algunas limitaciones que es necesario reseñar. Se trata de un estudio observacional, unicéntrico, con un limitado número de pacientes y un seguimiento de no más de un año. Estos aspectos hacen que el número de eventos obtenidos sea pequeño, a pesar de incluir pacientes con lesiones severas de tronco33 y que no puedan ser evaluados aquellos con otras escalas geriátricas que incluyan algunas determinaciones o evaluaciones que vayan más allá de nuestra práctica clínica asistencial habitual.
A pesar de esto, el estudio muestra diferencias significativas y tendencias que nos pueden alentar a continuar con la investigación clínica en este campo, con necesidad de grandes estudios multicéntricos que incluyan una cantidad muy importante de pacientes y seguimiento a largo plazo. Además, sería interesante determinar las escalas más adecuadas, sensibles, de fácil aplicación y adaptadas a nuestra práctica clínica habitual, para valorar los principales síndromes geriátricos, de forma que se hiciera de forma integral y multidisciplinar para este perfil de pacientes34.
Se hace, por tanto, necesaria una mayor investigación de forma activa en este campo para poder dar una respuesta adecuada a un problema de salud de primer orden como es el de la enfermedad coronaria en los pacientes de edad avanzada en nuestra sociedad. Desconocemos si nuevos tratamientos como la terapia celular podrían ser de ayuda35.
ConclusionesLos pacientes con enfermedad coronaria multivaso que padecen algún síndrome geriátrico presentan una tendencia hacia una mayor mortalidad y un mayor número de MACE. No obstante, son necesarios estudios con mayor número muestral para comprobar si esta tendencia es estadísticamente significativa. Quedaría por dilucidar el papel que juega el tipo de revascularización en el pronóstico de estos pacientes.
FinanciaciónEste artículo ha sido financiado por el Fondo Europeo de Desarrollo Regional (FEDER).
AutoríaRocío de Lemos-Albaladejo y Miguel Jerez-Valero son los coautores principales.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.