El síndrome de Brugada es una enfermedad potencialmente mortal cuya primera manifestación clínica puede ser la fibrilación auricular. La identificación de estos pacientes es de gran importancia porque algunos fármacos antiarrítmicos están contraindicados, ya que aumentan el riesgo de muerte súbita. El test con bloqueadores del canal de sodio permite desenmascarar un síndrome de Brugada oculto y podría considerarse en el estudio de pacientes jóvenes con fibrilación auricular sin cardiopatía estructural. Exponemos el caso de un chico con fibrilación auricular aislada que desarrolló un patrón de Brugada tipo 1 tras administración de tratamiento con flecainida en Urgencias.
Brugada syndrome is a life-threatening disease and atrial fibrillation can be its first clinical manifestation. The identification of these patients is really important because some antiarrhythmic drugs should be avoided as they increase the risk of sudden death. Sodium channel blocking test allows physicians to unmask concealed Brugada syndrome and it could be useful to assess young patients with atrial fibrillation and no structural heart disease. We explain the case of a man with “lone atrial fibrillation” who developed a type 1 Brugada pattern after being given flecainide at Emergency Department.
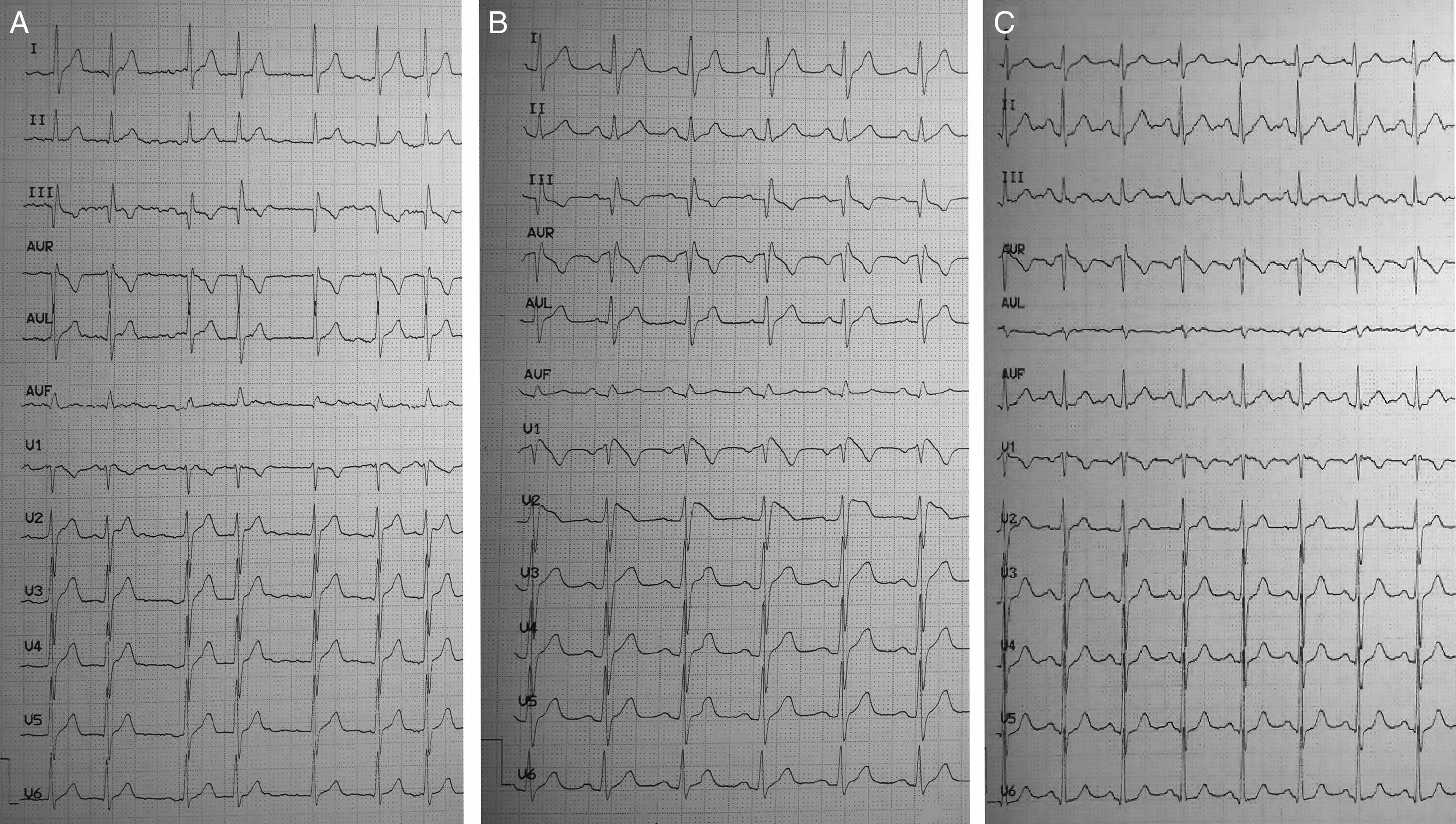
Varón de 39 años, sin hábitos tóxicos ni factores de riesgo cardiovasculares, que consulta en Atención Primaria por palpitaciones de 30 min de duración, detectándose fibrilación auricular (FA) con respuesta ventricular rápida y siendo remitido a Urgencias de nuestro centro. Había presentado un paroxismo un año antes, por lo que fue estudiado, descartándose cardiopatía estructural. A su llegada, permanece hemodinámicamente estable y se realiza un nuevo electrocardiograma que constata la persistencia de la arritmia (fig. 1A). Se decide entonces tratamiento frenador con betabloqueantes orales e intentar cardioversión farmacológica con flecainida 200mg por vía oral, dado el inicio reciente de la clínica y el ecocardiograma previo normal. Tras 90 min de la administración del antiarrítmico, se consigue cardioversión a ritmo sinusal con el desarrollo de una elevación descendente del segmento ST de hasta 3mm en V1-V2 seguida de onda T negativa, compatible con patrón de Brugada tipo 1 (fig. 1B). El paciente permaneció monitorizado durante 8 h sin incidencias y fue dado de alta con dosis bajas de betabloqueantes. El electrocardiograma de control a las 72 h mostró persistencia del ritmo sinusal, con imagen compatible con bloqueo incompleto de rama derecha, habiendo desaparecido el patrón inducido por la flecainida (fig. 1C). No existían antecedentes familiares de muerte súbita ni historia previa de síncopes. En consulta, se solicitó Holter, sin evidencia de arritmias ventriculares ni paroxismos de FA. El paciente continúa revisiones en consulta y ha permanecido asintomático hasta el momento.
A) Fibrilación auricular. B) Ritmo sinusal con patrón tipo 1 de Brugada tras cardioversión farmacológica con flecainida oral. C) ECG posterior, a las 72h, en consulta de cardiología. Morfología rSr’ en V1 y onda T negativa. No sobreelevación del segmento ST en las derivaciones V1 y V2.
La FA puede ser la primera manifestación clínica del síndrome de Brugada (SdB) y de otras canalopatías1. Por otro lado, al tratarse de la arritmia sostenida más frecuente y tener una etiología multifactorial, resulta complicado considerar esta posibilidad e identificar este reducido grupo de pacientes. A estas dificultades se suma el hecho de que las alteraciones electrocardiográficas que proporcionan el diagnóstico pueden no estar siempre presentes y/o ser desenmascaradas tras la administración de determinados fármacos2, tal y como ocurrió en el caso clínico que presentamos.
Rodríguez-Mañero et al.3 estudiaron la prevalencia de la FA como primer síntoma en una cohorte de 611 pacientes con SdB, recogidos en su base de datos desde 1995 hasta 2011, y analizaron las características clínicas y demográficas de este subgrupo, así como la forma en que se estableció el diagnóstico. En casi un 6% de los individuos con SdB se había documentado FA previamente al diagnóstico de la canalopatía: en un tercio de los casos el patrón fue desenmascarado por fármacos (inicio de tratamiento con antiarrítmicos de clase IC o anestesia general) y en el resto se estableció tras realización del test de ajmalina. Las razones para considerar este test fueron fundamentalmente la existencia de FA aislada en sujetos jóvenes (algunos de ellos con historia familiar de muerte súbita), antecedentes familiares de SdB, síncope previo o muerte súbita cardíaca, y la presencia de alteraciones electrocardiográficas compatibles con patrón de Brugada tipo 2.
La asociación de FA y SdB puede explicarse por la existencia de una mutación en los canales de sodio que afecta tanto a los miocitos ventriculares como auriculares1, lo que podría ser el sustrato de dicha arritmia. De hecho, según el último consenso de expertos (Priori et al., Heart Rhythm 2013), la presencia de FA en pacientes con electrocardiograma con patrón tipo i (espontáneo o inducido) y sin sintomatología típica (síncope, muerte súbita, taquicardia ventricular o fibrilación ventricular) apoya el diagnóstico de esta entidad. La identificación de estos pacientes es de vital importancia, ya que las opciones terapéuticas difieren y algunos de los fármacos empleados para el control del ritmo (antiarrítmicos clase IC) están contraindicados porque incrementan el riesgo de arritmias ventriculares y muerte súbita. Por otra parte, el desarrollo de FA en sujetos con patrón electrocardiográfico tipo 1 espontáneo se ha relacionado con un peor pronóstico; sin embargo, esta asociación parece no estar tan clara en pacientes con FA en los que el patrón se desenmascara tras tratamiento antiarrítmico4. En cualquier caso, la ablación con catéter de venas pulmonares puede considerarse como terapia de primera línea en estos pacientes, sobre todo en aquellos portadores de desfibrilador automático implantable, en los que reduce la incidencia de descargas inapropiadas5.
El test de provocación con bloqueadores del canal de sodio (ajmalina, flecainida…) supone una herramienta fundamental para el diagnóstico del SdB oculto, por lo que puede ser útil en el estudio de pacientes jóvenes con FA aislada, especialmente en aquellos casos con antecedentes de síncope o historia familiar de muerte súbita, a pesar de tener un electrocardiograma basal sin alteraciones. No obstante, las guías de práctica clínica no enfatizan el papel de esta prueba en el manejo del paciente joven con FA de nueva aparición y sin cardiopatía estructural.
Actualmente, la identificación de estos sujetos supone un reto para los cardiólogos, tal y como hemos expuesto en nuestro caso clínico, ya que el paciente no había presentado sintomatología cardiológica previa distinta de la FA y no existía historia familiar de muerte súbita. El inicio de un tratamiento antiarrítmico en Urgencias, además de permitir evaluar la tolerancia, la efectividad y la posible toxicidad del fármaco, nos podría ayudar a detectar estos casos que requieren un manejo especial. Cuando esto no es posible, debemos tener presente que se debe realizar una evaluación a corto plazo con un electrocardiograma de los sujetos que comienzan un tratamiento antiarrítmico de forma ambulatoria.
La estratificación pronóstica de pacientes sin sintomatología típica, como el que presentamos, debe ser individualizada. No existe consenso acerca de papel del estudio electrofisiológico como predictor de arritmias ventriculares. En nuestro caso, optamos por evaluación clínica y monitorización cardíaca ambulatoria periódica con el objetivo de detectar arritmias ventriculares y/o paroxismos de FA. Además, dado que se trata de un trastorno hereditario fundamentalmente del tipo autosómico dominante, es necesario el estudio de los familiares para un diagnóstico temprano y una correcta evaluación del riesgo individual de muerte súbita.
Por último, en cuanto a las medidas preventivas que todo paciente con SdB debe adoptar estarían: evitar el uso de ciertos fármacos (consúltese la web www.brugadadrugs.org), evitar la ingesta excesiva de alcohol y tratar de forma precoz la fiebre con medicación antipirética.
En resumen, la FA es una manifestación poco frecuente del SdB y es importante tener en mente este diagnóstico en caso de sujetos jóvenes, sin cardiopatía estructural, que presentan episodios de FA aislada debido a que requieren un manejo clínico y farmacológico especial.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesNo existe conflicto de intereses en relación con el artículo publicado.