El síncope en la población anciana constituye un reto diagnóstico, con elevadas prevalencia y recurrencias. Los sistemas registradores de eventos implantables (SRE) se han posicionado en las últimas guías como herramienta fundamental en el diagnóstico del síncope de origen desconocido, aunque su utilidad en ancianos, donde las pérdidas de conocimiento tienden a ser multifactoriales, presenta menor evidencia. El objetivo de nuestro estudio es analizar el rendimiento diagnóstico del SRE al revisar nuestra experiencia con SRE en ancianos tras manejo convencional en una Unidad de Síncope.
MétodosIncluimos en el estudio a todos los pacientes consecutivos >75años con implante de SRE en nuestro centro por síncope inexplicado tras evaluación completa.
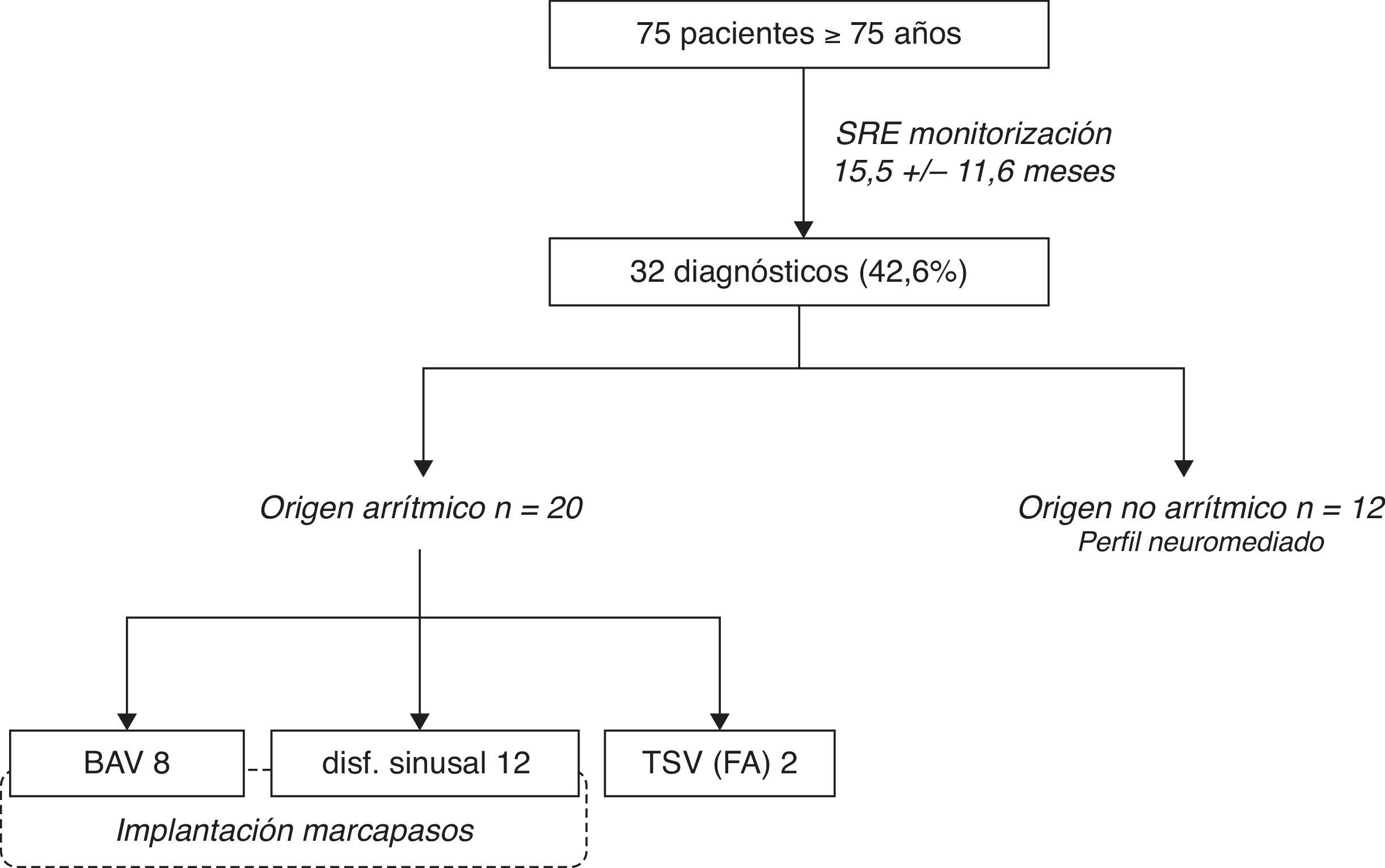
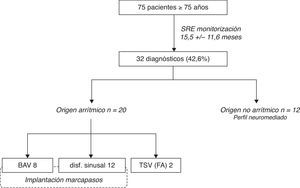
ResultadosUn total de 75 pacientes (26 varones, edad media 79,8±3,2años) con síncope inexplicado (media de episodios sincopales 3,7±2,3) se incluyeron en el estudio. Tras un tiempo medio postimplante de 15,5±11,6meses, 32 pacientes (42,6%) presentaron recurrencia con registro SRE diagnóstico. Se identificó causa arrítmica en 20 casos (bloqueo AV 8, pausa sinusal/asistolia ventricular 10, taquiarritmia 2). No hubo muerte súbita durante el tiempo de monitorización, ni durante el seguimiento a largo plazo tras explante del dispositivo (mediana 48,4meses, rango 17,9-62,5), aunque 2 pacientes precisaron marcapasos por bloqueo AV completo tras SRE no diagnóstico.
ConclusiónNuestros resultados confirman la utilidad y la seguridad de SRE en el diagnóstico de síncope inexplicado en población anciana. Una proporción significativa de pacientes presenta causa arrítmica, fundamentalmente por bradiarritmias, aunque el origen neuromediado representa el 37,5% en nuestra serie.
Syncope in older people remains a diagnostic challenge due to its high prevalence and recurrence rate. Implantable loop recorders (ILR) have been established in recent guidelines as the cornerstone of unexplained syncope diagnosis, but its usefulness in older people, where syncope tends to be multifactorial in origin, remains poorly defined. Herein we review our experience with ILR in identifying the etiology of recurrent unexplained syncope in older patients after conventional management in a Syncope Unit.
MethodsConsecutive patients >75years who underwent ILR implantation in our center due to unexplained syncope after complete evaluation were included.
Results75 patients (26 male, mean age 79.8±3.2years) with unexplained syncope (3.7±2.3 mean syncope episodes) were included. After mean implant period of 15.5±11.6 months, 32 patients (42.6%) experienced syncope recurrence with diagnostic ILR registry. Arrhythmic causes were identified in 20 cases (AV block 8, sinus pauses/ventricular asystole 10, tachyarrhythmia 2). There were no sudden deaths during monitorization time nor in long term follow up after ILR explantation (median 48.4months, IC rank 17.9-62.5); 2 patients underwent pacemaker implantation due to complete AV block after non-diagnostic ILR.
ConclusionOur results confirm usefulness and safety of ILR in diagnosis of unexplained syncope in elderly people. A significant proportion of patients had arrhythmic cause, mostly bradycardias, although neuromediated origin counts for up to 37.5%.
El síncope es un problema clínico frecuente, que representa el 1,5-2% de las consultas en Urgencias, con tasas de ingreso hospitalario próximas al 25%1-3. En pacientes ancianos es de especial relevancia, ya que la incidencia anual de síncope llega a ser del 6%, y se asocia con mayores tasas de recurrencia, especialmente en pacientes institucionalizados4. A pesar de los avances diagnósticos introducidos en los últimos años, existe aún un importante número de pacientes en los cuales no es posible establecer la causa del síncope5,6. En ancianos resulta aún mayor reto diagnóstico, al presentar frecuentemente naturaleza multicausal, además de manifestaciones clínicas atípicas que hacen menos fiable la anamnesis y la historia clínica7. Los sistemas registradores de eventos implantables (SRE) se han posicionado en las últimas guías de práctica clínica como herramienta fundamental en los algoritmos diagnósticos del síncope de origen desconocido, incluso en fases iniciales de la evaluación del paciente, aunque existen pocas series reportadas en pacientes añosos. El objetivo de nuestro estudio es analizar el rendimiento diagnóstico del SRE en una serie amplia de pacientes ancianos sin diagnóstico etiológico del síncope tras realizar estudio completo en el contexto de una Unidad de Síncope.
MétodosPacientesSe revisaron todos los pacientes consecutivos, con seguimiento en nuestra Unidad de Síncope, a los que se implantó SRE por síncope de origen desconocido tras estudio completo. Aquellos con ≥75años se definieron como «ancianos» previamente a cualquier análisis estadístico, y fueron incluidos en el estudio.
Todos estos pacientes se sometieron a una evaluación inicial que incluyó anamnesis, exploración física, masaje de seno carotídeo, test ortostático, ECG de 12 derivaciones, determinaciones bioquímicas básicas y monitorización de 24h, hospitalaria en aquellos pacientes con evaluación en Urgencias, o ambulatoria (registro Holter) en pacientes remitidos desde consulta de Cardiología. Tras esta evaluación inicial, se realizó ecocardiograma para descartar cardiopatía estructural. Tilt test, provocaciones farmacológicas y estudio electrofisiológico (EEF) se realizaron en cada paciente según criterio clínico y recomendaciones de las guías de práctica clínica8. A los pacientes con síncope inexplicado después de esta evaluación se les implantó SRE si habían presentado 2 o más episodios en los últimos 12meses, o uno solo con traumatismo asociado o cardiopatía. En todos los casos se obtuvo consentimiento, tanto oral como escrito.
Implantación del registrador de eventosLos SRE implantables son dispositivos (6×1,5×0,5cm) capaces de registrar y guardar en memoria circular tipo «loop» señales ECG bipolares, tanto de manera automática como activada por el paciente en caso de síntomas. Los episodios registrados pueden interrogarse posteriormente a través de programadores estándar de dispositivos antiarrítmicos (fig. 1).
En todos nuestros pacientes se implantó SRE Reveal/plus/DX (Medtronic Inc., MN, EE.UU.) excepto en uno, en el que se implantó SRE Confirm ILR (St Jude Medical, EE.UU.). El SRE se colocó subcutáneo, en la región pectoral izquierda, bajo anestesia local. La ganancia y la sensibilidad del dispositivo se programaron según las recomendaciones del fabricante. Se establecieron hasta 3 activaciones realizadas por el paciente, así como hasta 10 activaciones automáticas de arritmias predefinidas: pausa ventricular >3s y frecuencia ventricular <40 latidos/min, o >180 latidos/min por más de 16 latidos.
SeguimientoLos pacientes fueron seguidos de forma regular en nuestra Unidad de Síncope cada 6-12meses, con visitas adicionales en caso de recurrencia, hasta llegar a diagnóstico, o a consumo de batería con explante del dispositivo. El seguimiento a largo plazo se llevó a cabo a través de consultas externas por el clínico referente, con un patrón de visitas similar, inicialmente a los 6meses, y posteriormente anual, salvo recurrencia de síntomas.
Los datos se recogieron de forma prospectiva en una base de datos propia, con detalles del implante del dispositivo, demografía y pruebas complementarias de cada paciente.
EstadísticaLos datos se recogen como media ±desviación estándar, o mediana con rango intercuartílico, según variables. Todos los análisis se realizaron usando SPSS 13.0.
ResultadosPacientesUn total de 75 pacientes (26 varones, 34,7%) ≥75años (media 79,8+/−3,2) fueron incluidos en nuestro estudio tras implante de SRE por síncope inexplicado tras evaluación cardiológica completa. Excluimos del análisis a pacientes remitidos por presíncope, mareo o caídas inexplicadas.
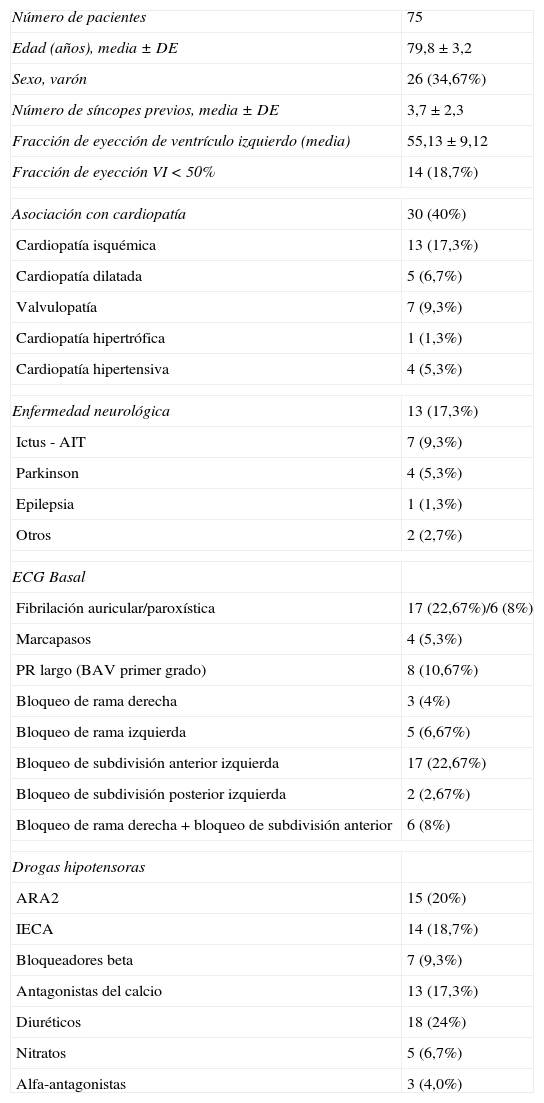
Esta población presentó una significativa proporción de factores de riesgo cardiovascular: 56 pacientes tenían hipertensión (74,7%), y 13, diabetes mellitus (17,3%). Es de destacar que 30 (40,0%) tenían historia de enfermedad cardiovascular, incluyendo enfermedad arterial coronaria sintomática (desde angina estable a IAM previo, o pontaje aortocoronario); valvulopatías en rango moderado; fibrilación auricular; trastorno de conducción o marcapasos; o enfermedad cerebrovascular, incluyendo ictus y epilepsia. Un total de 14 pacientes (18,7%) presentaban disfunción ventricular en ecocardiografía (definida como FEVI<50%), y 42 pacientes (56%) se encontraban bajo tratamiento con al menos un fármaco potencialmente desencadenante de síncope ortostático. Las características clínicas, incluyendo las anomalías en ECG, se resumen en la tabla 1. En la tabla 2 se recogen las pruebas complementarias realizadas según el protocolo descrito. En los pacientes evaluados previamente por el Servicio de Neurología (n=13) se realizaron también exploraciones complementarias de carácter neurológico (TAC craneal y/o EEF). Aunque en algunos pacientes existió respuesta positiva al tilt test (n=3: clasificación VASIS 1, vasovagal, en 2; VASIS 3, vasodepresora, en el tercero9), no se consideraron en estos casos causa del episodio clínico por falta de correlación sintomática.
Características de los pacientes
| Número de pacientes | 75 |
| Edad (años), media±DE | 79,8±3,2 |
| Sexo, varón | 26 (34,67%) |
| Número de síncopes previos, media±DE | 3,7±2,3 |
| Fracción de eyección de ventrículo izquierdo (media) | 55,13±9,12 |
| Fracción de eyección VI<50% | 14 (18,7%) |
| Asociación con cardiopatía | 30 (40%) |
| Cardiopatía isquémica | 13 (17,3%) |
| Cardiopatía dilatada | 5 (6,7%) |
| Valvulopatía | 7 (9,3%) |
| Cardiopatía hipertrófica | 1 (1,3%) |
| Cardiopatía hipertensiva | 4 (5,3%) |
| Enfermedad neurológica | 13 (17,3%) |
| Ictus - AIT | 7 (9,3%) |
| Parkinson | 4 (5,3%) |
| Epilepsia | 1 (1,3%) |
| Otros | 2 (2,7%) |
| ECG Basal | |
| Fibrilación auricular/paroxística | 17 (22,67%)/6 (8%) |
| Marcapasos | 4 (5,3%) |
| PR largo (BAV primer grado) | 8 (10,67%) |
| Bloqueo de rama derecha | 3 (4%) |
| Bloqueo de rama izquierda | 5 (6,67%) |
| Bloqueo de subdivisión anterior izquierda | 17 (22,67%) |
| Bloqueo de subdivisión posterior izquierda | 2 (2,67%) |
| Bloqueo de rama derecha+bloqueo de subdivisión anterior | 6 (8%) |
| Drogas hipotensoras | |
| ARA2 | 15 (20%) |
| IECA | 14 (18,7%) |
| Bloqueadores beta | 7 (9,3%) |
| Antagonistas del calcio | 13 (17,3%) |
| Diuréticos | 18 (24%) |
| Nitratos | 5 (6,7%) |
| Alfa-antagonistas | 3 (4,0%) |
Test diagnósticos previos a SRE
| Investigación inicial | |
| Masaje de seno carotídeo | 75 (100%) |
| Test ortostático | 75 (100%) |
| ECG | 75 (100%) |
| Ecocardiograma | 75 (100%) |
| Otros tests cardiológicos | |
| Monitorización Holter ambulatoria | 38 (50,6%) |
| Tilt test | 15 (20,1%) |
| Estudio electrofisiológico | 29 (38,7%) |
| Test de detección de isquemia (ergometría, eco-estres, coronariografía) | 14 (18,7%) |
| Test neurológicos | 13 (17,3%) |
| TAC craneal | 11 (14,6%) |
| EEG | 4 (5,3%) |
Tras un tiempo medio de implante de 15,5±11,6 meses, 32 pacientes (42,6%) presentaron recurrencia sincopal con registro SRE diagnóstico, 5 de ellos como activación automática del dispositivo, y en 27 casos por activaciones del paciente.
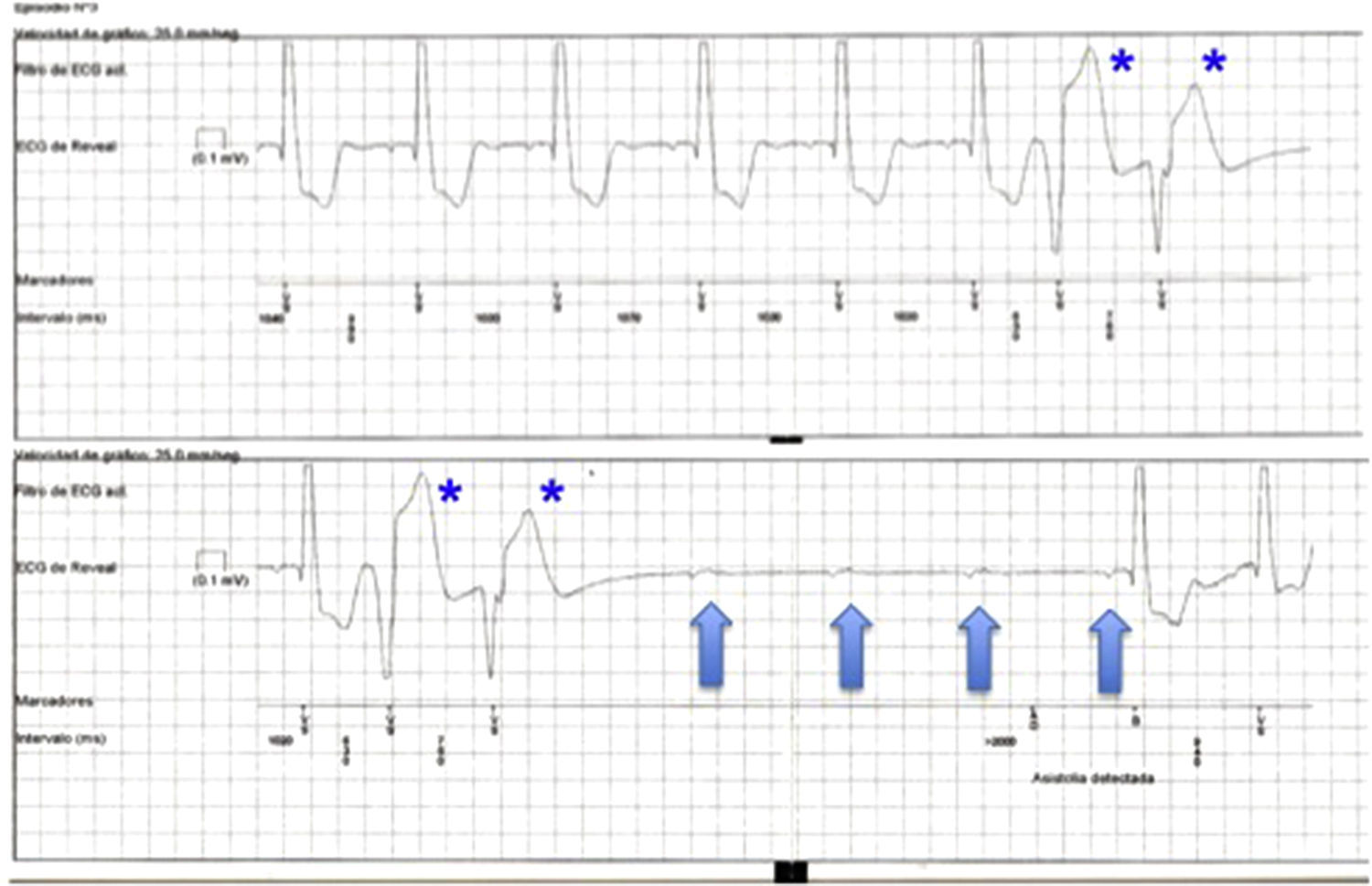
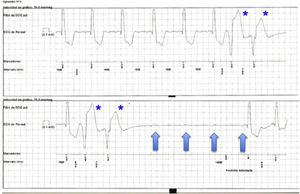
Ritmo cardíaco durante el episodioSe identificó causa arrítmica en 20 casos (bloqueo AV 8, pausa sinusal/asistolia ventricular 10, taquiarritmia 2). En todos los casos de bradicardia se retiró el SRE y se implantó marcapasos, con desaparición de los síntomas. Cabe destacar que 4 de los 8 pacientes con bloqueo AV completo documentado presentaban ECG basal normal, y uno de ellos respuesta positiva al tilt test. En los otros 4 casos existía bloqueo de subdivisión posterior de rama izquierda (1), o bloqueo completo de rama izquierda (3). En estos últimos 3 pacientes, así como en 5 pacientes finalmente diagnosticados de disfunción sinusal, se había realizado EEF sin evidencia de alteraciones en la conducción. En el resto de casos no se había realizado EEF al no presentar ECG anómalo y ausencia de cardiopatía significativa, o bien fibrilación auricular como ritmo basal.
Los 2 pacientes con taquiarritmia asociada a recurrencia sincopal (en ambos casos, fibrilación auricular paroxística) fueron tratados farmacológicamente sin incidencias posteriores. Los 12 pacientes restantes tenían ritmo sinusal (11) o ritmo de marcapasos sin alteraciones (1) durante la activación, continuándose el seguimiento. Los trazados sugerían origen neuromediado, a pesar de la ausencia de pródromos clásicos, con enlentecimiento de los intervalos RR o PP previo a la activación, graduales y progresivos en su inicio y terminación, sin variaciones en el ritmo —sinusal— con ausencia de otras causas, sin respuestas cardioinhibidoras. Los dispositivos en estos pacientes permanecieron implantados para monitorización de posteriores episodios, aunque en ningún caso se presentaron ritmos diferentes en el seguimiento. Todos estos datos se resumen en la figura 2.
Seguimiento a largo plazoNo existió muerte súbita durante la monitorización con SRE, ni en el seguimiento a largo plazo una vez explantado el dispositivo (mediana 48.4 meses, rango IC 17,9-62,5), aunque 2 pacientes precisaron implante de marcapasos por bloqueo AV completo tras SRE no diagnóstico, al año y a los 4años, respectivamente, tras retirada del dispositivo. Ninguno de estos pacientes presentaba alteraciones en el ECG basal. Veinte pacientes fallecieron en el seguimiento a largo plazo tras explante del SRE, ninguno de ellos de causa arrítmica, y mayoritariamente por causas atribuibles a edad avanzada. Se describió origen cardiovascular en 7 pacientes (5 ictus, un infarto agudo de miocardio, una insuficiencia cardíaca, un embolismo pulmonar). El resto falleció por causas no cardiovasculares (procesos infecciosos, abdomen agudo, carcinoma de órgano sólido, fractura de cadera, y uno desconocido).
DiscusiónEl síncope permanece como un problema sanitario de primer orden, representando el 1-2% de las visitas a Urgencias en estudios y registros recientes (GESINUR, RESASTER). Artículos clásicos sugieren que hasta un 35% de la población experimentará al menos un episodio sincopal a lo largo de su vida1,3. Estos datos son de particular relevancia en poblaciones ancianas, donde la incidencia anual de síncope puede llegar al 6%, especialmente en pacientes institucionalizados6. Un primer hallazgo de nuestro estudio es que más del 40% de pacientes ancianos presentan recurrencia sincopal en el seguimiento a medio plazo. Aunque se ha descrito una disminución espontánea de la tasa de recurrencias tras la evaluación inicial de los pacientes con síncope10-13, nuestros resultados están en consonancia con trabajos previos que sugieren que las recurrencias son mayores que en poblaciones jóvenes14,15.
La naturaleza esporádica del síncope dificulta el diagnóstico etiológico. Determinar la causa del síncope en ancianos resulta un reto, ya que frecuentemente se presenta de forma atípica, con amnesia del episodio y ausencia de pródromos en los cuadros neuromediados. Diferentes factores asociados a la edad, añadidos a mayores tasas de enfermedades cardiovasculares y otras comorbilidades, dificultan en los ancianos la adaptación fisiológica al estrés ortostático, llevando a origen multicausal del síncope16. La anamnesis, si bien es la piedra angular de la evaluación del anciano con síncope, puede así llevar a engaño; del mismo modo, la tasa diagnóstica de los diferentes tests neurológicos y cardiovasculares es aún más baja que en poblaciones jóvenes17,18. Todos estos factores unidos llevan a tasas tan altas como 40-50% de síncopes inexplicados en ancianos, aunque existe una gran variabilidad en la literatura, dependiendo fundamentalmente de las características basales de la población a estudio y de la disponibilidad de Unidades de Síncope19,20.
A pesar del buen pronóstico de aquellos pacientes en los que las pruebas complementarias resultan negativas, el síncope puede presentar recurrencias asociando morbilidad e incluso mortalidad. En pacientes ancianos el síncope no solo puede ser un signo de alerta ante patologías potencialmente malignas, sino que además se asocia a caídas y fracturas, hematoma subdural, pérdida de capacidades y disminución de la calidad de vida21,22.
El desarrollo de SRE por el grupo de la Universidad de Western Ontario permitió disponer de monitorización a largo plazo con correlación ritmo-clínica durante los episodios espontáneos de síncope23. Desde entonces diferentes estudios han validado su uso en pacientes con síncope recurrente de origen inexplicado24, y las últimas guías de manejo clínico recomiendan su uso de forma precoz8.
Su utilidad en población anciana, donde el síncope tiende a ser de origen multicausal, permanece poco definida. Armstrong et al.25 describen una serie de 15 pacientes >60años en los cuales el SRE incrementó la tasa diagnóstica de síncope o caídas inexplicadas en pacientes añosos complejos con sospecha de patología cardiovascular, aunque sus resultados se ven limitados por el pequeño número de pacientes incluidos. Otro estudio de SRE en pacientes ancianos fue publicado por el grupo de Brignole26, comparando el uso y la tasas diagnóstica de SRE en pacientes ancianos (>65años) y jóvenes remitidos por síncope de origen indeterminado en 2 centros. En pacientes ancianos el SRE tenía un mayor rendimiento diagnóstico, con mayor probabilidad de causas arrítmicas (potencialmente tratables). No obstante, no se presentan datos en torno al resto de pruebas diagnósticas realizadas en estos pacientes, lo que dificulta extraer conclusiones definitivas.
Nuestros pacientes se sometieron a una extensa investigación previa a la implantación del SRE, según el protocolo de síncope descrito previamente. La tasa diagnóstica obtenida es así comparable a estudios previos. Es importante señalar que la monitorización con este dispositivo es eficaz a la hora de establecer correlación clínico-electrocardiográfica, incluso cuando el paciente no lo activa adecuadamente, con los algoritmos de recogida automática. En nuestra serie, 5 pacientes activaron incorrectamente el SRE, pero la activación automática en el momento del síncope llevó a diagnóstico (un bloqueo AV completo, 4 asistolias ventriculares por disfunción sinusal) y terapia. Esto es de gran importancia en pacientes ancianos, donde la instauración brusca de los síntomas y la frecuente amnesia del episodio pueden dificultar la activación. La detección de arritmias asintomáticas en esta población y la necesidad o no de tratamiento en estos casos permanece más controvertida27.
Los registros de los pacientes durante la recurrencia sincopal mostraron causa arrítmica en 20 casos, con predominio de ritmos lentos incluso en pacientes con cardiopatía estructural. Es de destacar que hasta el 50% de los pacientes que desarrollaron bloqueo AV completo presentaban ECG basal normal, sin evidencia de cardiopatía estructural (fig. 1). En el resto de pacientes, la causa arrítmica se descartó como potencial causa de síncope, y con ello la posibilidad de muerte súbita. Estos hallazgos son consecuentes con la distribución de bradiarritmias y taquiarritmias en otros estudios, en los que las taquicardias ventriculares son raras (tras estudio cardiológico completo).
El síncope neuromediado representó el 37% de nuestras recurrencias. Como ya hemos señalado, las presentaciones atípicas limitan la utilidad de la anamnesis o las escalas diseñadas para el diagnóstico de cuadros vagales en esta población28. Del mismo modo, el rendimiento diagno¿stico del tilt test es limitado, y sus resultados deben interpretarse con cautela29. Los SRE podrían facilitar el diagnóstico, definir la fisiopatología e incluso determinar la necesidad de marcapasos si se registran respuestas cardioinhibidoras severas30.
Otro punto clave de nuestro estudio es que el pronóstico del grupo global es bueno, a pesar de que el 40% presenta cardiopatía, con una baja incidencia de mortalidad cardíaca, y ausencia de mortalidad arrítmica, incluso en el seguimiento a largo plazo tras la explantación del SRE. Estos resultados sugieren que el implante de SRE es una aproximación segura en pacientes ancianos, incluso con cardiopatía estructural, si las investigaciones previas, incluyendo EEF cuando sean apropiados, descartan alto riesgo arrítmico.
LimitacionesEste estudio presenta varias limitaciones, incluyendo las usuales de un diseño observacional y el relativo escaso número de pacientes incluido comparado con trabajos en poblaciones más jóvenes. Otra posible limitación es la presencia de un sesgo de selección, al incluir pacientes con sospecha de síncope de origen cardiaco remitidos a la Unidad de Síncope de un hospital de tercer nivel, lo que no necesariamente refleja la población general de pacientes ancianos con síncope.
ConclusiónLa recurrencia de síncope en pacientes ancianos tras un estudio exhaustivo negativo es elevada. Establecer un diagnóstico etiológico es especialmente complejo en el paciente anciano, por su potencial origen multicausal y las presentaciones atípicas de los cuadros neuromediados. Nuestros resultados confirman la utilidad del SRE en el diagnóstico de síncope recurrente de origen indeterminado en esta población. La principal causa del mismo es arrítmica, fundamentalmente bradicárdica, incluso cuando los ECG basales no muestran alteraciones significativas. Esta estrategia de monitorización a largo plazo resulta segura, incluso en pacientes con cardiopatía estructural, sin muerte súbita cardiaca ni eventos adversos en el seguimiento.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.