1. Resumen de la historia clínica (A-11-04)
Paciente femenino de 9 años 4 meses de edad con diagnóstico de leucemia aguda linfoblástica, que acude al servicio de urgencias por presentar fiebre, vómito y evacuaciones disminuidas en consistencia.
1.1. Antecedentes heredofamiliares
Madre de 48 años, ama de casa, con hipertensión arterial sistémica diagnosticada a los 40 años de edad y tratada con captopril. Padre fuera del núcleo familiar. Dos hermanos de 26 y 24 años, sanos. Abuelos maternos con diabetes mellitus tipo II.
1.2. Antecedentes personales no patológicos
Originaria y residente del Distrito Federal, de nivel socioeconómico bajo, con todos los servicios intradomiciliarios. Lactancia materna exclusiva hasta los dos meses de edad. Integrada a la dieta familiar a los 7 meses de edad. Desarrollo psicomotor aparentemente normal. Cursó hasta primer año de primaria. Inmunizaciones completas para la edad.
1.3. Antecedentes perinatales y patológicos
Producto de la gesta III, con control prenatal desde el primer mes de gestación. Cursó con placenta previa y hematoma retroplacentario. Nació por cesárea a las 40 semanas de gestación, con un peso de 3 kg. Cursó con infecciones de vías urinarias bajas de repetición y se diagnosticó con estenosis uretral a los 3 años de edad.
1.4. Padecimiento actual
Noviembre de 2007. Acudió por primera vez a Urgencias de esta institución por presentar fiebre y aumento del perímetro abdominal de tres meses de evolución. A la exploración física se observaron petequias, equimosis en las extremidades, hepatomegalia de 10 x 11 x 11 cm y el polo esplénico inferior a 10 cm del borde costal. Presentaba un soplo holosistólico de intensidad II/VI audible en los cuatro focos. En el aspirado de médula ósea (AMO) se observó el 99% de los blastos L2 con inmunofenotipo Pre-B. No se observaron blastos en el líquido cefalorraquídeo. Se inició quimioterapia con vincristina, daunorrubicina, L-asparaginasa y dexametasona.
Diciembre de 2007. Ingresó por fiebre de hasta 38.9 °C, dolor abdominal tipo cólico de dos días de evolución, evacuaciones disminuidas en consistencia de 24 h de evolución, verdes y fétidas, sin moco ni sangre. La tomografía axial computada (TAC) de abdomen mostró engrosamiento de las paredes de las asas intestinales y asa distendida en flanco inferior izquierdo, la vejiga urinaria distendida por orina, sin colecciones intraperitoneales ni datos de colitis neutropénica. Se egresó con quimioterapia de intensificación con etopósido y citarabina, además de tratamiento antibiótico con amoxicilina.
Febrero de 2008-febrero de 2009. Continuó con quimioterapia de consolidación con metrotexate a altas dosis (5 ciclos), quimioterapia intratecal y mantenimiento con esquema para leucemia de riesgo habitual.
Junio de 2008. Presentó síntomas urinarios. El urocultivo y el ultrasonido de vías urinarias no mostraron alteraciones.
Julio de 2008-octubre de 2009. Ingresó en cinco ocasiones por complicaciones de la leucemia y su tratamiento: una por fiebre de posible origen urinario no corroborado, una por epistaxis, dos por mucositis oral y perianal. En el cuarto internamiento presentó respuesta inflamatoria sistémica y probable colitis neutropénica, que fue manejada con meropenem.
Agosto de 2009. Ingresó por fiebre y vómito gastroalimentario, con amilasa sérica de 374 U y lipasa sérica de 430 U; se manejó con cefepime y amikacina.
Noviembre de 2009. Primera recaída a sistema nervioso central. AMO en M1. Inició inducción a la remisión con vincristina, daunorrubicina, ciclofosfamida, L-asparaginasa y dexametasona.
Noviembre-diciembre 2009. Se internó en urgencias por dolor retroesternal intenso, vómito y fiebre de 39 °C. En la endoscopia se detectó esofagitis por Candida sp. que se manejó con anfotericina B. Una TAC de senos paranasales mostró sinusitis etmoidal, maxilar y esfenoidal izquierdas. En un hemocultivo periférico se aisló Klebsiella sp., se indicó cefepime, amikacina y meropenem y se cambió la anfotericina por caspofungina. Una TAC toracoabdominal mostró consolidación apical derecha, derrame pleural, engrosamiento de la mucosa esofágica y del colon ascendente. Requirió transfusión de concentrados eritrocitarios y plaquetarios. Por reaparición de la fiebre y aislamiento de cocos positivos en orina, se agregó vancomicina.
Diciembre 2009-marzo 2010. El líquido cefalorraquídeo se encontró libre de blastos. Se administraron tres fases de quimioterapia de consolidación con metotrexate y rescate con ácido folínico. Recibió radioterapia a una dosis de 24 Gy en cráneo y 10 Gy en la médula espinal.
Julio-agosto 2010. Ingresó por fiebre asociada a celulitis perianal y a polipnea, congestión pulmonar y hepatomegalia. En la TAC de tórax se observaron lesiones pulmonares compatibles con infección por Aspergillus sp., por lo que se manejó con anfotericina B. El ecocardiograma mostró fracción de eyección del 82%.
Octubre 2010. Se hospitalizó por fiebre. Fue manejada con cefepime y amikacina. Se agregó eritema en el lóbulo de la oreja izquierda y dolor óseo, insidioso, progresivo, desencadenado por la administración de vincristina. Se aisló Staphylococcus aureus de secreción del lóbulo de la oreja, y Listeria monocytogenes en hemocultivo. Recibió semana 25 de mantenimiento del esquema de quimioterapia para LLA de alto riesgo con vincristina, L-asparaginasa y dexametasona. La última dosis la recibió en enero de 2011.
21 enero 2011. Presentó fiebre súbita no progresiva de 38.3 °C con piloerección, sin escalofríos ni diaforesis, vómito en dos ocasiones, evacuaciones de consistencia líquida. A la exploración física se encontraba pálida y deshidratada, tórax con murmullo vesicular sin agregados, precordio con ruidos disminuidos en intensidad, sin agregados, abdomen blando con peristalsis escasa, secreción vaginal espesa y verde, pulsos distales débiles. Se administraron dos cargas de cristaloides a 20 ml/kg/dosis, oxígeno y meropenem a 100 mg/kg/día. Presentó paro cardiaco, se dieron maniobras de reanimación durante 20 minutos con cinco bolos de adrenalina, dobutamina y gluconato de calcio sin respuesta.
2. Presentación del caso
2.1. Coordinadora (Dra. Aurora Medina Sansón)
Se presenta el caso de una paciente con diagnóstico de leucemia linfoblástica aguda, que ilustra una muerte en remisión a pesar de haber obtenido buena respuesta. La paciente presentó recaída a sistema nervioso central.
2.2. Imaginología (Dra. Pilar Dies Suárez)
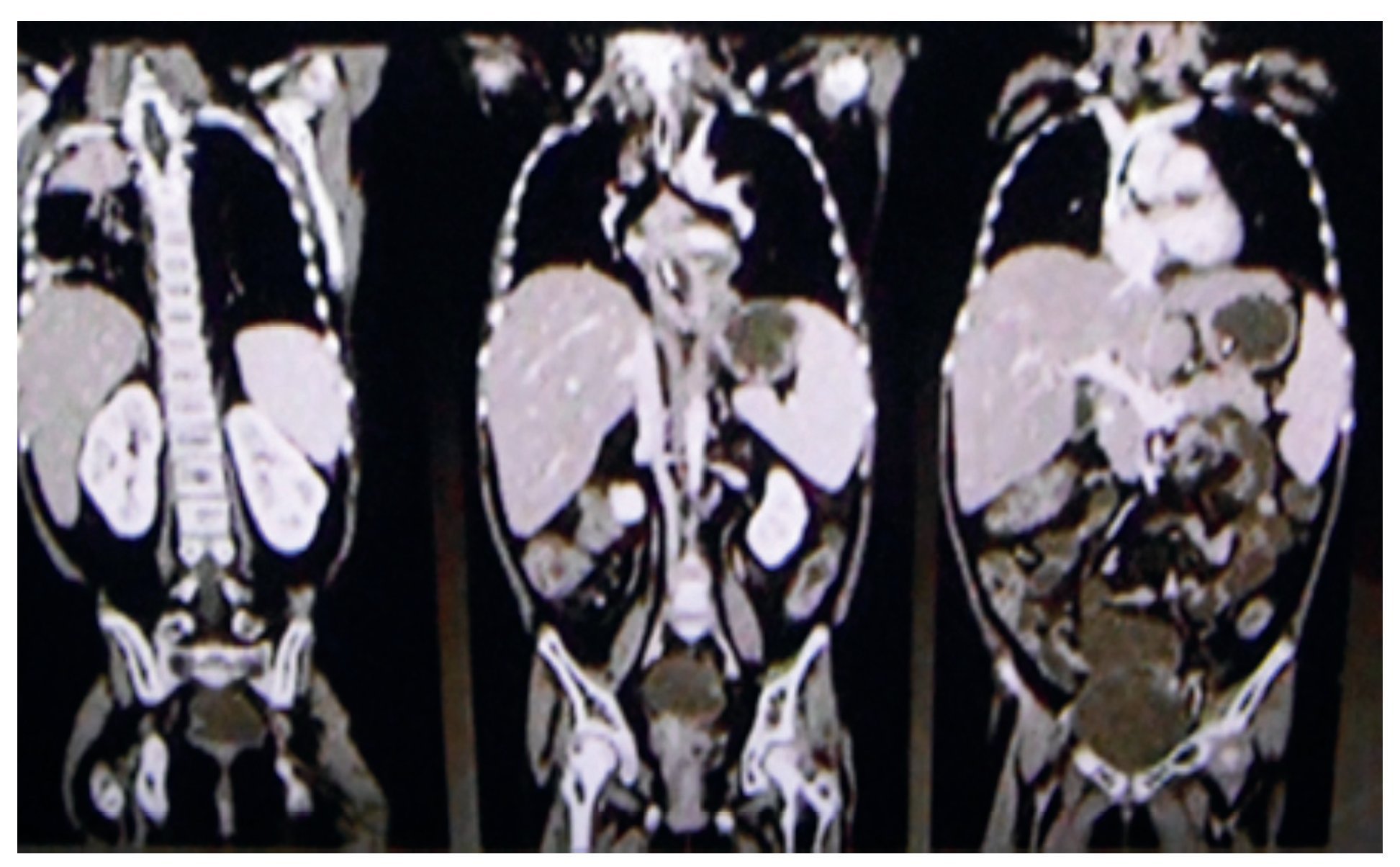
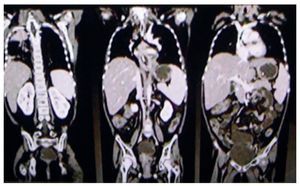
En 2009 se le realizó una TAC de focos profundos. Este estudio radiológico explora desde los huesos paranasales hasta el hueco pélvico, tratando de encontrar algún foco infeccioso. Esta paciente presentó engrosamiento de la mucosa del seno maxilar del lado izquierdo y del complejo estomeatal. Tenía una consolidación pulmonar apical del lado derecho y zonas de engrosamiento intersticial bilaterales de predominio derecho. No presentaba alteraciones en la región abdominal (fig. 1). En el resto de los estudios no había ningún dato radiológico importante.
Figura 1 Tomografía de tórax y abdomen.
Al solicitar estudios de imagen, siempre debemos pensar en la dosis de radiación que recibe el paciente. La dosis de radiación de una TAC de focos profundos equivale aproximadamente a la de 300 radiografías simples. En conclusión, lo único que encontramos es un engrosamiento de mucosa y una consolidación pulmonar que se puede ver con una placa simple de rayos X, y descubrir a la auscultación (fig. 1).
2.3. Discusión (Dra. Elianneth Rey Helo)
Los diagnósticos sindromáticos son los siguientes:
• Síndrome infiltrativo: adenopatías, hepatomegalia y esplenomegalia.
• Síndrome anémico: palidez, soplo sistólico II/VI y Hb de 9.1 g/dl.
• Síndrome hemorragíparo: petequias, equimosis en extremidades y cuenta plaquetaria de 71,000.
• Síndrome infeccioso: fiebre, sintomatología urinaria, ótica, pulmonar y abdominal.
Los diagnósticos nosológicos son los siguientes:
• Leucemia linfoblástica aguda de riesgo habitual, por la presencia de síndrome infiltrativo, anémico y hemorragíparo, aspirado de médula ósea con el 99% de los blastos, edad dentro de 1 a 10 años, precursores de células B y respuesta a la inducción a la remisión.
• Infección de vías urinarias recurrentes por la presencia de examen general de orina con proteinuria, leucocituria, eritrocituria, presencia de Escherichia coli en dos urocultivos y estenosis uretral.
• Colitis neutropénica, por la presencia de neutropenia profunda, neutrófilos totales de 100/mm3, evacuaciones disminuidas en consistencia y vómito.
La leucemia linfoblástica aguda (LLA) es la forma más común de cáncer en pediatría. Constituye del 30 al 34% de todos los casos de cáncer diagnosticados; de estos, el 80% corresponde a LLA y el 20% restante corresponde a leucemia mieloblástica aguda.
En la evolución de los niños con LLA, la fiebre es un episodio que se presenta en el 80%, como ocurrió en los múltiples internamientos de esta paciente. Los episodios de fiebre estuvieron asociados con neutropenia y en varias ocasiones se evidenciaron focos infecciosos (ótico, pulmonar y gastrointestinal). Los episodios de fiebre y neutropenia que presentó la paciente se catalogaron como de alto riesgo por presentar neutropenia profunda con duración mayor a 7 días, inestabilidad hemodinámica y síntomas gastrointestinales caracterizados por vómito y diarrea. Si bien los criterios clínicos de colitis neutropénica no están bien establecidos, en un estudio se encontró que la diarrea y la hipotensión asociadas fueron los síntomas más frecuentes en pacientes con este padecimiento. La paciente del caso que nos ocupa presentó estos síntomas aunados a fiebre y a una neutropenia profunda, de menos de 100/mm3.
El tratamiento de la LLA, se lleva a cabo en tres etapas:
• Inducción a la remisión
• Fase de consolidación
• Fase de mantenimiento
Con este esquema de tratamiento, del 80 al 85% de los pacientes presenta remisión prolongada y curación, y el 20% puede presentar recaída aislada a la médula ósea o a sitios extramedulares. En este caso, la paciente tuvo recaída a sistema nervioso central durante la fase de mantenimiento. Es por esto que requirió radioterapia craneoespinal y quimioterapia con vincristina, L-asparaginasa y dexametasona.
El eritema en el lóbulo de la oreja izquierda se atribuyó a una reacción alérgica a la vincristina, lo cual se descartó debido a que este no es un efecto adverso descrito de dicho alcaloide. Más bien se considera que se trató de una celulitis por Staphylococcus aureus.
En la historia clínica se mencionan síntomas de tracto urinario inferior y un diagnóstico de estenosis uretral a los 3 años de edad. Esta es una entidad poco frecuente en el sexo femenino y se diagnostica mediante uretrocistografía.
La etiología de la estenosis uretral es desconocida en la mayoría de los casos; en la edad pediátrica, las infecciones urinarias de repetición condicionan la presencia de anillos uretrales estenóticos, además de que la musculatura uretral disminuye de grosor en su parte distal, incorporando fibras de tejido conectivo hasta desaparecer.
En su último internamiento presentó gastroenteritis infecciosa aguda de rápida evolución con deshidratación grave, lo cual culminó en un choque mixto, hipovolémico y séptico frío, refractario a aminas, caracterizado por la presencia de taquicardia, taquipnea, hipotensión, llenado capilar prolongado, pulsos débiles, acidosis metabólica descompensada, hiperlactatemia de 9.7, sin mejoría tras la administración de dos cargas con solución fisiológica, administración de adrenalina, dobutamina y meropenem. Se documentó una hiponatremia verdadera hipovolémica con sodio sérico de 125 meq/l, la cual, muy probablemente, fue desencadenada por las pérdidas gastrointestinales secundarias al vómito y diarrea. Para el abordaje de una hiponatremia de este tipo se requiere conocer la osmolaridad sérica y urinaria y los electrolitos urinarios, los cuales no fueron proporcionados en la historia clínica.
El choque mixto refractario a aminas le condicionó disfunción orgánica múltiple (DOM), que se clasifica como primaria ya que se presentó en los primeros siete días de inicio del cuadro. El diagnóstico de DOM en esta paciente se integra por los siguientes datos:
1) Alteración cardiovascular, tensión arterial media deba jo del percentil 5 para la edad y necesidad de agentes va sopresores posteriores a la reanimación cardio vascular.
2) Disfunción hematológica, con disminución de las tres series celulares, Hb de 10.6 g/dl, leucocitos de 500/mm3, neutrófilos totales de 100/mm3, plaquetas de 83,000/mm3, tiempo de protrombina de 16.2 segundos, tiempo de tromboplastina parcial mayor a 130 segundos.
3) Disfunción renal, con creatinina de 1.7 mg/dl.
4) Disfunción hepática con alanino-aminotransferasa mayor de 100 UI/l y bilirrubinas totales de 1 g/dl.
Con estos datos, el índice de falla orgánica (OFI) es de 4/6 puntos, lo que indica el 80% de riesgo de muerte. Las observaciones para el manejo terapéutico de este último episodio son que, debido a que era una paciente que recibía dexametasona y choque séptico refractario a aminas, requería de la administración de dosis de estrés de hidrocortisona.
Los diagnósticos finales se mencionan a continuación:
• LLA L2, con antecedente de recaída aislada a sistema nervioso central en fase de mantenimiento.
• Estenosis uretral secundaria a infección recurrente de vías urinarias.
• Infección genital, probable vulvovaginitis.
• Probable colitis neutropénica.
• Choque mixto refractario a aminas.
• Disfunción orgánica múltiple.
2.3.1. Causa de muerte
Choque mixto refractario a aminas y disfunción orgánica múltiple1-11.
2.4. Departamento de Evaluación y Análisis de Medicamentos (Dr. Luis Jasso Gutiérrez)
Aunque son efectos esperados, la colitis neutropénica y la mucositosis son reacciones adversas asociados con la quimioterapia, y deberían informarse como tales al Departamento de Evaluación y Análisis de Medicamentos.
2.5. Nefrología (Dr. Ricardo Muñoz Arizpe)
No estoy convencido de que la paciente haya cursado con una estenosis uretral porque, como se mencionó, en las niñas es rarísimo; además, no se llevaron a cabo los estudios urológicos necesarios. Si las infecciones se corroboraron en la institución, se pudo haber hecho una cistoscopia y estudios de urodinamia, además de la uretrocistografía, con el fin de detectar disinergia vesical. Esto debe hacerse en cualquier paciente con estos síntomas o con estos antecedentes, especialmente en una niña inmunocomprometida, ya que los focos infecciosos ponen en riesgo su vida.
2.6. Patología (Dra. María Argelia Escobar Sánchez)
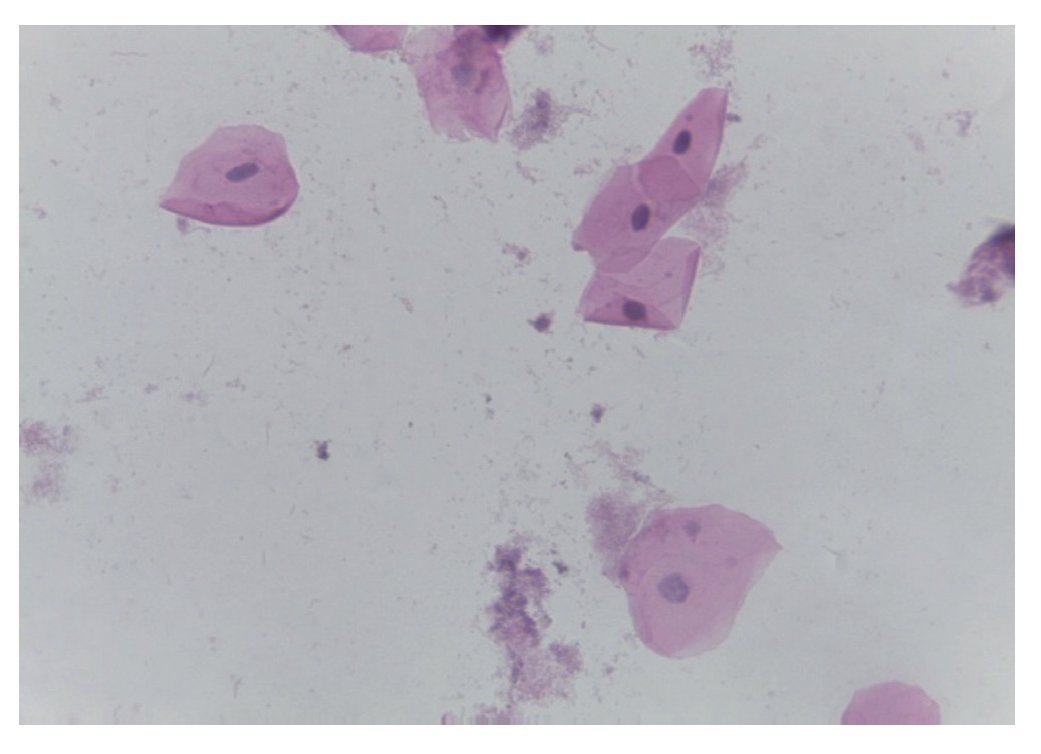
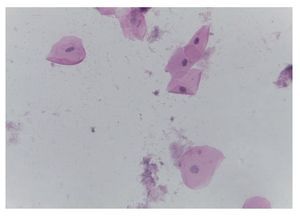
Citología de mucosa oral (premortem). Las células epiteliales no presentan cambios citopáticos y no hay inclusiones virales. Tampoco se observaron hongos (fig. 2). Los diagnósticos que se realizaron en ese momento fueron los siguientes:
Figura 2 Citología de cavidad oral (H/E 20×). Células epi teliales sin alteraciones. Negativa para hongos e inclusiones virales.
• C-08-06. Material inadecuado para diagnóstico
• C-09-225. Negativa para inclusiones virales y hongos
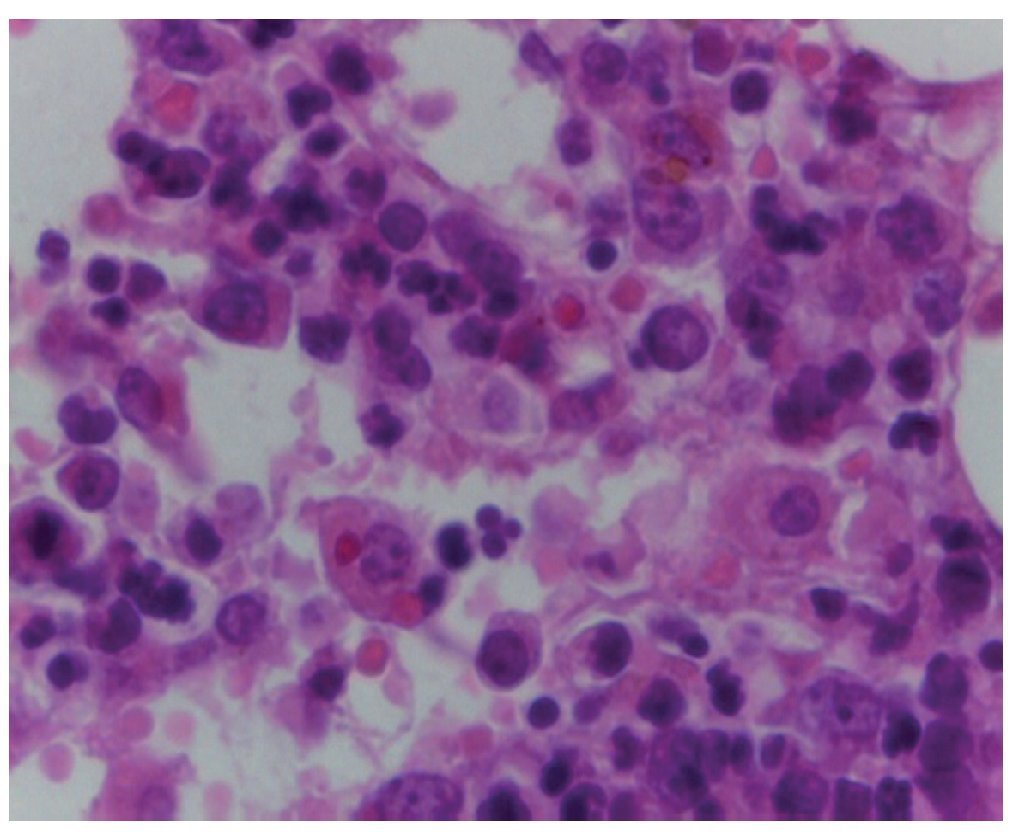
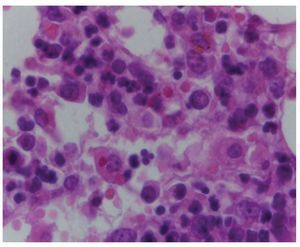
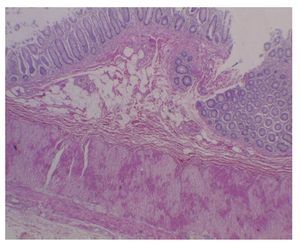
Médula ósea. Se observaron trabéculas óseas con revestimiento de osteoblastos, y las celdillas ocupadas por las tres series hematopoyéticas. La relación de la celularidad de la médula ósea con respecto al tejido adiposo es del 50 al 60%. Cuando se observa la celularidad a mayor aumento, se aprecia que hay elementos principalmente de la serie mieloide, con granulocitos y maduración hasta bandas. También se observa la presencia de megacariocitos, y escasos elementos de la serie eritroide. Cabe mencionar que no hay presencia de blastos. Otro hallazgo importante es la hemorragia reciente y el depósito de hemosiderina. Es importante mencionar la presencia de los megacariocitos, pues es la primera serie que desaparece ante la presencia de leucemia. En este momento está recuperada la médula. Con un objetivo de 100× podemos ver la presencia de histiocitos con eritrocitos en su citoplasma. Esta hemofagocitosis es secundaria, tanto al proceso neoplásico como al tratamiento y a la evolución de esta paciente (fig. 3).
Figura 3 Médula ósea con elementos de las tres series hematopoyéticas, ausencia de blastos y hemofagocitosis (H/E 100x).
Los diagnósticos post mortem de la médula ósea fueron los siguientes:
• Médula ósea en remisión, sin presencia de blastos, con presencia de hemosiderosis, hemofagocitosis y de las tres series hematopoyéticas con maduración normal.
3. Diagnósticos finales
Enfermedad principal: leucemia linfoblástica aguda en remisión.
No había alteraciones relevantes en el habitus exterior. Se observó el contenido abdominal con distensión importante de las asas intestinales.
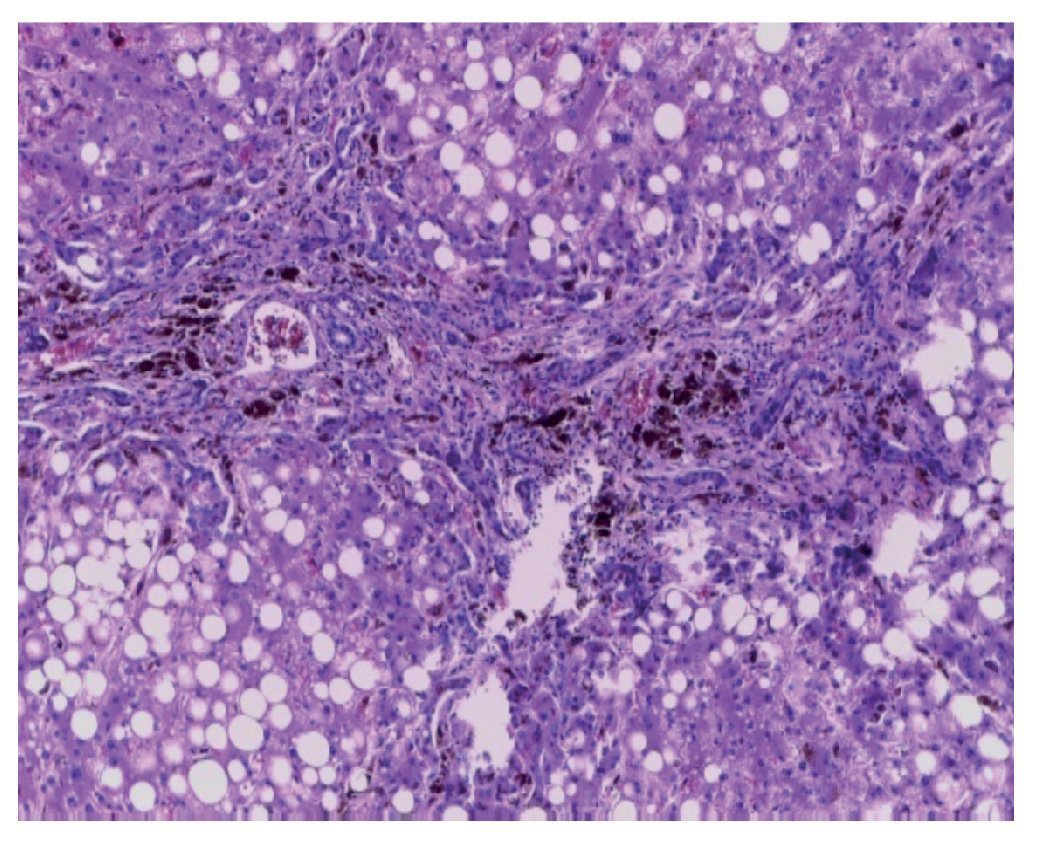
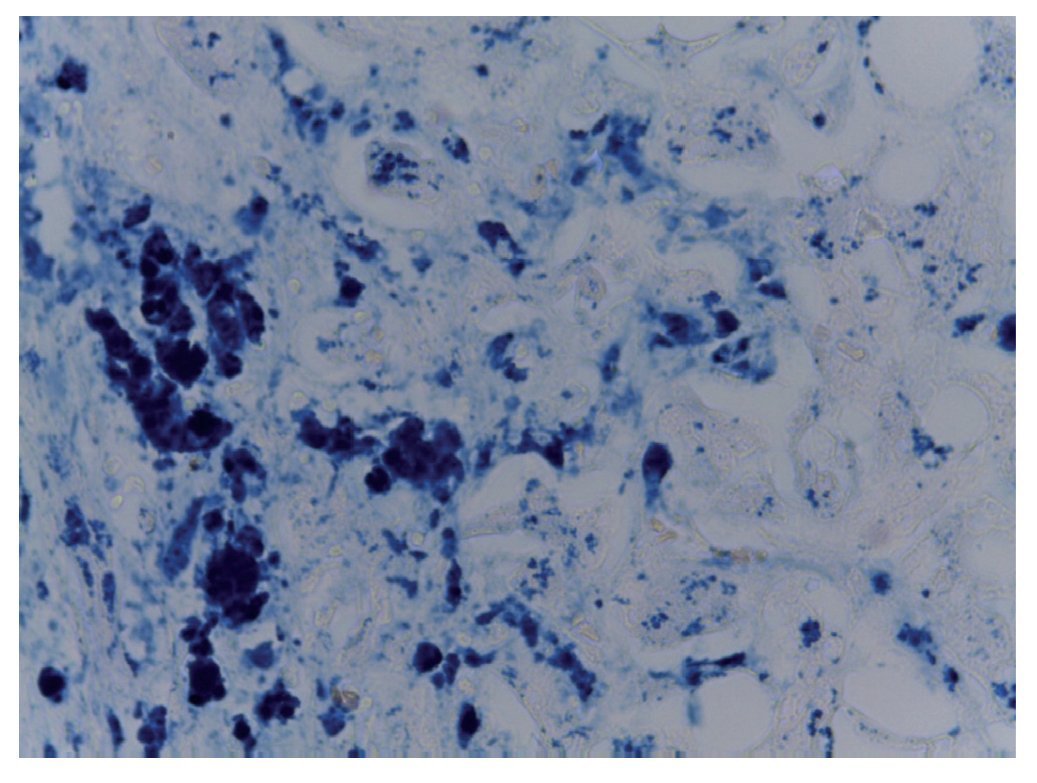
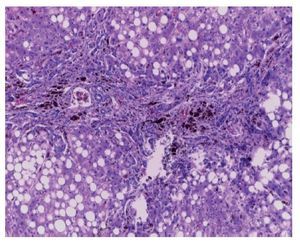
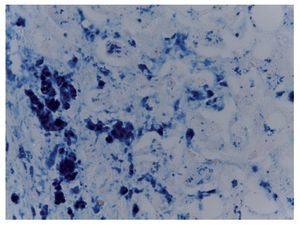
Se encontraron 35 ml de sangre en el hemitórax izquierdo y 25 ml en el pericardio, además de una hemorragia mediastinal. Los cortes histológicos del mediastino mostraron tejido adiposo con hemorragia extensa, restos del timo con corpúsculos de Hassall calcificados y depleción linfoide. Continuando con el mediastino, el corazón tuvo un peso de 100 g vs 115 g. Lo que llamó la atención, desde el punto de vista macroscópico fue una hemorragia petequial en el pericardio, en la aurícula y ventrículos derechos. Visto por su cara posterior se observó la hemorragia en la adventicia de la arteria pulmonar y una hemorragia subepicárdica de 3 × 2 cm. Los cortes histológicos mostraron cardiomiocitos con citoplasma vacuolado, algunos con ligero aumento en el tamaño del núcleo. Esto resulta importante porque la paciente había recibido daunorrubicina, que es cardiotóxico. Sin embargo, no hay cambios histológicos secundarios a la administración de este fármaco. El hígado tuvo un peso esperado de 1600 g contra un esperado de 756 g. Macroscópicamente, se observó un color café claro; histológicamente se observaron muchos cambios, como alteraciones importantes en la arquitectura por la presencia de fibrosis a nivel de las venas centrales, principalmente. A nivel de los espacios porta y de las venas centrales se observaron numerosos hemosiderófagos. En el lobulillo hay esteatosis, y en los sinusoides, también numerosos hemosiderofágos (fig. 4). En el lobulillo, la esteatosis es macro y microvesicular. Estos son datos importantes en la lesión por medicamentos que, al parecer, es lo que se observa en el hígado. La presencia de esteatosis macrovesicular es secundaria a esteroides, y la presencia de esteatosis microvesicular es secundaria a la administración de metrotexate y L-asparaginasa. La fibrosis y el daño que vemos en los espacios porta son secundarios al depósito de hemosiderina tan extenso en esta paciente; además, hay colestasis intracitoplasmática. Se realizó una tinción de Masson donde puede observarse la presencia de puentes de fibrosis, que unen las venas centrales con los espacios porta, dato de lesión irreversible que probablemente progresaría a cirrosis. A mayor aumento es evidente el depósito de colágena IV y VI y la expansión importante a nivel de los espacios porta y de las venas centrales. En una tinción de Perls, específica para ver depósitos de hierro, se puede ver la presencia de hemosiderófagos, con distribución en gránulos gruesos en todos los campos (fig. 5). Resulta importante porque, con base en esto, se realiza la gradificación histológica. Este es un grado IV/IV en la escala de Krause, con presencia de hemosiderina en todos los campos con distribución en gránulos gruesos.
Figura 4 Corte histológico del hígado con fibrosis portal, hemosiderófagos y esteasis macro y microvesicular panlobulillar (H/E 20x).
Figura 5 Tinción para observar depósitos de hierro, presentes en hemosiderófagos en el hígado (Perls 40x).
El bazo tenía también un peso aumentado, de 260 g, contra un peso esperado de 73 g. Histológicamente, se observó congestión de la pulpa roja, depósito de hemosiderina y disminución importante del tejido linfoide en la pulpa blanca.
En otras áreas vemos presencia de fibrosis y hemosiderófagos que corresponden a una congestión pasiva crónica del bazo.
Continuando con el sistema fagocítico mononuclear, los ganglios linfáticos son de tamaño normal, y lo que se observa es la depleción del tejido linfoide y no se observan folículos. Todas estas alteraciones son secundarias a la administración de quimioterapia. También había una hemosiderosis extensa, con numerosos hemosiderófagos localizados tanto en los senos corticales como en los senos medulares.
Con estos hallazgos, las alteraciones concomitantes fueron las que a continuación se enlistan:
• Hemorragia subepicárdica de 3 x 2 cm
• Hepatomegalia (1,600 g vs 756 g)
• Esteatosis macro y microvesicular panlobulillar compatible con daño por medicamentos
• Fibrosis portal extensa estadio III/IV
• Hemosiderosis grado IV/IV de Krause
• Esplenomegalia (260 g vs 73 g)
• Congestión pasiva crónica
• Hemosiderosis grado IV/IV de Krause en los ganglios linfáticos y en el bazo
• Depleción linfoide
• Hemofagocitosis en los ganglios linfáticos y en la médula ósea
• Involución aguda del timo
En dos artículos se hace referencia a la presencia de daño hepático secundario por hemosiderina en pacientes que han sido tratados con múltiples transfusiones, principalmente por LLA. En un estudio, donde se incluyeron 30 biopsias hepáticas, el daño más importante fue la fibrosis12,13.
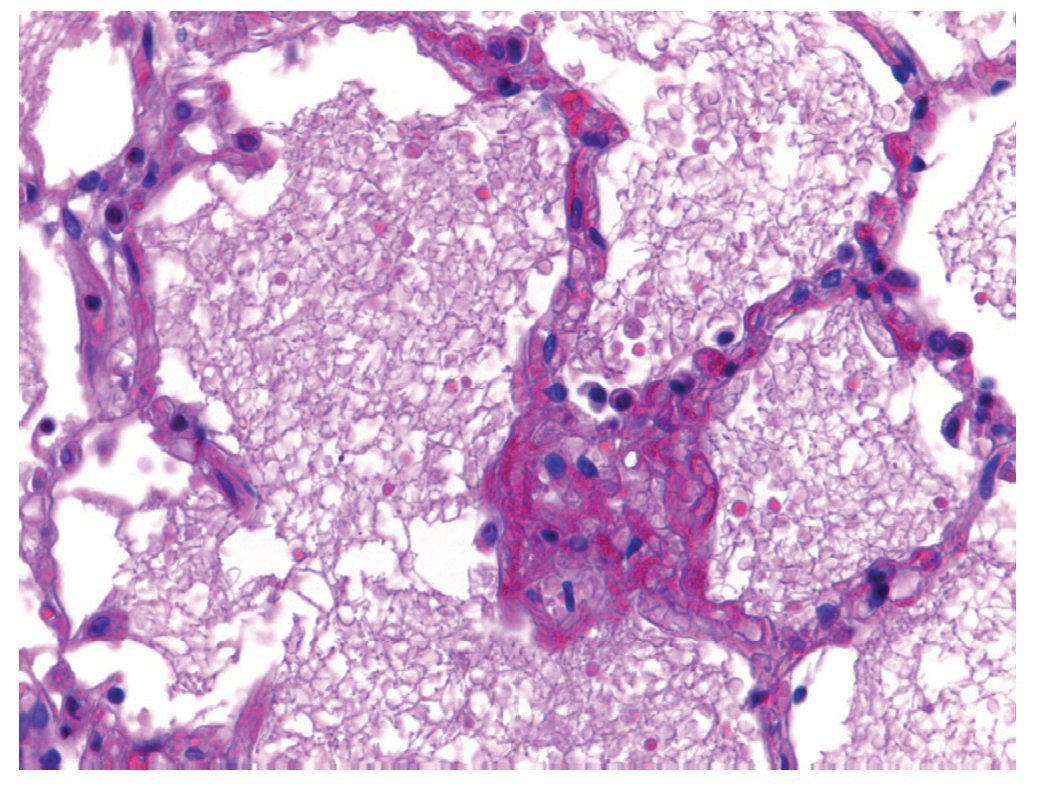
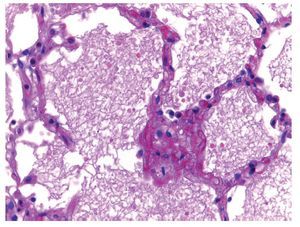
Los pulmones pesaron casi el doble de su peso normal. Macroscópicamente, mostraron áreas de congestión a nivel de los lóbulos basales; histológicamente, la arquitectura está conservada. Lo que llamó la atención fue la presencia de algunas áreas de atelectasia y edema intraalveolar (fig. 6). Había también algunas fibras vegetales en la luz de los bronquiolos; sin embargo, no se encontró reacción tisular y esto sugiere que probablemente la paciente tuvo episodios de broncoaspiración. Se debe recordar que la paciente estaba inmunocomprometida, por lo que no presentó una buena respuesta inflamatoria. Sin embargo, se observaron algunos focos de infiltrado inflamatorio tanto en los alvéolos como en los bronquios y bronquiolos. No había presencia de microorganismos, que se buscaron intencionadamente; entre ellos, Pneumocystis jirovec.
Figura 6 Parénquima pulmonar con edema intraaveolar (H/E 40x).
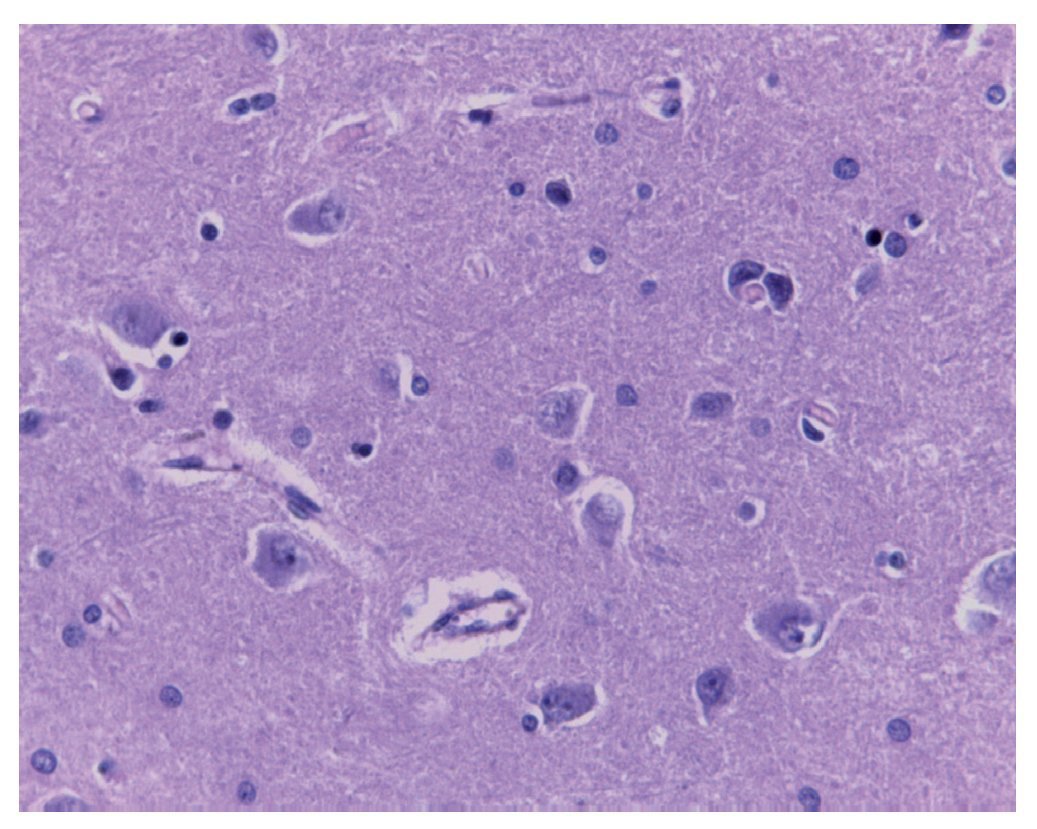
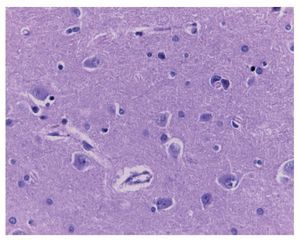
El cerebro tuvo un peso ligeramente disminuido con respecto al esperado, de 1150 g vs 1275 g, y presentó congestión importante de los vasos subaracnoideos visto por la convexidad y por la base. En los cortes seriados se observó discreta dilatación del sistema ventricular. Los cortes histológicos mostraron hipoxia neuronal (fig. 7). Se evaluaron numerosos cortes para confirmar la ausencia de blastos, tanto en los vasos subaracnoideos como en los vasos parenquimatosos. En este momento no había actividad neoplásica a nivel de sistema nervioso central ni en otro sitio.
Figura 7 Corte del sistema nervioso central con hipoxia neuro nal y ausencia de infiltración neoplásica (H/E 40x).
El esófago presentó congestión, sobre todo a nivel del tercio superior, al igual que la mucosa gástrica, la cual conservó sus pliegues. Los cortes histológicos mostraron integridad de la pared, con mucosa conservada, congestión de la submucosa y bandas de contracción a nivel de la pared muscular secundario a choque. El resto del tubo digestivo mostró lo siguiente. En el intestino delgado, se observó ligero aplanamiento de los pliegues, microscópicamente la pared íntegra, únicamente con infiltración adiposa, seguramente porque la paciente presentó sobrepeso secundario a la administración de esteroides. Todos los cortes mostraron mucosa íntegra, depleción del tejido linfoide y congestión de la submucosa. Los diferentes segmentos del colon muestran mucosa íntegra. Llama la atención que no hay datos macroscópicos de colitis neutropénica, no hay presencia de necrosis, y esto se corrobora histológicamente pues la pared y la mucosa se observan completamente íntegras. Únicamente se observaron bandas de contracción en la pared muscular secundarias a choque (fig. 8).
Figura 8 Pared de colon íntegra, sin datos de colitis neutropénica. Únicamente se observan bandas de contracción en la pared muscular secundarias a choque (H/E 10x).
En el páncreas se observaron áreas de congestión. Se debe recordar que este paciente recibió L-asparaginasa, la cual puede causar pancreatitis; sin embargo, este paciente no presentaba alteraciones histológicas14. Se observaron algunos conductos que presentaron escasa secreción dentro de su luz, probablemente secundario al choque y deshidratación. Los islotes de Langerhans de características histológicas normales al igual que los acinos.
Los riñones estaban aumentados de peso: pesaron 260 g vs 165 g. Llama la atención la congestión a nivel de la médula renal; sin embargo, la relación corteza médula está conservada. Histológicamente, solo se encontró congestión a nivel de los capilares glomerulares y pérdida del epitelio de los túbulos corticales, esto secundario a choque. No hay datos de infiltración leucémica, ni inflamación ni microorganismos.
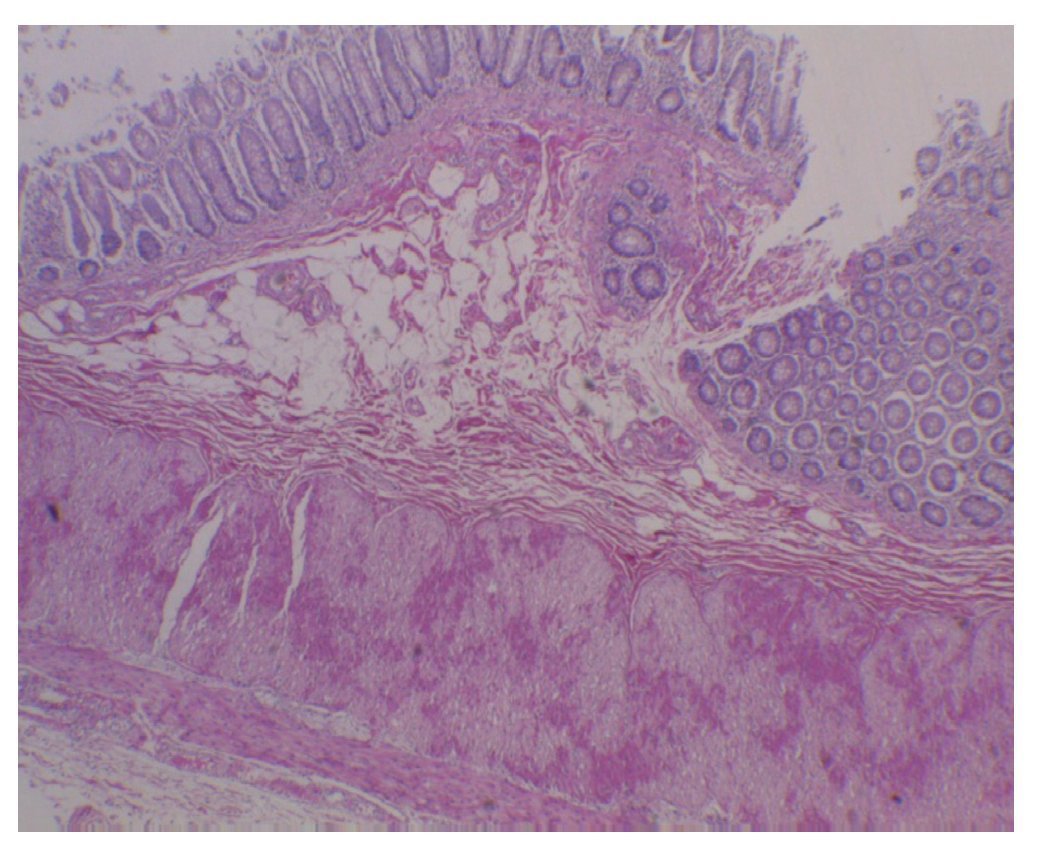
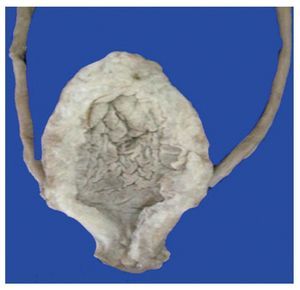
Está descrito en la historia clínica que esta paciente había presentado múltiples cuadros de infección de vías urinarias inferiores. En la vejiga destacó el edema de la mucosa y el engrosamiento importante de la pared muscular, de aproximadamente de 1 cm de espesor. Sin embargo, la uretra vesical está permeable. Histológicamente, se observó hipertrofia de la pared vesical pero no hay fibrosis y tampoco había datos de procesos infecciosos o reactivos recientes15,16. Lo único que se observa es la hipertrofia de la pared, secundaria a los múltiples procesos infecciosos que presentó la paciente (fig. 9). En la historia clínica se describe que esta niña presentaba también secreción vaginal, macroscópicamente el aparato reproductor con ovarios, útero y vagina no presentaban alteraciones. Al momento del estudio, se tomó un frotis de la secreción vaginal y únicamente se observaron células epiteliales, no había presencia de hongos, inclusiones virales ni otros microorganismos. Los cortes que corresponden al útero, mostraron el exocérvix con epitelio plano estratificado no queratinizado, íntegro y ligera congestión de los vasos estromales. El endometrio tampoco mostró alteraciones histológicas, los ovarios con folículos primarios y el estroma sin alteraciones.
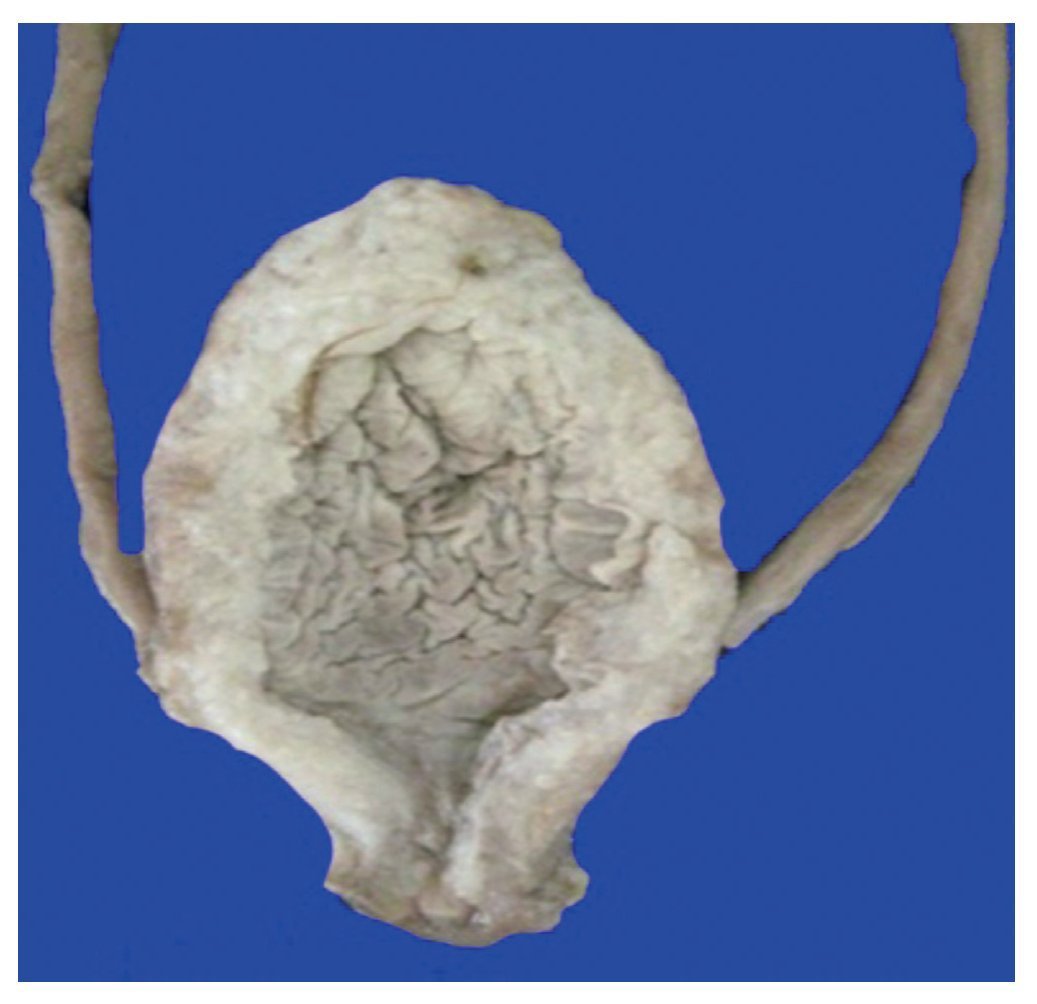
Figura 9 Fotografía macroscópica de la vejiga sin evidencia de estenosis uretral, con hipertrofia de la pared muscular.
La glándula suprarrenal con congestión de la corteza y de la médula. No había otras alteraciones.
Con estos hallazgos se integraron los siguientes diagnósticos concomitantes:
• Bronconeumonía bilateral
• Edema intraalveolar bilateral
• Atrofia cerebral (1175 g vs 1250 g)
• Hipertrofia de la pared vesical
• Datos anatómicos de choque:
— Miopatía visceral hipóxico isquémica
— Necrosis tubular aguda
— Congestión multivisceral
Los cultivos post mórtem resultaron de la siguiente manera:
• Hemocultivo: Staphylococcus aureus, Staphylococcus epidermidis, Streptococcus viridans
• Pulmón derecho: Streptococcus viridans, Strepto coccus sp.
• Pulmón izquierdo: Streptococcus viridans, Streptococcus sp.,Staphylococcus aureus
• Intestino delgado: Pseudomonas stutzeri, Shewanella putrefaciens
• Intestino grueso: tres morfotipos de Escherichia coli, Citro bacter youngue, Citrobacter amalonaticus
• Perianal: Escherichia coli, Citrobacter youngue, Citrobacter amalonaticus
• LCR, bazo e hígado: negativos
Cabe mencionar que no se encontraron focos infecciosos ni actividad neoplásica. Probablemente, la paciente estaba infectada pero no hay evidencia macro ni microscópica; únicamente la repercusión anatómica del choque, el daño hepático por los medicamentos y la fibrosis en el hígado causada por la hemosiderina tan extensa.
4. Comentarios de expertos
4.1. Oncología (Dr. Miguel Ángel Palomo)
Pronóstico. Existen dos datos importantes: uno es el sitio de recaída y otro es cuánto tiempo en remisión llevaba el paciente. En este caso, el sitio de recaída fue extramedular en sistema nervioso central y el tiempo a la recaída fue de, aproximadamente, 24 meses. De acuerdo con esto, la posibilidad de lograr una segunda remisión era prácticamente del 95%. Los pacientes con recaída extramedular después de 18 meses de mantenimiento, tratados exclusivamente con quimioterapia, tienen una supervivencia global a 5 años del 40%. En este caso con recaída en el sistema nervioso central, la paciente no se hubiera beneficiado con el trasplante de médula ósea.
4.2. Oncología (Dra. Elisa Dorantes Acosta)
Toxicidad de la quimioterapia. Existen diversos factores que afectan la farmacocinética de los quimioterapéuticos, como la edad, la distribución del agua corporal y la fracción unida a proteínas. Esta paciente no era recién nacida ni se tienen datos de desnutrición importante que condicionara hipoalbuminemia.
Para evaluar la toxicidad de la quimioterapia, se utiliza la escala de la Organización Mundial de la Salud, que va de cero a cuatro. Cada fármaco tiene un grado de toxicidad, además de la interacción entre los diversos medicamentos. Algunos tienen dosis limitantes, por ejemplo, los que tienen toxicidad grado IV. Existen estudios a nivel molecular sobre farmacogenética y farmacocinética, donde la determinación de algunos genes y polimorfismos podría ayudar a considerar el ajuste de algunas dosis.
4.3. Urología (Dr. Fernando González Ledón)
Estenosis uretral e infección de vías urinarias. En ocasiones, al realizar el interrogatorio, no hay datos que sugieran infección de vías urinarias, y en el momento de tomar el urocultivo las medidas no son las adecuadas. Se comentó en este caso que las infecciones de vías urinarias pudieron desencadenar vulvovaginitis, pero no es así; por el contrario, la causa de las infecciones es la ascendencia de las bacterias desde la vulva y el ano. Cabe aclarar que el reflujo vesicoureteral no es la causa de la infección de vías urinarias. La causa es que las bacterias lleguen a la vejiga, y la mayoría de las bacterias se van a manifestar, si no hay reflujo, con síntomas de vías urinarias bajas como cistitis, uretritis o simplemente meatitis. La meatitis de repetición es la que puede dar una estenosis, pero no es de la uretra femenina, sino que es simplemente una pérdida de la elasticidad del meato, por lo que se va a comportar como obstructivo. La uretra femenina es un tubo muscular que carece de cuerpo esponjoso, por lo que es prácticamente imposible que haya estenosis. En el caso que se sospeche esta entidad, es necesario realizar un uretrocistograma miccional para ver estas características. En el caso del engrosamiento de la vejiga, la primera sospecha es un padecimiento neurológico, o en pacientes con alteraciones miccionales que tengan síntomas avanzados y que no reciban tratamiento, pueden tener hipertrofia de la vejiga. En cuanto a la prevención de la infección de vías urinarias, el 80% de las niñas que llegan por primera vez a la consulta de urología tienen vulvovaginitis caracterizada por eritema y ardor, lo que es un factor de riesgo para la colonización de bacterias e infección de vías urinarias. Por ello, se tiene que enseñar a todas las pacientes a orinar, especialmente a aquellas con factores de riesgo e inmunocompromiso que pueda favorecer infecciones recurrentes.
4.4. Infectología (Dr. Servelio Moreno Espinosa)
Sensibilidad microbiana a nitrofurantoína. En pacientes con estas características, es necesario tener en cuenta la susceptibilidad al germen, el mecanismo de acción del antibiótico y el estado de inmunocompetencia. En infecciones de vías urinarias bajas, la nitrofurantoína es un fármaco muy estable. A pesar de su amplio uso, la recopilación de estudios de las 32 entidades federativas documenta una resistencia del 15%. Se considera una resistencia menor del 20% para que un fármaco sea adecuado, por lo que su uso se considera correcto.
Listeriosis. En cuanto a la Listeria monocytogenes, su aislamiento es más frecuente en pacientes con lupus que en pacientes inmunocomprometidos por quimioterapia. Se infiere que, cuando se aisló en el hemocultivo de esta paciente, ya se encontraba con tratamiento antibiótico. Si bien el tratamiento de elección debe ser ampicilina, esta paciente estaba siendo tratada con vancomicina, que, aunque no es el tratamiento de elección, sí es eficaz, además que la paciente presentaba buena evolución, por lo que no fue necesario administrar ampicilina.
4.5. Hematología (Dra. Mariana Revueltas)
Hemosiderosis. En diversos estudios se ha observado que existe una dosis de transfusiones como factor de riesgo de 120 ml/kg, en dosis acumulada. En el hospital analizamos 85 pacientes oncológicos, los cuales habían sido multitransfundidos. Se agruparon en menos de 10 transfusiones, de 10 a 15 transfusiones y más de 20 transfusiones. Algunos pacientes presentaban insuficiencia hepática. Es muy importante tener en consideración el número de transfusiones y evaluar los niveles de ferritina.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Recibido el 31 de enero de 2014;
aceptado el 6 de febrero de 2014
* Autor para correspondencia.
Correo electrónico:bcnhim20091@hotmail.com (M.A. Escobar-Sánchez).