La trombosis de la vena yugular es una causa muy infrecuente de trombosis venosa y supone menos del 5% de las manifestaciones de la enfermedad tromboembólica. Más excepcional aún resulta el hallazgo de formas idiopáticas de esta patología.
Presentación del casoPresentamos el caso de una mujer, ama de casa, sin antecedentes personales de interés salvo asma desde la adolescencia y obesidad. No hábitos tóxicos. No toma anticonceptivos. A raíz de un cuadro catarral se detecta un bulto no doloroso y no fluctuante en la base derecha del cuello. La radiografía de tórax no mostraba alteraciones y la ecografía de cuello puso de manifiesto la presencia de trombosis en la vena yugular derecha. Se realizó un estudio exhaustivo para filiar su etiología pero no se halló ninguna causa, por lo que se la ha catalogado como idiopática. Nuestra paciente desarrolló además un cuadro de tromboembolismo pulmonar que requirió ingreso hospitalario. Tras tratamiento con apixabán la evolución ha sido satisfactoria.
ConclusionesEl diagnóstico de trombosis de la vena yugular idiopática exige la exclusión de todas sus posibles causas, principalmente tumores. Hasta un 5% de los pacientes diagnosticados de trombosis venosa profunda desarrollan neoplasias en el plazo de un año, por lo que estamos obligados a realizar un seguimiento de estos pacientes ante la posibilidad de su aparición en un futuro.
Jugular vein thrombosis is a very rare cause of venous thrombosis, and accounts for less than 5% of the manifestations of thromboembolic disease. Even more exceptional is the finding of idiopathic forms of this pathology.
Case presentationThe case is presented of a woman, a housewife, with no personal history of interest other than asthma since adolescence and obesity. She had no toxic habits, and does not use contraceptives. As a result of a clinical picture of catarrh, a non-painful and non-fluctuating bulge was detected in the right base of the neck. The chest radiograph showed no abnormalities, and the neck ultrasound revealed the presence of thrombosis in the right jugular vein. An exhaustive study was carried out to identify its aetiology, but no cause was found, for this reason it has been classified as idiopathic. Our patient also developed a pulmonary thromboembolism that required hospital admission. After treatment with apixaban the outcome was satisfactory.
ConclusionsThe diagnosis of thrombosis of the idiopathic jugular vein requires the exclusion of all possible causes, mainly tumours. Up to 5% of patients diagnosed with deep vein thrombosis develop neoplasms within a year, thus these patients must be monitored due to the possibility of their appearance in the future.
La trombosis de la vena yugular (TVY) es una causa muy infrecuente de trombosis venosa: supone menos del 5% de las manifestaciones de la enfermedad tromboembólica1. Más excepcional aún resulta el hallazgo de formas idiopáticas de esta patología. Se ha relacionado con infecciones locales, estados de hipercoagulabilidad, neoplasias, etc.2. Presentamos el caso de una mujer en la que, tras un estudio exhaustivo, no se ha llegado a diagnosticar ningún otro proceso asociado. Creemos que la escasa literatura existente y la importancia de su conocimiento, por las repercusiones futuras que pudiera tener, justifica el conocimiento y seguimiento de este tipo de patología en atención primaria.
Presentación del casoMujer de 45 años. Casada. Trabaja atendiendo las labores de su casa. No refiere alergias medicamentosas. No hábitos tóxicos. No hipertensión, diabetes ni dislipemia. Obesidad. Asma bronquial desde la adolescencia. Reglas irregulares abundantes, un parto eutócico. No abortos. Antecedentes familiares: la madre falleció de un tumor en la espalda (no sabe precisar más); padre y hermanos sanos. Toma broncodilatadores y corticoides inhalados en las fases de reagudización de su proceso asmático. No toma anticonceptivos.
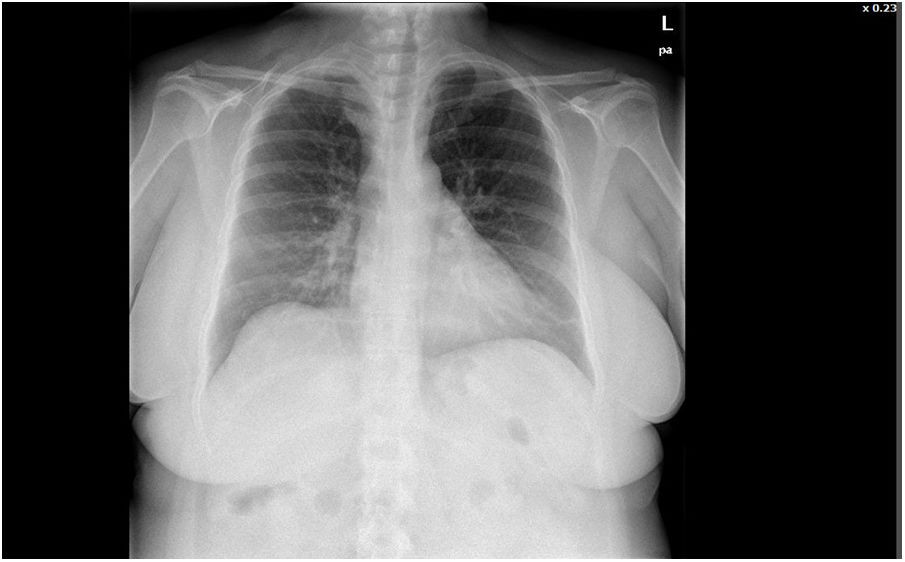
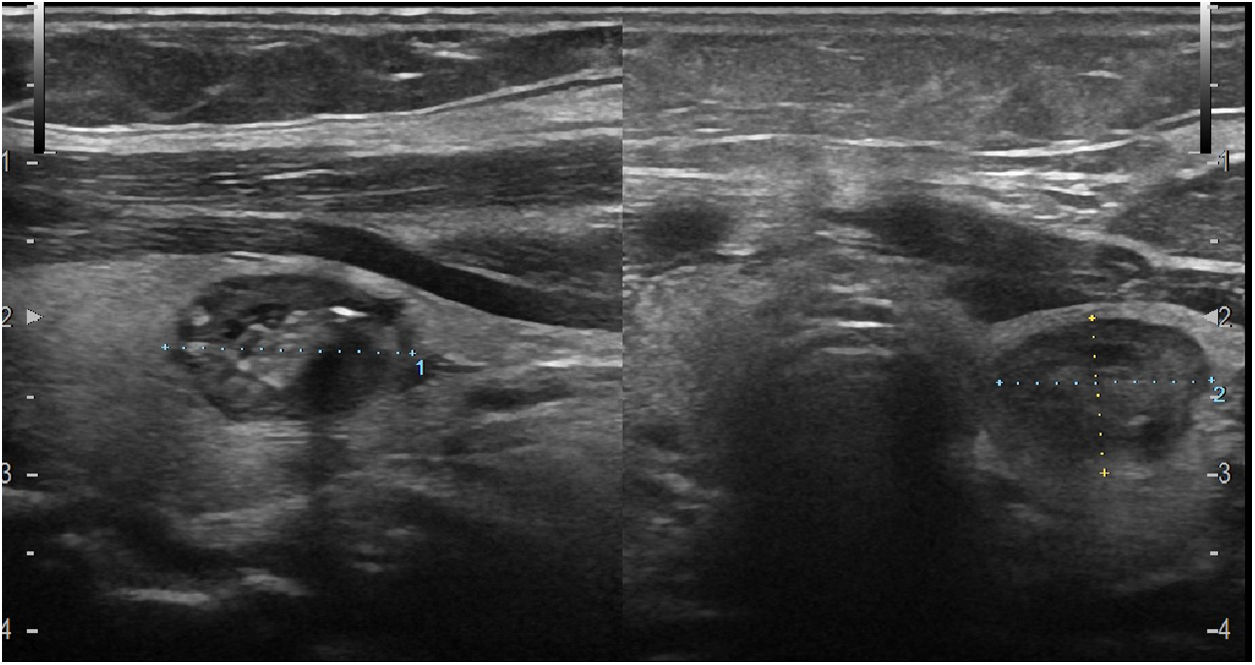
Acude a nuestra consulta porque desde hace 3días nota malestar general y tos. Sensación febril no termometrada y sensación disneica. A la exploración estaba consciente, orientada, y la saturación de oxígeno era del 98%. No presentaba ingurgitación yugular y los pulsos carotídeos eran simétricos, sin soplos a la auscultación. Se palpaba lóbulo tiroideo izquierdo y una tumefacción dolorosa en la base derecha de cuello, bien delimitada, no pulsátil, no caliente ni fluctuante. La auscultación cardiaca y pulmonar fue normal. No existía edema en miembros inferiores ni signos de trombosis venosa profunda. El sistemático de sangre y la bioquímica fueron normales. ECG y radiografía de tórax (fig. 1) normales. En la ecografía cervical (fig. 2), realizada en nuestro centro de salud, se detecta TVY derecha y nódulo tiroideo izquierdo de 16×13×10mm, de bordes bien definidos y sin vascularización. Ante este hallazgo se ingresó a la paciente en nuestro hospital de referencia, donde se completó el estudio. Se realizó punción-aspiración del nódulo tiroideo, y el diagnóstico anatomopatológico fue de nódulo coloideo. Anticuerpos antinucleares y anticardiolipina negativos, hormonas tiroideas y coagulación normales, excepto fibrinógeno (973mg/dl). Marcadores tumorales: CEA, CA15.3, CYFRA21.1, CA19.9 normales; CA125, 336U/ml (elevado). Proteinograma compatible con proceso inflamatorio inespecífico. En la tomografía computarizada (TAC) toracoabdominal se detecta defecto de repleción en arteria pulmonar derecha en relación con tromboembolismo pulmonar, TVY derecha y de la vena subclavia derecha. Mamografía, colonoscopia y gastroscopia normales. PET-TAC sin evidencia de enfermedad maligna metabólicamente activa. La paciente fue tratada con apixabán, con buena evolución hasta la actualidad.
DiscusiónLa TVY fue descrita por primera vez por Long en 1912 en un paciente diagnosticado de absceso periamigdalino. Actualmente las causas más frecuentes son los catéteres venosos centrales, la adicción a drogas por vía parenteral y los tumores3. La TVY puede asociar embolismo pulmonar hasta en el 0,5% de los casos si es aislada, o en el 2,4% cuando asocia la trombosis de las venas subclavia o axilar; la mortalidad de esta entidad es del 14% al mes y del 42% al año4. El diagnóstico de TVY idiopática exige la exclusión de todas estas causas, principalmente tumores. La asociación entre trombosis venosa profunda y cáncer está ampliamente documentada en la literatura médica5. Aunque en nuestro caso no se ha diagnosticado ningún tumor, estamos obligados a realizar un seguimiento de la paciente, puesto que hasta el 5% de los pacientes diagnosticados de trombosis venosa profunda desarrollan cáncer en el plazo de un año6. En muchos casos es asintomática. Cuando produce síntomas, los más habituales son dolor en el cuello y masa o tumefacción en la cara lateral del cuello. Las complicaciones principales son el embolismo pulmonar y la trombosis de la vena subclavia, ambas presentes en nuestra paciente. La TAC es la técnica de imagen no invasiva diagnóstica de elección, si bien el eco-doppler nos proporciona una aproximación diagnóstica muy sensible7. El tratamiento de elección es la anticoagulación con heparina de bajo peso molecular y acenocumarol. Recientemente los nuevos anticoagulantes orales (dabigatrán, apixabán o rivaroxabán) han obtenido indicación en la trombosis venosa profunda y el tromboembolismo pulmonar, si bien no están financiados por el Sistema Nacional de Salud para estas patologías.
1. La anamnesis y la exploración física adecuadas pueden poner de manifiesto patologías diferentes del motivo de consulta de nuestros pacientes, con mayor implicación para su salud.
2. La enfermedad tromboembólica venosa no es una entidad únicamente propia de personas con factores de riesgo.
3. Hemos de tener presente la aparición de enfermedad tromboembólica en cualquier territorio.
4. Los nuevos anticoagulantes, aunque indicados en este tipo de patología, actualmente no están financiados, y esto puede suponer un coste muy importante para los pacientes.
5. No encontrar una causa que origine el fenómeno tromboembólico nos obliga al seguimiento de los pacientes ante la asociación de esta patología con neoplasias.
Los autores declaran que no existe conflicto de intereses en relación con el caso.