El programa de seguimiento farmacoterapéutico en pacientes tratados con opioides es la actividad en la que el farmacéutico se responsabiliza de las necesidades del paciente relacionadas con los medicamentos mediante la detección, la prevención y la resolución de problemas relacionados con los medicamentos (PRM), de forma continuada y sistematizada, en colaboración con el paciente y con los demás profesionales sanitarios a fin de mejorar la calidad de vida del paciente1.
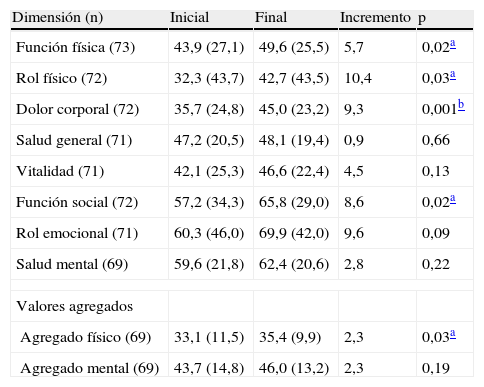
Presentamos un estudio cuasi-experimental (comparación antes-después) de 93 pacientes con un dolor crónico no oncológico en tratamiento con opioides en seguimiento durante 6 meses en farmacias comunitarias de Valencia. Se han valorado las variables demográficas, los medicamentos utilizados, el cumplimiento terapéutico (test de Morisky-Green), la escala visual analógica del dolor, los PRM2, las intervenciones farmacéuticas (IF) y la calidad de vida (cuestionario SF-36). Completó el programa el 83% de los pacientes incluidos (edad media ± desviación estándar: 66 ± 15 años). La evaluación de la información permitió al farmacéutico detectar PRM en el 84% de los pacientes. El 36% de los 132 PRM se debían a inefectividad analgésica y el 37% se debían a problemas de seguridad (mayoritariamente estreñimiento [45%]). Se realizaron 330 IF para intentar resolverlos: 129 (39%) consistieron en derivar el paciente al médico informándole del problema, lo que supuso cambios en la farmacoterapia en 108 ocasiones, y 201 (61%) fueron IF directas sobre el paciente que consistieron principalmente en cambios en farmacoterapia de especialidades farmacéuticas publicitarias (28%), recomendaciones de hábitos o de consejos dietéticos (29%) y estrategias para mejorar el cumplimiento (37%). El seguimiento y la intervención por parte del farmacéutico consiguieron mejorar significativamente 4 dimensiones del cuestionario SF-36 (tabla 1), lo que mejoró la calidad de vida en cuanto al valor agregado físico (incremento de 2,3; intervalo de confianza del 95%: 0,2 a 4,4). Los pacientes se mostraron satisfechos con el seguimiento farmacoterapéutico y la IF resolvió el 47% de los PRM. El seguimiento farmacoterapéutico por parte de farmacéuticos comunitarios instruidos detecta PRM3 y en este trabajo se han identificado en la mayoría de los pacientes con dolor crónico tratados con opioides; estos PRM dificultan la efectividad y la seguridad del tratamiento y pueden contribuir a reducir la calidad de vida de estos pacientes, en los que ya está especialmente deteriorada4. La IF actúa fundamentalmente sobre el incumplimiento del tratamiento que se acentúa en nuestro caso por la falta de información o temores a la medicación con opioides5. Además, la IF se dirige a la prevención y al tratamiento de las reacciones adversas (se destaca el estreñimiento) y, a través de la derivación al médico, a la modificación de estrategias terapéuticas para el control del dolor.
Valores promedio de las dimensiones de calidad de vida del cuestionario SF-36 y los valores agregados (físico y mental)
| Dimensión (n) | Inicial | Final | Incremento | p |
| Función física (73) | 43,9 (27,1) | 49,6 (25,5) | 5,7 | 0,02a |
| Rol físico (72) | 32,3 (43,7) | 42,7 (43,5) | 10,4 | 0,03a |
| Dolor corporal (72) | 35,7 (24,8) | 45,0 (23,2) | 9,3 | 0,001b |
| Salud general (71) | 47,2 (20,5) | 48,1 (19,4) | 0,9 | 0,66 |
| Vitalidad (71) | 42,1 (25,3) | 46,6 (22,4) | 4,5 | 0,13 |
| Función social (72) | 57,2 (34,3) | 65,8 (29,0) | 8,6 | 0,02a |
| Rol emocional (71) | 60,3 (46,0) | 69,9 (42,0) | 9,6 | 0,09 |
| Salud mental (69) | 59,6 (21,8) | 62,4 (20,6) | 2,8 | 0,22 |
| Valores agregados | ||||
| Agregado físico (69) | 33,1 (11,5) | 35,4 (9,9) | 2,3 | 0,03a |
| Agregado mental (69) | 43,7 (14,8) | 46,0 (13,2) | 2,3 | 0,19 |
Valores expresados en media (desviación estándar).Escala de puntuación de dimensiones de 0 a 100 (mínima a máxima calidad de vida), excepto los valores agregados que están estandarizados respecto al valor de la población española (50) (Institut Municipal d’Investigació Mèdica [IMIM]).
n varía según la recuperación de cuestionarios.
Este trabajo corrobora la efectividad de programas de seguimiento por parte del farmacéutico en colaboración con otros profesionales de atención primaria, para mejorar la utilización de los medicamentos y la calidad de vida de una población con gran deterioro funcional y psicológico6.
Los resultados preliminares de este estudio se presentaron en el V Congreso de Atención Farmacéutica (Oviedo, 2007).
A los farmacéuticos que han participado en este programa de seguimiento farmacoterapéutico: Arnandiz Martínez, J; Ausina Aguilar, P; Bautista Miñana, J; Benavent Quilis, M; Bofí Martínez, P; Bosh Hervás, A; Caballer Lorenzo, C; Edo Moral, L; Fuentes Marchal, A; García López, R; Gómez Pérez, M; Hernández Díaz, E; Iranzo López, H; Just Martínez, MJ; Lapiedra Antaursula, A; March Arbós, P; Martín Ramírez, MJ; Montañana Aznar, E; Nogales Martínez, A; Raga Asins, JA; Roig Benavent, MJ; Romero Ramón, JJ; Sanchis Utrabo, S; Saus Iborra, P; Serrano Calatayud, MA; Soler Ruiz, S; Tudela Cuenta, J; Urcullu Donat, B; Vidal Lapiedra, A; Villar Calvo, MI; Zamorano Soler, MJ y Zuriaga Cosin, MF.
Queremos agradecer también el apoyo institucional del MICOF de Valencia y especialmente a M.a Teresa Guardiola Chorro, la ayuda en el tratamiento informático de los datos a Raúl Cámara Martín y la ayuda en el análisis estadístico a David Conesa y Rubén Amorós.