Introducción
Como en otros países de nuestro entorno, la atención a las urgencias en Cataluña y Barcelona constituye uno de los ámbitos clave del sistema sanitario, tanto desde el punto de vista asistencial como por el impacto social que representa. El problema de la masificación y la utilización inadecuada de los servicios de urgencia hospitalarios es común en todos los países desarrollados, ya se trate de un modelo tipo Sistema Nacional de Salud o bien de sistemas basados en el mercado libre oferta y demanda, como en Estados Unidos1-4.
En los últimos años se ha producido un aumento en el número de urgencias hospitalarias atendidas en todo el Estado español5. Una elevada proporción de casos son pacientes que utilizan los servicios de urgencia de forma inadecuada, ya sea por problemas banales, problemas organizativos que afectan a otras áreas del sistema sanitario, problemas sociales o por otras causas. Así, esta masificación de los servicios de urgencia hospitalarios puede ser a expensas de casos que podrían ser asistidos en otros niveles de atención sanitaria, fundamentalmente la atención primaria de la salud5.
Los factores que pueden estar asociados a dicho incremento están relacionados con la demanda, que incluye las características demográficas, culturales y el estado de salud de la población.
Es evidente que buscar soluciones efectivas para el abordaje de este problema pasa por un proceso de análisis en profundidad de todos los elementos que intervienen directa o indirectamente en el proceso, y sobre todo los que prestan servicios de atención urgente.
El Servei Català de la Salut (CatSalut), como aseguradora pública de servicios sanitarios en Cataluña, ha tenido en los últimos años una dedicación prioritaria a la atención urgente, ejecutando diferentes acciones para conseguir una óptima adecuación de la oferta, mejorar la coordinación entre los recursos y promover la participación de las entidades provisoras y de los profesionales de las diferentes disciplinas relacionadas con la atención urgente.
En este contexto, en el año 1999 se implantó el «Plan Integral de Urgencias de Cataluña (PIUC)», cuyo objetivo era vertebrar todas las acciones que desde los diferentes niveles de atención, servicios y dispositivos sanitarios se organizasen para afrontar de manera efectiva los cambios en las necesidades de atención urgente. En el caso de Barcelona el PIUC se adapta a las particularidades de una gran urbe con una importante concentración de recursos de alta tecnología. Para ello, era necesario conocer las características demográficas y clínicas de la población demandante de atención urgente en la ciudad de Barcelona, el patrón de utilización de los diferentes recursos y las variaciones en el comportamiento de las urgencias.
Los servicios sanitarios implicados
El análisis de las urgencias atendidas en los centros sanitarios de cobertura pública de la ciudad de Barcelona (padrón de 1996: 1.508.805 habitantes) debe tener en cuenta las posibles variaciones estacionales.
Para ello, se seleccionaron 3 semanas pertenecientes a diferentes períodos del año: Del 15 al 21 de junio de 1999, del 19 al 25 de octubre de 1999 y del 18 al 24 de enero del 2000. Se consideraron todos los episodios de atención urgente atendidos en los centros:
- Diez centros hospitalarios de la red de hospitales de uso público (RHUP): Hospital General Vall d'Hebron (ICS), Hospital Traumatologia Vall d'Hebron (ICS), Hospital Materno-Infantil Vall d'Hebron (ICS), Hospital de la Sta. Creu i Sant Pau, Hospital Clínic de Barcelona, Hospital del Mar (IMAS), Hospital de l'Esperança (IMAS), Hospital de la Creu Roja, Hospital del Sagrat Cor y Clínica Plató.
- Once centros de atención continuada (CAC) y dos dispensarios (Carrer Valencia y Peracamps) que ofrecen atención fuera del horario normal de funcionamiento de los centros de atención primaria (CAP).
- Centros de atención primaria (CAP): 52 CAP. De la actividad realizada por los CAP, se recogió exclusivamente información de la atención domiciliaria urgente realizada por los profesionales de los CAP.
- El servicio coordinador de urgencias de Barcelona (SCUB-061). Este servicio dispone de diferentes alternativas para dar respuesta a la demanda según se trate de una urgencia, una emergencia o un traslado urgente no sanitarizado (TUNS).
Por otra parte, para obtener la información relativa a la actividad urgente, realizada desde los CAP se seleccionaron 3 equipos de atención primaria (EAP), de los cuales se recogió dicha información (tabla 1) durante el siguiente período: del 18 al 30 de octubre y del 17 al 29 de enero6.
Actividad según el recurso, el día de la semana y la franja horaria
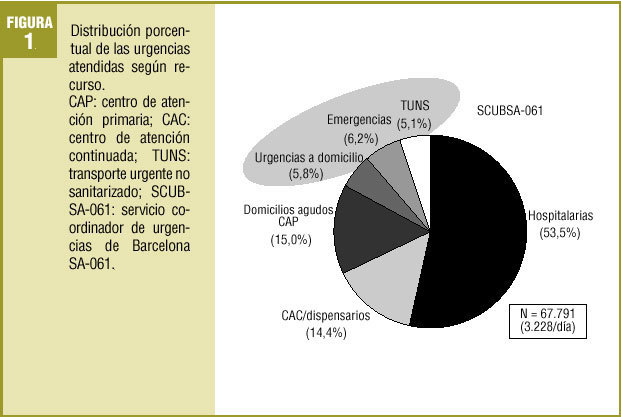
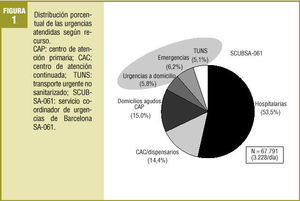
Durante las 3 semanas del estudio se registraron un total de 67.791 urgencias en los diferentes recursos analizados, con una media de 3.228 urgencias/día. Además, el SCUBSA-061 recibió un total de 37.355 llamadas (1.779 llamadas diarias), un 69% de las cuales se resolvieron telefónicamente sin necesidad de movilizar ningún servicio. En la figura 1 se presenta la distribución de las urgencias atendidas por recurso (no incluye las llamadas al 061).
La actividad fue un 23% superior durante la semana de enero que la registrada durante la semana de junio. Dicho incremento se observó en todos los recursos excepto en los hospitales.
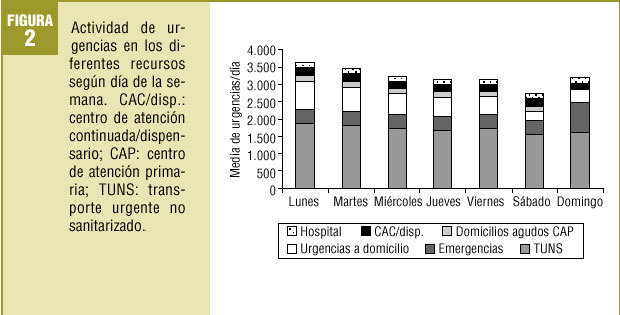
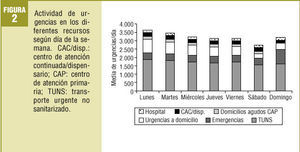
Globalmente, el día de la semana con un mayor número de urgencias atendidas fue el lunes (3.651), disminuyendo durante la semana hasta el sábado, para volver a aumentar el domingo (fig. 2). Este comportamiento se repitió básicamente en los hospitales, mientras que para los CAC y el SCUBSA-061 el día de máxima actividad fue el domingo.
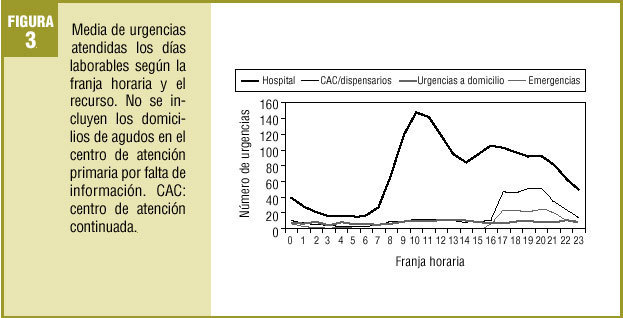
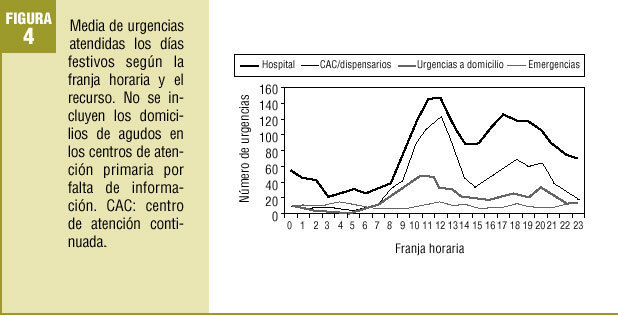
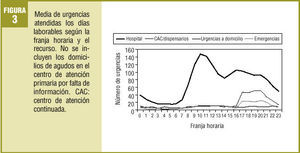
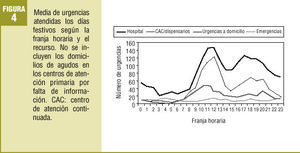
Las franjas horarias de mayor actividad variaron según se tratase de un día laborable o festivo. De hecho, la oferta horaria de los diferentes recursos varió según los días. Así pues, durante los días laborables, la máxima actividad de urgencias por hora se registró entre las 9 h y las 13 h y entre las 16 h y las 20 h en los hospitales, entre las 17 h y las 22 h en los CAC y en las urgencias a domicilio atendidas por el SCUBSA-061 (fig. 3). Durante los días festivos, en los CAC y en las urgencias a domicilio del SCUBSA-061 se registró un aumento de la actividad también entre las 9 h y las 13 h. En los hospitales la distribución de la actividad fue similar a los días laborables (fig. 4).
Las emergencias se mantuvieron estables a lo largo del día durante todos los días de la semana.
Los datos expuestos coinciden, en general, con los obtenidos en otros estudios realizados en nuestro entorno4,5,17, aunque son pocos los que incluyen todos los recursos públicos destinados a la atención urgente y se centran básicamente en los hospitales. Nuestro estudio se refiere a la ciudad de Barcelona, con unas características peculiares por lo que se refiere a su estructura urbana y asistencial. Además, sólo considera los recursos sanitarios públicos y en este caso debemos tener en cuenta la importante dotación de hospitales privados ubicados en la ciudad: aproximadamente el 43% de las urgencias hospitalarias en Barcelona se atienden en centros privados.
Características de la población atendida
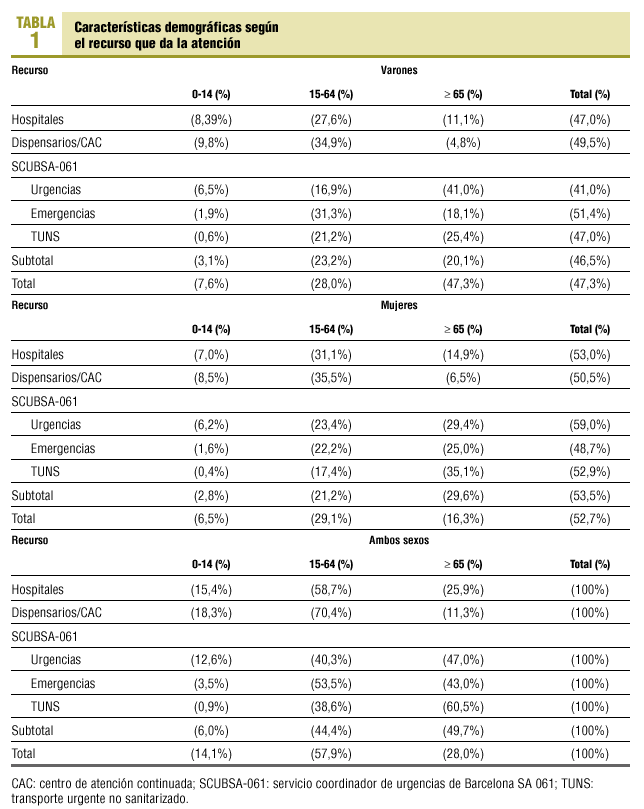
Globalmente, el 52,7% de la población atendida en los diferentes recursos de atención urgente fueron mujeres. El predominio de las mujeres es la característica de todos los recursos excepto en el caso de las emergencias (48,6% de mujeres).
El 57,9% de la población atendida tenía entre 15 y 64 años. Éste fue el grupo predominante en los servicios de urgencia hospitalarios, CAC, dispensarios y emergencias.
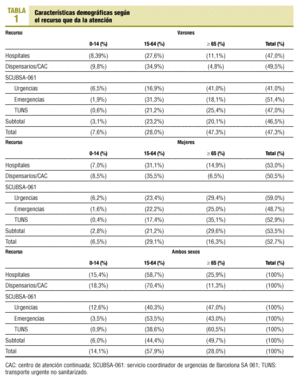
El grupo de edad de más de 64 años representó el 28% del total, y fue atendido mayoritariamente en los centros hospitalarios (58,6%). El 47% de las urgencias atendidas por el SCUBSA-061, como «urgencia a domicilio» pertenecía al grupo de mayores de 64 años y también el 60,5% de los casos atendidos por el TUNS (tabla 1; se excluye los domicilios de agudos de los CAP).
Por lo que se refiere a las urgencias a domicilio atendidas por profesionales de los CAP, el 56,2% de los casos correspondieron a mujeres y el 49,6% tenía más de 64 años de edad.
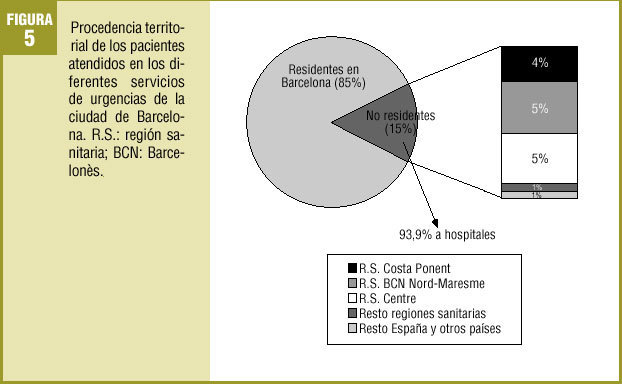
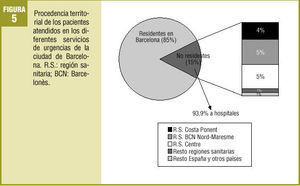
Del total de urgencias atendidas, el 85% eran pacientes residentes en la ciudad de Barcelona, el 15% restante procedía básicamente de las regiones limítrofes. Concretamente, el 89,3% de las urgencias de fuera de Barcelona pertenecía a las regiones sanitarias de Barcelonès Nord i Maresme, Centre y Costa de Ponent (fig. 5).
El 93,9% de las urgencias procedentes de fuera de Barcelona estuvieron atendidas en los centros hospitalarios.
La tasa de urgencias atendidas entre los residentes en Barcelona (BCN) fue globalmente de 710 urgencias/1.000 habitantes BCN/año y en los hospitales de 348 urgencias/1.000 habitantes BCN/año.
Patrones de utilización y perfiles de usuarios
El patrón de utilización difiere según el recurso analizado; así, el perfil general de utilización en el caso de los servicios de urgencia extrahospitalarios (SUEH) es el siguiente: en los CAC y recursos similares se trata de personas de entre 15 y 44 años de edad (51,8%) que acuden al centro por problemas relacionados con lesiones (heridas, contusiones y esguinces) y por problemas respiratorios (48,9%). Los CAC presentan una mayor actividad por la tarde, fuera del horario de atención de los CAP (por la tarde y los días festivos por la mañana).
La actividad realizada por los CAC representa sólo el 14% de la actividad global; disponen de una infraestructura muy reducida, sin acceso en general a los servicios básicos de radiología y laboratorio y sin estar vinculados a los profesionales de los centros de atención primaria de su ámbito de influencia; además, son poco conocidos por parte de la población general8. Creemos que, de forma global, los CAC no tienen capacidad sustitutiva real cuando los centros de atención primaria cierran; así, para conseguir un óptimo aprovechamiento de este tipo de recursos deberían mejorarse las condiciones de trabajo en estos centros, dotándolos de una infraestructura superior y, por supuesto, potenciando su relación y coordinación con los CAP o incluso, a la larga, mediante la integración plena de dichos centros a los CAP. En este sentido, diversos autores británicos coinciden sobre la necesidad de integración de recursos9,10. Brogan et al concluyen sobre los out of hours (fuera de horas) que su sostenibilidad depende, en el futuro, de un cambio organizativo sustancial10; estos autores proponen un nuevo modelo basado en centros de atención primaria con un enfoque multidisciplinario, integrando en ellos la consulta telefónica y de triage (medidas de selección de pacientes) y la atención de lesiones leves, y potenciando las funciones del personal de enfermería.
En el caso de las urgencias atendidas por el SCUBSA-061 en el domicilio, también se concentra fuera del horario de atención de los CAP; se trata de personas de más de 64 años, mayoritariamente (47%), cuyo diagnóstico se concentra en el grupo de problemas del aparato respiratorio y signos y síntomas mal definidos (59,6%)7.
El perfil general de utilización, en el caso de los SUH, se caracteriza por tratarse de personas de entre 15 y 64 años (57,9%), grupo por otra parte mayoritario en la población general: un 67,4% (según el padrón de 1996), de predominio ligeramente femenino (52,7%), que acude al servicio de urgencias preferentemente por la mañana, tanto los días laborables como los festivos, aunque especialmente los lunes y por problemas relacionados con el grupo diagnóstico de lesiones y envenenamientos (24,1%) (concretamente por lesiones superficiales y contusiones) y síntomas y signos mal definidos (14,1%). Estos pacientes acuden por propia iniciativa (79,8%), y el proceso se resuelve con la derivación de éstos a su domicilio (84,1%).
Así pues, definido el perfil de usuario para cada tipo de recurso, observamos que se identifica una franja horaria de alta frecuentación por la tarde, coincidente en los SUH y SUEH. Por otra parte, los SUH son el recurso preferido por parte de la población para resolver sus problemas de salud identificados como urgentes (el 53,5% de las urgencias fueron resueltas en un recurso hospitalario). Sin embargo, es importante considerar que no se incluyó la actividad realizada en los CAP que podría considerarse como urgente y que es etiquetada como visita espontánea, preferente o urgente.
Desde la atención primaria hasta el hospital
Si consideramos las visitas urgentes atendidas por algunos EAP en el CAP y asumiendo un comportamiento homogéneo en todo el territorio de Barcelona, con todas las limitaciones que ello supone, éstas se estimaron en unas 40.185, que se realizarían durante 3 semanas en la ciudad de Barcelona, de modo que deberían ser añadidas a las 67.791 visitas urgentes recogidas en el estudio (fig. 1) y así obtendríamos que, de hecho, sólo el 33,6% de las visitas urgentes se atienden en un SUH frente al 66,4% resueltas en los SUEH. Éste es un aspecto que consideramos fundamental y que debe tenerse en cuenta en la planificación de estrategias de actuación para el abordaje de la atención urgente.
El 79,8% de los pacientes atendidos en urgencias del hospital accedieron al centro por propia iniciativa, mientras que un 4,9% fueron derivados por un médico de familia o especialista, un 3,4% a través del SCUBSA-061, un 2,9% a través de otros hospitales y un 3,1% por el propio servicio de urgencias; el 5,9% restante corresponde a otras causas. En el grupo de más de 64 años el porcentaje que acudió por propia iniciativa fue inferior (72,2%), a expensas de derivaciones por parte de otro médico o por el SCUBSA-061 (7,3 y 7,2%, respectivamente).
En el caso de los CAC, el porcentaje de casos que acudieron por propia iniciativa fue del 87,5%, un 2,9% fue derivado por el SCUB-061 y un 1,7% procedía de centros hospitalarios.
De las urgencias atendidas en los hospitales, se ha realizado alguna prueba diagnóstica en el 47,5% de los casos (por grupos de edad, el porcentaje es del 59,7% en los de más de 64 años y del 43,4% en los de edad inferior a 65 años). El 97,5% de las pruebas realizadas fueron ECG, radiología simple y analítica.
En los dispensarios el porcentaje de pruebas realizadas fue del 36,8% y en los CAC se realizaron un 3,6% de ECG entre los casos atendidos (estos últimos no disponen en general de radiología ni laboratorio).
El tiempo transcurrido (mediana) desde la llegada al servicio de urgencias y hasta la salida del mismo, fue de 2 h y 17 min en los hospitales (en el grupo de más de 64 años fue 1 h y 4 min superior). En los dispensarios fue de 52 min, y en los CAC de 15 min.
Por lo que se refiere al destino al alta desde los servicios de urgencia, en el caso de los hospitales, el 84,1% de los pacientes fueron derivados a su domicilio (con o sin control posterior en las consultas externas o en el mismo servicio de urgencias), el 10,2% requirió un ingreso y el 3,2% fue trasladado a otro centro. En el grupo de más de 64 años de edad sólo el 71,9% se derivó al domicilio, mientras que un 20,4% fue ingresado.
En los CAC el 93,4% de los casos se derivaron al domicilio mientras que un 5,1% fueron trasladados al hospital.
De las llamadas atendidas por el SCUBSA-061, el 31% movilizó un recurso (urgencia/emergencia/TUNS) y, de éstas, un 47% de los casos fueron trasladados al hospital. Como decíamos, estos resultados coinciden ampliamente con otros estudios realizados en nuestro medio y en años anteriores. Así, parece que la tipología de las urgencias hospitalarias se mantiene constante, aunque se incremente en número. Algunos autores citan que un 74-80% de los pacientes acude a los servicios de urgencia por propia iniciativa4,5,18, el 78%, tiene como destino al alta el propio domicilio5, un 56-58% son personas de 15-64 años4,5, y según Peiró5 los grupos diagnósticos que se atienden con más frecuencia, siguiendo la clasificación del CIPSAP, son: accidentes, lesiones, intoxicaciones y violencias, seguidos de los síntomas y signos mal definidos, en un 32% y un 13% respectivamente. El mismo autor detalla que en el 70% de los casos se realiza alguna prueba complementaria.
Morbilidad atendida
Los tres grandes grupos diagnósticos más frecuentes que agrupan al 51,1% de las urgencias atendidas globalmente son: las lesiones y envenenamientos (24%) a expensas básicamente de heridas, contusiones, esguinces y fracturas; los síntomas y signos mal definidos (13,6%), a expensas del dolor abdominal, el dolor torácico, la fiebre y el cólico renal; y las enfermedades del aparato respiratorio (13,5%), especialmente durante la semana de enero y a expensas de la infección respiratoria aguda, la neumonía, la gripe y la enfermedad pulmonar obstructiva crónica (EPOC) (fig. 6). Por recurso, los CAC se ajustan al comportamiento general, en los hospitales destaca como tercera causa más frecuente la patología del aparato locomotor y, en el caso de las emergencias atendidas por el SCUBSA-061, la patología del aparato circulatorio, mientras que en las urgencias atendidas por el SCUBSA-061 destaca como primera causa las enfermedades del aparato respiratorio (42,6%).
Por otra parte, de la morbilidad atendida en el domicilio por los profesionales de los CAP, los problemas de salud relacionados con el aparato respiratorio representan el 47,6% y constituyen también el grupo diagnóstico más frecuente.
Adecuación de las urgencias
Por lo que se refiere a la valoración subjetiva de la adecuación de la urgencia, información sólo recogida en los hospitales, los profesionales clasificaron como urgencia adecuada el 38% de los casos atendidos. Por grupos de edad, se clasificaron como urgencia adecuada el 48,2% de los casos en el grupo de más de 64 años de edad y el 35,5% de los casos en el grupo de edad inferior a 65 años.
Sobre el grado la adecuación de la urgencia existen numerosos estudios que analizan este aspecto de una forma u otra. Aunque los términos utilizados no coinciden exactamente, en general se trata, como en nuestro caso, de una valoración subjetiva por parte de los profesionales y los resultados obtenidos son muy similares11. En el año 1999, el Defensor del Pueblo en su informe refiere que sólo un tercio de las urgencias atendidas en los SUH correspondían propiamente a este ámbito5.
La utilización inadecuada de los SUH asociado a un importante incremento de su actividad (diario médico del 4 de septiembre de 1998: incremento del 27,2% entre 1992 y 1997 en los SUH del Insalud) (Defensor del Pueblo, 1988)5 han sido aspectos ampliamente analizados, pues es un problema que se repite en la mayoría de sistemas sanitarios. Sempere11 y Peiró5, en sus respectivos trabajos, identifican diferentes factores que podrían explicar este notable incremento, los factores asociados a la demanda (envejecimiento de la población, cultura hospitalocéntrica, educación sanitaria) o los factores asociados a la oferta (falta de accesibilidad a la atención primaria de salud [APS] [cita previa y otras]), mejora de la accesibilidad geográfica a los hospitales, aunque la mayoría de éstos serían insuficientes para explicar definitivamente la utilización en muchos casos inadecuada de los SUH. Ésta es una cuestión importante, pues supone un notable impacto sobre la estructura hospitalaria (falta de espacio, sobrecarga asistencial) pudiendo verse comprometida la calidad de la atención prestada y la continuidad asistencial de utilizarse como sustituto de la APS16.
En este sentido, como ya hemos dicho, diferentes autores han planteado la necesidad de introducir cambios sustanciales orientados a facilitar la necesaria integración y la coordinación entre los diferentes recursos destinados a la atención urgente16,17. En general, las acciones prioritarias se centran en las mejoras en los sistemas de información integrados útiles para la planificación (indicadores, modelos de simulación), en la introducción de sistemas de triage indirectos, como la vía telefónica9,15, o directos desde el SUH, también en la remodelación de los SUH con la creación de áreas de diagnóstico rápido o la incorporación del médico de familia18,19 y, sin duda alguna, el mejorar la accesibilidad de la población a la APS. Todas estas intervenciones, dirigidas de forma complementaria, tanto a los SUH como a los SUEH, y teniendo en cuenta cuáles son las preferencias de la población, pueden mejorar el óptimo aprovechamiento de los recursos ya existentes y probablemente suficientes20,21,23.
La gente mayor
La población de más de 64 años de edad (el 57,1% tiene más de 74 años) merece una especial atención. Este grupo, que representa el 28% del total de urgencias atendidas, utiliza básicamente el SUH (58,6%), donde genera un mayor porcentaje de pruebas diagnósticas (el 59,3 frente al 43,4%), es ingresado con mayor probabilidad (el 20,4 frente al 6,9%) y es clasificado como urgencia adecuada también en un porcentaje superior a la población de menos de 65 años (el 48,2 frente al 35,5%). Creemos absolutamente necesario tener en cuenta este grupo de población cada vez más numeroso a la hora de planificar y buscar soluciones a los problemas actuales de la atención sanitaria urgente12,13,22. El impacto del envejecimiento sobre la casuística del hospital plantea la necesidad de adaptar las estructuras sanitarias, y concretamente los hospitales, a las necesidades de la población geriátrica, que es, hoy por hoy, su cliente más habitual14.
Los pacientes atendidos de urgencias en el hospital que requirieron ser ingresados presentaban el siguiente perfil: el 50,3% tenía más de 64 años (dentro de este grupo, el 60,2% tenía más de 74 años), el 51,7% eran varones y el diagnóstico se relacionaba con problemas del aparato respiratorio de predominio infeccioso (18,1%), problemas cardiovasculares (15,6%), lesiones y envenenamientos (13,9%) y síntomas y signos mal definidos (13,8%). Durante la semana de enero los problemas del aparato respiratorio ocuparon el primer orden en frecuencia, con un incremento respecto a la primera semana (del 15 al 21 de junio) del 121,3%.
Por grupos de edad el porcentaje de urgencias ingresadas fue del 20,4% en los mayores de 64 años y del 6,9% en los menores de 65 años.
En el conjunto de los ingresos este colectivo es el de mayor peso y, por tanto, es el que se concentra en el llamado nivel 2 de las urgencias, es decir, el de los casos en espera de su evolución o que están pendientes de ingresar. En este grupo se centran en la actualidad los problemas habituales de drenaje de los servicios de urgencias hospitalarios24.
Conclusiones
El estudio aporta una visión novedosa de la demanda en los servicios de urgencias en los distintos ámbitos, hospitalarios y extrahospitalarios.
Los SUH son los más frecuentados por la población. Una tercera parte de los casos se consideran de utilización inadecuada.
Determinados factores y características poblacionales (envejecimiento) influyen directamente en la casuística atendida en los servicios de urgencia y plantean la necesidad de adaptar las estructuras sanitarias, principalmente las hospitalarias.