La parada cardiorrespiratoria extrahospitalaria (PCR-EH) se considera hoy en día un importante problema de salud pública, donde no solo el paciente que sufre una PCR-EH es objeto de cuidado, sino que también su entorno precisa cuidado tanto inmediato como en meses posteriores.
ObjetivosDescribir las características de los pacientes víctimas de una PCR-EH, así como las reacciones de los familiares directos atendidos por el equipo de psicólogos de emergencia. Analizar variables predictivas independientes, medibles en el medio extrahospitalario, asociadas a la indicación de seguimiento por parte del psicólogo de emergencia.
MétodoEstudio observacional retrospectivo analítico de pacientes en PCR-EH atendidos por SAMUR-Protección Civil durante el año 2013, con familiares de primer grado en el escenario de reanimación.
ResultadosDe las 210 PCR-EH registradas, hubo 88 sucesos con familiares directos presentes. Factores asociados independientes a la indicación de seguimiento psicológico obtenidos: sexo femenino del familiar (OR 6,27 [IC95%: 1,66-23,5]) y número de reacciones intensas (OR 4,55 [IC95%: 2,11-9,83]).
ConclusionesLas reacciones de los familiares tras vivir de cerca la reanimación de un ser querido son múltiples y variables. El género femenino y presentar un mayor número de reacciones tras el suceso se asocian de manera independiente a la indicación de seguimiento psicológico.
Prehospital cardiac arrest (PCA) is currently considered to be an important issue in public health, where not only PCA patients need immediate care, but their environment does as well, both immediately and in the following months.
ObjectivesTo describe the characteristics of both PCA patients and the reactions of close relatives seen by the team of emergency psychologists. To analyse independent predictors, which are measurable in prehospital care, that are associated with an indication for follow-up reported by an emergency psychologist.
MethodObservational, retrospective, analytical study. Cardiac arrest patients seen by SAMUR-PC (emergency services) in 2013 with close relatives present during cardiopulmonary resuscitation manoeuvres.
ResultsEighty-eight of 210 recorded PCA cases had close relatives present. Independent factors associated with follow-up indications reported by an emergency psychologist are: Female relative (OR 6.27 (95%CI: 1.66-23.5]) and number of intense reactions shown by the relative (OR 4.55 [95%CI: 2.11-9.83]).
ConclusionsRelatives’ reactions after witnessing cardiopulmonary resuscitation performed on a loved one are broad and diverse. Female gender and presenting a greater number of reactions immediately after the event are independently associated with the indication for psychological follow-up.
La parada cardiorrespiratoria extrahospitalaria (PCR-EH) se considera hoy en día un importante problema de salud pública, siendo la principal causa de muerte prematura en los países occidentales y ocasionando 4 veces más muertes que los accidentes de tráfico (Ortiz, Vergel y Valle, 2013). Más del 80% de las PCR tienen lugar fuera del entorno hospitalario, y menos del 10% de estos pacientes sobreviven al alta hospitalaria, lo que supone cientos de miles de muertes anuales en todo el mundo (Colbert y Adler, 2013). Aunque en España no disponemos de un registro nacional de PCR y los datos varíen enormemente en función de la fuente que se consulte (De la Flor Magdalena y Tarrio, 2006; Escudero, Gómez, Arias, Azpiazu y Blas, 2002; López-Messa, 2012; Ortiz et al., 2013; Pascual y Pascual, 2007; Peña, 2013; Rozalén y Crespí, 2011), se estima que en nuestro país se producen entre 24.000 y 50.000 casos anuales (López-Messa, 2012) y la incidencia anual de PCR-EH tratadas es de 0,24 por cada 1.000 habitantes (Pascual y Pascual, 2007). En general, los estudios consultados concluyen que la supervivencia global de la PCR-EH es baja, oscilando entre el 3 y el 16%. No obstante, con el establecimiento de los sistemas de emergencia médica extrahospitalaria se ha conseguido aumentar en cierta medida la supervivencia de las PCR-EH.
Son varios los estudios que corroboran la necesidad del cuidado a los familiares de pacientes víctimas de una parada cardiaca, tanto en los momentos iniciales como en los meses posteriores al suceso. Parece que en los viudos/as de víctimas fallecidas por una parada cardiaca existe un riesgo elevado de mortalidad, principalmente por ataque al corazón, y seguidamente por suicidio, accidentes o cirrosis hepática, especialmente en los 6 meses posteriores a la pérdida de la pareja (Zalenski, Gillum, Quest y Griffith, 2006). Además, la mayoría de paradas cardiacas suceden en personas mayores, con esposas/os también mayores, y que en muchos casos, debido a la edad, pueden padecer otras enfermedades, o cumplir factores de riesgo cardiovascular, como hipertensión, colesterol, diabetes, etc. También hay evidencia de que el estrés psicológico que conlleva el proceso de duelo en personas con antecedentes de enfermedad coronaria está asociado con un mayor riesgo de disfunción fisiológica y, consecuentemente, un mayor riesgo de mortalidad (Zalenski et al., 2006).
Hasta la década de los ochenta, el trabajo en lo referente a la PCR se centró en los cuidados inmediatos al paciente. Desde hace unos años, la presencia de la familia en estos ámbitos ha generado una gran controversia. Esta es definida como la presencia de uno o más miembros en el área del cuidado del paciente, en un lugar en el que se les permita el contacto visual o físico con el mismo durante la reanimación (Silva, 2012). Las actitudes de los profesionales sanitarios con respecto al tema que nos ocupa son más heterogéneas; nos encontramos con que los familiares, en general, perciben su presencia como beneficiosa y manifiestan un deseo expreso de estar junto a su ser querido en esos momentos (Duran, Oman y Abel, 2007; Leske, McAndrew y Brasel, 2013; Silva, 2012). Las razones más mencionadas por las que los familiares desean estar presentes en la reanimación cardiopulmonar son: poder comprobar que se ha hecho todo lo posible por su ser querido, así como ofrecerle apoyo físico y emocional en esos momentos (Grice, 2003; Walker, 2008), bajo la creencia de que a su familiar no le gustaría estar solo ante una situación de este tipo. Así pues, la cercanía y la información parecen ser las necesidades familiares más valoradas en situaciones estresantes como es la reanimación cardiopulmonar (Achury y Beltrán, 2010; Leske et al., 2013). A lo largo de las sucesivas investigaciones, el motivo más frecuentemente mencionado para rechazar la resucitación presenciada es la posibilidad de que esta situación sea demasiado estresante para los familiares, convirtiéndose en una experiencia traumática para ellos, con los consecuentes efectos psicológicos a corto y a medio plazo que ello puede conllevar. Diferentes estudios han evaluado el nivel de depresión, ansiedad y estrés postraumático, así como el desarrollo de un duelo patológico en familiares que se enfrentan a este tipo de situaciones (Compton, Grace, Madgy y Swor, 2009; Compton et al., 2011; Jabre et al., 2013; Robinson y Mackenzie-Ross, 1998).
En el servicio de emergencia extrahospitalaria SAMUR-Protección Civil, la existencia de psicólogos de guardia que se desplazan al lugar de la reanimación añade una perspectiva nueva con el contacto en directo y la atención profesional a aquellas personas que se enfrentan a la parada cardiaca de un ser querido. La situación más común en lo que respecta a PCR es una caída brusca, repentina e inesperada, en la que el familiar suele ser el que primero responde al suceso y el que es probable que observe cómo actúan de manera violenta con su ser querido para poder devolverle a la vida. Esta experiencia puede llegar a convertirse en traumática para el familiar, al producirse reacciones de miedo, impotencia y ansiedad extrema, que por otro lado pueden considerarse normales al enfrentarse la persona a una situación inesperada e inusual en la que está en juego la vida de un ser querido (Compton et al., 2009).
Diversos estudios confirman que el apoyo psicosocial en estos momentos puede ayudar a prevenir la manifestación, la severidad y la cronicidad de los síntomas. La intervención en crisis que realiza el equipo de psicólogos del SAMUR-Protección Civil, basada en procedimientos establecidos, tiene un carácter eminentemente preventivo. En el caso de la atención a familiares de víctimas de una PCR, no está orientada a reducir el dolor ante la pérdida, pues este es inevitable y necesario, sino a favorecer un adecuado afrontamiento ante la misma (Cavanillas de San Segundo y Martin-Barrajón Morán, 2012; WHO, 2011). El procedimiento de trabajo se basa principalmente en que cada vez que exista una PCR confirmada, el psicólogo acudirá al lugar para prestar asistencia psicológica a familiares y allegados durante los intentos de resucitación, convirtiéndose en «los ojos» del familiar, informando en todo momento de los procedimientos realizados, así como de la gravedad y la evolución del paciente. Asimismo, otras funciones son ofrecerles información sobre diversas gestiones o trámites relacionados con el suceso, ponerles en contacto con sus seres queridos y con las redes de apoyo social, realizar la comunicación de la mala noticia y despedida del cadáver, brindarles apoyo psicológico en caso de inicio del proceso de duelo, y ayudarles a resolver sus necesidades básicas y a acceder a los servicios asistenciales especializados en caso de necesitarlo (WHO, 2011). Posteriormente, una vez que el equipo de psicólogos interviene con el familiar in situ, se valora la inclusión de esa persona en seguimiento telefónico al mes y a los 3 meses del suceso.
Aunque en la literatura existen diversos estudios acerca del impacto psicológico ante situaciones estresantes o traumáticas, hay un desconocimiento acerca de cuáles son concretamente estas respuestas en los familiares que se encuentran en el escenario de reanimación de un ser querido, y qué factores pueden estar asociados a la indicación de seguimiento psicológico en estas personas.
Además, el grueso de estudios hasta la fecha ha tenido lugar en unidades de cuidados intensivos y otros servicios hospitalarios, donde la situación está mucho más controlada y la familia suele estar algo más preparada para afrontar un evento de ese tipo, pues ha tenido tiempo de conocer la gravedad de la condición del paciente. Presenciar un intento de resucitación dentro de un entorno hospitalario puede ser muy diferente que fuera de él, puesto que a nivel extrahospitalario entran en juego una gran cantidad de factores difíciles de controlar. Los familiares se enfrentan en muchas ocasiones a una muerte inesperada y rápida, y la mayoría de las veces en un contexto no esperable, como es la vía pública, rompiendo con la creencia de que este tipo de sucesos ocurren en lugares concebidos como controlados, como un hospital, y rompiendo con el sentimiento de invulnerabilidad como cualquier suceso crítico.
El objetivo del presente estudio es, por tanto, describir de forma general las características de los pacientes que han precisado reanimación cardiopulmonar extrahospitalaria, así como las de los familiares directos atendidos por el equipo de psicólogos de emergencia, analizando los principales hallazgos psicológicos en el lugar de la atención. En función de dichos hallazgos, se pretenden analizar variables predictivas independientes, medibles en el medio extrahospitalario, asociadas a la indicación de seguimiento por parte del psicólogo de emergencia.
MetodologíaEstudio observacional retrospectivo analítico. Ámbito del estudio: servicio de emergencias extrahospitalario que desarrolla su actividad en el ámbito urbano.
Se incluyeron en el estudio los pacientes en PCR de cualquier origen producida en la vía pública o lugares públicos del área metropolitana de Madrid, en los que se comenzaron maniobras de resucitación y en los que hubo familiares de primer grado en el escenario de reanimación. Se excluyeron los sucesos a los que no asistió el psicólogo de guardia. El periodo de estudio abarcó la totalidad del año 2013 (desde el 1 de enero hasta el 31 de diciembre).
VariablesTipo de parentesco1, edad y sexo del familiar, reacciones iniciales del mismo2 (emocional intensa, cognitiva intensa, motora intensa y fisiológica intensa), etiología del suceso (médica, traumática), edad y sexo del paciente, traslado hospitalario o muerto in situ, y como variable resultado: indicación de seguimiento3.
Recogida de datosTodas las variables fueron recogidas en una base Access a partir de los informes asistenciales del psicólogo de emergencias, diseñados con la principal premisa de la brevedad y simplicidad, ya que son cumplimentados in situ en el momento de la intervención. Los informes asistenciales fueron realizados con criterios comunes por los 6 psicólogos presentes en el servicio de emergencias SAMUR. Se trata de personal cualificado, entrenado para la recogida de datos in situ y con experiencia diaria en emergencias, así como en la detección e identificación de reacciones psicológicas que en la mayoría de casos son difícilmente objetivables. Estos informes recogen datos de actuación, filiación de la persona atendida, valoración de constantes, antecedentes somáticos y psíquicos, tratamiento actual y sucesos vitales estresantes, descripción de la evaluación e intervención y un checklist de posibles reacciones inmediatas observadas en el momento (en el área cognitiva, motora, fisiológica y emocional). La agrupación según la intensidad de las reacciones fue realizada por los autores.
Los datos referentes a los pacientes en PCR se obtuvieron a partir de las historias clínicas de los equipos médicos actuantes.
Análisis estadísticoSe realizaron análisis univariantes y multivariantes. En el análisis univariante se describieron las variables cualitativas mediante frecuencias y porcentajes, y las variables cuantitativas, mediante medias centrales y dispersión. La comparación de medias se realizó mediante la t de Student para las variables cuantitativas y mediante la prueba de chi cuadrado cuando las variables eran categóricas. En el análisis multivariante se utilizó la regresión logística binaria: método por pasos hacia atrás (razón de verosimilitud) para obtener variables predictivas independientes de indicación de seguimiento. Se estimaron las odds ratio (OR) y sus correspondientes intervalos de confianza (IC) al 95%.
Se consideró que las diferencias tenían significación estadística si p<0,05. Los datos se analizaron con el paquete estadístico SPSS v17 para Windows (SPSS Licencia del Ayuntamiento de Madrid).
Los pacientes fueron tratados de acuerdo a los procedimientos en vigor del SAMUR-Protección Civil, que se basa para el manejo de la parada cardiaca en las recomendaciones AHA, y el presente estudio no ha supuesto ninguna intervención al margen. Se ha mantenido en todo momento la confidencialidad de los datos, y la aprobación ética para el estudio fue concedida por la comisión de investigación local.
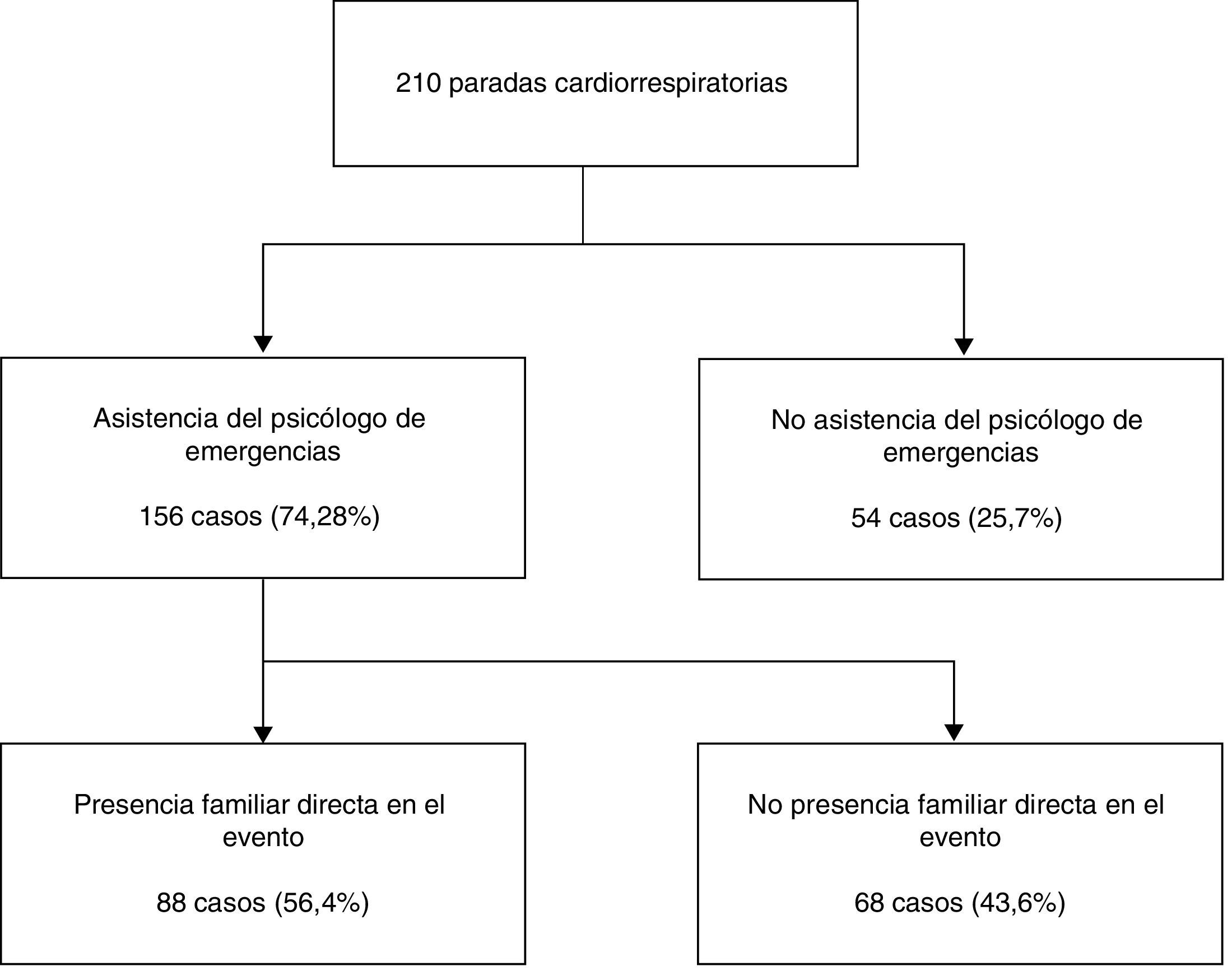
ResultadosDe las 210 PCR registradas durante el año 2013, hubo asistencia del psicólogo de emergencias en el 74,28% (156) de los casos. Se registró presencia familiar directa en el evento en el 56,4% de los casos (88) (fig. 1).
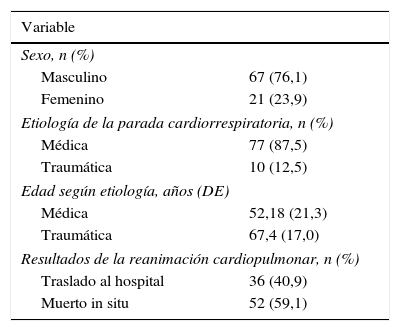
De los 88 sucesos, el 76,1% (67) de los pacientes fueron varones, sin diferencias estadísticas entre edad y sexo (p=0,10). La etiología de la parada fue de origen médico en el 87,5% (77). La edad de los pacientes en PCR por causa traumática fue de 52,18años (DE=21,3) y por causa médica de 67,4años (DE=17). No hay diferencias con respecto al sexo (p=0,29). Se trasladaron al hospital al 40,9% (36) de los pacientes (tabla 1).
Características generales de la población de pacientes sometida a estudio (n=88)
| Variable | |
|---|---|
| Sexo, n (%) | |
| Masculino | 67 (76,1) |
| Femenino | 21 (23,9) |
| Etiología de la parada cardiorrespiratoria, n (%) | |
| Médica | 77 (87,5) |
| Traumática | 10 (12,5) |
| Edad según etiología, años (DE) | |
| Médica | 52,18 (21,3) |
| Traumática | 67,4 (17,0) |
| Resultados de la reanimación cardiopulmonar, n (%) | |
| Traslado al hospital | 36 (40,9) |
| Muerto in situ | 52 (59,1) |
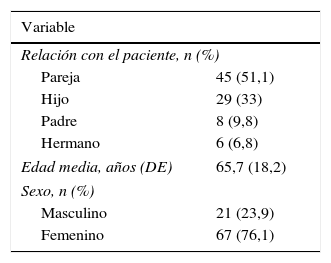
Con respecto al tipo de relación de los familiares con el paciente, la pareja estuvo presente en el 51,1% de los casos (45), el hijo en el 33% (29), el padre en el 9,8% (8) y el hermano en el 6,8% (6). La edad media de los familiares fue de 65,7años (DE=18,2). El 76,1% (67) de los familiares fueron mujeres (tabla 2).
En cuanto a las reacciones iniciales a nivel psicológico del familiar tras el suceso, se dieron 69 reacciones de tristeza (78,4%), 61 de ansiedad (69,3%) y 57 de llanto (64,8%). Se obtuvieron 66 respuestas intensas emocionales (77%), seguidas de 31 respuestas cognitivas intensas (35,2%), 16 respuestas motoras intensas (18,2%) y 7 respuestas fisiológicas intensas (8%). El 45,4% (40) de los familiares presentaron más de 2 tipos de reacciones iniciales intensas (tabla 3).
Respuestas de los familiares ante el suceso
| Reacciones iniciales, n (%) | |
| Tristeza | 69 (78,4) |
| Ansiedad | 61 (69,3) |
| Llanto | 57 (64,8) |
| Desesperanza/vacío | 32 (36,4) |
| Indefensión/miedo | 30 (34,1) |
| Dificultad de concentración/memoria | 29 (33) |
| Dificultad en la toma de decisiones | 25(28,4) |
| Preocupación | 13 (14,8) |
| Temblores | 13 (14,8) |
| Taquicardia | 10 (11,4) |
| Sequedad de boca | 10 (11,4) |
| Bloqueo | 7 (8) |
| Hiperactividad | 7 (8) |
| Hipervigilancia | 5 (5,7) |
| Negación | 5 (5,7) |
| Tensión muscular | 4 (4,5) |
| Sudoración | 2 (2,3) |
| Desvanecimiento | 2 (2,3) |
| Paralización | 1 (1,1) |
| Tipo de reacciones iniciales intensas, n (%) | |
| Emocionales intensas | 66 (77) |
| Cognitivas intensas | 31 (35,2) |
| Motoras intensas | 16 (18,2) |
| Fisiológicas intensas | 7 (8) |
| Número acumulado de reacciones intensas, n (%) | |
| Ninguna | 17 (19,3) |
| Una | 31 (35,2) |
| Dos | 31 (35,2) |
| Tres | 9 (10,2) |
No hubo asociación estadísticamente significativa entre parentesco familiar y reacciones iniciales evaluadas, aunque sí se observó una tendencia estadística positiva entre la muerte de un hijo y reacciones emocionales, motoras y fisiológicas intensas.
Se indicó seguimiento por parte del psicólogo de emergencias en el 67% (59) de los familiares.
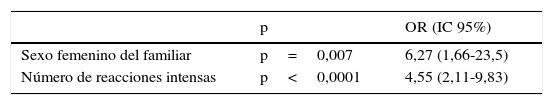
Quedan como factores asociados independientes a la indicación de seguimiento por el psicólogo de emergencias: el sexo femenino del familiar, con un OR de 6,27 (IC95%: 1,66-23,5) y el número de reacciones intensas, con un OR de 4,55 (IC95%: 2,11-9,83), después de controlar el parentesco y la edad del familiar, los años del paciente, la etiología de la parada y la muerte in situ o traslado al hospital (tabla 4).
DiscusiónLos resultados del estudio indican que las reacciones iniciales de los familiares tras el evento fueron muy variadas, aunque las que se presentaron con más frecuencia fueron: tristeza, ansiedad y llanto, resultado que va en concordancia con otro estudio previo en el que se evaluó la sintomatología presente tras una situación estresante (Pacheco, Gutiérrez y Martín, 2014).
Esta variabilidad de respuestas confirma lo planteado en investigaciones previas, y es que las reacciones tras sufrir un suceso vital estresante son múltiples y varían de una persona a otra, considerándose reacciones normales de personas normales ante situaciones extraordinarias. En un primer momento, la persona pone en marcha sus estrategias de afrontamiento habituales, que van desde la negación o la evitación de esa nueva realidad, para evitar que el daño del impacto le desborde, hasta la tristeza, el llanto, el shock o embotamiento emocional, la agitación, la irritabilidad y los sentimientos de irrealidad, impotencia y/o culpa, pudiendo resultar todas ellas adaptativas, al permitirle integrar y elaborar el suceso (Cavanillas de San Segundo y Martin-Barrajón Morán, 2012; Pacheco, 2009).
Las reacciones intensas más comunes fueron las emocionales, seguidas de las cognitivas. Prácticamente la mitad de los familiares presentaron más de un tipo de reacción intensa. En el estudio tan solo se dieron reacciones fisiológicas intensas en 7 familiares. Este hecho puede ser debido a que la ansiedad, como respuesta de alarma ante una amenaza, comprende reacciones de tipo fisiológico, psicológico y motor. A la hora de registrar los datos, y al ser la ansiedad una de las respuestas más frecuentes tras el suceso, puede que los psicólogos de emergencias de SAMUR-Protección Civil únicamente registraran las respuestas fisiológicas que destacaron sobremanera en los familiares, tales como desvanecimientos, disnea o tensión muscular intensa, etc., mientras que las manifestaciones que podrían considerarse «básicas» o características de la ansiedad, tales como temblor, taquicardia o sudoración, no fueran registradas por considerarlas ya incluidas en la reacción emocional.
No se encontró una asociación estadísticamente significativa entre el tipo de parentesco familiar y las reacciones iniciales evaluadas, resultado que podría estar relacionado con la gran variabilidad de respuestas que pueden presentarse ante un suceso de este tipo. Las reacciones iniciales dependen en gran medida de las características personales y la historia biográfica del sujeto (Pacheco, 2009; Vázquez y Pérez-Sales, 2003).
Sin embargo, en el análisis de los datos sí se encontró una tendencia estadística positiva entre la muerte de un hijo y reacciones emocionales, motoras y fisiológicas intensas, aunque esta no resultó estadísticamente significativa, probablemente debido a la escasa representación en nuestra muestra de las figuras paternas (9,8%). La literatura científica sugiere que, dentro de los estresores asociados al desarrollo de un trastorno por estrés postraumático, la muerte de la pareja o de un hijo se clasifica justo por debajo de la ocurrencia de un desastre natural (Zalenski et al., 2006), por lo que puede que un aumento del tamaño muestral condujera a una significación estadística clara.
Solo se realizó seguimiento por parte del psicólogo de emergencias en algo más de la mitad de los casos que se atendieron. Estos resultados podrían suponer que ante un hecho estresante y potencialmente traumático, como es el presenciar la PCR brusca e inesperada de un ser querido, la mayoría de las personas son capaces de desarrollar una respuesta adaptativa, no siendo preciso en muchos casos la medicalización ni la derivación a un recurso especializado. Diversas investigaciones corroboran este hecho (Cavanillas de San Segundo y Martin-Barrajón Morán, 2012; O’Donnell, Creamer y Pattison, 2004; Pacheco et al., 2014; Vázquez y Pérez-Sales, 2003). Ahora bien, también está bastante documentado que si estas respuestas adaptativas iniciales se convierten en incapacitantes o se mantienen a lo largo del tiempo, puede que la persona desarrolle algún tipo de trastorno mental, siendo las patologías más frecuentemente asociadas a la vivencia de una situación traumática el duelo complicado y el trastorno por estrés postraumático, seguidas de depresión y trastornos de ansiedad (Cavanillas de San Segundo y Martin-Barrajón Morán, 2012).
Otro hallazgo encontrado en el estudio es que el género femenino y presentar un mayor número de reacciones tras el suceso se asocian de manera independiente a la indicación de seguimiento por parte del psicólogo de emergencias. El primer factor obtenido —el género femenino— puede explicarse a través de los roles sociales. En el estudio, la mayor parte de los familiares presentes en el suceso fueron mujeres, y en la mitad de los casos se trataba de la esposa del paciente. De acuerdo con Itzhaki, Bar-Tal y Barnoy (2012), en las mujeres predomina el elemento emocional de cuidado a los demás. Por lo general, es frecuente que sean estas quienes acompañen en mayor medida a los familiares enfermos y quienes se encarguen del cuidado de los diversos miembros de la familia en el hogar. Además, existen diferencias importantes de género en el afrontamiento de episodios traumáticos. Las mujeres emplean habitualmente estrategias de afrontamiento más centradas en la emoción y suelen presentar respuestas emocionales más intensas con respecto a los hombres, siendo por tanto más proclives a desarrollar trastornos psicológicos tras la exposición a un episodio estresante (Itzhaki et al., 2012).
El segundo factor obtenido asociado a la indicación de seguimiento concuerda con los hallazgos encontrados en la literatura previa, que señalan la intensidad de la respuesta inicial tras el suceso estresante como uno de los factores que indican una mayor probabilidad de desarrollar un trastorno de estrés postraumático posterior (Vázquez y Pérez-Sales, 2003; Zalenski et al., 2006). Parece que las reacciones inusualmente extremas de hiperactivación o disociación durante el suceso se consideran posibles predictoras de trastorno por estrés postraumático. Por otro lado, una de las mayores preocupaciones de los profesionales sanitarios en lo que respecta a la presencia de la familia en el escenario de reanimación de un paciente es que los familiares puedan no estar preparados para afrontar la vivencia del suceso, pudiéndoles generar estrés y afectación emocional (McClenathan, Torrington y Uyehara, 2002; Duran et al., 2007; Grice, 2003). La indicación de seguimiento asociada a la presentación de un mayor número de reacciones podría entenderse, por tanto, desde este temor de los profesionales al desarrollo de algún tipo de consecuencia psicológica grave a corto o medio plazo en los familiares. Al hilo de este tema, estudios como el de Jabre et al. (2013) demuestran que cuando a los familiares se les ofrece la posibilidad de presenciar los intentos de resucitación de un ser querido, la mayoría de ellos deciden hacerlo. Además, en dicha investigación los que habían presenciado el episodio tenían significativamente menos síntomas de estrés postraumático que los familiares del grupo control (Jabre et al., 2013).
No obstante, es importante señalar que los síntomas de estrés postraumático y de depresión relacionada con el duelo son frecuentes en familiares de pacientes que han sido víctimas de una parada cardiaca, independientemente de que estos presencien o no la reanimación (Compton et al., 2009, 2011). Esto también podría indicar que los síntomas de trastorno de estrés postraumático no tienen tanto que ver con haber presenciado las maniobras en sí, sino con las circunstancias que las rodean. Hasta la fecha, la metodología utilizada en la mayor parte de estudios ha sido retrospectiva. Sería necesario promover el desarrollo de investigaciones de carácter cualitativo con el objetivo de alcanzar un conocimiento más profundo de las experiencias vividas por los familiares al enfrentarse a una situación tan inesperada y dolorosa. En relación con esta cuestión, en un estudio de carácter cualitativo realizado en Chile en el año 2012, los familiares que se encontraron en el escenario del suceso calificaron esta vivencia como una experiencia impactante, pues vieron cómo su familiar sufría una parada cardiaca y su vida dependía del éxito de las maniobras, observando cómo le sometían a maniobras agresivas «en el suelo», que muchos de ellos no comprendían (Silva, 2012).
Para futuras investigaciones, sería interesante estudiar de manera prospectiva los seguimientos realizados por los psicólogos de emergencias, valorando qué tipo de sintomatología se mantiene en el tiempo y a qué factores podría estar asociada. Los resultados de la reanimación cardiopulmonar, la presencia o no de los familiares en la reanimación, la existencia de antecedentes previos en salud mental y la concurrencia de otras pérdidas o episodios traumáticos podrían ser factores que influyeran de manera significativa en la indicación de seguimiento psicológico a los familiares. También podría estudiarse la utilidad que este seguimiento ha tenido en lo que respecta a la detección de psicopatología y posterior orientación de estas personas hacia la red asistencial especializada.
El diseño del estudio cuenta con la limitación que introduce el hecho de manejar documentación ya elaborada. Su propia naturaleza observacional y retrospectiva limita la capacidad de exploración del suceso. Los datos de pacientes y familiares fueron registrados por diferentes profesionales, con el consecuente sesgo de información que ello conlleva. Aunque se trata de personal cualificado y entrenado para la recogida de datos in situ, la identificación de reacciones psicológicas en un momento de crisis es difícilmente objetivable, dada la limitación temporal y el propio estado emocional de los sujetos, que impide la evaluación precisa mediante, por ejemplo, cuestionarios o escalas validadas.
Por otro lado, el tamaño muestral limita la generalización de los resultados. En el estudio hubo aproximadamente 50 casos en los que el psicólogo de emergencias no acudió al suceso. Esto puede deberse a que el aviso fue anulado en ruta, a que su intervención no fue considerada necesaria por los médicos responsables del caso, o a otros motivos. Al margen de ello, nos enfrentamos a un sesgo de selección, al no poder asegurar que los familiares que no fueron asistidos por el equipo de psicólogos presentaran reacciones similares a los que fueron asistidos.
En conclusión, los hallazgos obtenidos indican que las reacciones de los familiares tras vivir de cerca la parada cardiaca y/o posterior reanimación de un ser querido son múltiples y varían de una persona a otra. Por otro lado, el género femenino y presentar un mayor número de reacciones tras el suceso se asocian de manera independiente a la indicación de seguimiento por parte del psicólogo de emergencias. Ante la escasez de investigaciones en este ámbito, este estudio pretende aportar un mayor conocimiento acerca de cuáles son las características y reacciones psicológicas más comunes en los familiares que presencian directa o indirectamente la parada cardiaca de su allegado. Es importante que los profesionales dedicados a la intervención en crisis tengan en cuenta los factores que aumentan la probabilidad de desarrollar algún tipo de trastorno mental, no con el objetivo de realizar un diagnóstico, pues en los primeros momentos solo podemos hablar de respuestas adaptativas, sino con el fin de tomar las precauciones pertinentes para mantener una salud mental equilibrada en las personas que se enfrentan a una situación de este tipo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Se tuvieron en cuenta únicamente los familiares que tenían una relación de primer grado con el paciente. En el caso de presencia en el escenario de 2 o más familiares, se respetó el siguiente orden de preferencia: cónyuge, padre, hijo, hermano, evaluando solo un familiar por paciente.
Las reacciones iniciales de los familiares se dividieron en 4 niveles: cognitivo, emocional, fisiológico y motor. A nivel cognitivo, las respuestas recogidas fueron: dificultades de atención/concentración, dificultades en la toma de decisiones, bloqueo, preocupación e hipervigilancia. A nivel emocional, se recogió: tristeza, ansiedad, indefensión/miedo, desesperanza/vacío y negación. Las respuestas de carácter motor fueron: llanto, temblores, agitación/autoagresividad, hiperactividad y paralización. Finalmente, las reacciones fisiológicas recogidas fueron: taquicardia/disnea, sequedad de boca, desvanecimiento, sudoración y tensión muscular. Las reacciones de los familiares se evaluaron principalmente a través del discurso y el comportamiento no verbal de los mismos, aunque para, por ejemplo, la taquicardia se disponía de material sanitario (pulsioxímetro). Se consideraron reacciones intensas cuando la persona presentaba 2 o más respuestas en uno o varios niveles, entendiendo que cualquier reacción intensa generalmente va acompañada de sus correspondientes manifestaciones a nivel cognitivo, emocional, fisiológico y motor, mientras que la reacción leve es menos manifestable externamente. Por ejemplo, un llanto intenso necesariamente irá acompañado de otras reacciones al mismo y/o diferente nivel, tales como temblores, tristeza, ansiedad, bloqueo, preocupación, etc.
Los criterios fundamentales para poder ser incluido en el seguimiento fueron: ser mayor de edad, mantener las capacidades cognitivas preservadas y no estar en tratamiento psicológico o psiquiátrico en el momento en el que se produce la PCR del familiar. El seguimiento se realiza telefónicamente al mes y los 3 meses después del suceso. El psicólogo evalúa en ese momento cómo se encuentra la persona a nivel clínico y funcional, el grado de satisfacción con la ayuda recibida y la asistencia o no a algún recurso de ayuda especializado, mediante una entrevista telefónica de carácter semiestructurado y que está basada en la ausencia o presencia de criterios psicopatológicos.